
Ophthalmologische Komplikationen von Kortikosteroiden
1. Was sind ophthalmologische Komplikationen von Kortikosteroiden?
Abschnitt betitelt „1. Was sind ophthalmologische Komplikationen von Kortikosteroiden?“Nebennierenrindensteroide (Glukokortikoide) sind unverzichtbare Medikamente zur Behandlung einer Vielzahl von Erkrankungen, darunter Autoimmunerkrankungen, entzündliche Augenerkrankungen und postoperative Entzündungen. Andererseits kann ihre langfristige oder hochdosierte Anwendung schwerwiegende Nebenwirkungen am Auge verursachen.
Die häufigste medikamentenbedingte Linsentrübung ist der Steroidkatarakt, der nach Auftreten relativ schnell zu einer schweren Sehbehinderung führen kann. Er tritt meist nach systemischer Gabe auf, kann aber auch durch langfristige Inhalationstherapie oder Augentropfen verursacht werden. Patienten, die Steroide erhalten, benötigen regelmäßige augenärztliche Untersuchungen.
Die wichtigsten Erkrankungen und Situationen, in denen Steroide in der Augenheilkunde eingesetzt werden, sind die folgenden.
- Allergische/Überempfindlichkeitsreaktionen: Heuschnupfen, Frühlingskatarrh, allergische Konjunktivitis
- Uveitis (vordere, hintere, Panuveitis): Rezidivprophylaxe und Entzündungshemmung
- Skleritis und Episkleritis: Autoimmunentzündung
- Riesenzellarteriitis: Notfallmäßige systemische Gabe zum Schutz des Sehvermögens
- Postoperative Entzündungskontrolle: nach Katarakt- oder Hornhauttransplantation
- Herpetische Augenerkrankung: Entzündungshemmung bei Stromakeratitis (in Kombination mit antiviralen Medikamenten)
- Orbitale Erkrankungen: endokrine Orbitopathie, orbitale entzündliche Pseudotumoren
Bei kurzfristiger Verabreichung sind ophthalmologische Komplikationen selten, ein Anstieg des Augeninnendrucks kann jedoch etwa zwei Wochen nach Behandlungsbeginn auftreten. Katarakte entstehen normalerweise bei Langzeitanwendung, aber bei Steroid-Respondern kann der Augeninnendruck auch in kurzer Zeit ansteigen. Daher wird unabhängig von der Behandlungsdauer eine regelmäßige Augeninnendruckmessung empfohlen.
2. Hauptsymptome und klinische Befunde
Abschnitt betitelt „2. Hauptsymptome und klinische Befunde“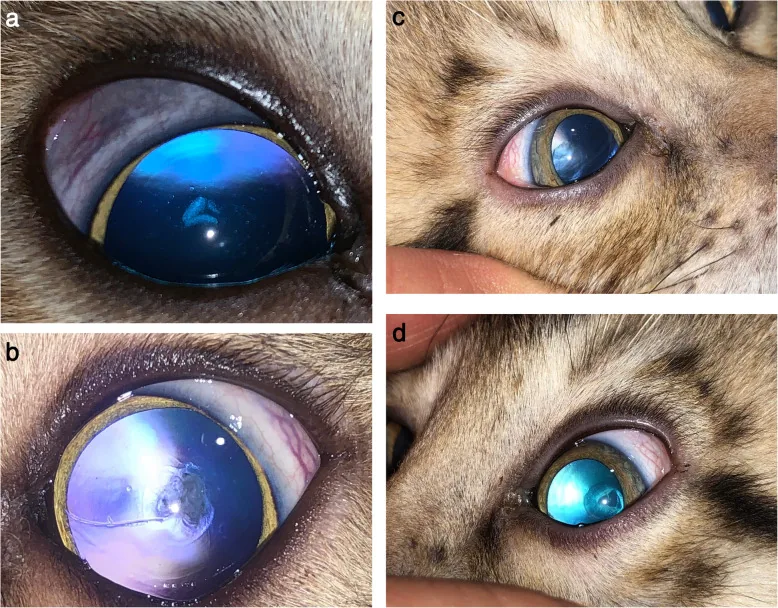
Subjektive Symptome
Abschnitt betitelt „Subjektive Symptome“Hintere subkapsuläre Katarakt (Steroidkatarakt):
- Verschlechterung der Sehschärfe (bei Trübungen mit einem Durchmesser von 3 mm oder mehr ist die Sehverschlechterung deutlich)
- Photophobie und Blendung (Überempfindlichkeit gegenüber Lichtquellen / Blendempfindlichkeit)
- Deutlich verminderte Kontrastempfindlichkeit trotz guter Sehschärfe
- Schon bei geringer Trübung wird häufig eine Sehbeeinträchtigung bemerkt
- In vielen Fällen ist es asymptomatisch (selbst bei hohem Augeninnendruck kaum wahrnehmbar)
- Bei hohem Augeninnendruck können Schweregefühl, Unwohlsein und verschwommenes Sehen auftreten.
- Gesichtsfeldausfälle (im fortgeschrittenen Stadium Einschränkung des Gesichtsfelds von der Peripherie her)
Stadien der Trübungsprogression
Abschnitt betitelt „Stadien der Trübungsprogression“| Stadium | Befund |
|---|---|
| Frühstadium | Feine punktförmige Trübungen oder Vakuolen direkt unter der hinteren Kapsel auf der Sehachse |
| Fortgeschrittenes Stadium | Die punktförmigen Trübungen konfluieren zu einer scharf begrenzten, homogenen, tellerförmigen hinteren subkapsulären Trübung (Durchmesser 2–3 mm). Mehrfarbige Granula in Blau, Grün und Rot. |
| Weiter fortgeschritten | Ausdehnung in den vorderen Kortex. Es dauert Zeit, die Grenze zu überschreiten und sich auszudehnen |
| Spätstadium | Zunahme der Rückstreuungsintensität im embryonalen Kern → Entwicklung einer nukleären Katarakt |
Steroidkatarakt wird allgemein als hintere subkapsuläre Katarakt (PSC) angesehen, aber das Risiko einer nukleären Katarakt ist ebenfalls erhöht, und eine Kombination ist nicht selten. Die PSC schreitet schneller voran als andere Katarakttypen; drei große Studien haben gezeigt, dass die PSC rascher fortschreitet als nukleäre oder kortikale Katarakte3).
Befunde des Steroidglaukoms:
- Offener Kammerwinkel (keine Kammerwinkelanomalie erkennbar)
- Augeninnendruckerhöhung (oft über 30 mmHg)
- Ansammlung extrazellulärer Matrix im Trabekelwerk
- Bei Langzeitfällen kommt es zu einer Vergrößerung der Exkavation der Papille und einer Verdünnung der retinalen Nervenfaserschicht
| Komplikationen | Typische Trübung/Befunde | Frühe subjektive Symptome |
|---|---|---|
| Steroid-Katarakt | Subkapsuläre hintere Schalentrübung (4-Stufen-Progression) | Blendung und Photophobie |
| Steroidglaukom | Vergrößerung der Sehnervenexkavation | Nahezu symptomlos |
Typische Steroidkatarakte zeigen eine tellerförmige Trübung im hinteren Kapselbereich auf der Sehachse, die oft von polychromatischen Granula begleitet wird. Auch bei der Alterskatarakt kann eine hintere Kapseltrübung auftreten, aber wenn eine hintere Kapselkatarakt vor dem 40. Lebensjahr festgestellt wird, sollte aktiv nach einer Steroidanamnese gefragt werden. Die Abgrenzung von einer Katarakt bei Uveitis kann schwierig sein.
3. Ursachen und Risikofaktoren
Abschnitt betitelt „3. Ursachen und Risikofaktoren“Risiken nach Verabreichungsweg
Abschnitt betitelt „Risiken nach Verabreichungsweg“Das Risiko okulärer Komplikationen durch Steroide variiert je nach Verabreichungsweg. Die systemische Gabe birgt das höchste Risiko, aber auch bei lokaler Anwendung kann es bei längerer Nutzung zu Komplikationen kommen 1).
- Systemische Verabreichung (oral/intravenös): Höchstes Risiko sowohl für Katarakt als auch Glaukom. Eine Erkrankung unter 10 mg/Tag Prednisolon-Äquivalent ist relativ selten. Tritt häufig bei Fällen mit hochdosierter systemischer Gabe über mehr als ein Jahr auf.
- Steroid-Augentropfen: Das Risiko ist geringer als bei systemischer Verabreichung, aber bei langfristiger Anwendung können subkapsulärer Katarakt und erhöhter Augeninnendruck auftreten3)
- Inhalative Kortikosteroide (Asthmabehandlung): Risiko einer subkapsulären hinteren Katarakt 8)
- Nasale Steroide: Es gibt systematische Übersichtsarbeiten, die kein signifikantes Risiko für Katarakte oder erhöhten Augeninnendruck feststellen9)
- Intravitreale Triamcinolon-Injektion: Bei über 50% der Fälle kommt es zu einem Anstieg des Augeninnendrucks, wobei 1–2% einen chirurgischen Eingriff benötigen2)
Risikofaktoren für Katarakt
Abschnitt betitelt „Risikofaktoren für Katarakt“In der AAO-Leitlinie zur Kataraktbehandlung (Preferred Practice Pattern) wird die systemische Anwendung von Steroiden als Risikofaktor für den hinteren subkapsulären Katarakt aufgeführt, und Langzeitanwender von inhalativen oder oralen Kortikosteroiden haben ein erhöhtes Risiko für die Entwicklung eines Katarakts 3).
- Kinder entwickeln leichter ein Steroidglaukom als Erwachsene
- Patienten, die aufgrund systemischer Erkrankungen (Kollagenosen, SLE, rheumatoide Arthritis, nephrotisches Syndrom, nach Nierentransplantation) eine langfristige systemische Medikation erhalten, haben ein besonders hohes Risiko.
Risikofaktoren für Glaukom
Abschnitt betitelt „Risikofaktoren für Glaukom“- Bestehendes primäres Offenwinkelglaukom
- Vorgeschichte eines erhöhten Augeninnendrucks durch frühere Steroidanwendung (Steroid-Responder)
- Typ-1-Diabetes
- Kinder und ältere Menschen (hohe Reaktionsfähigkeit)
- Langzeitanwendung über 3 Monate2)
4. Diagnose und Untersuchungsmethoden
Abschnitt betitelt „4. Diagnose und Untersuchungsmethoden“Diagnose des Katarakts
Abschnitt betitelt „Diagnose des Katarakts“Die Beobachtung der Linse mit der Spaltlampe (Spaltlampenmikroskop) ist die grundlegende Untersuchungsmethode.
- Beobachtungspunkte: Vorhandensein einer schüsselförmigen Trübung direkt unter der hinteren Kapsel und mehrfarbiger Granula, Durchmesser der Trübung (≥2 mm führt zu Sehstörungen)
- Durchleuchtungsmethode: Hilft, hintere Kapseltrübungen und Vakuolen zu erkennen
- Bewertung der Sehfunktion: Auch bei guter korrigierter Sehschärfe kann die Kontrastempfindlichkeit deutlich herabgesetzt sein, was frühzeitig eine Operationsindikation darstellen kann.
- LOCS III-Klassifikation: Bewertung der Trübung in 4 Kategorien: Kern (NO/NC), Kortex (C) und hintere subkapsuläre (PSC). Bei PSC wird der Grad der hinteren subkapsulären Trübung mittels Durchleuchtung beurteilt4)
Das Wichtigste bei der Diagnose ist die detaillierte Erhebung der Steroidanamnese, wobei Applikationsweg (systemisch, Augentropfen, Inhalation, Nasenspray), Dosis und Dauer erfragt werden. Bei Uveitis-Patienten, die Steroide anwenden, kann die Abgrenzung zur uveitisbedingten Katarakt erschwert sein. Auch Strahlenexposition und Augentrauma werden als Risikofaktoren für die hintere subkapsuläre Katarakt erfragt3).
Diagnose des Glaukoms
Abschnitt betitelt „Diagnose des Glaukoms“- Augeninnendruckmessung: Die Messung mit dem Goldmann-Applanationstonometer ist der Standard
- Kammerwinkeluntersuchung: Vorhandensein eines offenen Kammerwinkels oder von Kammerwinkelanomalien
- Gesichtsfelduntersuchung: Beurteilung von Gesichtsfeldausfällen mit dem Humphrey-Statik-Perimeter
- Beurteilung des Sehnervs: OCT zur Bewertung der Papillenmorphologie und der retinalen Nervenfaserschicht
Die Sehschärfe misst die Fähigkeit, hochkontrastige (schwarz-weiße, klare) Sehzeichen zu erkennen, während die Kontrastempfindlichkeit die Fähigkeit ist, feine Helligkeitsunterschiede zu unterscheiden. Bei hinterem Kapselstar ist die Kontrastempfindlichkeit oft deutlich herabgesetzt, auch wenn die Sehschärfe relativ gut ist, was zu Beeinträchtigungen im täglichen Leben (Gehen, Fahren bei schlechten Lichtverhältnissen usw.) führt. Wenn die Kontrastempfindlichkeit stark vermindert ist, kann eine Operation auch bei guter Sehschärfe indiziert sein.
5. Standardbehandlungen
Abschnitt betitelt „5. Standardbehandlungen“Behandlung des Steroidkatarakts
Abschnitt betitelt „Behandlung des Steroidkatarakts“Konservative Behandlung:
- Die medikamentöse Behandlung des Katarakts ist nicht ausreichend belegt und wird nicht empfohlen 3)
- Bei einer kleinen zentralen Trübung kann eine vorübergehende Verbesserung der Sehkraft durch Mydriatika erreicht werden, jedoch ist auf eine Verschlechterung der Blendungsempfindlichkeit zu achten.
- Eine Reduzierung auf die minimal wirksame Dosis oder das Absetzen von Steroiden in Betracht ziehen (in Einklang mit der Behandlung der Grunderkrankung bringen)
Operationsindikation:
- Eine Operation ist oft erforderlich, wenn der Durchmesser der hinteren subkapsulären Trübung 2 mm oder mehr beträgt und eine Sehfunktionsstörung vorliegt.
- Wenn die Kontrastempfindlichkeit deutlich herabgesetzt ist, sollte auch bei gutem Visus eine Operation in Betracht gezogen werden.
- Da die PSC schnell fortschreitet, ist eine frühzeitige Operation nicht selten erforderlich.
Operationsmethode:
- Phakoemulsifikation (Phacoemulsification) + IOL-Implantation ist die Hauptmethode
- Intraoperative Vorsicht (wichtig): Bei hinterer subkapsulärer Trübung kann die hintere Kapsel fragil sein, daher ist auf eine Ruptur der hinteren Kapsel zu achten.
- Bei Patienten mit zugrunde liegender Uveitis wird die Operation in einer relativ ruhigen Phase unter fortgesetzter oraler Steroideinnahme durchgeführt. Die IOL-Implantation ist unproblematisch.
- Falls eine filtrierende Operation bei sekundärem Glaukom erforderlich sein könnte, sollte die obere Bindehaut geschont und der Eingriff über einen Hornhautschnitt durchgeführt werden.
Postoperative Betreuung:
- Die Kontrolle der Entzündung der Grunderkrankung (z. B. Uveitis) ist wichtig
- Während der fortgesetzten Steroidgabe besteht auch ein hohes Risiko für einen Nachstar (PCO).
Behandlung des Steroidglaukoms
Abschnitt betitelt „Behandlung des Steroidglaukoms“Erste Wahl: Reduzierung oder Absetzen von Steroiden
- Wenn möglich, sollte eine Reduzierung oder das Absetzen von Steroiden priorisiert werden. Allerdings kann eine Dosisreduktion aufgrund der Behandlung der Grunderkrankung schwierig sein.
- Gewebeveränderungen können irreversibel sein, daher ist eine frühzeitige Behandlung wichtig
Augendrucksenkende Therapie (analog zum primären Offenwinkelglaukom):
- Prostaglandinanaloga, Betablocker, Carboanhydrasehemmer (Augentropfen, oral), α₂-Rezeptor-Agonisten in dieser Reihenfolge
- Wenn der Augeninnendruck durch Augentropfen oder orale Medikamente nicht ausreichend kontrolliert werden kann, ist eine Operation erforderlich 2)
Chirurgische Behandlung:
- Trabekulotomie: Eine Option bei steroidinduziertem Glaukom, wenn der Augeninnendruck medikamentös nicht ausreichend kontrolliert werden kann. Multizentrische Studien berichten, dass sie zur Kontrolle des Augeninnendrucks bei steroidinduziertem Glaukom wirksam ist13)
- Selektive Lasertrabekuloplastik: Wirksam, sollte jedoch bei Patienten mit Uveitis nicht durchgeführt werden
- Trabekulektomie (filtrierende Operation): Wird durchgeführt, wenn eine Inzision nicht ausreicht
In vielen Fällen sinkt der Augeninnendruck nach Absetzen oder Reduzierung von Steroiden. Bei irreversiblen Gewebeveränderungen des Trabekelwerks (Ansammlung extrazellulärer Matrix) durch Langzeitanwendung kann der Augeninnendruck jedoch auch nach dem Absetzen erhöht bleiben, sodass augeninnendrucksenkende Medikamente oder eine Operation erforderlich werden. Wenn ein Absetzen aufgrund der Grunderkrankung schwierig ist, sollten Augenarzt und behandelnder Arzt zusammenarbeiten.
Die Operation selbst kann ähnlich gute Ergebnisse wie eine normale Kataraktoperation erwarten lassen. Allerdings ist das Risiko eines Nachstars (PCO) bei fortgesetzter Steroidtherapie erhöht, sodass auch nach der Operation regelmäßige Nachkontrollen erforderlich sind. Ein PCO kann mittels Nd:YAG-Laser-Kapsulotomie behandelt werden. Da die hintere Kapsel brüchig sein kann, ist eine Operationstechnik erforderlich, die auf eine intraoperative Ruptur der hinteren Kapsel achtet.
6. Pathophysiologie und detaillierter Pathomechanismus
Abschnitt betitelt „6. Pathophysiologie und detaillierter Pathomechanismus“Mechanismus des Steroidkatarakts
Abschnitt betitelt „Mechanismus des Steroidkatarakts“Der genaue Pathomechanismus des Steroidkatarakts ist noch nicht vollständig geklärt, es wurden jedoch mehrere Mechanismen beschrieben5)6)10).
- Theorie der Bildung eines Schiff-Base-Zwischenprodukts: Zwischen der C-20-Ketongruppe des Steroids und einer nukleophilen Gruppe des Linsenproteins wird eine Schiff-Base gebildet. Anschließend findet eine Heyns-Umlagerung der C-21-Hydroxygruppe statt, wodurch ein stabiles aminsubstituiertes Addukt entsteht. Dieses Addukt soll nur bei steroidinduziertem Katarakt beobachtet werden5)
- Stoffwechselstörung und Membranfunktionsstörung: Störung des Ionentransports in den Linsenepithelzellen
- Oxidativer Schaden: Denaturierung von Linsenproteinen (Kristallinaggregation) durch die Produktion freier Radikale
- Mechanismus über Glukokortikoidrezeptoren: Der Glukokortikoidrezeptor beeinflusst über 5.000 Gene und führt zu Anomalien von Zelladhäsionsmolekülen10)
- Bildung von Proteinaddukten
- Trübung der Linsenfasern im hinteren Kapselbereich und Kristallinaggregation
- Wanderung geschädigter Linsenäquatorzellen zur hinteren Kapselseite6)
Der hintere subkapsuläre Katarakt tritt auf der Sehachse auf und verursacht daher bereits relativ früh Sehstörungen. Wenn der Trübungsdurchmesser 1 mm oder mehr beträgt, beeinträchtigt dies die Sehfunktion. Bei 2 mm oder mehr nimmt die Kontrastempfindlichkeit selbst bei guter korrigierter Sehschärfe deutlich ab, und bei 3 mm oder mehr verschlechtert sich häufig auch die Sehschärfe.
Mechanismus des Steroidglaukoms
Abschnitt betitelt „Mechanismus des Steroidglaukoms“Glukokortikoide erhöhen den Augeninnendruck, indem sie den Abfluss des Kammerwassers aus der Vorderkammer verringern.
- Erhöhte Produktion extrazellulärer Matrix in Trabekelwerkszellen: Steroide hemmen den Abbau der extrazellulären Matrix (wie Fibronektin, Laminin, Kollagen) in Trabekelwerkszellen und fördern deren Ablagerung. Dies führt zur Verstopfung der Maschenstruktur des Trabekelwerks und beeinträchtigt den Kammerwasserabfluss.
- Myocilin-Induktion: Myocilin ist ein 55-kDa-Protein, das in Trabekelzellen bei Steroidexposition induziert wird und an der Verringerung des Kammerwasserabflusses sowie am steroidinduzierten Augeninnendruckanstieg beteiligt ist2)
- Veränderungen des Zytoskeletts: Die Umstrukturierung des Aktin-Zytoskeletts führt zu morphologischen Veränderungen des Kammerwasserabflusstrakts
Die Augeninnendruckreaktion auf Steroide variiert individuell; bei jungen Patienten, hohem Augeninnendruck oder starker Sehnervenschädigung kann eine Operation erforderlich sein 11). Bei Steroid-Respondern ist unabhängig von Verabreichungsweg und -dauer eine regelmäßige Augeninnendruckkontrolle notwendig 12).
Mechanismen des erhöhten Infektionsrisikos
Abschnitt betitelt „Mechanismen des erhöhten Infektionsrisikos“Glukokortikoidrezeptoren unterdrücken die Transkription von Zytokinen und Chemokinen und hemmen die Migration und Aktivierung von Immunzellen. Dadurch wird die lokale Immunität gegen Pilze, Viren und Bakterien geschwächt. Insbesondere Pilzinfektionen neigen unter der durch Steroide verursachten Immunsuppression zur Verschlimmerung7).
7. Aktuelle Forschung und zukünftige Perspektiven
Abschnitt betitelt „7. Aktuelle Forschung und zukünftige Perspektiven“Ophthalmologische Sicherheit von nasalen Steroiden
Abschnitt betitelt „Ophthalmologische Sicherheit von nasalen Steroiden“Aktuelle systematische Übersichtsarbeiten zeigen, dass nasale Steroide nicht signifikant mit einem Kataraktrisiko oder einem erhöhten Augeninnendruck assoziiert sind9). Andererseits wird darauf hingewiesen, dass selbst Steroide wie Fluorometholon und Loteprednol, die als „geringe intraokulare Penetration“ gelten, bei langfristiger Anwendung ein Risiko für erhöhten Augeninnendruck und Katarakte bergen, weshalb Vorsicht geboten ist.
Fluocinolonacetonid-retardierendes Implantat
Abschnitt betitelt „Fluocinolonacetonid-retardierendes Implantat“Die Forschung zu intravitrealen Fluocinolonacetonid-Freisetzungsimplantaten schreitet voran, und es gibt Hinweise darauf, dass sie für die Langzeitbehandlung von Uveitis nützlich sein könnten2). Im Vergleich zu systemischen Steroiden treten jedoch häufiger lokale Nebenwirkungen (erhöhter Augeninnendruck, Katarakt) auf, sodass eine individualisierte Behandlung erforderlich ist.
Genetische Identifizierung von Steroid-Respondern
Abschnitt betitelt „Genetische Identifizierung von Steroid-Respondern“Es wird angenommen, dass die Augeninnendruckreaktion auf Steroide genetisch bedingt ist, und die Identifizierung verwandter Gene wie des Myocilin-Gens schreitet voran. In Zukunft wird eine personalisierte Medizin erwartet, bei der mithilfe genetischer Informationen Hochrisikopersonen für ein Steroidglaukom im Voraus identifiziert werden können12).
Ja, regelmäßige augenärztliche Kontrollen werden dringend empfohlen. Ein erhöhter Augeninnendruck verursacht oft keine subjektiven Symptome, und auch der Graue Star ist im Frühstadium häufig symptomlos. Unabhängig vom Verabreichungsweg (systemisch, Augentropfen, Inhalation) benötigen Patienten unter Langzeittherapie mindestens ein- bis zweimal jährlich eine augenärztliche Beurteilung (Augeninnendruck, Linse, Sehnerv). Besonders wichtig ist die Augeninnendruckkontrolle zwei Wochen bis einen Monat nach Therapiebeginn.
8. Literaturverzeichnis
Abschnitt betitelt „8. Literaturverzeichnis“-
McGhee CNJ, Dean S, Danesh-Meyer H. Locally administered ocular corticosteroids: benefits and risks. Drug Saf. 2002;25(1):33-55. PMID: 11820911. doi:10.2165/00002018-200225010-00004.
-
Okoye O, Okonkwo O. Inflammatory glaucoma. Community Eye Health. 2019;32(106):S1-S4.
-
Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
-
Chylack LT Jr, Wolfe JK, Singer DM, et al. The Lens Opacities Classification System III. Arch Ophthalmol. 1993;111(6):831-836. PMID: 8512486. doi:10.1001/archopht.1993.01090060119035.
-
Urban RC Jr, Cotlier E. Corticosteroid-induced cataracts. Surv Ophthalmol. 1986;31(2):102-110. PMID: 3541262. doi:10.1016/0039-6257(86)90077-9.
-
Jobling AI, Augusteyn RC. What causes steroid cataracts? A review of steroid-induced posterior subcapsular cataracts. Clin Exp Optom. 2002;85(2):61-75. PMID: 11952401. doi:10.1111/j.1444-0938.2002.tb03011.x.
-
Carnahan MC, Goldstein DA. Ocular complications of topical, peri-ocular, and systemic corticosteroids. Curr Opin Ophthalmol. 2000;11(6):478-483. PMID: 11141645.
-
Cumming RG, Mitchell P, Leeder SR. Use of inhaled corticosteroids and the risk of cataracts. N Engl J Med. 1997;337(1):8-14. PMID: 9203425. doi:10.1056/NEJM199707033370102.
-
Valenzuela CV, Liu JC, Vila PM, et al. Intranasal corticosteroids do not lead to ocular changes: a systematic review and meta-analysis. Laryngoscope. 2019;129(1):6-12. PMID: 30229924. PMCID: PMC6320292. doi:10.1002/lary.27209.
-
James ER. The etiology of steroid cataract. J Ocul Pharmacol Ther. 2007;23(5):403-420. PMID: 17900234. doi:10.1089/jop.2006.0067.
-
Sihota R, Konkal VL, Dada T, Agarwal HC, Singh R. Prospective, long-term evaluation of steroid-induced glaucoma. Eye (Lond). 2008;22(1):26-30. PMID: 16823461. doi:10.1038/sj.eye.6702474.
-
Phulke S, Kaushik S, Kaur S, Pandav SS. Steroid-induced glaucoma: an avoidable irreversible blindness. J Curr Glaucoma Pract. 2017;11(2):67-72. PMID: 28924342. PMCID: PMC5577123. doi:10.5005/jp-journals-10028-1226.
-
Japanese Steroid-Induced Glaucoma Multicenter Study Group. Success rates of trabeculotomy for steroid-induced glaucoma: a comparative, multicenter, retrospective cohort study. Am J Ophthalmol. 2011;151(6):1047-1056.e1. doi:10.1016/j.ajo.2010.11.028.
