
Biến chứng nhãn khoa của corticosteroid
1. Biến chứng nhãn khoa của corticosteroid là gì?
Phần tiêu đề “1. Biến chứng nhãn khoa của corticosteroid là gì?”Corticosteroid (glucocorticoid) là thuốc thiết yếu trong điều trị nhiều bệnh như bệnh tự miễn, bệnh viêm mắt và viêm sau phẫu thuật. Tuy nhiên, sử dụng lâu dài hoặc liều cao có thể gây ra các tác dụng phụ nghiêm trọng cho mắt.
Đục thủy tinh thể do steroid là loại đục thủy tinh thể do thuốc phổ biến nhất, và một khi xuất hiện, có thể gây suy giảm thị lực nghiêm trọng trong thời gian tương đối ngắn. Thường gặp khi dùng toàn thân, nhưng cũng có thể xảy ra với liệu pháp hít hoặc nhỏ mắt kéo dài. Bệnh nhân dùng steroid cần được khám mắt định kỳ.
Các bệnh và tình trạng chính mà steroid được sử dụng trong nhãn khoa như sau:
- Phản ứng dị ứng và quá mẫn: Sốt cỏ khô, viêm kết mạc mùa xuân, viêm kết mạc dị ứng
- Viêm màng bồ đào (trước, sau và toàn bộ): Phòng ngừa tái phát và ức chế viêm
- Viêm củng mạc và viêm thượng củng mạc: Viêm tự miễn
- Viêm động mạch tế bào khổng lồ: Dùng toàn thân khẩn cấp để bảo vệ thị lực
- Quản lý viêm sau phẫu thuật: Sau phẫu thuật đục thủy tinh thể và ghép giác mạc
- Bệnh mắt do Herpes: Giảm viêm viêm giác mạc nhu mô (kết hợp với thuốc kháng virus)
- Bệnh hốc mắt: Bệnh mắt do tuyến giáp, u giả viêm hốc mắt
Biến chứng mắt hiếm gặp khi sử dụng ngắn hạn, nhưng tăng nhãn áp có thể xuất hiện khoảng 2 tuần sau khi bắt đầu điều trị. Đục thủy tinh thể thường xảy ra khi dùng dài hạn, nhưng ở những người đáp ứng với steroid, nhãn áp có thể tăng ngay cả trong thời gian ngắn, do đó nên đo nhãn áp thường xuyên bất kể thời gian điều trị.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”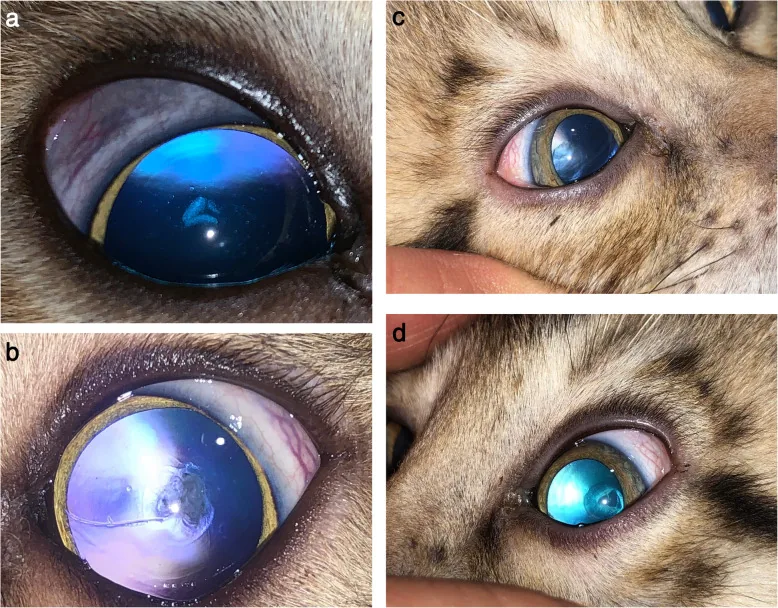
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”Đục thủy tinh thể dưới bao sau (đục thủy tinh thể do steroid):
- Giảm thị lực (giảm thị lực rõ rệt khi độ đục đạt đường kính 3 mm trở lên)
- Sợ ánh sáng và chói (nhạy cảm hoặc chói quá mức với nguồn sáng)
- Giảm độ nhạy tương phản rõ rệt ngay cả khi thị lực tốt
- Bệnh nhân thường nhận thấy rối loạn chức năng thị giác ngay từ giai đoạn đầu của đục thủy tinh thể
- Phần lớn không có triệu chứng (khó nhận biết ngay cả khi nhãn áp cao)
- Khi nhãn áp rất cao, có thể xuất hiện cảm giác nặng mắt, khó chịu hoặc nhìn mờ
- Khiếm khuyết thị trường (tiến triển, mất thị trường từ vùng ngoại vi)
Các giai đoạn tiến triển của đục thủy tinh thể
Phần tiêu đề “Các giai đoạn tiến triển của đục thủy tinh thể”| Giai đoạn | Dấu hiệu |
|---|---|
| Giai đoạn đầu | Đục dạng chấm nhạt hoặc không bào ngay dưới bao sau trên trục thị giác |
| Giai đoạn tiến triển | Các đục dạng chấm hợp lại tạo thành đục dưới bao sau hình đĩa, ranh giới rõ, đồng nhất bên trong (đường kính 2-3 mm). Hạt đa sắc (xanh lam, xanh lục, đỏ) |
| tiến triển hơn | lan rộng vào vỏ trước. cần thời gian để vượt qua ranh giới |
| giai đoạn muộn | tăng cường độ tán xạ ngược của nhân phôi → biến chứng đục thủy tinh thể nhân |
Đục thủy tinh thể do steroid thường được coi là đục thủy tinh thể dưới bao sau, nhưng nguy cơ đục thủy tinh thể nhân cũng cao và sự kết hợp không hiếm gặp. PSC tiến triển nhanh hơn các loại đục thủy tinh thể khác, và ba nghiên cứu lớn đã chỉ ra rằng PSC tiến triển nhanh hơn đục thủy tinh thể nhân và vỏ3).
Dấu hiệu glôcôm do steroid:
- Góc mở (không có bất thường góc)
- Tăng nhãn áp (thường ≥30 mmHg)
- Tích tụ chất nền ngoại bào ở bè củng mạc
- Trường hợp mạn tính: lõm gai thị rộng và mỏng lớp sợi thần kinh võng mạc
| Biến chứng | Đục/dấu hiệu điển hình | Triệu chứng chủ quan sớm |
|---|---|---|
| Đục thủy tinh thể do steroid | Đục dưới bao sau dạng đĩa (tiến triển 4 giai đoạn) | Chói lóa và sợ ánh sáng |
| Glôcôm do steroid | Lõm đĩa thị giác mở rộng | Hầu như không triệu chứng |
Đục thủy tinh thể do steroid điển hình biểu hiện dưới dạng đục hình đĩa ở vùng dưới bao sau trên trục thị giác, kèm theo các hạt đa sắc. Đục dưới bao sau cũng có thể xảy ra trong đục thủy tinh thể do tuổi già, nhưng nếu phát hiện đục dưới bao sau ở độ tuổi dưới 40, cần chủ động hỏi về tiền sử sử dụng steroid. Đôi khi khó phân biệt với đục thủy tinh thể kèm viêm màng bồ đào.
3. Nguyên nhân và Yếu tố Nguy cơ
Phần tiêu đề “3. Nguyên nhân và Yếu tố Nguy cơ”Nguy cơ theo Đường Dùng
Phần tiêu đề “Nguy cơ theo Đường Dùng”Nguy cơ biến chứng mắt liên quan đến steroid khác nhau tùy theo đường dùng. Đường toàn thân có nguy cơ cao nhất, nhưng dùng tại chỗ kéo dài cũng có thể gây bệnh1).
- Đường toàn thân (uống/tĩnh mạch): Nguy cơ cao nhất cho đục thủy tinh thể và glôcôm. Tương đối hiếm gặp ở liều prednisolone tương đương ≤10 mg/ngày. Thường xảy ra ở các trường hợp dùng liều cao toàn thân trên 1 năm.
- Thuốc nhỏ mắt steroid: Nguy cơ thấp hơn so với dùng toàn thân, nhưng sử dụng lâu dài có thể gây đục thủy tinh thể dưới bao sau và tăng nhãn áp3)
- Steroid dạng hít (điều trị hen suyễn): Có nguy cơ đục thủy tinh thể dưới bao sau8)
- Steroid xịt mũi: Có một tổng quan hệ thống cho thấy không có nguy cơ đáng kể về đục thủy tinh thể hoặc tăng nhãn áp9)
- Tiêm triamcinolone nội nhãn: Gây tăng nhãn áp ở hơn 50% trường hợp, trong đó 1-2% cần can thiệp phẫu thuật2)
Các yếu tố nguy cơ của đục thủy tinh thể
Phần tiêu đề “Các yếu tố nguy cơ của đục thủy tinh thể”Hướng dẫn Thực hành Ưu tiên (Preferred Practice Pattern) của AAO về đục thủy tinh thể nêu rõ rằng sử dụng steroid toàn thân là yếu tố nguy cơ gây đục thủy tinh thể dưới bao sau, và những người sử dụng corticosteroid dạng hít hoặc uống lâu dài có nguy cơ cao bị đục thủy tinh thể3).
- Trẻ em dễ bị đục thủy tinh thể do steroid hơn người lớn
- Bệnh nhân được điều trị toàn thân dài hạn cho các bệnh hệ thống (bệnh collagen, SLE, viêm khớp dạng thấp, hội chứng thận hư, sau ghép thận) có nguy cơ đặc biệt cao
Yếu tố nguy cơ của glôcôm
Phần tiêu đề “Yếu tố nguy cơ của glôcôm”- Glôcôm góc mở nguyên phát có sẵn
- Tiền sử tăng nhãn áp do dùng steroid trước đó (người đáp ứng với steroid)
- Đái tháo đường type 1
- Trẻ em và người cao tuổi (phản ứng cao)
- Sử dụng kéo dài trên 3 tháng2)
4. Chẩn đoán và Phương pháp Xét nghiệm
Phần tiêu đề “4. Chẩn đoán và Phương pháp Xét nghiệm”Chẩn đoán Đục thủy tinh thể
Phần tiêu đề “Chẩn đoán Đục thủy tinh thể”Khám cơ bản là quan sát thủy tinh thể bằng đèn khe.
- Điểm quan sát: Có đục hình đĩa dưới bao sau và hạt đa sắc, đường kính đục (trên 2 mm gây rối loạn thị giác).
- Phương pháp soi đèn khe: Giúp dễ dàng quan sát đục dưới bao sau và không bào
- Đánh giá chức năng thị giác: Ngay cả khi thị lực chỉnh kính tốt, độ nhạy tương phản có thể giảm đáng kể, đôi khi cần phẫu thuật sớm
- Phân loại LOCS III: Đánh giá độ đục theo 4 loại: nhân (NO/NC), vỏ (C), và dưới bao sau (PSC). PSC được đánh giá bằng phương pháp soi đèn khe để xác định mức độ đục dưới bao sau4)
Điều quan trọng nhất trong chẩn đoán là khai thác tiền sử sử dụng steroid chi tiết, bao gồm đường dùng (toàn thân, nhỏ mắt, hít, xịt mũi), liều lượng và thời gian. Ở bệnh nhân viêm màng bồ đào sử dụng steroid, có thể khó phân biệt với đục thủy tinh thể do viêm màng bồ đào. Tiền sử phơi nhiễm phóng xạ và chấn thương mắt cũng cần được xác nhận là yếu tố nguy cơ của đục thủy tinh thể dưới bao sau3).
Chẩn đoán Glôcôm
Phần tiêu đề “Chẩn đoán Glôcôm”- Đo nhãn áp: Đo bằng nhãn áp kế Goldmann là tiêu chuẩn
- Khám góc tiền phòng: Xác định góc mở hay bất thường góc
- Khám thị trường: Đánh giá tổn thương thị trường bằng máy đo thị trường tĩnh Humphrey
- Đánh giá thần kinh thị giác: Đánh giá hình dạng đĩa thị và lớp sợi thần kinh võng mạc bằng OCT
Thị lực đo khả năng phân biệt độ tương phản cao (chỉ tiêu rõ nét đen trắng), trong khi độ nhạy tương phản là khả năng phân biệt sự khác biệt nhỏ về độ sáng. Trong đục thủy tinh thể dưới bao sau, độ nhạy tương phản thường giảm rõ rệt ngay cả khi thị lực tương đối tốt, gây khó khăn trong sinh hoạt hàng ngày (đi lại nơi tối, lái xe, v.v.). Nếu giảm độ nhạy tương phản đáng kể, có thể chỉ định phẫu thuật ngay cả khi thị lực tốt.
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”Điều trị Đục thủy tinh thể do Steroid
Phần tiêu đề “Điều trị Đục thủy tinh thể do Steroid”Xử trí bảo tồn:
- Điều trị bằng thuốc cho đục thủy tinh thể không được khuyến cáo do thiếu bằng chứng về hiệu quả3)
- Có thể dùng thuốc giãn đồng tử để cải thiện thị lực tạm thời ở các đục trung tâm nhỏ, nhưng cần thận trọng vì có thể làm tăng chói
- Cân nhắc giảm liều steroid xuống liều hiệu quả tối thiểu hoặc ngừng thuốc (cân bằng với việc quản lý bệnh nền)
Chỉ định phẫu thuật:
- Phẫu thuật thường cần thiết khi đường kính đục dưới bao sau từ 2 mm trở lên kèm suy giảm chức năng thị giác.
- Nếu độ nhạy tương phản giảm rõ rệt, nên cân nhắc phẫu thuật ngay cả khi thị lực tốt.
- Vì đục thể thủy tinh dưới bao sau (PSC) tiến triển nhanh, phẫu thuật sớm thường cần thiết.
Phương pháp phẫu thuật:
- Phacoemulsification (tán nhuyễn thủy tinh thể bằng siêu âm) + đặt IOL là phương pháp chính.
- Cảnh báo trong phẫu thuật (quan trọng): Bao sau có thể yếu ở mắt có đục dưới bao sau, cần thận trọng tránh rách bao sau.
- Trong các trường hợp có viêm màng bồ đào nền, phẫu thuật được thực hiện trong khi tiếp tục dùng steroid đường uống trong giai đoạn tương đối ổn định. Việc đặt IOL không có vấn đề.
- Nếu có khả năng cần phẫu thuật lọc để điều trị glôcôm thứ phát, kết mạc trên được bảo tồn và phẫu thuật được thực hiện qua đường rạch giác mạc.
Chăm sóc sau phẫu thuật:
- Kiểm soát viêm của bệnh nền (ví dụ viêm màng bồ đào) là quan trọng.
- Trong khi tiếp tục dùng steroid, nguy cơ đục thủy tinh thể thứ phát (PCO) cũng cao.
Điều trị glôcôm do steroid
Phần tiêu đề “Điều trị glôcôm do steroid”Lựa chọn đầu tiên: Giảm hoặc ngừng steroid
- Nếu có thể, ưu tiên giảm liều hoặc ngừng steroid. Tuy nhiên, việc giảm liều có thể khó khăn do quản lý bệnh nguyên phát.
- Những thay đổi mô có thể không thể đảo ngược, vì vậy can thiệp sớm rất quan trọng
Liệu pháp hạ nhãn áp (tương tự như glôcôm góc mở nguyên phát):
- Sử dụng thuốc liên quan đến prostaglandin, thuốc chẹn beta, thuốc ức chế men carbonic anhydrase (nhỏ mắt và uống), thuốc kích thích thụ thể α₂ theo thứ tự
- Nếu kiểm soát nhãn áp không tốt bằng thuốc nhỏ mắt hoặc thuốc uống, có thể cần phẫu thuật2)
Điều trị phẫu thuật:
- Phẫu thuật cắt bè (Trabeculotomy): Là lựa chọn cho glôcôm do steroid khi kiểm soát nhãn áp bằng thuốc không đầy đủ. Các nghiên cứu đa trung tâm báo cáo hiệu quả trong kiểm soát nhãn áp ở mắt glôcôm do steroid13)
- Tạo hình bè chọn lọc bằng laser: Đáp ứng tốt, nhưng không nên thực hiện ở bệnh nhân có viêm màng bồ đào
- Phẫu thuật cắt bè (Phẫu thuật lọc): Thực hiện khi cắt bè không đủ
Trong nhiều trường hợp, áp lực nội nhãn giảm khi ngừng hoặc giảm liều steroid. Tuy nhiên, nếu những thay đổi mô ở bè củng mạc (tích tụ chất nền ngoại bào) do sử dụng lâu dài đã trở nên không thể đảo ngược, áp lực nội nhãn có thể không cải thiện sau khi ngừng thuốc và có thể cần dùng thuốc hạ áp lực nội nhãn hoặc phẫu thuật. Nếu khó ngừng thuốc do bệnh nguyên phát, bác sĩ nhãn khoa và bác sĩ điều trị chính cần phối hợp quản lý.
Bản thân phẫu thuật có thể đạt kết quả tốt tương tự như phẫu thuật đục thủy tinh thể thông thường. Tuy nhiên, nguy cơ đục thủy tinh thể thứ phát (PCO) cao trong khi tiếp tục dùng steroid, và cần theo dõi định kỳ sau phẫu thuật. PCO có thể được điều trị bằng phẫu thuật mở bao sau bằng laser Nd:YAG. Vì bao sau có thể yếu, cần kỹ thuật phẫu thuật cẩn thận để tránh rách bao sau trong khi phẫu thuật.
6. Sinh lý bệnh và cơ chế phát bệnh chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế phát bệnh chi tiết”Cơ chế đục thủy tinh thể do steroid
Phần tiêu đề “Cơ chế đục thủy tinh thể do steroid”Cơ chế bệnh sinh của đục thủy tinh thể do steroid vẫn chưa được hiểu đầy đủ, nhưng một số cơ chế đã được báo cáo 5)6)10).
- Thuyết hình thành chất trung gian base Schiff (Schiff base intermediate): Base Schiff được hình thành giữa nhóm ketone C-20 của steroid và nhóm nucleophilic của protein thủy tinh thể. Sau đó, sự chuyển vị Heyns (Heyns rearrangement) của nhóm hydroxyl C-21 xảy ra, tạo ra sản phẩm cộng amine ổn định. Sản phẩm cộng này được cho là chỉ quan sát thấy trong đục thủy tinh thể do steroid5)
- Rối loạn chuyển hóa và rối loạn chức năng màng: Rối loạn vận chuyển ion ở tế bào biểu mô thủy tinh thể
- Tổn thương oxy hóa: Thoái hóa protein thủy tinh thể (kết tụ crystallin) do sản xuất các gốc tự do.
- Cơ chế qua thụ thể glucocorticoid: Thụ thể glucocorticoid ảnh hưởng đến hơn 5.000 gen, gây ra bất thường ở các phân tử kết dính tế bào10)
- Hình thành phức hợp protein (protein adduct)
- Giảm độ trong suốt của các sợi thủy tinh thể ở bao sau và sự kết tụ crystallin
- Di chuyển của các tế bào xích đạo thủy tinh thể bị tổn thương về phía bao sau6)
Đục thủy tinh thể dưới bao sau gây suy giảm chức năng thị giác tương đối sớm vì nó xảy ra trên trục thị giác. Nếu đường kính đục từ 1 mm trở lên, nó ảnh hưởng đến chức năng thị giác; từ 2 mm trở lên, độ nhạy tương phản giảm đáng kể ngay cả khi thị lực điều chỉnh tốt; và từ 3 mm trở lên, thị lực thường cũng giảm.
Cơ chế glôcôm do steroid
Phần tiêu đề “Cơ chế glôcôm do steroid”Glucocorticoid làm tăng áp lực nội nhãn bằng cách giảm dòng chảy thủy dịch từ tiền phòng ra ngoài.
- Tăng sản xuất chất nền ngoại bào ở tế bào bè củng mạc: Steroid ức chế sự phân hủy chất nền ngoại bào (như fibronectin, laminin, collagen) ở tế bào bè củng mạc và thúc đẩy sự lắng đọng của chúng. Điều này gây tắc nghẽn cấu trúc lưới của bè củng mạc và cản trở dòng chảy thủy dịch.
- Cảm ứng myocilin: Myocilin là một protein 55 kDa được cảm ứng ở tế bào bè củng mạc khi tiếp xúc với steroid, và có liên quan đến việc giảm dòng chảy thủy dịch và tăng áp lực nội nhãn do steroid gây ra2).
- Thay đổi khung xương tế bào: Sự tái tổ chức khung xương actin gây ra những thay đổi hình thái trên đường dẫn lưu thủy dịch.
Đáp ứng áp lực nội nhãn với steroid khác nhau giữa các cá nhân; bệnh nhân trẻ, có áp lực nội nhãn cao, hoặc tổn thương thần kinh thị giác nặng có thể cần phẫu thuật11). Ở những người đáp ứng với steroid, cần theo dõi áp lực nội nhãn thường xuyên bất kể đường dùng hay thời gian12).
Cơ chế tăng nguy cơ nhiễm trùng
Phần tiêu đề “Cơ chế tăng nguy cơ nhiễm trùng”Các thụ thể glucocorticoid ức chế sự phiên mã của cytokine và chemokine, đồng thời ức chế sự di chuyển và hoạt hóa của tế bào miễn dịch. Điều này làm giảm miễn dịch tại chỗ đối với nấm, virus và vi khuẩn. Đặc biệt, nhiễm nấm dễ trở nên trầm trọng hơn dưới tác dụng ức chế miễn dịch của steroid7).
7. Nghiên cứu mới nhất và triển vọng tương lai
Phần tiêu đề “7. Nghiên cứu mới nhất và triển vọng tương lai”An toàn nhãn khoa của steroid dùng qua đường mũi
Phần tiêu đề “An toàn nhãn khoa của steroid dùng qua đường mũi”Các tổng quan hệ thống gần đây cho thấy steroid dùng qua đường mũi không liên quan đáng kể đến nguy cơ đục thủy tinh thể hoặc tăng nhãn áp9). Tuy nhiên, ngay cả những steroid được cho là có “thấm vào mắt thấp” như fluorometholone và loteprednol, vẫn có nguy cơ gây tăng nhãn áp và đục thủy tinh thể khi sử dụng lâu dài, cần thận trọng.
Que cấy giải phóng chậm fluocinolone acetonide
Phần tiêu đề “Que cấy giải phóng chậm fluocinolone acetonide”Nghiên cứu về thiết bị giải phóng chậm fluocinolone acetonide nội nhãn đang tiến triển, cho thấy tiềm năng hữu ích trong quản lý lâu dài viêm màng bồ đào2). Tuy nhiên, các tác dụng phụ tại chỗ (tăng nhãn áp và đục thủy tinh thể) thường gặp hơn so với steroid toàn thân, đòi hỏi quản lý cá thể hóa.
Xác định di truyền người đáp ứng với steroid
Phần tiêu đề “Xác định di truyền người đáp ứng với steroid”Khả năng đáp ứng áp lực nội nhãn với steroid được cho là do di truyền quy định, và việc xác định các gen liên quan như gen myocilin đang tiến triển. Trong tương lai, hy vọng sẽ hiện thực hóa y học cá nhân hóa, xác định trước những người có nguy cơ cao mắc glôcôm do steroid bằng thông tin di truyền12).
Có, việc khám mắt định kỳ được khuyến cáo mạnh mẽ. Tăng áp lực nội nhãn thường không có triệu chứng chủ quan, và đục thủy tinh thể cũng thường không triệu chứng ở giai đoạn đầu. Bất kể đường dùng (toàn thân, nhỏ mắt, hít), bệnh nhân sử dụng lâu dài cần được đánh giá nhãn khoa (áp lực nội nhãn, thể thủy tinh, thần kinh thị giác) ít nhất 1-2 lần mỗi năm. Đặc biệt, kiểm tra áp lực nội nhãn tại thời điểm 2 tuần đến 1 tháng sau khi bắt đầu điều trị là quan trọng.
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”-
McGhee CNJ, Dean S, Danesh-Meyer H. Locally administered ocular corticosteroids: benefits and risks. Drug Saf. 2002;25(1):33-55. PMID: 11820911. doi:10.2165/00002018-200225010-00004.
-
Okoye O, Okonkwo O. Inflammatory glaucoma. Community Eye Health. 2019;32(106):S1-S4.
-
Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
-
Chylack LT Jr, Wolfe JK, Singer DM, et al. The Lens Opacities Classification System III. Arch Ophthalmol. 1993;111(6):831-836. PMID: 8512486. doi:10.1001/archopht.1993.01090060119035.
-
Urban RC Jr, Cotlier E. Corticosteroid-induced cataracts. Surv Ophthalmol. 1986;31(2):102-110. PMID: 3541262. doi:10.1016/0039-6257(86)90077-9.
-
Jobling AI, Augusteyn RC. What causes steroid cataracts? A review of steroid-induced posterior subcapsular cataracts. Clin Exp Optom. 2002;85(2):61-75. PMID: 11952401. doi:10.1111/j.1444-0938.2002.tb03011.x.
-
Carnahan MC, Goldstein DA. Ocular complications of topical, peri-ocular, and systemic corticosteroids. Curr Opin Ophthalmol. 2000;11(6):478-483. PMID: 11141645.
-
Cumming RG, Mitchell P, Leeder SR. Use of inhaled corticosteroids and the risk of cataracts. N Engl J Med. 1997;337(1):8-14. PMID: 9203425. doi:10.1056/NEJM199707033370102.
-
Valenzuela CV, Liu JC, Vila PM, et al. Intranasal corticosteroids do not lead to ocular changes: a systematic review and meta-analysis. Laryngoscope. 2019;129(1):6-12. PMID: 30229924. PMCID: PMC6320292. doi:10.1002/lary.27209.
-
James ER. The etiology of steroid cataract. J Ocul Pharmacol Ther. 2007;23(5):403-420. PMID: 17900234. doi:10.1089/jop.2006.0067.
-
Sihota R, Konkal VL, Dada T, Agarwal HC, Singh R. Prospective, long-term evaluation of steroid-induced glaucoma. Eye (Lond). 2008;22(1):26-30. PMID: 16823461. doi:10.1038/sj.eye.6702474.
-
Phulke S, Kaushik S, Kaur S, Pandav SS. Steroid-induced glaucoma: an avoidable irreversible blindness. J Curr Glaucoma Pract. 2017;11(2):67-72. PMID: 28924342. PMCID: PMC5577123. doi:10.5005/jp-journals-10028-1226.
-
Japanese Steroid-Induced Glaucoma Multicenter Study Group. Success rates of trabeculotomy for steroid-induced glaucoma: a comparative, multicenter, retrospective cohort study. Am J Ophthalmol. 2011;151(6):1047-1056.e1. doi:10.1016/j.ajo.2010.11.028.
