
एड्रिनल कॉर्टिकोस्टेरॉइड्स के नेत्र संबंधी जटिलताएँ
1. एड्रेनोकोर्टिकोस्टेरॉइड के नेत्र संबंधी जटिलताएं क्या हैं
Section titled “1. एड्रेनोकोर्टिकोस्टेरॉइड के नेत्र संबंधी जटिलताएं क्या हैं”एड्रिनल कॉर्टिकल स्टेरॉइड्स (ग्लूकोकॉर्टिकॉइड्स) ऑटोइम्यून बीमारियों, सूजन संबंधी नेत्र रोगों और पोस्ट-ऑपरेटिव सूजन जैसी कई बीमारियों के उपचार में आवश्यक दवाएँ हैं। हालांकि, इनके लंबे समय तक या अधिक मात्रा में उपयोग से आँखों पर गंभीर दुष्प्रभाव हो सकते हैं।
दवा-प्रेरित लेंस धुंधलापन का सबसे सामान्य कारण स्टेरॉइड मोतियाबिंद है, जो एक बार होने पर अपेक्षाकृत कम समय में गंभीर दृष्टि हानि का कारण बनता है। यह अक्सर प्रणालीगत प्रशासन से होता है, लेकिन लंबे समय तक इनहेलेशन थेरेपी या आई ड्रॉप से भी हो सकता है। स्टेरॉइड लेने वाले रोगियों के लिए नियमित नेत्र परीक्षण आवश्यक है।
नेत्र विज्ञान में स्टेरॉइड का उपयोग निम्नलिखित प्रमुख बीमारियों और स्थितियों में किया जाता है:
- एलर्जी और अतिसंवेदनशीलता प्रतिक्रियाएँ: हे फीवर, वर्नल कंजक्टिवाइटिस, एलर्जिक कंजक्टिवाइटिस
- यूवाइटिस (पूर्वकाल, पश्च, पैनुवाइटिस): पुनरावृत्ति की रोकथाम और सूजन नियंत्रण
- स्क्लेराइटिस और एपिस्क्लेराइटिस: ऑटोइम्यून सूजन
- जाइंट सेल आर्टेराइटिस: दृष्टि सुरक्षा के लिए आपातकालीन प्रणालीगत प्रशासन
- पोस्टऑपरेटिव सूजन प्रबंधन: मोतियाबिंद सर्जरी और कॉर्निया प्रत्यारोपण के बाद
- हर्पेटिक नेत्र रोग: स्ट्रोमल केराटाइटिस की सूजन कम करना (एंटीवायरल दवाओं के साथ संयोजन में)
- कक्षीय रोग: थायरॉइड नेत्र रोग, कक्षीय सूजन संबंधी छद्म ट्यूमर
अल्पकालिक प्रशासन में नेत्र संबंधी जटिलताएँ कम होती हैं, लेकिन प्रशासन शुरू करने के लगभग 2 सप्ताह बाद अंतर्गर्भाशयी दबाव बढ़ सकता है। मोतियाबिंद आमतौर पर दीर्घकालिक प्रशासन से होता है, लेकिन स्टेरॉयड रिस्पॉन्डर में थोड़े समय में भी दबाव बढ़ सकता है, इसलिए प्रशासन की अवधि की परवाह किए बिना नियमित अंतर्गर्भाशयी दबाव माप की सिफारिश की जाती है।
2. मुख्य लक्षण और नैदानिक निष्कर्ष
Section titled “2. मुख्य लक्षण और नैदानिक निष्कर्ष”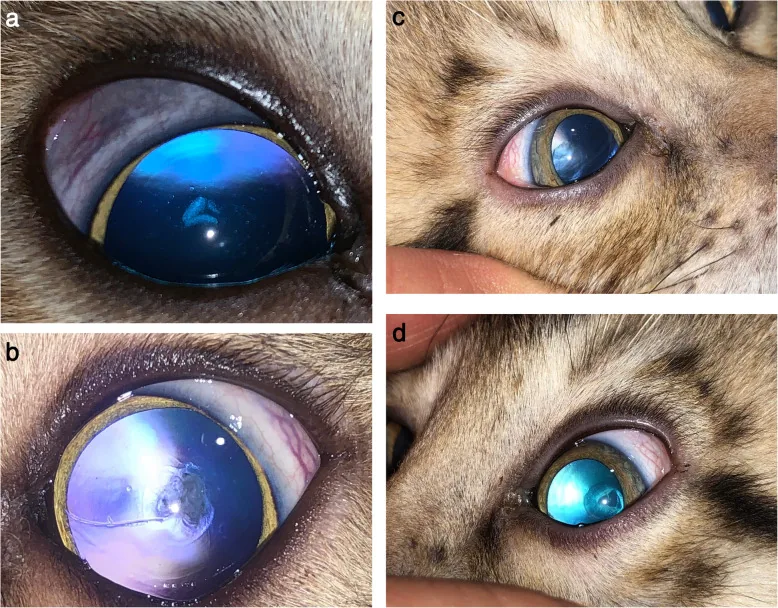
व्यक्तिपरक लक्षण
Section titled “व्यक्तिपरक लक्षण”पश्च कैप्सूलर मोतियाबिंद (स्टेरॉयड मोतियाबिंद):
- दृष्टि में कमी (जब धुंधलापन 3 मिमी या उससे अधिक व्यास का हो जाता है, तो दृष्टि में उल्लेखनीय कमी आती है)
- फोटोफोबिया और चकाचौंध (प्रकाश के प्रति संवेदनशीलता और चमक)
- अच्छी दृष्टि होने पर भी कंट्रास्ट संवेदनशीलता में स्पष्ट कमी
- अपारदर्शिता छोटी होने पर भी अक्सर दृश्य हानि महसूस होती है
- अक्सर कोई लक्षण नहीं (आंख का दबाव अधिक होने पर भी महसूस करना मुश्किल)
- उच्च अंतर्नेत्र दबाव होने पर आंखों में भारीपन, असुविधा या धुंधला दिखाई देना
- दृष्टि क्षेत्र में कमी (बढ़ने पर परिधीय दृष्टि क्षेत्र कम होना)
धुंधलापन बढ़ने के चरण
Section titled “धुंधलापन बढ़ने के चरण”| चरण | निष्कर्ष |
|---|---|
| प्रारंभिक | दृश्य अक्ष पर पश्च कैप्सूल के ठीक नीचे हल्के बिंदु जैसे बादल या रिक्तिकाएं |
| प्रगत अवस्था | बिंदु जैसी अपारदर्शिताएं विलीन होकर स्पष्ट सीमा वाली, आंतरिक रूप से एकसमान, तश्तरी के आकार की पश्च-उपकैप्सुलर अपारदर्शिता (व्यास 2-3 मिमी) बनाती हैं। नीले, हरे, लाल बहुरंगी कण |
| और अधिक प्रगति | पूर्वकाल कॉर्टेक्स में फैल जाती है। सीमा रेखा पार कर विस्तार होने में समय लगता है |
| देर से | भ्रूणीय नाभिकीय भाग में पश्च प्रकीर्णन प्रकाश तीव्रता में वृद्धि → नाभिकीय मोतियाबिंद का सह-अस्तित्व |
स्टेरॉइड मोतियाबिंद = पश्च उपकैप्सुलर मोतियाबिंद यह धारणा सामान्य है, लेकिन नाभिकीय मोतियाबिंद का जोखिम भी अधिक है और सह-अस्तित्व असामान्य नहीं है। PSC अन्य मोतियाबिंद प्रकारों की तुलना में तेजी से बढ़ता है, और तीन बड़े अध्ययनों में दिखाया गया है कि PSC नाभिकीय मोतियाबिंद और कॉर्टिकल मोतियाबिंद की तुलना में अधिक तेजी से बढ़ता है3)।
स्टेरॉइड ग्लूकोमा के निष्कर्ष:
- खुला कोण (कोण असामान्यता नहीं पाई जाती)
- अंतर्नेत्र दबाव में वृद्धि (अक्सर 30 mmHg से अधिक)
- ट्रैबेकुलर मेशवर्क में बाह्यकोशिकीय मैट्रिक्स का संचय
- दीर्घकालिक मामलों में ऑप्टिक डिस्क कपिंग का बढ़ना और रेटिनल तंत्रिका फाइबर परत का पतला होना
| जटिलताएं | विशिष्ट धुंधलापन/निष्कर्ष | प्रारंभिक लक्षण |
|---|---|---|
| स्टेरॉयड मोतियाबिंद | पश्च कैप्सुलर डिस्क के आकार का धुंधलापन (4 चरणों में प्रगति) | चकाचौंध/प्रकाश से डर |
| स्टेरॉयड ग्लूकोमा | ऑप्टिक डिस्क कपिंग का बढ़ना | लगभग कोई लक्षण नहीं |
विशिष्ट स्टेरॉइड मोतियाबिंद दृश्य अक्ष पर पश्च कैप्सूल के नीचे एक प्लेट जैसी धुंधलापन प्रस्तुत करता है, जिसमें बहुरंगी कण होते हैं। उम्र से संबंधित मोतियाबिंद में भी पश्च कैप्सूल के नीचे धुंधलापन हो सकता है, लेकिन यदि 40 वर्ष की आयु तक पश्च कैप्सूल मोतियाबिंद पाया जाता है, तो स्टेरॉइड उपयोग के इतिहास के बारे में सक्रिय रूप से पूछताछ करना आवश्यक है। यूवाइटिस से जुड़े मोतियाबिंद से अंतर करना कभी-कभी मुश्किल हो सकता है।
3. कारण और जोखिम कारक
Section titled “3. कारण और जोखिम कारक”प्रशासन मार्ग के अनुसार जोखिम
Section titled “प्रशासन मार्ग के अनुसार जोखिम”स्टेरॉइड के कारण नेत्र संबंधी जटिलताओं का जोखिम प्रशासन मार्ग के अनुसार भिन्न होता है। प्रणालीगत प्रशासन सबसे अधिक जोखिम भरा होता है, और स्थानीय प्रशासन भी लंबे समय तक उपयोग से रोग उत्पन्न कर सकता है1)।
- प्रणालीगत प्रशासन (मौखिक/अंतःशिरा): मोतियाबिंद और ग्लूकोमा दोनों के लिए सबसे अधिक जोखिम। प्रेडनिसोलोन समतुल्य 10 मिलीग्राम/दिन से कम पर अपेक्षाकृत दुर्लभ। 1 वर्ष से अधिक के उच्च खुराक प्रणालीगत प्रशासन के मामलों में अक्सर होता है।
- स्टेरॉयड आई ड्रॉप: प्रणालीगत प्रशासन की तुलना में जोखिम कम है, लेकिन दीर्घकालिक उपयोग से पश्च कैप्सुलर मोतियाबिंद और अंतःनेत्र दबाव में वृद्धि हो सकती है3)
- इनहेल्ड स्टेरॉयड (अस्थमा उपचार): पश्च कैप्सुलर मोतियाबिंद का जोखिम8)
- नाक स्टेरॉयड: एक व्यवस्थित समीक्षा के अनुसार मोतियाबिंद या अंतःनेत्र दबाव में वृद्धि का कोई महत्वपूर्ण जोखिम नहीं9)
- इंट्राविट्रियल ट्रायमसिनोलोन इंजेक्शन: 50% से अधिक मामलों में आंखों का दबाव बढ़ जाता है, जिनमें से 1-2% में सर्जिकल हस्तक्षेप की आवश्यकता होती है2)
मोतियाबिंद के जोखिम कारक
Section titled “मोतियाबिंद के जोखिम कारक”AAO मोतियाबिंद देखभाल दिशानिर्देश (Preferred Practice Pattern) के अनुसार, प्रणालीगत स्टेरॉयड का उपयोग पश्च कैप्सुलर मोतियाबिंद के जोखिम कारक के रूप में स्पष्ट रूप से उल्लेखित है, और इनहेल्ड या मौखिक कॉर्टिकोस्टेरॉइड के दीर्घकालिक उपयोगकर्ताओं में मोतियाबिंद विकसित होने का जोखिम अधिक होता है3)।
- बच्चों में वयस्कों की तुलना में स्टेरॉयड-प्रेरित मोतियाबिंद विकसित होने की अधिक संभावना होती है
- प्रणालीगत रोगों (कोलेजन रोग, SLE, रुमेटी गठिया, नेफ्रोटिक सिंड्रोम, गुर्दा प्रत्यारोपण के बाद) के लिए दीर्घकालिक प्रणालीगत चिकित्सा प्राप्त करने वाले रोगियों में विशेष रूप से उच्च जोखिम होता है
ग्लूकोमा के जोखिम कारक
Section titled “ग्लूकोमा के जोखिम कारक”- पहले से मौजूद प्राथमिक ओपन-एंगल ग्लूकोमा
- पिछले स्टेरॉयड उपयोग से अंतर्गर्भाशयी दबाव में वृद्धि का इतिहास (स्टेरॉयड रिस्पॉन्डर)
- टाइप 1 मधुमेह
- बच्चे और बुजुर्ग (उच्च प्रतिक्रियाशीलता)
- 3 महीने से अधिक की दीर्घकालिक उपयोग अवधि 2)
4. निदान और जांच के तरीके
Section titled “4. निदान और जांच के तरीके”मोतियाबिंद का निदान
Section titled “मोतियाबिंद का निदान”स्लिट लैंप (सूक्ष्मदर्शी) द्वारा लेंस का अवलोकन मूलभूत है।
- अवलोकन के बिंदु: पश्च कैप्सूल के ठीक नीचे तश्तरी के आकार का धुंधलापन/बहुरंगी कणिकाओं की उपस्थिति, धुंधलापन का व्यास (2 मिमी या अधिक पर दृश्य हानि)
- प्रकाश-संचरण विधि: पश्च उपकैप्सुलर धुंधलापन और रिक्तिकाओं की उपस्थिति का पता लगाना आसान
- दृश्य कार्य मूल्यांकन: सही दृष्टि अच्छी होने पर भी कंट्रास्ट संवेदनशीलता में स्पष्ट कमी हो सकती है, जिससे शीघ्र सर्जरी की आवश्यकता हो सकती है
- LOCS III वर्गीकरण: नाभिक (NO/NC), कॉर्टेक्स (C), और पश्च उपकैप्सुलर (PSC) की 4 श्रेणियों में धुंधलापन का मूल्यांकन। PSC के लिए प्रकाश-संचरण विधि द्वारा पश्च उपकैप्सुलर धुंधलापन की डिग्री का आकलन किया जाता है4)
निदान में सबसे महत्वपूर्ण है स्टेरॉयड उपयोग के इतिहास का विस्तृत साक्षात्कार, जिसमें प्रशासन का मार्ग (प्रणालीगत/आंखों की बूंदें/साँस/नाक स्प्रे), खुराक और अवधि की पुष्टि की जाती है। यूवाइटिस के रोगियों में स्टेरॉयड का उपयोग करने पर, यूवाइटिस के कारण होने वाले सहवर्ती मोतियाबिंद से अंतर करना मुश्किल हो सकता है। विकिरण जोखिम और आंख की चोट का इतिहास भी पश्च-उपकैप्सुलर मोतियाबिंद के जोखिम कारकों के रूप में पुष्टि किया जाता है3)।
ग्लूकोमा का निदान
Section titled “ग्लूकोमा का निदान”- अंतर्नेत्र दबाव माप: गोल्डमैन एप्लानेशन टोनोमीटर द्वारा माप मानक है
- कोण परीक्षण: खुला कोण/कोण असामान्यता की उपस्थिति
- दृश्य क्षेत्र परीक्षण: हम्फ्रे स्थैतिक दृश्य क्षेत्र मापक द्वारा दृश्य क्षेत्र हानि का मूल्यांकन
- ऑप्टिक तंत्रिका मूल्यांकन: OCT द्वारा ऑप्टिक डिस्क आकार और रेटिनल तंत्रिका फाइबर परत का मूल्यांकन
दृश्य तीक्ष्णता उच्च कंट्रास्ट (स्पष्ट काले-सफेद संकेतक) की पहचान क्षमता को मापती है, जबकि कंट्रास्ट संवेदनशीलता हल्के प्रकाश-अंधकार अंतर को पहचानने की क्षमता है। पश्च उपकैप्सुलर मोतियाबिंद में, दृश्य तीक्ष्णता अपेक्षाकृत अच्छी होने पर भी कंट्रास्ट संवेदनशीलता अक्सर काफी कम हो जाती है, जिससे दैनिक जीवन (मंद रोशनी में चलना, ड्राइविंग आदि) में बाधा उत्पन्न होती है। यदि कंट्रास्ट संवेदनशीलता में कमी स्पष्ट है, तो अच्छी दृश्य तीक्ष्णता होने पर भी सर्जरी पर विचार किया जा सकता है।
5. मानक उपचार विधियाँ
Section titled “5. मानक उपचार विधियाँ”स्टेरॉइड मोतियाबिंद का उपचार
Section titled “स्टेरॉइड मोतियाबिंद का उपचार”रूढ़िवादी उपचार:
- मोतियाबिंद के लिए दवा उपचार की प्रभावशीलता के अपर्याप्त प्रमाण हैं, इसलिए इसकी अनुशंसा नहीं की जाती है3)
- छोटे केंद्रीय धुंधलापन के लिए पुतली फैलाने वाली दवाओं से अस्थायी रूप से दृष्टि में सुधार संभव है, लेकिन चकाचौंध बढ़ने का ध्यान रखना आवश्यक है
- स्टेरॉयड की न्यूनतम प्रभावी खुराक में कमी या बंद करने पर विचार करें (मूल रोग के प्रबंधन के साथ संतुलन बनाए रखते हुए)
सर्जरी के संकेत:
- पश्च कैप्सूलर धुंधलापन का व्यास 2 मिमी या अधिक होने और दृष्टि संबंधी समस्या होने पर अक्सर सर्जरी की आवश्यकता होती है
- यदि कंट्रास्ट संवेदनशीलता काफी कम हो गई है, तो अच्छी दृष्टि होने पर भी सर्जरी पर विचार किया जाना चाहिए
- PSC तेजी से बढ़ता है, इसलिए अक्सर जल्दी सर्जरी की आवश्यकता होती है
सर्जरी विधि:
- फेकोइमल्सीफिकेशन (phacoemulsification) + IOL प्रत्यारोपण मुख्य है
- शल्यक्रिया के दौरान सावधानी (महत्वपूर्ण): पश्च कैप्सूलर अपारदर्शिता वाली आंखों में पश्च कैप्सूल कमजोर हो सकता है, इसलिए पश्च कैप्सूल के फटने का ध्यान रखना आवश्यक है
- यूवाइटिस से पीड़ित रोगियों में, अपेक्षाकृत शांत अवधि में स्टेरॉयड मौखिक दवा जारी रखते हुए सर्जरी की जाती है। IOL डालने में कोई समस्या नहीं है
- यदि द्वितीयक ग्लूकोमा के लिए फिल्टरेशन सर्जरी की आवश्यकता हो सकती है, तो ऊपरी कंजंक्टिवा को संरक्षित करते हुए कॉर्नियल चीरा लगाकर सर्जरी की जाती है
पश्चात प्रबंधन:
- मूल रोग (जैसे यूवाइटिस) की सूजन को नियंत्रित करना महत्वपूर्ण है
- स्टेरॉयड के निरंतर उपयोग के दौरान पश्च कैप्सुलर मोतियाबिंद (PCO) का जोखिम भी अधिक होता है
स्टेरॉयड ग्लूकोमा का उपचार
Section titled “स्टेरॉयड ग्लूकोमा का उपचार”पहला विकल्प: स्टेरॉयड की खुराक कम करना या बंद करना
- यदि संभव हो, तो स्टेरॉयड की खुराक कम करना या बंद करना प्राथमिकता दी जाती है। हालांकि, मूल रोग के प्रबंधन के कारण खुराक कम करना कठिन हो सकता है।
- ऊतक परिवर्तन अपरिवर्तनीय हो सकते हैं, इसलिए शीघ्र उपचार महत्वपूर्ण है।
अंतर्नेत्र दाब कम करने वाली चिकित्सा (प्राथमिक खुले कोण मोतियाबिंद के समान):
- प्रोस्टाग्लैंडीन संबंधी दवाएं, बीटा-अवरोधक, कार्बोनिक एनहाइड्रेज़ अवरोधक (बूंदें/मौखिक), α₂ रिसेप्टर उत्तेजक दवाओं के क्रम में उपयोग किया जाता है।
- यदि आई ड्रॉप या मौखिक दवाओं से आंखों का दबाव नियंत्रित नहीं होता है, तो सर्जरी की आवश्यकता हो सकती है 2)
सर्जिकल उपचार:
- ट्रैबेक्युलोटॉमी: यह उन स्टेरॉयड ग्लूकोमा रोगियों के लिए एक विकल्प है जिनमें दवा उपचार से आंखों का दबाव पर्याप्त रूप से नियंत्रित नहीं होता है। बहु-केंद्रीय अध्ययनों में स्टेरॉयड ग्लूकोमा आंखों में दबाव नियंत्रण के लिए इसे प्रभावी बताया गया है 13)
- चयनात्मक लेज़र ट्रैबेक्युलोप्लास्टी: यह आमतौर पर प्रभावी होता है, लेकिन यूवाइटिस के मामलों में इसका उपयोग नहीं किया जाना चाहिए
- ट्रैबेक्युलेक्टॉमी (फिल्ट्रेशन सर्जरी): जब चीरा लगाने की सर्जरी अपर्याप्त हो तो की जाती है
अधिकांश मामलों में, स्टेरॉयड बंद करने या खुराक कम करने से आंख का दबाव कम हो जाता है। लेकिन लंबे समय तक उपयोग से ट्रैबेकुलर मेशवर्क में अपरिवर्तनीय ऊतक परिवर्तन (एक्स्ट्रासेल्युलर मैट्रिक्स का संचय) होने पर, बंद करने के बाद भी दबाव में सुधार नहीं हो सकता है, और दबाव कम करने वाली दवाओं या सर्जरी की आवश्यकता हो सकती है। यदि अंतर्निहित बीमारी के कारण स्टेरॉयड बंद करना मुश्किल है, तो नेत्र रोग विशेषज्ञ और उपचार करने वाले चिकित्सक मिलकर प्रबंधन करते हैं।
सर्जरी से सामान्य मोतियाबिंद सर्जरी के समान ही अच्छे परिणाम की उम्मीद की जा सकती है। हालांकि, स्टेरॉयड के निरंतर उपयोग के दौरान पश्चात मोतियाबिंद (PCO) का खतरा अधिक होता है, और सर्जरी के बाद भी नियमित अनुवर्ती देखभाल आवश्यक है। PCO का इलाज Nd:YAG लेज़र पश्च कैप्सुलोटॉमी से किया जा सकता है। पश्च कैप्सूल कमजोर हो सकता है, इसलिए सर्जरी के दौरान पश्च कैप्सूल के फटने से बचने के लिए सावधानीपूर्वक तकनीक की आवश्यकता होती है।
6. पैथोफिज़ियोलॉजी और विस्तृत रोगजनन
Section titled “6. पैथोफिज़ियोलॉजी और विस्तृत रोगजनन”स्टेरॉयड मोतियाबिंद का तंत्र
Section titled “स्टेरॉयड मोतियाबिंद का तंत्र”स्टेरॉयड मोतियाबिंद के विकास का तंत्र पूरी तरह से स्पष्ट नहीं है, लेकिन कई तंत्रों की सूचना दी गई है5)6)10)।
- शिफ बेस मध्यवर्ती (Schiff base intermediate) निर्माण सिद्धांत: स्टेरॉइड के C-20 कीटोन समूह और लेंस प्रोटीन के न्यूक्लियोफिलिक समूह के बीच शिफ बेस बनता है। फिर C-21 हाइड्रॉक्सी समूह का हेन्स पुनर्विन्यास (Heyns rearrangement) होता है, जिससे एक स्थिर अमीन प्रतिस्थापित योगज उत्पन्न होता है। यह योगज केवल स्टेरॉइड-प्रेरित मोतियाबिंद में देखा जाता है5)
- चयापचय असामान्यता/झिल्ली कार्य असामान्यता: लेंस उपकला कोशिकाओं में आयन परिवहन में बाधा
- ऑक्सीकरण क्षति: मुक्त मूलक उत्पादन द्वारा लेंस प्रोटीन का विकृतीकरण (क्रिस्टलिन एकत्रीकरण)
- ग्लूकोकॉर्टिकॉइड रिसेप्टर-मध्यस्थ तंत्र: ग्लूकोकॉर्टिकॉइड रिसेप्टर 5,000 से अधिक जीनों को प्रभावित करता है, जिससे कोशिका आसंजन अणुओं में असामान्यता उत्पन्न होती है10)
- प्रोटीन एडक्ट का निर्माण
- पश्च कैप्सूलर लेंस फाइबर कोशिकाओं की पारदर्शिता में कमी और क्रिस्टलिन का एकत्रीकरण
- क्षतिग्रस्त लेंस भूमध्यरेखीय कोशिकाओं का पश्च कैप्सूल की ओर स्थानांतरण6)
पश्च उपकैप्सुलर मोतियाबिंद दृश्य अक्ष पर होने के कारण अपेक्षाकृत जल्दी दृश्य हानि उत्पन्न करता है। यदि अपारदर्शिता का व्यास 1 मिमी या अधिक है, तो यह दृश्य कार्य को प्रभावित करता है; 2 मिमी या अधिक होने पर, सही दृष्टि अच्छी होने पर भी कंट्रास्ट संवेदनशीलता काफी कम हो जाती है; और 3 मिमी या अधिक होने पर, दृष्टि भी अक्सर कम हो जाती है।
स्टेरॉयड ग्लूकोमा का तंत्र
Section titled “स्टेरॉयड ग्लूकोमा का तंत्र”ग्लूकोकॉर्टिकॉइड पूर्वकाल कक्ष से जलीय हास्य के बहिर्वाह को कम करके अंतःनेत्र दबाव बढ़ाते हैं।
- ट्रैबिकुलर मेशवर्क कोशिकाओं में बाह्यकोशिकीय मैट्रिक्स उत्पादन में वृद्धि: स्टेरॉयड ट्रैबिकुलर मेशवर्क कोशिकाओं में बाह्यकोशिकीय मैट्रिक्स (फाइब्रोनेक्टिन, लैमिनिन, कोलेजन आदि) के अपघटन को रोकते हैं और संचय को बढ़ावा देते हैं। इससे ट्रैबिकुलर मेशवर्क की जालीदार संरचना अवरुद्ध हो जाती है और जलीय हास्य का बहिर्वाह बाधित होता है।
- मायोसिलिन प्रेरण: मायोसिलिन एक 55kDa प्रोटीन है जो ट्रैबिकुलर मेशवर्क कोशिकाओं में स्टेरॉयड के संपर्क में आने पर प्रेरित होता है, और यह जलीय हास्य के बहिर्वाह में कमी और स्टेरॉयड-प्रेरित अंतःनेत्र दबाव वृद्धि में शामिल होता है2)
- कोशिका कंकाल में परिवर्तन: एक्टिन कोशिका कंकाल का पुनर्गठन जल निकासी मार्ग में रूपात्मक परिवर्तन का कारण बनता है
स्टेरॉयड के प्रति अंतःनेत्र दबाव प्रतिक्रिया में व्यक्तिगत भिन्नता होती है, और युवा रोगियों, उच्च अंतःनेत्र दबाव वाले रोगियों, या गंभीर ऑप्टिक तंत्रिका क्षति वाले रोगियों में सर्जरी की आवश्यकता हो सकती है11)। स्टेरॉयड प्रतिक्रियाकर्ताओं में, प्रशासन के मार्ग या अवधि की परवाह किए बिना, नियमित अंतःनेत्र दबाव जांच आवश्यक है12)।
संक्रमण जोखिम बढ़ने का तंत्र
Section titled “संक्रमण जोखिम बढ़ने का तंत्र”ग्लूकोकार्टिकॉइड रिसेप्टर साइटोकाइन और केमोकाइन के प्रतिलेखन को दबाता है, और प्रतिरक्षा कोशिकाओं के प्रवास और सक्रियण को बाधित करता है। इससे कवक, वायरस और बैक्टीरिया के खिलाफ स्थानीय प्रतिरक्षा कम हो जाती है। विशेष रूप से, स्टेरॉयड-प्रेरित प्रतिरक्षादमन के तहत फंगल संक्रमण बढ़ने की संभावना अधिक होती है7)।
7. नवीनतम शोध और भविष्य की संभावनाएं
Section titled “7. नवीनतम शोध और भविष्य की संभावनाएं”नेज़ल स्टेरॉयड की नेत्र सुरक्षा
Section titled “नेज़ल स्टेरॉयड की नेत्र सुरक्षा”हाल के व्यवस्थित समीक्षाओं में दिखाया गया है कि नेज़ल स्टेरॉयड मोतियाबिंद और अंतःनेत्र दबाव बढ़ने के जोखिम से महत्वपूर्ण रूप से संबंधित नहीं हैं9)। दूसरी ओर, फ्लुओरोमेथोलोन और लोटेप्रेडनोल जैसे स्टेरॉयड, जिन्हें ‘नेत्र में कम प्रवेश’ वाला माना जाता है, के लंबे समय तक उपयोग से अंतःनेत्र दबाव बढ़ने और मोतियाबिंद का जोखिम हो सकता है, जिस पर ध्यान देने की आवश्यकता है।
फ्लुओसिनोलोन एसीटोनाइड निरंतर रिलीज़ इम्प्लांट
Section titled “फ्लुओसिनोलोन एसीटोनाइड निरंतर रिलीज़ इम्प्लांट”इंट्राविट्रियल फ्लुओसिनोलोन एसीटोनाइड सस्टेन्ड-रिलीज़ डिवाइस पर शोध चल रहा है, जो यूवाइटिस के दीर्घकालिक प्रबंधन में उपयोगी हो सकता है2)। हालांकि, प्रणालीगत स्टेरॉयड की तुलना में स्थानीय दुष्प्रभाव (आंखों का दबाव बढ़ना, मोतियाबिंद) अधिक होते हैं, और व्यक्तिगत प्रबंधन की आवश्यकता होती है।
स्टेरॉयड रिस्पॉन्डर की आनुवंशिक पहचान
Section titled “स्टेरॉयड रिस्पॉन्डर की आनुवंशिक पहचान”स्टेरॉयड के प्रति आंखों के दबाव की प्रतिक्रिया आनुवंशिक रूप से निर्धारित मानी जाती है, और मायोसिलिन जीन जैसे संबंधित जीनों की पहचान हो रही है। भविष्य में, आनुवंशिक जानकारी का उपयोग करके स्टेरॉयड ग्लूकोमा के उच्च जोखिम वाले व्यक्तियों की पूर्व-पहचान करने वाली व्यक्तिगत चिकित्सा की उम्मीद है12)।
हाँ, नियमित नेत्र जांच की दृढ़ता से अनुशंसा की जाती है। आंखों के दबाव में वृद्धि के लक्षण स्पष्ट नहीं होते, और मोतियाबिंद भी प्रारंभिक अवस्था में अक्सर लक्षणहीन होता है। प्रशासन के मार्ग (प्रणालीगत, आई ड्रॉप, या साँस द्वारा) के बावजूद, लंबे समय तक उपयोग करने वाले रोगियों को वर्ष में कम से कम 1-2 बार नेत्र मूल्यांकन (आंखों का दबाव, लेंस, ऑप्टिक तंत्रिका) की आवश्यकता होती है। विशेष रूप से उपचार शुरू करने के 2 सप्ताह से 1 महीने के भीतर आंखों के दबाव की जांच महत्वपूर्ण है।
8. संदर्भ
Section titled “8. संदर्भ”-
McGhee CNJ, Dean S, Danesh-Meyer H. Locally administered ocular corticosteroids: benefits and risks. Drug Saf. 2002;25(1):33-55. PMID: 11820911. doi:10.2165/00002018-200225010-00004.
-
Okoye O, Okonkwo O. Inflammatory glaucoma. Community Eye Health. 2019;32(106):S1-S4.
-
Miller KM, Oetting TA, Tweeten JP, et al. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
-
Chylack LT Jr, Wolfe JK, Singer DM, et al. The Lens Opacities Classification System III. Arch Ophthalmol. 1993;111(6):831-836. PMID: 8512486. doi:10.1001/archopht.1993.01090060119035.
-
Urban RC Jr, Cotlier E. Corticosteroid-induced cataracts. Surv Ophthalmol. 1986;31(2):102-110. PMID: 3541262. doi:10.1016/0039-6257(86)90077-9.
-
Jobling AI, Augusteyn RC. What causes steroid cataracts? A review of steroid-induced posterior subcapsular cataracts. Clin Exp Optom. 2002;85(2):61-75. PMID: 11952401. doi:10.1111/j.1444-0938.2002.tb03011.x.
-
Carnahan MC, Goldstein DA. Ocular complications of topical, peri-ocular, and systemic corticosteroids. Curr Opin Ophthalmol. 2000;11(6):478-483. PMID: 11141645.
-
Cumming RG, Mitchell P, Leeder SR. Use of inhaled corticosteroids and the risk of cataracts. N Engl J Med. 1997;337(1):8-14. PMID: 9203425. doi:10.1056/NEJM199707033370102.
-
Valenzuela CV, Liu JC, Vila PM, et al. Intranasal corticosteroids do not lead to ocular changes: a systematic review and meta-analysis. Laryngoscope. 2019;129(1):6-12. PMID: 30229924. PMCID: PMC6320292. doi:10.1002/lary.27209.
-
James ER. The etiology of steroid cataract. J Ocul Pharmacol Ther. 2007;23(5):403-420. PMID: 17900234. doi:10.1089/jop.2006.0067.
-
Sihota R, Konkal VL, Dada T, Agarwal HC, Singh R. Prospective, long-term evaluation of steroid-induced glaucoma. Eye (Lond). 2008;22(1):26-30. PMID: 16823461. doi:10.1038/sj.eye.6702474.
-
Phulke S, Kaushik S, Kaur S, Pandav SS. Steroid-induced glaucoma: an avoidable irreversible blindness. J Curr Glaucoma Pract. 2017;11(2):67-72. PMID: 28924342. PMCID: PMC5577123. doi:10.5005/jp-journals-10028-1226.
-
Japanese Steroid-Induced Glaucoma Multicenter Study Group. Success rates of trabeculotomy for steroid-induced glaucoma: a comparative, multicenter, retrospective cohort study. Am J Ophthalmol. 2011;151(6):1047-1056.e1. doi:10.1016/j.ajo.2010.11.028.
