انسداد الحدقة
شكل القزحية: انتفاخ أمامي للقزحية المحيطية (iris bombé)
عمق الغرفة الأمامية: ضحل بشكل خاص في المحيط
PI: مسدود أو لم يتم إجراؤه
أدوية تقبض الحدقة: فعالة

الجلوكوما الخبيثة (malignant glaucoma) هي حالة من ارتفاع ضغط العين مع غرفة أمامية ضحلة جدًا، تحدث عادةً بعد جراحة الترشيح في عيون الجلوكوما ذات الزاوية المغلقة. يُعتقد أنها ناتجة عن دوران الجسم الهدبي للأمام أو تدفق غير طبيعي للخلط المائي إلى التجويف الزجاجي، مما يؤدي إلى إزاحة الجسم الزجاجي للأمام وإغلاق الزاوية. تُعرف أيضًا بمتلازمة التوجيه الخاطئ للخلط المائي (aqueous misdirection syndrome)، والجلوكوما الانسدادية الهدبية (ciliary block glaucoma)، والجلوكوما الانسدادية المباشرة للعدسة (direct lens block glaucoma)، وتوجد عدة تسميات متداخلة. رمز ICD-10 هو H40.8.
هو مفهوم مرض تاريخي تم الإبلاغ عنه لأول مرة بواسطة فون غريف في عام 1869 باعتباره غرفة أمامية ضحلة مستعصية بعد جراحة الترشيح 3). بعد ذلك، تم تأسيس مفهوم أن الخلط المائي يُوجه بشكل خاطئ إلى الخلف (باتجاه التجويف الزجاجي) بدلاً من المسار الأمامي الطبيعي، وأصبح اسم “aqueous misdirection” (توجيه الخلط المائي الخاطئ) مستخدمًا على نطاق واسع. يصادف غالبًا في عيون الزرق انسداد الزاوية بعد جراحة الترشيح، ولكن من المهم سريريًا أنه يمكن أن يحدث بعد أي جراحة داخل العين بما في ذلك جراحة الساد.
في إرشادات علاج الزرق (الطبعة الخامسة)، تم تحديد التصنيفات الأربعة التالية لآلية ارتفاع ضغط العين في الزرق انسداد الزاوية الثانوي 6).
يصنف الزرق الخبيث ضمن الفئة الثالثة المذكورة أعلاه وهي “حركة الأنسجة الخلفية للعدسة إلى الأمام”. في الطبعة الخامسة من EGS، يتوافق مع “آلية الدفع الخلفي” 5).
يقدر معدل الحدوث بعد جراحة الترشيح بنسبة 0.6-4% 5). يحدث غالبًا عند النساء، وعادة ما يكون في عين واحدة. يحدث غالبًا بعد جراحة الترشيح لعيون الزرق انسداد الزاوية الأولي، ولكن يمكن أن يحدث بعد أي جراحة داخل العين بما في ذلك جراحة الساد 5). تشمل عوامل الخطر قصر طول المحور (أقل من 21 مم)، طول النظر الشديد (+6 ديوبتر أو أكثر)، وتاريخ الزرق انسداد الزاوية الأولي 5). نادرًا ما تم الإبلاغ عن حالات مجهولة السبب بدون تاريخ جراحي. من المعروف أن استئصال التربيق لعيون الزرق انسداد الزاوية لديه احتمالية عالية نسبيًا للتسبب في زرق خبيث مع غرفة أمامية ضحلة وانفصال المشيمية بعد الجراحة 6).
في كتلة الحدقة، يؤدي انسداد تدفق الخلط المائي عند حافة الحدقة إلى انتفاخ القزحية المحيطية للأمام (iris bombé). من ناحية أخرى، في توجيه الخلط المائي الخاطئ، يتراكم الخلط المائي في التجويف الزجاجي خلف العدسة، مما يجعل الغرفة الأمامية ضحلة بشكل موحد، وهذا هو الفرق. أدوية تقبض الحدقة فعالة في كتلة الحدقة، ولكنها ممنوعة في توجيه الخلط المائي الخاطئ.
في حالات البداية الحادة، تظهر الأعراض التالية.
الأعراض متقلبة (fluctuant) وقد تظهر بعد أسابيع إلى سنوات من جراحة الساد 3). في المراحل المبكرة، قد يظل ضغط العين ضمن النطاق الطبيعي، مما يؤخر التشخيص 5). عندما يرتفع ضغط العين فجأة، تظهر صورة سريرية مشابهة لنوبة الجلوكوما الحادة، ويتدهور البصر بسرعة.
يتم التشخيص من خلال مجموعة العلامات التالية. بالإضافة إلى ارتفاع ضغط العين، فإن نمط تغير عمق الغرفة الأمامية هو الأهم في التشخيص التفريقي.
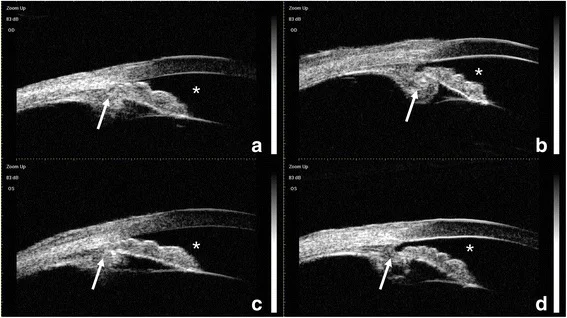
أفادت تقارير أن التصوير المقطعي للجزء الأمامي (AS-OCT) يُظهر مظهرًا يشبه هضبة القزحية (تسطيح الجزء المركزي من القزحية مع انسداد الزاوية) بسبب الإزاحة الأمامية لمركب CTR-IOL2). يمكن للمجهر فوق الصوتي الحيوي (UBM) تأكيد الإزاحة الأمامية لمحفظة العدسة ومركب IOL، بالإضافة إلى الدوران الأمامي أو الوضع غير الطبيعي للجسم الهدبي4). نظرًا لدقته العالية (20-60 ميكرومتر) وقدرته على تصوير هياكل الجزء الأمامي مثل القزحية والجسم الهدبي بالتفصيل، يجب إجراء UBM بنشاط في الحالات المشتبه فيها بالجلوكوما الخبيثة.
تعتبر فحوصات UBM و OCT للجزء الأمامي مفيدة في توضيح الحالة المرضية، خاصة مع تقييم وجود تاريخ جراحي والتحقق من عدم وجود وضع غير طبيعي للجسم الهدبي.
أكثر المحفزات شيوعًا هي جراحة العيون الداخلية5).
كلما كانت العين أصغر، زاد الخطر5).
في حالة حدوثه في عين واحدة، يزداد خطر حدوثه في العين المقابلة3). يزداد الخطر بغض النظر عن وجود تاريخ سابق للجلوكوما، لذا فإن المتابعة الدورية للعين المقابلة مهمة.
فيما يلي ملخص لعوامل الخطر الرئيسية.
| عامل الخطر | مثال محدد |
|---|---|
| شكل العين | محور بصري قصير (<21 مم)، مد البصر الشديد (>+6 ديوبتر)، غرفة أمامية ضحلة |
| الجراحة | جراحة الترشيح، جراحة الساد، وضع حلقة العدسة (CTR) |
| الأدوية | توبيرامات، مثبطات استرداد السيروتونين الانتقائية (SSRI) |
يزيد توبيرامات من نفاذية الأوعية الدموية في المشيمية والجسم الهدبي، مما يسبب تورم الجسم الهدبي ودورانه للأمام 1). في العيون عالية الخطورة مثل صغر العين، يمكن أن يؤدي ذلك إلى تحويل الخلط المائي. كما أن مثبطات استرداد السيروتونين الانتقائية قد تسبب انسداد الزاوية في العيون ذات الزاوية الضيقة من خلال تأثيرها الموسع لحدقة العين.
الجلوكوما الخبيثة هي تشخيص استبعادي، ولا يتم تأكيدها إلا بعد استبعاد انسداد الحدقة، والنزيف المشيمي أو الانفصال، والنزيف فوق المشيمي، وآليات انسداد الزاوية الأخرى بشكل منهجي 4). لا يمكن تشخيصها بناءً على قيم فحص محددة أو نتائج تصويرية فقط، بل يتم تقييمها بشكل شامل من خلال الجمع بين المسار السريري ونتائج الفحوصات المتعددة.
في حالة حدوث غرفة أمامية ضحلة للغاية وارتفاع ضغط العين في وقت مبكر بعد جراحة الجلوكوما ذات الزاوية المغلقة، يجب الاشتباه في هذا المرض. يمكن أن يظهر انفصال المشيمية النزفي نتائج مماثلة في فحص المصباح الشقي، وكلاهما يمكن أن يسبب ارتفاع ضغط العين، ولكن يمكن التمييز بينهما من خلال فحص قاع العين. في الحالات مجهولة السبب، يكون التشخيص أكثر صعوبة لعدم وجود تاريخ جراحي، ويعد تأكيد الوضع غير الطبيعي للجسم الهدبي باستخدام التصوير بالموجات فوق الصوتية (UBM) مفتاح التشخيص.
فيما يلي ملخص لنقاط التمييز بين انسداد الحدقة وتحويل الخلط المائي.
انسداد الحدقة
شكل القزحية: انتفاخ أمامي للقزحية المحيطية (iris bombé)
عمق الغرفة الأمامية: ضحل بشكل خاص في المحيط
PI: مسدود أو لم يتم إجراؤه
أدوية تقبض الحدقة: فعالة
توجيه خاطئ للخلط المائي
شكل القزحية: انزياح أمامي كلي للقزحية
عمق الغرفة الأمامية: ضحل بشكل منتظم إلى اختفاء 5)
PI: مفتوح
أدوية تقبض الحدقة: ممنوعة (تؤدي إلى تفاقم)
تشمل الأمراض التفريقية الأخرى ما يلي. جميعها يمكن أن تسبب ضحالة الغرفة الأمامية وارتفاع ضغط العين، لكن آلية حدوثها مختلفة وبالتالي تختلف خطة العلاج.
النهج الأساسي هو العلاج التدريجي: العلاج الدوائي → العلاج بالليزر → العلاج الجراحي. أولاً، يُحاول تخفيف انسداد الجسم الهدبي بالعلاج الدوائي، وإذا لم يستجب، يُنتقل إلى العلاج بالليزر، ثم إلى الجراحة إذا لزم الأمر. الهدف النهائي هو إنشاء عين وحيدة الحجرة (unicameral eye) لمنع الانتكاس.
يُوصى بالاستخدام المشترك لمضادات الكولين (لتوسيع الحدقة وإرخاء الجسم الهدبي)، ومثبطات إنتاج الخلط المائي (قطرات وفموية)، وعوامل ارتفاع الضغط الأسموزي (وريديًا) 5).
| الدواء | الجرعة | آلية العمل |
|---|---|---|
| قطرات الأتروبين 1% | قطرة واحدة إلى ثلاث مرات يوميًا | إرخاء الجسم الهدبي وتوسيع الحدقة |
| قطرات تيمولول 0.5% | مرتين يوميًا | تثبيط إنتاج الخلط المائي (حاصرات بيتا) |
| أقراص داياموكس 250 ملغ | قرصان مرتين يوميًا بعد الأكل | تثبيط إنتاج الخلط المائي (مثبط الأنهيدراز الكربوني فموي) |
| مانيتول وريدي | إعطاء وريدي | تقليل حجم الجسم الزجاجي |
يزيد الأتروبين من توتر الرباط الهدبي لتحريك العدسة للخلف، مما يساعد على عودة الخلط المائي الذي انتقل إلى التجويف الزجاجي إلى الأمام. يمكن استخدام سيكلوبنتولات كبديل للأتروبين أيضًا 5).
يتم استخدام قطرات العين المثبطة لإنتاج الخلط المائي (حاصرات بيتا ومثبطات الأنهيدراز الكربوني) بالتزامن مع التسريب الوريدي للأدوية عالية الأسمولية 6). تعمل الأدوية عالية الأسمولية على تقليل حجم الجسم الزجاجي، لكن تأثيرها العلاجي مؤقت، لذا تعتبر إجراءً تحضيريًا للجراحة 6).
يُقدر معدل نجاح العلاج الدوائي بحوالي 50% (خلال 5 أيام)، لكن معدل الانتكاس مرتفع عند استخدام الدواء وحده 5). حتى إذا تعمقت الغرفة الأمامية وعاد ضغط العين إلى طبيعته بالعلاج الدوائي، فإن التوقف عن قطرات الأتروبين يؤدي غالبًا إلى الانتكاس، لذلك قد يكون من الضروري الاستمرار في قطرات الأتروبين كعلاج صيانة طويل الأمد. العلاج الدوائي هو مجرد إجراء أولي، وغالبًا ما يتطلب العلاج الجذري تدخلًا بالليزر أو الجراحة.
في العيون المستعارة العدسة، يتم إجراء بضع المحفظة الخلفي باستخدام ليزر Nd:YAG، ثم يتم تحويل التركيز إلى خلف المحفظة الخلفي وإطلاق 10-20 طلقة بطاقة 3-4 ملي جول لتفتيت الغشاء الزجاجي الأمامي. يتم إنشاء ممر للخلط المائي بين التجويف الزجاجي والغرفة الأمامية لتخفيف الانسداد. في حالة النجاح، يتحسن عمق الغرفة الأمامية وينخفض ضغط العين فورًا أو في اليوم التالي.
في العيون المستعارة العدسة أو العيون عديمة العدسة، يتم اختيار ليزر YAG أو بضع الغشاء الزجاجي الأمامي الجراحي أو بضع المحفظة 6) (مستوى الأدلة 2C).
يمكن النظر في تخثير الجسم الهدبي بالليزر ديود في أي مرحلة من مراحل العلاج 5). يسبب نخرًا تخثريًا وضمورًا في النتوءات الهدبية، وقد يؤدي إلى تدمير الواجهة بين الجسم الهدبي والجسم الزجاجي ودوران الجسم الهدبي للخلف 3). ومع ذلك، لم يتم تحديد ظروف الإشعاع اللازمة لتدمير الواجهة بين الجسم الهدبي والجسم الزجاجي.
إذا كان العلاج الدوائي والليزر غير كافيين، أو في حالات الانتكاس، يتم إجراء الجراحة. من المهم إجراء استئصال الزجاجية مع بضع الغشاء الزجاجي الأمامي لحل الحالة المرضية 6) (مستوى الأدلة 2C).
يتم إجراء استئصال الزجاجية عبر الجسم الهدبي المسطح (PPV) 5). قد يتم أيضًا إجراء استخراج العدسة في بعض الحالات 6) (2C). من خلال استخراج العدسة، يتم إنشاء عين أحادية التجويف (unicameral eye)، مما يزيل الانسداد بين الحجرة الخلفية والأمامية تمامًا ويمنع التكرار.
استئصال المنطقة الهدبية-العدسية-الزجاجية الأمامية (zonulo-hyaloido-vitrectomy) فعال 5). يتم الاقتراب من الحجرة الأمامية من خلال استئصال القزحية المحيطي، ويتم استئصال الألياف العدسية (Zinn) والغشاء الزجاجي الأمامي حول كبسولة العدسة. يؤدي هذا الإجراء إلى إنشاء ممر دائم بين التجويف الزجاجي والحجرة الأمامية.
في استئصال الزجاجية مع بضع الغشاء الزجاجي الأمامي، قد تكون هناك حاجة لاستئصال القزحية لعلاج الغشاء الزجاجي الأمامي في المنطقة الطرفية 6) (2C). إذا لم يتم التعامل مع الغشاء الزجاجي الأمامي والألياف العدسية بشكل كافٍ، فقد يبقى انسداد بين التجويف الزجاجي والحجرة الأمامية، مما قد يؤدي إلى التكرار. في العين المحتوية على العدسة، يتم إزالة العدسة أيضًا في نفس الوقت لإزالة التلامس بين العمليات الهدبية وخط استواء العدسة، مما يخلق عينًا أحادية التجويف.
هناك تقارير تفيد بأن الجمع بين إزالة CTR، واستئصال الزجاجية الأمامية، وتثبيت IOL داخل الصلبة كان فعالاً 2).
انحراف الخلط المائي هو انسداد زاوية ناتج عن آلية دفع خلفي للعدسة. تعمل الأدوية المقلصة للحدقة على انقباض العضلة الهدبية، مما يعزز بروز الجسم الهدبي للأمام ويزيد من انسداد الجسم الهدبي، وبالتالي فهي ممنوعة 6). في المقابل، تعمل الأدوية الموسعة للحدقة والمشلولة للتكيف مثل الأتروبين على إرخاء العضلة الهدبية وزيادة توتر الألياف العدسية، مما يحرك العدسة للخلف ويساعد في تخفيف الانسداد.
الإصابة في عين واحدة تزيد بشكل كبير من خطر الإصابة في العين المقابلة 3). يزداد الخطر بغض النظر عن وجود تاريخ من الجلوكوما، لذلك من المهم إجراء تقييم دوري لضغط العين وعمق الحجرة الأمامية في العين المقابلة.
لم يتم فهم آلية حدوث الجلوكوما الخبيثة بشكل كامل، ولكن تم اقتراح فرضيتين رئيسيتين 5).
نظرية انتفاخ المشيمية
الآلية الرئيسية: تؤدي زيادة حجم المشيمية إلى مقاومة حركة السوائل من الخلف إلى الأمام 5)
النتيجة: يتراكم الخلط المائي في التجويف الزجاجي، مما يدفع الحجاب الحاجز القزحي-العدسي إلى الأمام
نظرية انسداد الجسم الهدبي
الآلية الرئيسية: اتصال تشريحي غير طبيعي بين النتوءات الهدبية وخط استواء العدسة (أو العدسة داخل العين) والغشاء الزجاجي الأمامي
النتيجة: يعمل كصمام أحادي الاتجاه، مما يعيق التدفق الأمامي للخلط المائي ويؤسس “دورة خبيثة”
يمكن فهم تقدم الحالة المرضية من خلال السلسلة التالية. في العين الطبيعية، يتدفق الخلط المائي المنتج في الجسم الهدبي من الحجرة الخلفية عبر الحدقة إلى الحجرة الأمامية، ثم يخرج عبر التربيق في الزاوية. في الجلوكوما الخبيثة، ينهار هذا المسار.
قطرات الأتروبين تعمل على إرخاء العضلة الهدبية، مما يزيد من توتر الألياف الناحلة ويحرك العدسة إلى الخلف. قد يؤدي ذلك إلى عودة الخلط المائي الذي انتقل إلى التجويف الزجاجي إلى الأمام.
من ناحية أخرى، تعمل أدوية تقبض الحدقة مثل البيلوكاربين على انقباض العضلة الهدبية. يؤدي هذا الانقباض إلى إرخاء الألياف الناحلة ودفع العدسة إلى الأمام، كما يعزز بروز الجسم الهدبي إلى الأمام، مما يزيد من سوء الانسداد الهدبي 6). لذلك، تُمنع أدوية تقبض الحدقة في حالات الزرق الخبيث.
في العيون المستخرجة العدسة، يكون القطر الأفقي لمركب العدسة داخل العين والكيس أكبر من العدسة الطبيعية، مما يجعله أكثر عرضة للتلامس مع النتوءات الهدبية 4). يُفرز جزء من الخلط المائي المنتج في النتوءات الهدبية إلى الخلف (التجويف الزجاجي). إذا كان الغشاء الزجاجي الأمامي سليمًا، يُعيق تدفق السوائل إلى الأمام، مما يسبب فرقًا في الضغط ويؤدي إلى ضيق الحجرة الأمامية.
حتى في العيون التي خضعت لاستئصال الزجاجية سابقًا، تم الإبلاغ عن إمكانية حدوث الحالة إذا بقي الغشاء الزجاجي الأمامي 4). في حالة انتكاس مع تحول قصر النظر بمقدار 3 ديوبتر أو أكثر، أدى الجمع بين تحليل التصاقات الزاوية واستئصال القزحية واستئصال الناحلة الزجاجية إلى استعادة الانكسار وضغط العين 4). لذلك، من الضروري أثناء استئصال الزجاجية إزالة الغشاء الزجاجي الأمامي بشكل كامل ومعالجة الأجزاء الطرفية لمنع الانتكاس.
يزيد توبيرامات من نفاذية الأوعية الدموية المشيمية الهدبية، مما يسبب تورم الجسم الهدبي والمشيمية ودوران الجسم الهدبي إلى الأمام 1). في حالات صغر العين، يضاف ضعف تصريف الأوردة الدوامية بسبب سماكة الصلبة، مما يزيد من خطر الانصباب العنبي 1).
يؤدي وضع حلقة التوتر إلى توسع وتثخن كيس العدسة، مما يجعل مركب حلقة التوتر والعدسة داخل العين يتلامس بشكل محيطي مع الجسم الهدبي والقزحية الخلفية 2). يؤدي ذلك إلى ضغط التجويف الهدبي وزيادة المقاومة لحركة الخلط المائي من الخلف إلى الأمام. نظرًا لأن القطر الكبير لمركب حلقة التوتر والعدسة داخل العين يحد جزئيًا من الإزاحة الأمامية، فقد يحدث انسداد زاوية يشبه هضبة القزحية مع بقاء عمق الحجرة الأمامية محافظًا عليه 2). تختلف هذه النتائج غير النمطية عن الصورة النمطية للزرق الخبيث المتمثلة في “الحجرة الأمامية الضحلة المنتظمة”، لذا فإن التقييم التفصيلي لشكل الزاوية باستخدام التصوير المقطعي للقطاع الأمامي هو مفتاح التشخيص.
أبلغ Chean وآخرون (2021) عن حالة من انحراف الخلط المائي (aqueous misdirection) ظهرت بعد جراحة الساد مع تحول قصر النظر (myopic surprise) كأول علامة 3). ظل ضغط العين ضمن النطاق الطبيعي لمدة 3 سنوات تقريبًا بعد الجراحة، مما أدى إلى تأخير التشخيص. حتى إذا كان عمق الغرفة الأمامية يبدو طبيعيًا في القياسات الحيوية، فقد تحدث أخطاء قياس في العيون ذات المحور القصير، لذلك يجب تضمين انحراف الخلط المائي في التشخيص التفريقي عند ملاحظة تحول قصر النظر.
أبلغ Stephenson وآخرون (2023) عن حالة انحراف خلط مائي مع تحول قصر النظر (myopic shift) بمقدار 3 ديوبتر أو أكثر في عين خضعت سابقًا لاستئصال الزجاجية وجراحة الساد وزراعة قزحية اصطناعية 4). أظهروا أن المرض يمكن أن يحدث حتى بعد استئصال الزجاجية إذا بقيت أغشية زجاجية أمامية، وتم استعادة الانكسار وضغط العين عن طريق بضع التصاقات الزاوية (goniosynechialysis) + استئصال القزحية + استئصال المنطقة الهيالويدية (zonulo-hyaloidectomy).
وصف Goto وآخرون (2024) لأول مرة انسداد الزاوية الثانوي الناتج عن إزاحة أمامية لمركب CTR-IOL باستخدام AS-OCT 2). أبلغوا عن صورة غير نمطية تشبه القزحية المسطحة (plateau iris) مع بقاء عمق الغرفة الأمامية محفوظًا، وأظهروا فائدة AS-OCT في الكشف عن انسداد الزاوية الثانوي بعد جراحة الساد وزرع CTR.
تم اقتراح نهج تدريجي: العلاج الدوائي → ليزر Nd:YAG → cyclodiode → الجراحة 3). يمكن أن يسبب Cyclodiode تخثرًا ناخرًا وضمورًا في النواتئ الهدبية، مما قد يؤدي إلى تدمير الواجهة الهدبية الزجاجية ودوران خلفي للجسم الهدبي. ومع ذلك، لم يتم تحديد ظروف الإشعاع اللازمة لتدمير الواجهة الهدبية الزجاجية، وإذا كان الدواء والليزر غير كافيين، فإن الجراحة لإنشاء عين أحادية الحجرة (unicameral eye) تظل الخيار العلاجي النهائي 3).