Pupillarblock
Irisform : Vorwölbung der peripheren Iris (Iris bombé)
Vorderkammertiefe : In der Peripherie besonders flach
PI : Verschlossen oder nicht durchgeführt
Miotika : Wirksam

Das maligne Glaukom (malignant glaucoma) ist ein Zustand mit hohem Augeninnendruck und einer sehr flachen Vorderkammer, der typischerweise nach einer filtrierenden Operation bei einem Winkelblockglaukom auftritt. Es wird angenommen, dass es durch eine anteriore Rotation des Ziliarkörpers und einen abnormalen Kammerwasserfluss in die Glaskörperhöhle verursacht wird, was zu einer anterioren Verlagerung des Glaskörpers und einem Winkelblock führt. Es wird auch als Kammerwasserfehlleitungssyndrom (aqueous misdirection syndrome), Ziliarblockglaukom (ciliary block glaucoma) oder direktes Linsenblockglaukom (direct lens block glaucoma) bezeichnet, wobei mehrere Bezeichnungen gebräuchlich sind. Der ICD-10-Code ist H40.8.
Im Jahr 1869 berichtete Von Graefe erstmals über dieses historische Krankheitskonzept als refraktäre flache Vorderkammer nach Filtrationschirurgie 3). Später wurde das pathophysiologische Konzept etabliert, dass Kammerwasser nicht über den normalen vorderen Weg, sondern nach hinten (in Richtung Glaskörperraum) fehlgeleitet wird, und der Begriff „aqueous misdirection“ (Kammerwasser-Fehlleitung) fand weite Verbreitung. Am häufigsten tritt es bei Augen mit Winkelblockglaukom nach Filtrationschirurgie auf, aber klinisch wichtig ist, dass es nach jeder intraokularen Operation, einschließlich Kataraktchirurgie, auftreten kann.
In der Leitlinie zur Glaukomdiagnostik (5. Auflage) werden die Mechanismen des Augeninnendruckanstiegs bei sekundärem Winkelblockglaukom in die folgenden vier Kategorien eingeteilt 6).
Das maligne Glaukom wird in die dritte Kategorie „Vorverlagerung von Gewebe hinter der Linse“ eingeordnet. In der 5. Auflage der EGS entspricht dies dem „posterior pushing mechanism“ 5).
Die Inzidenz nach Filtrationschirurgie beträgt 0,6–4 % 5). Es tritt häufiger bei Frauen auf und meist einseitig. Am häufigsten nach Filtrationschirurgie bei primärem Winkelblockglaukom, kann aber nach jeder intraokularen Operation einschließlich Kataraktchirurgie auftreten 5). Zu den Risikofaktoren gehören kurze Achsenlänge (unter 21 mm), hohe Hyperopie (+6 D oder mehr) und eine Vorgeschichte von primärem Winkelblockglaukom 5). Selten wurden auch idiopathische Fälle ohne Operationsvorgeschichte berichtet. Bei der Trabekulektomie für Winkelblockglaukom ist bekannt, dass das Risiko für ein malignes Glaukom mit flacher Vorderkammer und Aderhautabhebung postoperativ relativ hoch ist 6).
Beim Pupillarblock führt eine Behinderung des Kammerwasserflusses am Pupillenrand zu einer Vorwölbung der peripheren Iris (Iris bombé). Bei der Kammerwasser-Fehlleitung hingegen sammelt sich Kammerwasser hinter der Linse im Glaskörperraum an, wodurch die Vorderkammer gleichmäßig flach wird – das ist der Unterschied. Miotika sind beim Pupillarblock wirksam, bei der Kammerwasser-Fehlleitung jedoch kontraindiziert.
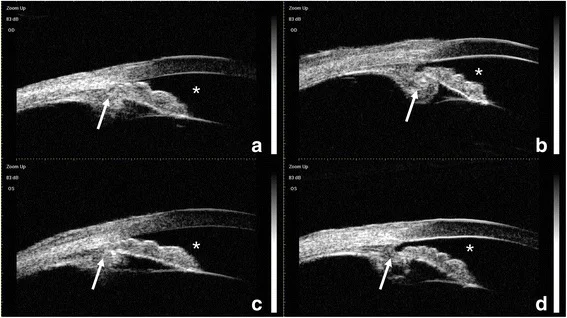
Bei akutem Beginn treten folgende Symptome auf.
Die Symptome sind fluktuierend und können Wochen bis Jahre nach der Kataraktoperation auftreten 3). Anfangs kann der Augeninnendruck im Normbereich bleiben, was die Diagnose verzögert 5). Bei plötzlichem Druckanstieg ähnelt das klinische Bild einem akuten Glaukomanfall, mit rascher Sehverschlechterung.
Die Diagnose wird durch die Kombination folgender Befunde gestellt. Neben dem erhöhten Augeninnendruck ist das Muster der Vorderkammertiefenänderung für die Differenzialdiagnose am wichtigsten.
Die optische Kohärenztomographie des vorderen Augenabschnitts (AS-OCT) kann ein Plateau-Iris-ähnliches Bild (flache Iris-Mitte, aber verschlossener Kammerwinkel) zeigen, das mit einer anterioren Verlagerung des CTR-IOL-Komplexes (Kapselspannring-Intraokularlinse) einhergeht 2). Die Ultraschallbiomikroskopie (UBM) kann die anteriore Verlagerung des Linsenkapsel-IOL-Komplexes sowie eine anteriore Rotation oder Fehlposition des Ziliarkörpers direkt darstellen 4). Die UBM hat eine hohe Auflösung von 20–60 μm und kann Strukturen des vorderen Augenabschnitts wie Iris und Ziliarkörper detailliert abbilden; daher sollte sie bei Verdacht auf malignes Glaukom aktiv durchgeführt werden.
UBM und AS-OCT sind nützlich, um die Pathophysiologie zu klären. Insbesondere sollte unter Berücksichtigung der Operationsgeschichte eine Fehlposition des Ziliarkörpers beurteilt werden.
Der häufigste Auslöser ist eine intraokulare Operation 5).
Je kleiner das Auge, desto höher das Risiko 5).
Bei einseitigem Auftreten steigt auch das Risiko für das andere Auge 3). Das Risiko ist unabhängig von einer Glaukomvorgeschichte erhöht, daher ist eine regelmäßige Nachkontrolle des anderen Auges wichtig.
Die wichtigsten Risikofaktoren sind unten zusammengefasst.
| Risikofaktor | Beispiele |
|---|---|
| Augenmorphologie | Kurze Achsenlänge (<21 mm), hohe Hyperopie (>+6 D), flache Vorderkammer |
| Chirurgie | Fistulierende Operation, Kataraktoperation, CTR-Implantation |
| Medikamente | Topiramat, SSRI |
Topiramat erhöht die Gefäßpermeabilität des Ziliarkörpers und der Aderhaut, was zu einer Schwellung des Ziliarkörpers und einer Vorwärtsrotation führt 1). Bei Hochrisiko-Augen wie Mikrophthalmie kann dies einen Kammerwasserfehlleitung auslösen. SSRIs können ebenfalls durch ihre pupillenerweiternde Wirkung bei Augen mit engem Winkel einen Winkelverschluss induzieren.
Das maligne Glaukom ist eine Ausschlussdiagnose; es wird erst gestellt, nachdem systematisch ein Pupillarblock, Aderhautblutung/-abhebung, suprachoroidale Blutung und andere Winkelverschlussmechanismen ausgeschlossen wurden 4). Es handelt sich nicht um eine Erkrankung, die allein durch einen bestimmten Laborwert oder Bildgebung bestätigt werden kann; die Diagnose wird auf der Grundlage des klinischen Verlaufs und einer Kombination mehrerer Untersuchungsbefunde gestellt.
Bei extrem flacher Vorderkammer und erhöhtem Augeninnendruck kurz nach einer Winkelverschlussglaukom-Operation ist an diese Erkrankung zu denken. Die hämorrhagische Aderhautabhebung zeigt ähnliche Spaltlampenbefunde und kann ebenfalls zu erhöhtem Druck führen, lässt sich aber anhand des Fundusbefunds unterscheiden. Bei idiopathischen Fällen fehlt ein Operationsanamnese, was die Diagnose erschwert; der Nachweis einer abnormalen Ziliarkörperposition mittels UBM ist der Schlüssel zur Diagnose.
Die Unterscheidungspunkte zwischen Pupillarblock und Kammerwasserfehlleitung sind unten zusammengefasst.
Pupillarblock
Irisform : Vorwölbung der peripheren Iris (Iris bombé)
Vorderkammertiefe : In der Peripherie besonders flach
PI : Verschlossen oder nicht durchgeführt
Miotika : Wirksam
Ziliarblock (malignes Glaukom)
Irisform : Iris insgesamt nach vorne verlagert
Vorderkammertiefe : Gleichmäßig flach bis aufgehoben5)
PI : Durchgängig
Miotika : Kontraindiziert (Verschlechterung)
Weitere Differenzialdiagnosen sind die folgenden. Alle können eine flache Vorderkammer und erhöhten Augeninnendruck verursachen, aber die Pathomechanismen sind unterschiedlich, daher unterscheiden sich auch die Behandlungsstrategien.
Der grundlegende Ansatz ist ein schrittweises Vorgehen: medikamentöse Therapie → Laserbehandlung → chirurgische Behandlung. Zunächst wird versucht, den Ziliarkörperblock medikamentös zu lösen; bei fehlendem Ansprechen folgt die Laserbehandlung, und falls diese ebenfalls unwirksam ist, die chirurgische Behandlung. Das Endziel ist die Schaffung eines Einkammerauges (unicameral eye), bei dem kein Block zwischen Hinter- und Vorderkammer entstehen kann, um ein Wiederauftreten zu verhindern.
Die Dreifachkombination aus einem Parasympatholytikum (Mydriatikum und Ziliarkörpermuskelrelaxans), einem Kammerwasserproduktionshemmer (Augentropfen und oral) und einem hyperosmolaren Mittel (Infusion) wird empfohlen5).
| Medikament | Anwendung | Wirkmechanismus |
|---|---|---|
| Atropin-Augentropfen 1% | 1-3 mal täglich | Ziliarkörpererschlaffung und Mydriasis |
| Timolol-Augentropfen 0,5% | 2 mal täglich | Kammerwasserproduktionshemmung (Beta-Blocker) |
| Diamox-Tabletten 250 mg | 2 Tabletten in 2 Dosen nach den Mahlzeiten | Kammerwasserproduktionshemmung (orales CAI) |
| Mannitol-Infusion | Intravenöse Verabreichung | Verminderung des Glaskörpervolumens |
Atropin erhöht die Spannung der Zonulafasern, verschiebt die Linse nach hinten und ermöglicht dem in den Glaskörperraum gelangten Kammerwasser, wieder nach vorne zu fließen. Cyclopentolat kann als Alternative zu Atropin verwendet werden5).
Es werden Augentropfen, die die Kammerwasserproduktion hemmen (Betablocker, Carboanhydrasehemmer), und eine Infusion eines hyperosmolaren Mittels kombiniert6). Das hyperosmolare Mittel reduziert das Glaskörpervolumen, seine therapeutische Wirkung ist jedoch vorübergehend, daher wird es als präoperative Maßnahme angesehen6).
Die Ansprechrate auf die medikamentöse Therapie beträgt etwa 50 % (innerhalb von 5 Tagen), aber die Rezidivrate unter alleiniger Medikation ist hoch5). Selbst wenn sich die Vorderkammer vertieft und der Augeninnendruck unter Medikation normalisiert, kommt es nach Absetzen der Atropin-Tropfen häufig zu einem Rezidiv, sodass eine langfristige Erhaltungstherapie mit Atropin-Tropfen erforderlich sein kann. Die medikamentöse Therapie ist nur eine Erstmaßnahme; für eine kurative Behandlung ist oft ein Laser- oder chirurgischer Eingriff erforderlich.
Bei pseudophaken Augen wird eine Nd:YAG-Laser-Hinterkapsulotomie durchgeführt, und anschließend wird der Fokus hinter die Hinterkapsel verschoben und mit 3-4 mJ Energie 10-20 Schüsse abgegeben, um die vordere Glaskörpermembran zu zertrümmern. Durch die Schaffung eines Kammerwasserwegs zwischen Glaskörperraum und Vorderkammer wird versucht, den Block zu lösen. Bei Erfolg zeigt sich sofort oder am nächsten Tag eine Verbesserung der Vorderkammertiefe und ein Abfall des Augeninnendrucks.
Bei pseudophaken oder aphaken Augen wird ein YAG-Laser oder eine chirurgische vordere Glaskörpermembraninzision oder Linsenkapsulotomie gewählt6) (Evidenzgrad 2C).
Die Zyklophotokoagulation mit dem Diodenlaser kann in jeder Phase der Behandlung in Betracht gezogen werden5). Sie verursacht eine Koagulationsnekrose und Atrophie der Ziliarfortsätze und kann zur Zerstörung der Ziliar-Glaskörper-Grenzfläche und einer posterioren Rotation des Ziliarkörpers führen3). Die für die Zerstörung der Ziliar-Glaskörper-Grenzfläche erforderlichen Bestrahlungsbedingungen sind jedoch noch nicht etabliert.
Bei unzureichender Wirkung der medikamentösen oder Laserbehandlung oder bei Rezidiven wird eine Operation durchgeführt. Es ist wichtig, eine Vitrektomie mit vorderer Glaskörpermembraninzision durchzuführen, um die Pathologie zu beheben6) (Evidenzgrad 2C).
Eine Pars-plana-Vitrektomie (PPV) wird durchgeführt 5). Gelegentlich wird auch eine Linsenextraktion durchgeführt 6) (2C). Durch die Linsenextraktion wird ein unikamerales Auge geschaffen, wodurch der Block zwischen Hinter- und Vorderkammer vollständig beseitigt und ein Rezidiv verhindert wird.
Die Zonulo-Hyaloido-Vitrektomie (Resektion von Iris, Zonula Zinnii und vorderer Glaskörpermembran) ist wirksam 5). Über eine periphere Iridektomie wird die Vorderkammer erreicht, und die Zonula Zinnii um den Kapselsack sowie die vordere Glaskörpermembran werden reseziert. Dieses Verfahren schafft einen dauerhaften Kommunikationsweg zwischen Glaskörperraum und Vorderkammer.
Bei der Vitrektomie mit Inzision der vorderen Glaskörpermembran kann in einigen Fällen eine Iridektomie erforderlich sein, um die am weitesten peripher gelegene vordere Glaskörpermembran zu behandeln 6) (2C). Wenn die vordere Glaskörpermembran und die Zonula Zinnii nicht ausreichend behandelt werden, verbleibt ein Block zwischen Glaskörperraum und Vorderkammer, der zu einem Rezidiv führen kann. Beim phaken Auge wird durch die gleichzeitige Linsenextraktion der Kontakt zwischen Ziliarfortsätzen und Linsenäquator aufgehoben und ein unikamerales Auge geschaffen.
Es gibt Berichte, dass die Kombination aus CTR-Entfernung, vorderer Vitrektomie und IOL-Sklerafixation wirksam war 2).
Das Aqueous Misdirection ist ein Winkelblock durch einen hinteren Verdrängungsmechanismus der Linse. Miotika kontrahieren den Ziliarmuskel, fördern die Vorwölbung des Ziliarkörpers nach vorne und verschlimmern den Ziliarblock, daher sind sie kontraindiziert 6). Im Gegensatz dazu entspannen Mydriatika-Zykloplegika wie Atropin den Ziliarmuskel, erhöhen die Zonulaspannung und verlagern die Linse nach hinten, was zur Aufhebung des Blocks wirksam ist.
Eine einseitige Erkrankung erhöht das Risiko für das andere Auge signifikant 3). Das Risiko ist unabhängig von einer Glaukomvorgeschichte erhöht, daher ist eine regelmäßige Beurteilung des Augeninnendrucks und der Vorderkammertiefe des anderen Auges wichtig.
Der genaue Pathomechanismus des malignen Glaukoms ist nicht vollständig geklärt, aber es wurden zwei Hypothesen aufgestellt 5).
Aderhautausdehnungstheorie
Hauptmechanismus: Die Volumenzunahme der Aderhaut erzeugt einen Widerstand gegen die Flüssigkeitsbewegung von hinten nach vorne5)
Ergebnis: Kammerwasser sammelt sich im Glaskörperraum und drückt das Iris-Linsen-Diaphragma nach vorne
Ziliarkörperblock-Theorie
Hauptmechanismus: Abnormaler anatomischer Kontakt zwischen den Ziliarfortsätzen und dem Äquator der Linse (oder IOL) sowie der vorderen Glaskörpermembran
Ergebnis: Es entsteht ein „maligner Zyklus“, der wie ein Einwegventil wirkt und den Abfluss des Kammerwassers nach vorne blockiert
Das Fortschreiten der Erkrankung kann durch die folgende Kaskade verstanden werden. Im normalen Auge fließt das vom Ziliarkörper produzierte Kammerwasser von der Hinterkammer durch die Pupille in die Vorderkammer und verlässt das Auge über das Trabekelwerk im Kammerwinkel. Beim malignen Glaukom ist dieser Weg gestört.
Atropin-Augentropfen entspannen den Ziliarmuskel, erhöhen die Spannung der Zonulafasern und verlagern die Linse nach hinten. Dadurch kann das in den Glaskörperraum gelangte Kammerwasser wieder nach vorne zurückfließen.
Andererseits kontrahieren Miotika wie Pilocarpin den Ziliarmuskel. Diese Kontraktion entspannt die Zonulafasern, drückt die Linse nach vorne und begünstigt das Vorwölben des Ziliarkörpers, wodurch der Ziliarblock verschlimmert wird 6). Daher sind Miotika beim malignen Glaukom kontraindiziert.
Beim pseudophaken Auge ist der horizontale Durchmesser des IOL-Kapsel-Komplexes größer als der der natürlichen Linse, wodurch er leichter mit den Ziliarfortsätzen in Kontakt kommt 4). Ein Teil des von den Ziliarfortsätzen produzierten Kammerwassers wird nach hinten (in den Glaskörperraum) sezerniert. Wenn die vordere Glaskörpermembran intakt ist, wird der Flüssigkeitsabfluss nach vorne behindert, es entsteht ein Druckgradient und die Vorderkammer wird flach.
Es wurde berichtet, dass die Erkrankung auch bei Augen mit Vitrektomie in der Vorgeschichte auftreten kann, wenn die vordere Glaskörpermembran erhalten bleibt 4). In einem Fall mit Rezidiv und einer myopen Verschiebung von mehr als 3 D wurden Refraktion und Augeninnendruck durch eine Kombination aus Goniosynechiolyse, Iridektomie und Zonulo-Hyaloidektomie wiederhergestellt 4). Daher ist es bei einer Vitrektomie unerlässlich, die vordere Glaskörpermembran vollständig zu entfernen und bis in die äußerste Peripherie zu behandeln, um ein Rezidiv zu verhindern.
Topiramat erhöht die Permeabilität der ziliochoroidalen Gefäße, was zu einer Schwellung des Ziliarkörpers und der Aderhaut sowie einer Vorwärtsrotation des Ziliarkörpers führt 1). Bei Mikrophthalmie kommt eine Behinderung des Vortexvenenabflusses durch Skleraverdickung hinzu, was das Risiko eines uvealen Ergusses weiter erhöht 1).
Durch die CTR-Implantation wird der Kapselsack erweitert und verdickt, und der CTR-IOL-Komplex kommt zirkumferenziell mit dem Ziliarkörper und der hinteren Iris in Kontakt 2). Dadurch wird der Ziliarraum komprimiert und der Widerstand gegen die Bewegung des Kammerwassers von hinten nach vorne erhöht. Der große Durchmesser des CTR-IOL-Komplexes begrenzt die Vorwärtsverlagerung teilweise, sodass die Vorderkammertiefe erhalten bleiben kann, während ein Plateau-Iris-ähnlicher Winkelverschluss auftritt 2). Dieses atypische Erscheinungsbild unterscheidet sich vom klassischen Bild des malignen Glaukoms mit einer „gleichmäßig flachen Vorderkammer“, sodass die detaillierte Beurteilung der Winkel morphologie mittels AS-OCT der Schlüssel zur Diagnose ist.
Chean et al. (2021) berichteten über einen Fall von Fehlleitung des Kammerwassers (myopic surprise), das sich nach Kataraktoperation ausschließlich als Myopisierung (myopic shift) manifestierte 3). Der Augeninnendruck blieb etwa drei Jahre postoperativ im Normbereich, was die Diagnose verzögerte. Selbst wenn die Vorderkammertiefe in der Biometrie normal erscheint, können bei kurzen Augen Messfehler auftreten. Daher sollte bei Myopisierung eine Fehlleitung des Kammerwassers in die Differentialdiagnose einbezogen werden.
Stephenson et al. (2023) berichteten über einen Fall von Fehlleitung des Kammerwassers mit einer myopen Verschiebung von mehr als 3 D in einem Auge mit Zustand nach Vitrektomie, Kataraktoperation und Implantation einer künstlichen Iris 4). Sie zeigten, dass die Erkrankung auch nach Vitrektomie auftreten kann, wenn die vordere Glaskörpermembran erhalten bleibt. Goniosynechiolyse + Iridektomie + Zonulo-Hyaloidektomie stellten die Refraktion und den Augeninnendruck wieder her.
Goto et al. (2024) charakterisierten erstmals mittels AS-OCT einen sekundären Winkelblock durch anteriore Verlagerung des CTR-IOL-Komplexes 2). Sie berichteten über ein atypisches Bild mit plateauartiger Iris bei erhaltener Vorderkammertiefe und zeigten die Nützlichkeit der AS-OCT zur Erkennung eines sekundären Winkelblocks nach Kataraktoperation mit CTR-Implantation.
Ein abgestufter Ansatz (medikamentöse Therapie → Nd:YAG-Laser → Zyklodiode → Chirurgie) wurde vorgeschlagen 3). Die Zyklodiode verursacht Koagulationsnekrose und Atrophie der Ziliarfortsätze, was zur Zerstörung der Ziliar-Glaskörper-Grenzfläche und einer posterioren Rotation des Ziliarkörpers führen kann. Die erforderlichen Bestrahlungsbedingungen zur Zerstörung der Ziliar-Glaskörper-Grenzfläche sind jedoch noch nicht etabliert. Wenn Medikamente und Laser allein nicht ausreichen, bleibt die Operation zur Schaffung eines unikameralen Auges die endgültige Behandlungsoption 3).