Зрачковый блок
Форма радужки : Переднее выпячивание периферической радужки (iris bombé)
Глубина передней камеры : Особенно мелкая на периферии
PI : Закрыто или не выполнено
Миотики : Эффективны

Злокачественная глаукома (malignant glaucoma) — это состояние с высоким внутриглазным давлением и очень мелкой передней камерой, которое типично возникает после фильтрующей операции по поводу закрытоугольной глаукомы. Предполагается, что оно вызвано передним поворотом цилиарного тела и аномальным потоком водянистой влаги в полость стекловидного тела, что приводит к переднему смещению стекловидного тела и закрытию угла. Также называется синдромом неправильного направления водянистой влаги (aqueous misdirection syndrome), цилиарной блокадной глаукомой (ciliary block glaucoma) или прямой блокадой хрусталика (direct lens block glaucoma); в употреблении существует несколько названий. Код МКБ-10: H40.8.
В 1869 году фон Грефе впервые сообщил об этой исторической концепции заболевания как о рефрактерной мелкой передней камере после фильтрующей хирургии 3). Впоследствии была установлена патофизиологическая концепция, согласно которой водянистая влага направляется не по нормальному переднему пути, а назад (в сторону стекловидного тела), и термин «aqueous misdirection» (неправильное направление водянистой влаги) получил широкое распространение. Чаще всего это встречается при глаукоме с закрытым углом после фильтрующей хирургии, но клинически важно, что это может произойти после любой внутриглазной операции, включая хирургию катаракты.
В клинических рекомендациях по глаукоме (5-е издание) механизмы повышения внутриглазного давления при вторичной закрытоугольной глаукоме классифицированы на следующие четыре категории 6).
Злокачественная глаукома относится к третьей категории «переднее смещение тканей кзади от хрусталика». В 5-м издании EGS это соответствует «механизму заднего толчка» 5).
Частота после фильтрующей хирургии составляет 0,6–4% 5). Чаще встречается у женщин, обычно одностороннее. Наиболее часто после фильтрующей хирургии при первичной закрытоугольной глаукоме, но может возникнуть после любой внутриглазной операции, включая хирургию катаракты 5). Факторы риска включают короткую переднезаднюю ось (менее 21 мм), высокую гиперметропию (+6 D и более) и наличие в анамнезе первичной закрытоугольной глаукомы 5). Сообщалось о редких идиопатических случаях без хирургического анамнеза. Известно, что трабекулэктомия при закрытоугольной глаукоме имеет относительно высокий риск развития злокачественной глаукомы с мелкой передней камерой и отслойкой сосудистой оболочки в послеоперационном периоде 6).
При зрачковом блоке нарушение оттока водянистой влаги на краю зрачка вызывает выбухание периферической радужки (iris bombé). С другой стороны, при неправильном направлении водянистой влаги жидкость накапливается в стекловидном теле позади хрусталика, что приводит к равномерному уплощению передней камеры – в этом отличие. Миотики эффективны при зрачковом блоке, но при неправильном направлении водянистой влаги они противопоказаны.
При остром начале наблюдаются следующие симптомы.
Симптомы носят флуктуирующий характер и могут проявиться через несколько недель или лет после операции по удалению катаракты 3). На ранних стадиях внутриглазное давление может оставаться в пределах нормы, что задерживает диагностику 5). При резком повышении внутриглазного давления клиническая картина напоминает острый приступ глаукомы с быстрым снижением зрения.
Диагноз ставится на основании комбинации следующих признаков. Помимо повышения внутриглазного давления, наиболее важным для дифференциальной диагностики является характер изменения глубины передней камеры.
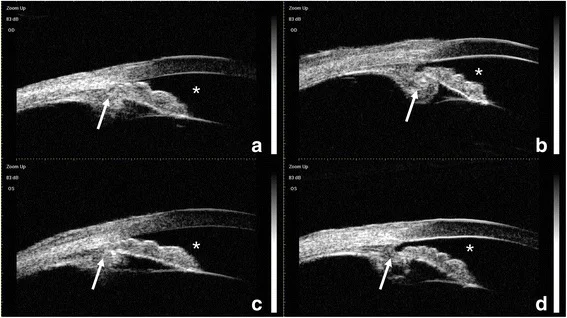
Оптическая когерентная томография переднего сегмента (AS-OCT) может выявить картину, напоминающую плато-радужку (центральная часть радужки плоская, но угол закрыт), связанную с передним смещением комплекса CTR-ИОЛ (кольцо натяжения капсулы-интраокулярная линза) 2). Ультразвуковая биомикроскопия (УБМ) позволяет напрямую визуализировать переднее смещение комплекса капсула хрусталика-ИОЛ и переднюю ротацию или неправильное положение цилиарного тела 4). УБМ обладает высоким разрешением 20–60 мкм и позволяет детально визуализировать структуры переднего сегмента, такие как радужка и цилиарное тело, поэтому ее следует активно проводить при подозрении на злокачественную глаукому.
УБМ и ОКТ переднего сегмента полезны для выяснения патогенеза. Особенно важно оценить наличие неправильного положения цилиарного тела, учитывая анамнез операций.
Наиболее частым триггером является внутриглазная хирургия 5).
Чем меньше глаз, тем выше риск 5).
При одностороннем развитии риск развития заболевания на парном глазу также повышается 3). Риск повышен независимо от наличия глаукомы в анамнезе, поэтому важно регулярное наблюдение за парным глазом.
Основные факторы риска обобщены ниже.
| Фактор риска | Примеры |
|---|---|
| Морфология глаза | Короткая аксиальная длина (<21 мм), высокая гиперметропия (>+6 D), мелкая передняя камера |
| Хирургия | Фильтрующая операция, операция по удалению катаракты, имплантация CTR |
| Лекарства | Топирамат, СИОЗС |
Топирамат повышает сосудистую проницаемость цилиарного тела и хориоидеи, вызывая отек цилиарного тела и его ротацию кпереди 1). В глазах высокого риска, таких как микрофтальм, это может спровоцировать водянистую влагу. СИОЗС также могут вызывать закрытие угла у глаз с узким углом за счет мидриатического эффекта.
Злокачественная глаукома является диагнозом исключения; она устанавливается только после систематического исключения зрачкового блока, хориоидального кровоизлияния/отслойки, супрахориоидального кровоизлияния и других механизмов закрытия угла 4). Это не заболевание, которое можно подтвердить только одним лабораторным или визуализационным показателем; диагноз ставится на основании клинического течения и комбинации нескольких результатов обследований.
Заподозрите это заболевание при крайне мелкой передней камере и высоком внутриглазном давлении в раннем послеоперационном периоде после операции по поводу закрытоугольной глаукомы. Геморрагическая отслойка хориоидеи имеет сходные данные щелевой лампы и также может вызывать высокое давление, но их можно дифференцировать по данным глазного дна. В идиопатических случаях отсутствие хирургического анамнеза затрудняет диагностику, и ключом к диагнозу является подтверждение аномального положения цилиарного тела с помощью УБМ.
Точки различия между зрачковым блоком и водянистой влагой приведены ниже.
Зрачковый блок
Форма радужки : Переднее выпячивание периферической радужки (iris bombé)
Глубина передней камеры : Особенно мелкая на периферии
PI : Закрыто или не выполнено
Миотики : Эффективны
Цилиарный блок (злокачественная глаукома)
Форма радужки : Радужка смещена кпереди в целом
Глубина передней камеры : Равномерно мелкая или отсутствует5)
PI : Проходимо
Миотики : Противопоказаны (ухудшение)
Другие дифференциальные диагнозы включают следующее. Все они могут вызывать мелкую переднюю камеру и повышенное внутриглазное давление, но механизмы патогенеза различны, поэтому тактика лечения также различается.
Основной подход — поэтапный: медикаментозная терапия → лазерное лечение → хирургическое лечение. Сначала пытаются снять цилиарный блок с помощью лекарств; при отсутствии эффекта переходят к лазеру, а затем к хирургии. Конечная цель — создать однокамерный глаз (unicameral eye), в котором не может возникнуть блок между задней и передней камерами, чтобы предотвратить рецидив.
Рекомендуется тройная комбинация: парасимпатолитик (мидриатик и релаксант цилиарной мышцы), ингибитор продукции водянистой влаги (капли и перорально) и гиперосмолярный агент (инфузия)5).
| Препарат | Применение | Механизм действия |
|---|---|---|
| Атропин глазные капли 1% | 1-3 раза в день | Расслабление цилиарной мышцы и мидриаз |
| Тимолол глазные капли 0,5% | 2 раза в день | Ингибирование продукции водянистой влаги (бета-блокатор) |
| Диамокс таблетки 250 мг | 2 таблетки в 2 приема после еды | Ингибирование продукции водянистой влаги (пероральный ИАК) |
| Инфузия маннитола | Внутривенное введение | Уменьшение объема стекловидного тела |
Атропин повышает напряжение цинновой связки, смещает хрусталик кзади и позволяет водянистой влаге, попавшей в полость стекловидного тела, вернуться вперед. Циклопентолат также может использоваться в качестве альтернативы атропину5).
Комбинируют глазные капли, подавляющие продукцию водянистой влаги (бета-блокаторы, ингибиторы карбоангидразы), и инфузию гиперосмолярного агента6). Гиперосмолярный агент уменьшает объем стекловидного тела, но его терапевтический эффект временный, поэтому он рассматривается как предоперационная подготовка6).
Частота ответа на медикаментозную терапию составляет около 50% (в течение 5 дней), но частота рецидивов при применении только лекарств высока5). Даже если на фоне медикаментозной терапии передняя камера углубляется и внутриглазное давление нормализуется, при отмене капель атропина часто возникает рецидив, поэтому может потребоваться длительная поддерживающая терапия каплями атропина. Медикаментозная терапия является лишь первоначальным мероприятием; для радикального лечения часто требуется лазерное или хирургическое вмешательство.
У пациентов с артифакией выполняют заднюю капсулотомию Nd:YAG-лазером, затем смещают фокус кзади от задней капсулы и наносят 10-20 выстрелов с энергией 3-4 мДж для фрагментации передней гиалоидной мембраны. Создавая путь для водянистой влаги между полостью стекловидного тела и передней камерой, пытаются устранить блок. При успехе сразу или на следующий день наблюдается улучшение глубины передней камеры и снижение внутриглазного давления.
У пациентов с артифакией или афакией выбирают YAG-лазер или хирургическую переднюю витреотомию или капсулотомию хрусталика6) (уровень доказательности 2C).
Циклофотокоагуляция диодным лазером может рассматриваться на любом этапе лечения5). Она вызывает коагуляционный некроз и атрофию цилиарных отростков и может привести к разрушению цилиарно-стекловидного интерфейса и заднему повороту цилиарного тела3). Однако условия облучения, необходимые для разрушения цилиарно-стекловидного интерфейса, еще не установлены.
При недостаточной эффективности медикаментозного или лазерного лечения, а также при рецидивах проводят операцию. Важно выполнить витрэктомию с передней витреотомией для устранения патологии6) (уровень доказательности 2C).
Выполняется парс-плана витрэктомия (PPV) 5). В некоторых случаях также проводится экстракция хрусталика 6) (2C). Экстракция хрусталика создает однокамерный глаз (unicameral eye), полностью устраняя блок между задней и передней камерами и предотвращая рецидив.
Зонуло-гиалоидо-витрэктомия (резекция радужки, цинновой связки и передней гиалоидной мембраны) эффективна 5). Через периферическую иридэктомию подходят к передней камере и резецируют циннову связку вокруг капсульного мешка и переднюю гиалоидную мембрану. Эта техника создает постоянный путь сообщения между стекловидной полостью и передней камерой.
При витрэктомии с рассечением передней гиалоидной мембраны в некоторых случаях требуется иридэктомия для обработки самой периферической части передней гиалоидной мембраны 6) (2C). Если передняя гиалоидная мембрана и циннова связка обработаны недостаточно, между стекловидной полостью и передней камерой остается блок, что может привести к рецидиву. В факичном глазу одновременное удаление хрусталика устраняет контакт между цилиарными отростками и экватором хрусталика, создавая однокамерный глаз.
Имеются сообщения, что комбинация удаления CTR, передней витрэктомии и склеральной фиксации ИОЛ была эффективной 2).
Водянистая девиация — это закрытие угла по механизму заднего выталкивания хрусталика. Миотики сокращают цилиарную мышцу, способствуя переднему выпячиванию цилиарного тела и усугубляя цилиарный блок, поэтому они противопоказаны 6). Напротив, мидриатики-циклоплегики, такие как атропин, расслабляют цилиарную мышцу, повышают натяжение цинновой связки и смещают хрусталик кзади, что эффективно для устранения блока.
Одностороннее заболевание значительно повышает риск для контралатерального глаза 3). Риск повышен независимо от наличия глаукомы в анамнезе, поэтому важна регулярная оценка внутриглазного давления и глубины передней камеры контралатерального глаза.
Точный механизм развития злокачественной глаукомы полностью не выяснен, но предложены две гипотезы 5).
Теория хориоидального расширения
Основной механизм: Увеличение объема хориоидеи создает сопротивление движению жидкости сзади наперед5)
Результат: Водянистая влага накапливается в стекловидной полости, выталкивая радужно-хрусталиковую диафрагму вперед
Теория цилиарного блока
Основной механизм: Аномальный анатомический контакт между цилиарными отростками и экватором хрусталика (или ИОЛ), а также передней гиалоидной мембраной
Результат: Формируется «злокачественный цикл», действующий как односторонний клапан, препятствующий оттоку водянистой влаги вперед
Прогрессирование патологии можно понять через следующий каскад. В нормальном глазу водянистая влага, вырабатываемая цилиарным телом, течет из задней камеры через зрачок в переднюю камеру и выходит через трабекулярную сеть угла. При злокачественной глаукоме этот путь нарушается.
Инстилляция атропина расслабляет цилиарную мышцу, повышает напряжение цинновой связки и смещает хрусталик кзади. Это может способствовать возвращению водянистой влаги, попавшей в стекловидное тело, вперед.
С другой стороны, миотики, такие как пилокарпин, сокращают цилиарную мышцу. Это сокращение расслабляет циннову связку, выталкивает хрусталик вперед и способствует переднему выпячиванию цилиарного тела, усугубляя цилиарный блок 6). Следовательно, миотики противопоказаны при злокачественной глаукоме.
При артифакичном глазе горизонтальный диаметр комплекса ИОЛ-капсульный мешок больше, чем у естественного хрусталика, что облегчает его контакт с цилиарными отростками 4). Часть водянистой влаги, вырабатываемой цилиарными отростками, секретируется кзади (в полость стекловидного тела). Если передняя гиалоидная мембрана интактна, отток жидкости вперед затрудняется, возникает градиент давления и передняя камера становится мелкой.
Сообщается, что заболевание может развиться даже в глазах с витрэктомией в анамнезе, если передняя гиалоидная мембрана сохранена 4). В случае рецидива с миопическим сдвигом более 3 D комбинация гониосинехиолизиса, иридэктомии и зонуло-гиалоидэктомии восстановила рефракцию и внутриглазное давление 4). Поэтому при витрэктомии необходимо полностью иссечь переднюю гиалоидную мембрану и обработать до самой периферии для предотвращения рецидива.
Топирамат повышает проницаемость цилиохориоидальных сосудов, вызывая отек цилиарного тела и хориоидеи, а также переднюю ротацию цилиарного тела 1). При микрофтальме утолщение склеры нарушает дренаж вортикозных вен, что еще больше увеличивает риск увеального выпота 1).
Установка CTR приводит к расширению и утолщению капсульного мешка, и комплекс CTR-ИОЛ циркулярно контактирует с цилиарным телом и задней радужкой 2). Это сдавливает цилиарное пространство и увеличивает сопротивление движению водянистой влаги сзади наперед. Большой диаметр комплекса CTR-ИОЛ частично ограничивает переднее смещение, поэтому глубина передней камеры может сохраняться, в то время как возникает закрытие угла по типу плато-радужки 2). Эта нетипичная картина отличается от классического образа злокачественной глаукомы с «равномерно мелкой передней камерой», поэтому детальная оценка морфологии угла с помощью AS-OCT является ключом к диагностике.
Chean и соавт. (2021) сообщили о случае неправильного направления водянистой влаги (myopic surprise), проявившегося только миопическим сдвигом после операции по удалению катаракты 3). Внутриглазное давление оставалось в пределах нормы в течение примерно трех лет после операции, что привело к задержке диагностики. Даже если глубина передней камеры при биометрии кажется нормальной, на коротких глазах могут возникать ошибки измерения, поэтому при миопическом сдвиге следует включать неправильное направление водянистой влаги в дифференциальный диагноз.
Stephenson и соавт. (2023) сообщили о случае неправильного направления водянистой влаги с миопическим сдвигом более 3 D на глазу с историей витрэктомии, операции по удалению катаракты и имплантации искусственной радужки 4). Они показали, что даже после витрэктомии, если передняя гиалоидная мембрана сохранена, это состояние может развиться. Гониосинехиолизис + иридэктомия + зонуло-гиалоидэктомия восстановили рефракцию и внутриглазное давление.
Goto и соавт. (2024) впервые охарактеризовали с помощью AS-OCT вторичную блокаду угла, вызванную передним смещением комплекса CTR-IOL 2). Они сообщили об атипичной картине, напоминающей плато-радужку с сохраненной глубиной передней камеры, и показали полезность AS-OCT для выявления вторичной блокады угла после операции по удалению катаракты с имплантацией CTR.
Предложен поэтапный подход (медикаментозная терапия → Nd:YAG-лазер → циклодиод → хирургия) 3). Циклодиод вызывает коагуляционный некроз и атрофию цилиарных отростков, что может привести к разрушению интерфейса цилиарное тело-стекловидное тело и заднему вращению цилиарного тела. Однако необходимые условия облучения для разрушения этого интерфейса еще не установлены. Если медикаменты и лазер недостаточно эффективны, хирургическое создание однокамерного глаза остается окончательным вариантом лечения 3).