眼眶病變

壓迫性視野缺損
一目了然的要點
Section titled “一目了然的要點”1. 什麼是壓迫性視野缺損?
Section titled “1. 什麼是壓迫性視野缺損?”壓迫性視野缺損(Compressive Visual Field Defects)是因腫塊效應(mass effect)壓迫視路而引起的視野變化總稱。腫塊包括腫瘤、動脈瘤、血腫、膿瘍、囊腫等。
根據壓迫發生在視路的哪個部位,視野缺損的模式有很大不同。因此,從視野缺損的模式推斷病變的位置在臨床上非常重要。
視交叉病變最常見的原因是垂體腺瘤。在兒童中,顱咽管瘤的發生率較高。
日本眼眶腫瘤的發生頻率如下所示。
| 良性(前5名) | 比例 | 惡性(前3名) | 比例 |
|---|---|---|---|
| 特發性眼眶炎症 | 20% | 惡性淋巴瘤 | 最常見 |
| 多形性腺瘤 | 13% | 淚腺癌 | — |
| 血管瘤 | 13% | 轉移性腫瘤 | — |
| 皮樣囊腫 | 10% | — | — |
| 反應性淋巴增生 | 10% | — | — |
視神經任何部位受壓迫都可能導致壓迫性視神經病變。最常見的壓迫部位是眼眶尖端病變。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”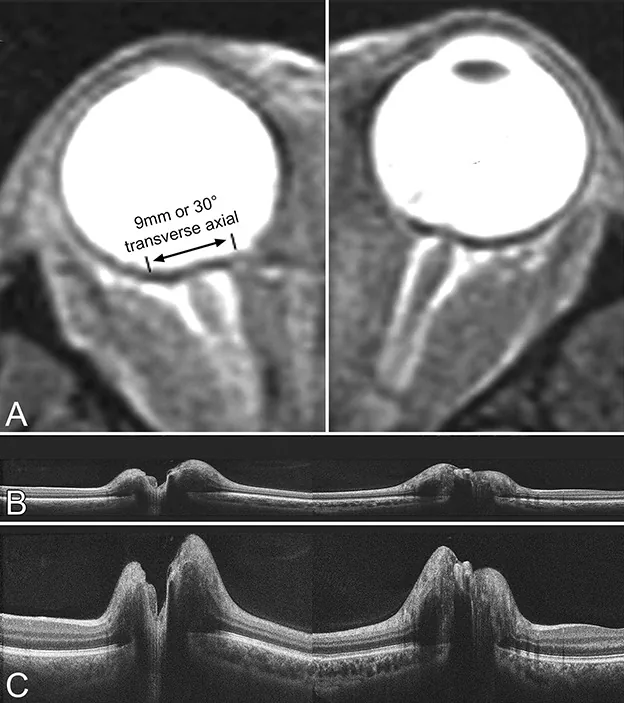
典型表現為單眼緩慢進行性視力下降。但垂體中風或動脈瘤破裂時可急性發作。
- 視力下降:多為單眼。罕見雙眼同時急性視力下降。
- 視野暗區:患者可能未察覺顳側視野缺損。
- 頭痛:常與顱內壓增高有關。
- 眼痛或眶周痛:由三叉神經牽拉或硬腦膜伸展引起。
- 複視:由腫瘤引起的眼球運動障礙導致
- 癲癇發作:顱內病變時可能出現
- 內分泌症狀:視交叉附近的垂體病變伴隨出現
臨床所見(醫師檢查確認的所見)
Section titled “臨床所見(醫師檢查確認的所見)”根據壓迫部位的不同,特徵性所見如下所示。
視交叉病變
視交叉後病變
壓迫性視神經病變早期,視盤腫脹,若治療延遲則進展為蒼白和萎縮。光學同調斷層掃描(OCT)可檢測到與視野缺損對應的視網膜內層局部變薄。
有報告指出,蝶骨纖維性骨發育不良引起的壓迫性視神經病變表現為青光眼樣視杯,OCT顯示視網膜神經纖維層(RNFL)全象限變薄和神經節細胞層瀰漫性消失5)。
3. 原因與風險因素
Section titled “3. 原因與風險因素”壓迫性視野缺損的原因根據視路沿線的壓迫部位進行分類。
- 肌錐內:海綿狀血管瘤、視神經鞘腦膜瘤、神經鞘瘤、橫紋肌肉瘤等
- 肌錐外:淋巴瘤(惡性中最常見)、轉移性腫瘤(成人以乳癌、肺癌多見)、淚腺腫瘤、鼻竇腫瘤浸潤等
- 間隔間:淋巴管瘤、神經纖維瘤(叢狀/瀰漫性)、毛細血管瘤等
顱內及視交叉附近
Section titled “顱內及視交叉附近”- 腫瘤性(常見):垂體腺瘤(最常見)、顱咽管瘤、腦膜瘤2)、視神經膠質瘤
- 腫瘤性(罕見):脊索瘤、生殖細胞瘤、白血病、淋巴瘤、轉移性疾病
- 非腫瘤性:鼻竇黏液囊腫(蝶竇/篩竇)、蛛網膜囊腫、拉特克囊腫、纖維性骨結構不良
- 動脈瘤:前交通動脈瘤、頸內動脈瘤。血流導向裝置置入後也可能增大8)
- 垂體中風:導致急性視野缺損
- 海綿狀血管瘤/動靜脈畸形:透過壓迫和缺血兩種機轉損害視路
視交叉後病變
Section titled “視交叉後病變”成人中血管性/缺血性原因常見。兒童中腫瘤性原因常見。
- 出血:高血壓性出血、類澱粉血管病變、血管畸形
- 原發性腦腫瘤:神經膠質瘤、星狀細胞瘤、寡樹突膠質瘤
- 轉移性腫瘤:常見來源為肺、乳房和黑色素瘤
- 甲狀腺眼病變:眼外肌腫大在眼眶尖端壓迫視神經
- 感染:鼻竇黏液囊腫感染1)、包蟲囊腫9)(在流行地區考慮)
- 鼻竇未分化癌(SNUC):侵襲性極強,可導致雙側視神經壓迫6)
- 鼻咽癌:侵犯眼眶尖端壓迫視神經。雙側受累罕見但預後不良7)
- 擴張性蝶竇氣化:一種罕見疾病,蝶竇異常擴張導致視神經管狹窄10)
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”對於所有不明原因視力障礙的患者,建議進行漢弗萊自動視野計(24-2、30-2、10-2)檢查。根據視野缺損的模式可推測壓迫部位,並決定影像學檢查策略。
視野檢查對於評估病情進展和治療效果也很有用,應定期進行。
| 檢查方法 | 優點 | 主要適應症 |
|---|---|---|
| CT | 在檢測骨病變、鈣化和骨破壞方面表現出色 | 眼眶骨病變、手術計劃 |
| MRI | 最適合評估軟組織。黃金標準。 | 腫瘤定性診斷、視神經評估 |
| PET/CT | 全身轉移的檢查 | 惡性腫瘤的分期 |
在T2加權MRI上,有助於鑑別腫瘤性質。實質性腫瘤(如淋巴瘤、腦膜瘤)呈現低至等訊號,血管性和囊性腫瘤(如海綿狀血管瘤、皮樣囊腫)呈現高訊號。顯影MRI中的動態MRI也很有用,海綿狀血管瘤的特徵是延遲顯影。
- CEA:超過5.0 ng/mL時,轉移性腫瘤的可能性很高。
- IgG4:有助於鑑別IgG4相關疾病。
- sIL-2R、LDH、β2微球蛋白:惡性淋巴瘤全身播散的標誌物。
- 內分泌檢查:懷疑垂體腺瘤時進行。
光學同調斷層掃描(OCT)可檢測視網膜內層的局部變薄,有助於早期發現輕度視神經萎縮。它可能比視野檢查更早發現異常,也有助於治療後的預後評估。
與青光眼的鑑別
Section titled “與青光眼的鑑別”壓迫性視神經病變可能呈現類似青光眼的視盤凹陷5)。以下表現提示非青光眼性病因。
- 年齡小於50歲
- 頭痛或眼周疼痛
- 侵犯垂直子午線的視野缺損
- 快速視力下降
- 與視盤凹陷不成比例的蒼白
- 左右不對稱的視力下降和視野缺損
有報告指出,診斷為正常眼壓性青光眼的患者中,6.5%存在臨床上有意義的顱內壓迫性病變5)。
青光眼表現為沿水平神經纖維走行的弓形暗點,而壓迫性視神經病變的特徵是垂直子午線方向的視野缺損。與視杯凹陷不成比例的蒼白、視力快速下降、50歲前發病提示壓迫性病變。若懷疑,應進行神經影像學檢查。
5. 標準治療方法
Section titled “5. 標準治療方法”壓迫視路的腫塊病變大多需要手術,以達到診斷(病理確認)和治療(解除腫塊效應)的雙重目的。根據病因,多學科協作(眼科、神經外科、耳鼻喉科、內分泌科等)必不可少。
- 垂體腺瘤:除泌乳素瘤外,手術是首選。泌乳素瘤以溴隱亭或卡麥角林等藥物治療為主。其他腦腫瘤除手術外還可進行放射治療。
- 眼眶腫瘤:良性腫瘤以手術完全切除為基本原則。淚腺多形性腺瘤單純摘除術後復發率高。
- 惡性淋巴瘤:放射敏感性高。眼眶局限型照射約30 Gy,中高度惡性者照射約40 Gy。
- 轉移性腫瘤:乳癌、前列腺癌荷爾蒙治療可能有效。同時合併全身化療。
- 甲狀腺眼病變:首選類固醇脈衝或半脈衝療法。1~3個療程後改為口服。類固醇抗藥者行眼眶減壓術。適當治療後約70%以上可恢復視功能。
- 鼻竇黏液囊腫:首選緊急內視鏡鼻竇手術減壓1)4)。初始視力被認為是重要的預後因子1)。
- 纖維性骨發育不良:有症狀的視神經壓迫病例考慮手術減壓。無症狀病例的手術適應症存在爭議5)。
一旦視交叉的壓迫解除,視力和視野可獲得改善。然而,如果已經出現明顯的視神經萎縮,則視功能預後不良。透過OCT測量視網膜厚度有助於治療後預後評估。
在壓迫性視神經病變中,延遲介入7至10天以上會增加不可逆視力損害的風險4)。
解除壓迫有望改善視力和視野。但如果視神經萎縮已進展,恢復有限。初始視力越好,預後越好。
6. 病理生理學與詳細發病機制
Section titled “6. 病理生理學與詳細發病機制”視路的解剖與纖維走行
Section titled “視路的解剖與纖維走行”視覺路徑依序為:視網膜神經節細胞→視神經→視交叉→視束→外側膝狀體(LGN)→視放射→紋狀皮質(V1)。
在視交叉處,鼻側視網膜纖維交叉至對側,而顳側視網膜纖維不交叉,在同側行進。鼻側纖維處理顳側視野,顳側纖維處理鼻側視野。因此,交叉纖維受壓導致顳側視野缺損,非交叉纖維受壓導致鼻側視野缺損。
Wilbrand膝(對側下鼻側視網膜纖維在交叉前短暫進入同側視神經的結構)曾被提出作為交界性暗點的成因,但其存在仍有爭議。
視放射與皮質的對應
Section titled “視放射與皮質的對應”視放射從LGN背側發出,分為兩束。
- 下部纖維群(Meyer袢):繞過顳葉,傳遞上方視野的資訊。顳葉病變導致同向性上象限盲。
- 上部纖維群(頂葉束):穿過頂葉深部,傳遞下視野資訊。頂葉病變導致同側下象限盲。
枕葉皮質尖端(黃斑對應區域)接受大腦中動脈和大腦後動脈的雙重供血,因此單一血管區域損傷可導致黃斑迴避。
視神經損傷機制
Section titled “視神經損傷機制”壓迫性視神經病變的發生涉及多種機制1)。
- 直接壓迫:腫塊對視神經管的物理壓迫導致軸突損傷。
- 血流障礙:壓迫導致視神經血液供應中斷。
- 炎症波及:黏液囊腫的感染內容物直接波及視神經鞘。
腫瘤對視交叉的影響涉及直接壓迫和發炎性血流障礙兩者。
壓迫性病變引起的顳葉病變,與血管性病變相比,視野缺損的邊緣呈現較緩和的等視島模式。
LGN的血流由前脈絡叢動脈和後脈絡叢動脈供應。根據各小動脈的損傷部位,產生節段性同向性視野缺損。
7. 最新研究與未來展望(研究階段報告)
Section titled “7. 最新研究與未來展望(研究階段報告)”替妥木單抗治療甲狀腺眼病壓迫性視神經病變
Section titled “替妥木單抗治療甲狀腺眼病壓迫性視神經病變”替妥木單抗(IGF-1R抑制性單株抗體)是首個獲批用於甲狀腺眼病的藥物。壓迫性視神經病變(CON)患者曾被排除在臨床試驗之外,但已有輕度CON病例有效性的報導。
Chiou等人(2021年)報導了兩例因甲狀腺眼病導致輕度CON且對靜脈類固醇治療無效的病例,使用替妥木單抗治療後,兩例患者的視野缺損均完全消失3)。第一例在第三次給藥後,第二例在第二次給藥後確認視野缺損消失。
血流導向裝置置入後動脈瘤增大的處理
Section titled “血流導向裝置置入後動脈瘤增大的處理”Tsuei等人(2022年)報導了一例17毫米床突旁內頸動脈瘤經血流導向裝置(Pipeline栓塞裝置)治療後,儘管血管造影顯示動脈瘤完全閉塞,但動脈瘤仍增大並導致壓迫性視神經病變的病例8)。通過顯微外科視神經減壓聯合動脈瘤凝固縮小手術,視野得到改善。
內視鏡經鼻視神經管減壓術(ETOND)
Section titled “內視鏡經鼻視神經管減壓術(ETOND)”Zhou等人(2024)對4例因蝶骨氣竇擴張導致視力障礙的青少年患者(平均年齡12.75歲,均為男性)施行了內視鏡經鼻視神經管減壓術(ETOND)10)。所有病例均對類固醇脈衝治療無反應,但ETOND後視力獲得改善。
惡性腫瘤所致壓迫性視神經病變的治療限制
Section titled “惡性腫瘤所致壓迫性視神經病變的治療限制”Kong等人(2022)報告了一例因鼻咽癌導致雙側眼眶尖浸潤並喪失光感的病例7)。儘管接受了類固醇、化療和放療,右眼仍無光感,左眼僅能手動。視神經被認為是顱神經中恢復率最低的7)。
流行地區的包蟲囊腫
Section titled “流行地區的包蟲囊腫”Haydar等人(2024)報告了一例來自阿富汗的22歲男性,因下直肌內包蟲囊腫導致壓迫性視神經病變9)。完全切除並長期服用阿苯達唑後,視力從20/200恢復至20/20。
8. 參考文獻
Section titled “8. 參考文獻”- Che SA, Lee YW, Yoo YJ. Compressive optic neuropathy due to posterior ethmoid mucocele. BMC Ophthalmol. 2023;23:426.
- Teng Siew T, Mohamad SA, Sudarno R, et al. Unilateral proptosis and bilateral compressive optic neuropathy in a meningioma patient. Cureus. 2024;16(2):e53728.
- Chiou CA, Reshef ER, Freitag SK. Teprotumumab for the treatment of mild compressive optic neuropathy in thyroid eye disease: a report of two cases. Am J Ophthalmol Case Rep. 2021;22:101075.
- Deb アカントアメーバ角膜炎, Neena A, Sarkar S, et al. Bilateral compressive optic neuropathy secondary to sphenoid sinus mucocele mimicking bilateral retrobulbar neuritis. Saudi J Ophthalmol. 2021;35:368-370.
- Kiyat P, Top Karti D, Esen Ö, Karti Ö. Sphenoid bone dysplasia: a rare cause of compressive optic neuropathy mimicking glaucoma. Turk J Ophthalmol. 2023;53:70-73.
- Hassan MN, Wan Hitam WH, Masnon NA, et al. Compressive optic neuropathy secondary to sinonasal undifferentiated carcinoma in a young male. Cureus. 2021;13(10):e19042.
- Kong Y, Ng GJ. Rare early presentation of bilateral compressive optic neuropathy with complete vision loss from nasopharyngeal carcinoma. BMJ Case Rep. 2022;15:e248902.
- Tsuei YS, Fu YY, Chen WH, et al. Compressive optic neuropathy caused by a flow-diverter-occluded-but-still-growing supraclinoid internal carotid aneurysm: illustrative case. J Neurosurg Case Lessons. 2022;4(1):CASE22139.
- Haydar AA, Rafizadeh SM, Rahmanikhah E, et al. Orbital intramuscular hydatid cyst causing compressive optic neuropathy: a case report and literature review. BMC Ophthalmol. 2024;24:257.
- Zhou X, Xu Q, Zhang B, et al. Sphenoidal pneumosinus dilatans associated compressive optic neuropathy: a case series of four adolescent patients. Heliyon. 2024;10:e38763.
