胚胎型
頻率:佔所有橫紋肌肉瘤的50-60%,佔眼眶橫紋肌肉瘤的80-84%。
組織學:梭形細胞(絨毛狀細胞)束向不同方向排列。細胞呈小圓形或梭形,核多形性不明顯。細胞質稀少,含有嗜酸性顆粒,可見帶有橫紋的橫紋肌母細胞。多見於眼眶下部。
預後:眼眶病例的5年存活率為95%,預後良好。平均發病年齡為7-8歲。

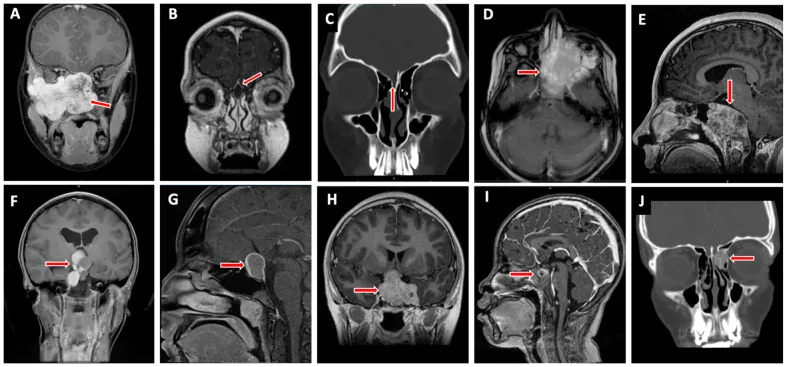
橫紋肌肉瘤是一種來源於眼眶間質細胞的惡性腫瘤,顯示向橫紋肌分化。它起源於眼眶內未分化的間質細胞,並非外眼肌等分化肌肉組織的惡性轉化。它是兒童最常見的眼眶惡性腫瘤,當兒童出現快速擴大的眼眶腫瘤時,應首先考慮此病。
在美國,它約佔所有兒童癌症的5%,每年約250例新診斷病例。其中約10%(每年約35例)為眼眶原發。年發生率估計為總人口4例/100萬,兒童4.5例/100萬1)。
發病年齡平均7~8歲,三分之二發生於10歲以下兒童。90%發生於16歲以下,男性略多(男女比5:3)。種族間發生率無差異。腫瘤邊界清晰,多位於眼眶上部。
眼部橫紋肌肉瘤的發生部位分布為:眼眶76%、結膜12%、葡萄膜9%、眼瞼3%。可發生於眼眶內,也可由副鼻竇等周圍組織侵入眼眶。眼眶佔所有橫紋肌肉瘤原發部位的10%,其他部位包括泌尿生殖器(22%)、四肢(18%)、腦膜旁(16%)和其他頭頸部(10%)。
三分之二發生於10歲以下兒童,平均發病年齡為7-8歲。90%發生於16歲以下。成人發病罕見,但有報導。
Shields等人報告的所見頻率如下:
| 所見 | 頻率 |
|---|---|
| 眼球突出 | 80-100% |
| 眼球偏移 | 80% |
| 結膜和眼瞼腫脹 | 60% |
| 眼瞼下垂 | 30~50% |
| 可觸及的腫塊 | 25% |
| 疼痛 | 10% |
病變多位於上方或內上方,腫塊將眼球向下、向外推擠。在肌錐外可見邊界相對清晰的圓形或橢圓形腫塊。
約10%的病例源自鼻竇或鼻腔,繼發性侵入眼眶,可表現為鼻竇炎、鼻塞或鼻出血。後方腫瘤可能伴有脈絡膜皺襞、視網膜剝離或視盤水腫。
結膜原發病變表現為結膜穹窿部粉紅色葡萄狀肉芽腫性腫塊。葡萄膜原發病變表現為虹膜腫塊,可伴有前房播散或繼發性青光眼。
轉移最常見於肺,其次為骨髓、骨和淋巴結。雖然眼眶幾乎沒有淋巴管,但結膜和眼瞼的前方腫瘤可轉移至區域淋巴結。
臨床鑑別診斷包括神經母細胞瘤、綠色瘤、淋巴管瘤、嬰兒血管瘤、眼眶蜂窩織炎和非特異性炎症。此外,鼻竇炎的眼眶擴展、皮樣囊腫破裂、尤文肉瘤和白血病的眼眶浸潤也包含在鑑別診斷中。通過快速進展、影像學表現和切片結果進行鑑別。
橫紋肌肉瘤並非起源於眼外肌,而是起源於眼眶軟組織中具有多向分化潛能的未分化間質細胞。大多數為散發性,確切原因不明。
相關的遺傳風險因素如下:
緊急進行頭部和眼眶CT檢查,以確認是否存在眼眶內腫瘤、腫瘤內部是否均勻、眼眶骨壁是否破壞以及是否向顱內或鼻竇擴展。然後進行MRI檢查,以評估腫瘤的內部特徵及其與眼球和眼外肌的位置關係。
各模態的特徵性表現如下:
| 檢查 | 主要表現 |
|---|---|
| CT | 均質、邊界清晰的圓形至卵圓形腫塊。中度至高度顯影。 |
| MRI T1 | 相對於眼眶脂肪呈低訊號,相對於眼外肌呈等訊號。 |
| MRI T2 | 相對於眼眶脂肪和眼外肌呈高訊號。 |
在MRI上,有時難以與毛細血管瘤鑑別,但毛細血管瘤因血管(血流)豐富而可區分。間質成分多時,MRI訊號強度不同。
轉移檢查包括胸部X光、骨骼掃描和骨髓穿刺細胞學檢查。全身檢查也使用PET/CT、全身CT和掃描。
確診需要切片檢查。細針抽吸切片檢查不充分,應進行切除切片或切開切片。
術中快速診斷有時難以與其他腫瘤區分。原則是緊急手術切片,盡早開始化療和放療。
通過光學顯微鏡、免疫組織化學和電子顯微鏡證明橫紋肌母細胞是診斷的核心。
透過HE染色和Masson三色染色檢測橫紋。免疫組織化學染色用於鑑別未分化細胞,desmin陽性、HHF-35(肌動蛋白)陽性、α-平滑肌肌動蛋白陰性的模式對診斷有幫助。電子顯微鏡下可見肌動蛋白-肌球蛋白束以及A、I、Z帶蛋白。
臨床鑑別診斷:神經母細胞瘤、綠色瘤、淋巴管瘤、嬰兒血管瘤、眼眶蜂窩織炎、非特異性炎症。此外,鼻竇炎的眼眶擴展、眼眶蜂窩織炎、皮樣囊腫破裂、血管瘤的腫瘤內出血、淋巴管瘤出血、尤文肉瘤、白血病眼眶浸潤(綠色瘤)、眼眶出血也需鑑別。
手術完全切除是不可能的,也不應作為目標。目前,手術的主要目的是獲取組織診斷,以眼眶內容物剜除為首選的時代已經結束。切除活檢確定病理診斷後,在兒科進行胸腹部CT、骨髓活檢等檢查,以確定有無肺等全身轉移。全身化療是治療的基礎,手術、放療和化療三者聯合治療是標準治療。
化療主要採用VAC療法(長春新鹼+放線菌素D+環磷醯胺)。此外,異環磷醯胺和依託泊苷的益處也有報導。
放療劑量約為40-60 Gy。自2016年4月起,質子治療已納入健保,成為標準治療的選擇之一。質子治療具有減少正常組織受照劑量的優點。部分病例也進行造血幹細胞移植。
眼眶橫紋肌肉瘤的治療策略基於Intergroup Rhabdomyosarcoma Study(IRS)分期系統確定。Shields等報告的30例中,分組為I組7%、II組37%、III組53%、IV組3%。
| 分組 | 定義 | 治療策略 |
|---|---|---|
| I | 局部病變完全切除 | 僅化療 |
| II | 殘留疾病或區域淋巴結轉移 | 化學治療 + 放射治療 |
| III | 不完全切除或肉眼殘留 | 化學治療 + 放射治療 |
| IV | 遠端轉移 | 化學治療 + 放射治療 |
對於第II至IV組,放射治療劑量為4000–5000 cGy(40–50 Gy),在4–5週內照射。
對於無法完全切除或復發的病例,可考慮姑息性放射治療或化學治療。手術治療包括腫瘤切除和眼眶內容物剜除術。即使手術完全切除,也必須進行化學治療。眼眶是預後良好的部位,適當治療後存活率可達90%以上。
如果侵犯顱內或鼻竇,或轉移到肺、全身或頸部淋巴結,則預後不良。早期發現並早期開始化學治療,對化學治療反應良好,預後較好。
放射治療(4000–5000 cGy)的主要併發症如下:
化療的眼科併發症包括環磷酰胺引起的乾性角結膜炎和眼瞼結膜炎、異環磷酰胺引起的結膜炎和視力模糊、依託泊苷引起的視網膜中央動脈閉塞等。
局部復發通過定期MRI檢查進行評估。常發生血行轉移,因此需進行定期全身檢查。
治療後的長期視力結果(Shields)為:20/20至20/40佔39%,20/50至20/100佔18%,20/200至無光感佔43%。
橫紋肌肉瘤根據WHO分類分為四種亞型:胚胎型、腺泡型、多形型和梭形細胞/硬化型2)。
胚胎型
頻率:佔所有橫紋肌肉瘤的50-60%,佔眼眶橫紋肌肉瘤的80-84%。
組織學:梭形細胞(絨毛狀細胞)束向不同方向排列。細胞呈小圓形或梭形,核多形性不明顯。細胞質稀少,含有嗜酸性顆粒,可見帶有橫紋的橫紋肌母細胞。多見於眼眶下部。
預後:眼眶病例的5年存活率為95%,預後良好。平均發病年齡為7-8歲。
腺泡型
頻率:佔所有橫紋肌肉瘤的約20%,佔眼眶橫紋肌肉瘤的約10%。
組織學:腫瘤呈腺泡狀生長。具有大核和豐富嗜酸性細胞質的不規則大細胞排列在纖維間隔周圍。易發生廣泛轉移。
預後:眼眶病例的5年存活率為74%。這是惡性程度最高、預後最差的組織學類型。
多形型(分化型)
頻率:兒童罕見。主要發生於成人四肢(尤其是大腿)。
組織學:圓形至長形細胞,多核,細胞質豐富,可識別橫紋。由高度多形的腫瘤細胞組成。發生率低但分化程度高。
預後:眼眶病例相對良好。
葡萄狀型(botryoid型)是胚胎型的一種變異,常見於嬰兒,其特徵是上皮下腫瘤細胞聚集形成「葡萄樣」外觀。
組織學上,與胚胎型相比,腺泡型及多形型的預後較差。橫紋肌肉瘤的整體5年存活率為66%,但眼眶橫紋肌肉瘤根據發生部位被歸類為預後良好組。
腺泡型橫紋肌肉瘤的特徵是復發性染色體轉位 t(2;13)(q35;q14) 及 t(1;13)(p36;q14)。約80%的腺泡型橫紋肌肉瘤涉及PAX3-FOXO1或PAX7-FOXO1轉位。PAX3-FOXO1融合與OLIG2高表現及預後不良相關2)。
胚胎型橫紋肌肉瘤沒有復發性結構性染色體重組,但第11號染色體(尤其是11p15.5區域)的對偶基因缺失頻繁出現。
眼眶橫紋肌肉瘤中胚胎型的5年存活率為95%,而腺泡型較低,為74%。腺泡型伴有PAX3-FOXO1等染色體轉位,是一種容易廣泛轉移的組織學類型。
近年來,已鑑定出一種新的亞型——伴有TFCP2重組的上皮樣梭形細胞橫紋肌肉瘤。
Li等人(2023)報告,上皮樣梭形細胞橫紋肌肉瘤好發於骨骼(頭頸部、骨盆),以EWSR1-TFCP2或FUS-TFCP2融合為特徵,是一種預後極差的亞型3)。報告病例的中位存活期僅為17個月。
針對約80%腺泡型橫紋肌肉瘤涉及的PAX3-FOXO1融合蛋白的治療研究正在推進中。
有報告指出,將小干擾RNA(siRNA)包裹在脂質體-魚精蛋白顆粒中的製劑,在體外能有效下調腺泡狀橫紋肌肉瘤細胞株中PAX3-FOXO1的表現,並延緩或抑制腺泡狀橫紋肌肉瘤異種移植腫瘤的生長1)。
免疫檢查點抑制劑(如nivolumab)正嘗試應用於轉移性肉瘤1)。但目前尚未確立其對橫紋肌肉瘤的有效性。
針對成人松果體區原發性腺泡狀橫紋肌肉瘤的文獻回顧顯示,治療強度與存活期之間存在關聯。
Chang等人(2025年)對13例成人松果體區原發性腺泡狀橫紋肌肉瘤的回顧報告指出,僅手術的平均存活期約為5個月,手術加放射治療約為10.28個月,手術加放射治療加化學治療約為11.33個月,多模式聯合治療有延長存活期的趨勢2)。