胚胎型
频率:占所有横纹肌肉瘤的50-60%,占眼眶横纹肌肉瘤的80-84%。
组织学:梭形细胞(绒毛状细胞)束向不同方向排列。细胞呈小圆形或梭形,核多形性不明显。胞质稀少,含有嗜酸性颗粒,可见带有横纹的横纹肌母细胞。多见于眼眶下部。
预后:眼眶病例的5年生存率为95%,预后良好。平均发病年龄为7-8岁。

横纹肌肉瘤是一种来源于眼眶间充质细胞的恶性肿瘤,显示向横纹肌分化。它起源于眼眶内未分化的间充质细胞,并非外眼肌等分化肌组织的恶性转化。它是儿童最常见的眼眶恶性肿瘤,当儿童出现快速扩大的眼眶肿瘤时,应首先考虑此病。
在美国,它约占所有儿童癌症的5%,每年约250例新诊断病例。其中约10%(每年约35例)为眼眶原发。年发病率估计为总人口4例/100万,儿童4.5例/100万1)。
发病年龄平均7~8岁,三分之二发生于10岁以下儿童。90%发生于16岁以下,男性略多(男女比5:3)。种族间发病率无差异。肿瘤边界清晰,多位于眼眶上部。
眼部横纹肌肉瘤的发生部位分布为:眼眶76%、结膜12%、葡萄膜9%、眼睑3%。可发生于眼眶内,也可由副鼻窦等周围组织侵入眼眶。眼眶占所有横纹肌肉瘤原发部位的10%,其他部位包括泌尿生殖器(22%)、四肢(18%)、脑膜旁(16%)和其他头颈部(10%)。
三分之二发生于10岁以下儿童,平均发病年龄为7-8岁。90%发生于16岁以下。成人发病罕见,但有报道。
Shields等人报告的所见频率如下:
| 所见 | 频率 |
|---|---|
| 眼球突出 | 80-100% |
| 眼球偏位 | 80% |
| 结膜和眼睑肿胀 | 60% |
| 上睑下垂 | 30~50% |
| 可触及的肿块 | 25% |
| 疼痛 | 10% |
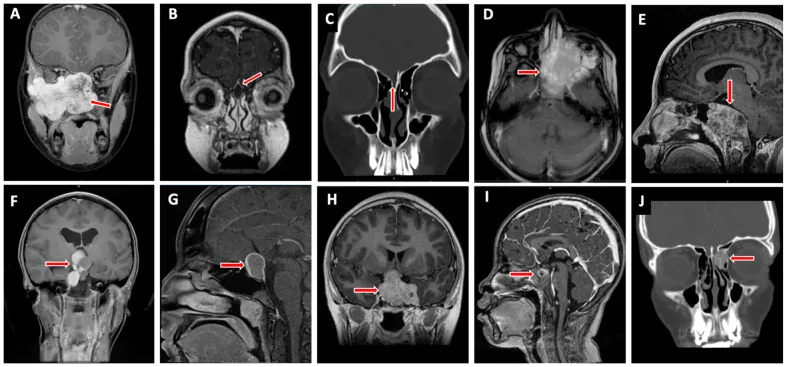
病变多位于上方或内上方,肿块将眼球向下、向外推挤。在肌锥外可见边界相对清晰的圆形或椭圆形肿块。
约10%的病例源自鼻窦或鼻腔,继发性侵入眼眶,可表现为鼻窦炎、鼻塞或鼻出血。后方肿瘤可能伴有脉络膜皱襞、视网膜脱离或视盘水肿。
结膜原发病变表现为结膜穹窿部粉红色葡萄状肉芽肿性肿块。葡萄膜原发病变表现为虹膜肿块,可伴有前房播散或继发性青光眼。
转移最常见于肺,其次为骨髓、骨和淋巴结。虽然眼眶几乎没有淋巴管,但结膜和眼睑的前方肿瘤可转移至区域淋巴结。
横纹肌肉瘤并非起源于眼外肌,而是起源于眼眶软组织中具有多向分化潜能的未分化间充质细胞。大多数为散发性,确切病因不明。
相关的遗传风险因素如下:
紧急进行头部和眼眶CT检查,以确认是否存在眼眶内肿瘤、肿瘤内部是否均匀、眼眶骨壁是否破坏以及是否向颅内或鼻窦扩展。然后进行MRI检查,以评估肿瘤的内部特征及其与眼球和眼外肌的位置关系。
各模态的特征性表现如下:
| 检查 | 主要表现 |
|---|---|
| CT | 均质、边界清晰的圆形至卵圆形肿块。中度至高度强化。 |
| MRI T1 | 相对于眼眶脂肪呈低信号,相对于眼外肌呈等信号。 |
| MRI T2 | 相对于眼眶脂肪和眼外肌呈高信号。 |
在MRI上,有时难以与毛细血管瘤鉴别,但毛细血管瘤因血管(血流)丰富而可区分。间质成分多时,MRI信号强度不同。
转移检查包括胸部X线、骨闪烁扫描和骨髓穿刺细胞学检查。全身检查也使用PET/CT、全身CT和闪烁扫描。
确诊需要活检。细针穿刺活检不充分,应进行切除活检或切开活检。
术中快速诊断有时难以与其他肿瘤区分。原则是紧急手术活检,尽早开始化疗和放疗。
通过光学显微镜、免疫组织化学和电子显微镜证明横纹肌母细胞是诊断的核心。
通过HE染色和Masson三色染色检测横纹。免疫组织化学染色用于鉴别未分化细胞,desmin阳性、HHF-35(肌动蛋白)阳性、α-平滑肌肌动蛋白阴性的模式对诊断有用。电子显微镜下可见肌动蛋白-肌球蛋白束以及A、I、Z带蛋白。
临床鉴别诊断:神经母细胞瘤、绿色瘤、淋巴管瘤、婴儿血管瘤、眼眶蜂窝织炎、非特异性炎症。此外,鼻窦炎的眼眶扩展、眼眶蜂窝织炎、皮样囊肿破裂、血管瘤的瘤内出血、淋巴管瘤出血、尤文肉瘤、白血病眼眶浸润(绿色瘤)、眼眶出血也需鉴别。
手术完全切除是不可能的,也不应作为目标。目前,手术的主要目的是获取组织诊断,以眼眶内容物剜除为首选的时代已经结束。切除活检确定病理诊断后,在儿科进行胸腹部CT、骨髓活检等检查,以确定有无肺等全身转移。全身化疗是治疗的基础,手术、放疗和化疗三者联合治疗是标准治疗。
化疗主要采用VAC方案(长春新碱+放线菌素D+环磷酰胺)。此外,异环磷酰胺和依托泊苷的益处也有报道。
放疗剂量约为40-60 Gy。自2016年4月起,质子治疗已纳入医保,成为标准治疗的选择之一。质子治疗具有减少正常组织受照剂量的优点。部分病例也进行造血干细胞移植。
眼眶横纹肌肉瘤的治疗策略基于Intergroup Rhabdomyosarcoma Study(IRS)分期系统确定。Shields等报告的30例中,分组为I组7%、II组37%、III组53%、IV组3%。
| 分组 | 定义 | 治疗策略 |
|---|---|---|
| I | 局部病变完全切除 | 仅化疗 |
| II | 残留病变或区域淋巴结转移 | 化疗 + 放疗 |
| III | 不完全切除或肉眼残留 | 化疗 + 放疗 |
| IV | 远处转移 | 化疗 + 放疗 |
对于II至IV组,放疗剂量为4000–5000 cGy(40–50 Gy),分4–5周照射。
对于无法完全切除或复发的病例,可考虑姑息性放疗或化疗。手术治疗包括肿瘤切除和眼眶内容物剜除术。即使手术完全切除,也必须进行化疗。眼眶是预后良好的部位,适当治疗后生存率可达90%以上。
如果侵犯颅内或鼻窦,或转移到肺、全身或颈部淋巴结,则预后不良。早期发现并早期开始化疗,对化疗反应良好,预后较好。
放疗(4000–5000 cGy)的主要并发症如下:
化疗的眼科并发症包括环磷酰胺引起的干性角结膜炎和眼睑结膜炎、异环磷酰胺引起的结膜炎和视物模糊、依托泊苷引起的视网膜中央动脉闭塞等。
局部复发通过定期MRI检查进行评估。常发生血行转移,因此需进行定期全身检查。
治疗后的长期视力结果(Shields)为:20/20至20/40占39%,20/50至20/100占18%,20/200至无光感占43%。
横纹肌肉瘤根据WHO分类分为四种亚型:胚胎型、腺泡型、多形型和梭形细胞/硬化型2)。
胚胎型
频率:占所有横纹肌肉瘤的50-60%,占眼眶横纹肌肉瘤的80-84%。
组织学:梭形细胞(绒毛状细胞)束向不同方向排列。细胞呈小圆形或梭形,核多形性不明显。胞质稀少,含有嗜酸性颗粒,可见带有横纹的横纹肌母细胞。多见于眼眶下部。
预后:眼眶病例的5年生存率为95%,预后良好。平均发病年龄为7-8岁。
腺泡型
频率:占所有横纹肌肉瘤的约20%,占眼眶横纹肌肉瘤的约10%。
组织学:肿瘤呈腺泡状生长。具有大核和丰富嗜酸性胞质的不规则大细胞排列在纤维间隔周围。易发生广泛转移。
预后:眼眶病例的5年生存率为74%。这是恶性程度最高、预后最差的组织学类型。
多形型(分化型)
频率:儿童罕见。主要发生于成人四肢(尤其是大腿)。
组织学:圆形至长形细胞,多核,胞质丰富,可识别横纹。由高度多形的肿瘤细胞组成。发生率低但分化程度高。
预后:眼眶病例相对良好。
葡萄状型(botryoid型)是胚胎型的一种变异,常见于婴儿,其特征是上皮下肿瘤细胞聚集形成“葡萄样”外观。
组织学上,与胚胎型相比,腺泡型和多形型的预后较差。横纹肌肉瘤的总体5年生存率为66%,但眼眶横纹肌肉瘤根据发生部位被归类为预后良好组。
腺泡型横纹肌肉瘤的特征是复发性染色体易位 t(2;13)(q35;q14) 和 t(1;13)(p36;q14)。约80%的腺泡型横纹肌肉瘤涉及PAX3-FOXO1或PAX7-FOXO1易位。PAX3-FOXO1融合与OLIG2高表达和预后不良相关2)。
胚胎型横纹肌肉瘤没有复发性结构性染色体重排,但第11号染色体(尤其是11p15.5区域)的等位基因缺失频繁出现。
眼眶横纹肌肉瘤中胚胎型的5年生存率为95%,而腺泡型较低,为74%。腺泡型伴有PAX3-FOXO1等染色体易位,是一种容易广泛转移的组织学类型。
近年来,已鉴定出一种新的亚型——伴有TFCP2重排的上皮样梭形细胞横纹肌肉瘤。
Li等人(2023)报告,上皮样梭形细胞横纹肌肉瘤好发于骨骼(头颈部、骨盆),以EWSR1-TFCP2或FUS-TFCP2融合为特征,是一种预后极差的亚型3)。报告病例的中位生存期仅为17个月。
针对约80%腺泡型横纹肌肉瘤涉及的PAX3-FOXO1融合蛋白的治疗研究正在推进中。
有报道称,将小干扰RNA(siRNA)包裹在脂质体-鱼精蛋白颗粒中的制剂,在体外能有效下调腺泡状横纹肌肉瘤细胞系中PAX3-FOXO1的表达,并延缓或抑制腺泡状横纹肌肉瘤异种移植肿瘤的生长1)。
免疫检查点抑制剂(如纳武利尤单抗)正在尝试应用于转移性肉瘤1)。但目前尚未确立其对横纹肌肉瘤的有效性。
针对成人松果体区原发性腺泡状横纹肌肉瘤的文献综述提示,治疗强度与生存期之间存在关联。
Chang等人(2025年)对13例成人松果体区原发性腺泡状横纹肌肉瘤的综述报告显示,仅手术的平均生存期约为5个月,手术+放疗约为10.28个月,手术+放疗+化疗约为11.33个月,多模式联合治疗有延长生存期的趋势2)。