眼眶病变

压迫性视野缺损
一目了然的要点
Section titled “一目了然的要点”1. 什么是压迫性视野缺损?
Section titled “1. 什么是压迫性视野缺损?”压迫性视野缺损(Compressive Visual Field Defects)是由于占位效应(mass effect)压迫视路而引起的视野变化的总称。占位包括肿瘤、动脉瘤、血肿、脓肿、囊肿等。
根据压迫发生在视路的哪个部位,视野缺损的模式有很大不同。因此,从视野缺损的模式推断病变的位置在临床上非常重要。
视交叉病变最常见的原因是垂体腺瘤。在儿童中,颅咽管瘤的发病率较高。
日本眼眶肿瘤的发生频率如下所示。
| 良性(前5位) | 比例 | 恶性(前3位) | 比例 |
|---|---|---|---|
| 特发性眼眶炎症 | 20% | 恶性淋巴瘤 | 最常见 |
| 多形性腺瘤 | 13% | 泪腺癌 | — |
| 血管瘤 | 13% | 转移性肿瘤 | — |
| 皮样囊肿 | 10% | — | — |
| 反应性淋巴增生 | 10% | — | — |
视神经任何部位受压均可导致压迫性视神经病变。最常见的压迫部位是眶尖部病变。
2. 主要症状和临床所见
Section titled “2. 主要症状和临床所见”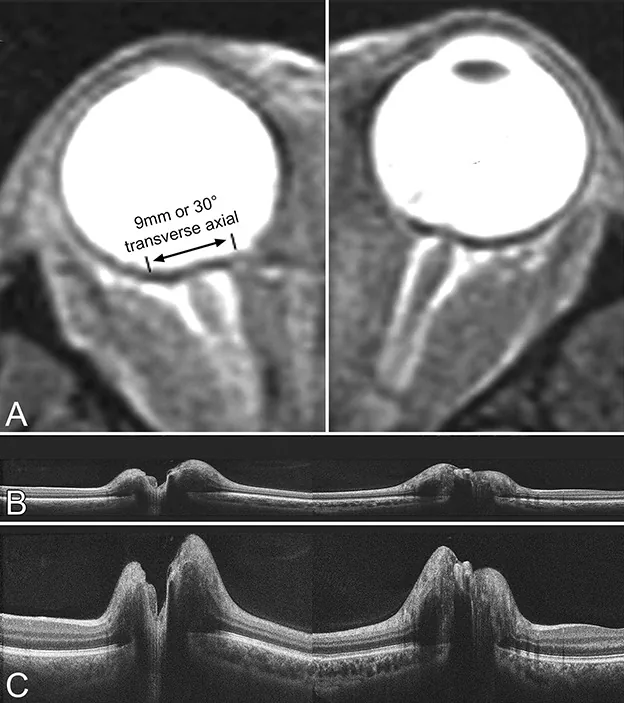
典型表现为单眼缓慢进行性视力下降。但垂体卒中或动脉瘤破裂时可急性发作。
- 视力下降:多为单眼。罕见双眼同时急性视力下降。
- 视野暗区:患者可能未察觉颞侧视野缺损。
- 头痛:常与颅内压增高有关。
- 眼痛或眶周痛:由三叉神经牵拉或硬脑膜伸展引起。
- 复视:由肿瘤引起的眼球运动障碍导致
- 癫痫发作:颅内病变时可能出现
- 内分泌症状:视交叉附近的垂体病变伴随出现
临床所见(医生检查确认的所见)
Section titled “临床所见(医生检查确认的所见)”根据压迫部位的不同,特征性所见如下所示。
视交叉病变
视交叉后病变
压迫性视神经病变早期,视盘肿胀,若治疗延迟则进展为苍白和萎缩。光学相干断层扫描(OCT)可检测到与视野缺损对应的视网膜内层局部变薄。
有报道称,蝶骨纤维结构不良引起的压迫性视神经病变表现为青光眼样视杯,OCT显示视网膜神经纤维层(RNFL)全象限变薄和神经节细胞层弥漫性消失5)。
3. 原因和风险因素
Section titled “3. 原因和风险因素”压迫性视野缺损的原因根据视路沿线的压迫部位进行分类。
- 肌锥内:海绵状血管瘤、视神经鞘脑膜瘤、神经鞘瘤、横纹肌肉瘤等
- 肌锥外:淋巴瘤(恶性中最常见)、转移性肿瘤(成人以乳腺癌、肺癌多见)、泪腺肿瘤、鼻窦肿瘤浸润等
- 间隔间:淋巴管瘤、神经纤维瘤(丛状/弥漫性)、毛细血管瘤等
颅内及视交叉附近
Section titled “颅内及视交叉附近”- 肿瘤性(常见):垂体腺瘤(最常见)、颅咽管瘤、脑膜瘤2)、视神经胶质瘤
- 肿瘤性(罕见):脊索瘤、生殖细胞瘤、白血病、淋巴瘤、转移性疾病
- 非肿瘤性:鼻窦黏液囊肿(蝶窦/筛窦)、蛛网膜囊肿、拉特克囊肿、纤维性骨结构不良
- 动脉瘤:前交通动脉瘤、颈内动脉瘤。血流导向装置置入后也可能增大8)
- 垂体卒中:导致急性视野缺损
- 海绵状血管瘤/动静脉畸形:通过压迫和缺血两种机制损害视路
视交叉后病变
Section titled “视交叉后病变”成人中血管性/缺血性原因常见。儿童中肿瘤性原因常见。
- 出血:高血压性出血、淀粉样血管病、血管畸形
- 原发性脑肿瘤:胶质瘤、星形细胞瘤、少突胶质细胞瘤
- 转移性肿瘤:常见来源于肺、乳腺和黑色素瘤
- 甲状腺眼病:眼外肌肿大在眶尖部压迫视神经
- 感染:鼻窦黏液囊肿感染1)、包虫囊肿9)(在流行地区考虑)
- 鼻窦未分化癌(SNUC):侵袭性极强,可导致双侧视神经压迫6)
- 鼻咽癌:侵犯眶尖部压迫视神经。双侧受累罕见但预后不良7)
- 扩张性蝶窦气化:一种罕见疾病,蝶窦异常扩张导致视神经管狭窄10)
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”对于所有不明原因视力障碍的患者,推荐进行汉弗莱自动视野计(24-2、30-2、10-2)检查。根据视野缺损的模式可推测压迫部位,并决定影像学检查方案。
视野检查对于评估病情进展和治疗效果也很有用,应定期进行。
| 检查方法 | 优点 | 主要适应症 |
|---|---|---|
| CT | 在检测骨病变、钙化和骨破坏方面表现出色 | 眼眶骨病变、手术计划 |
| MRI | 最适合评估软组织。金标准。 | 肿瘤定性诊断、视神经评估 |
| PET/CT | 全身转移的检查 | 恶性肿瘤的分期 |
在T2加权MRI上,有助于鉴别肿瘤性质。实性肿瘤(如淋巴瘤、脑膜瘤)呈低至等信号,血管性和囊性肿瘤(如海绵状血管瘤、皮样囊肿)呈高信号。增强MRI中的动态MRI也很有用,海绵状血管瘤的特征是延迟强化。
- CEA:超过5.0 ng/mL时,转移性肿瘤的可能性很高。
- IgG4:有助于鉴别IgG4相关疾病。
- sIL-2R、LDH、β2微球蛋白:恶性淋巴瘤全身播散的标志物。
- 内分泌检查:怀疑垂体腺瘤时进行。
光学相干断层扫描(OCT)可检测视网膜内层的局部变薄,有助于早期发现轻度视神经萎缩。它可能比视野检查更早发现异常,也有助于治疗后预后评估。
与青光眼的鉴别
Section titled “与青光眼的鉴别”压迫性视神经病变可能呈现类似青光眼的视盘凹陷5)。以下表现提示非青光眼性病因。
- 年龄小于50岁
- 头痛或眼周疼痛
- 侵犯垂直子午线的视野缺损
- 快速视力下降
- 与视盘凹陷不成比例的苍白
- 左右不对称的视力下降和视野缺损
有报告称,诊断为正常眼压性青光眼的患者中,6.5%存在临床上有意义的颅内压迫性病变5)。
青光眼表现为沿水平神经纤维走行的弓形暗点,而压迫性视神经病变的特征是垂直子午线方向的视野缺损。与视杯凹陷不成比例的苍白、视力快速下降、50岁前发病提示压迫性病变。若怀疑,应进行神经影像学检查。
5. 标准治疗方法
Section titled “5. 标准治疗方法”压迫视路的肿块病变大多需要手术,以达到诊断(病理确认)和治疗(解除肿块效应)的双重目的。根据病因,多学科协作(眼科、神经外科、耳鼻喉科、内分泌科等)必不可少。
- 垂体腺瘤:除泌乳素瘤外,手术是首选。泌乳素瘤以溴隐亭或卡麦角林等药物治疗为主。其他脑肿瘤除手术外还可进行放射治疗。
- 眼眶肿瘤:良性肿瘤以手术完全切除为基本原则。泪腺多形性腺瘤单纯摘除术后复发率高。
- 恶性淋巴瘤:放射敏感性高。眼眶局限型照射约30 Gy,中高度恶性者照射约40 Gy。
- 转移性肿瘤:乳腺癌、前列腺癌激素治疗可能有效。同时联合全身化疗。
- 甲状腺相关眼病:首选类固醇冲击或半冲击疗法。1~3个疗程后改为口服。类固醇抵抗者行眼眶减压术。适当治疗后约70%以上可恢复视功能。
- 鼻窦黏液囊肿:首选紧急内镜下鼻窦手术减压1)4)。初始视力被认为是重要的预后因素1)。
- 骨纤维异常增殖症:有症状的视神经压迫病例考虑手术减压。无症状病例的手术适应证存在争议5)。
一旦视交叉的压迫解除,视力和视野可得到改善。然而,如果已经出现明显的视神经萎缩,则视觉功能预后不良。通过OCT测量视网膜厚度有助于治疗后预后评估。
在压迫性视神经病变中,延迟干预7至10天以上会增加不可逆视力损害的风险4)。
解除压迫有望改善视力和视野。但如果视神经萎缩已进展,恢复有限。初始视力越好,预后越好。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”视路的解剖与纤维走行
Section titled “视路的解剖与纤维走行”视觉通路遵循:视网膜神经节细胞→视神经→视交叉→视束→外侧膝状体(LGN)→视辐射→纹状皮层(V1)。
在视交叉处,鼻侧视网膜纤维交叉至对侧,而颞侧视网膜纤维不交叉,在同侧行进。鼻侧纤维处理颞侧视野,颞侧纤维处理鼻侧视野。因此,交叉纤维受压导致颞侧视野缺损,非交叉纤维受压导致鼻侧视野缺损。
Wilbrand膝(对侧下鼻侧视网膜纤维在交叉前短暂进入同侧视神经的结构)曾被提出作为交界性暗点的成因,但其存在仍有争议。
视辐射与皮质的对应
Section titled “视辐射与皮质的对应”视辐射从LGN背侧发出,分为两束。
- 下部纤维群(Meyer袢):绕过颞叶,传递上方视野的信息。颞叶病变导致同向性上象限盲。
- 上部纤维群(顶叶束):穿过顶叶深部,传递下视野信息。顶叶病变导致同侧下象限盲。
枕叶皮质尖端(黄斑对应区域)接受大脑中动脉和大脑后动脉的双重供血,因此单一血管区域损伤可导致黄斑回避。
视神经损伤机制
Section titled “视神经损伤机制”压迫性视神经病变的发生涉及多种机制1)。
- 直接压迫:肿块对视神经管的物理压迫导致轴突损伤。
- 血流障碍:压迫导致视神经血液供应中断。
- 炎症波及:黏液囊肿的感染内容物直接波及视神经鞘。
肿瘤对视交叉的影响涉及直接压迫和炎症性血流障碍两者。
压迫性病变引起的颞叶病变,与血管性病变相比,视野缺损的边缘呈现较缓和的等视岛模式。
LGN的血流由前脉络丛动脉和后脉络丛动脉供应。根据各小动脉的损伤部位,产生节段性同向性视野缺损。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”替妥木单抗治疗甲状腺眼病压迫性视神经病变
Section titled “替妥木单抗治疗甲状腺眼病压迫性视神经病变”替妥木单抗(IGF-1R抑制性单克隆抗体)是首个获批用于甲状腺眼病的药物。压迫性视神经病变(CON)患者曾被排除在临床试验之外,但已有轻度CON病例有效性的报道。
Chiou等人(2021年)报道了两例因甲状腺眼病导致轻度CON且对静脉类固醇治疗无效的病例,使用替妥木单抗治疗后,两例患者的视野缺损均完全消失3)。第一例在第三次给药后,第二例在第二次给药后确认视野缺损消失。
血流导向装置置入后动脉瘤增大的处理
Section titled “血流导向装置置入后动脉瘤增大的处理”Tsuei等人(2022年)报道了一例17毫米床突旁颈内动脉瘤经血流导向装置(Pipeline栓塞装置)治疗后,尽管血管造影显示动脉瘤完全闭塞,但动脉瘤仍增大并导致压迫性视神经病变的病例8)。通过显微外科视神经减压联合动脉瘤凝固缩小术,视野得到改善。
内镜下经鼻视神经管减压术(ETOND)
Section titled “内镜下经鼻视神经管减压术(ETOND)”Zhou等人(2024)对4例因蝶骨气窦扩张导致视力障碍的青少年患者(平均年龄12.75岁,均为男性)实施了内镜下经鼻视神经管减压术(ETOND)10)。所有病例均对类固醇冲击治疗耐药,但ETOND后视力得到改善。
恶性肿瘤所致压迫性视神经病变的治疗局限
Section titled “恶性肿瘤所致压迫性视神经病变的治疗局限”Kong等人(2022)报告了一例因鼻咽癌导致双侧眶尖浸润并丧失光感的病例7)。尽管接受了类固醇、化疗和放疗,右眼仍无光感,左眼仅存手动。视神经被认为是颅神经中恢复率最低的7)。
流行地区的包虫囊肿
Section titled “流行地区的包虫囊肿”Haydar等人(2024)报告了一例来自阿富汗的22岁男性,因下直肌内包虫囊肿导致压迫性视神经病变9)。完全切除并长期服用阿苯达唑后,视力从20/200恢复至20/20。
8. 参考文献
Section titled “8. 参考文献”- Che SA, Lee YW, Yoo YJ. Compressive optic neuropathy due to posterior ethmoid mucocele. BMC Ophthalmol. 2023;23:426.
- Teng Siew T, Mohamad SA, Sudarno R, et al. Unilateral proptosis and bilateral compressive optic neuropathy in a meningioma patient. Cureus. 2024;16(2):e53728.
- Chiou CA, Reshef ER, Freitag SK. Teprotumumab for the treatment of mild compressive optic neuropathy in thyroid eye disease: a report of two cases. Am J Ophthalmol Case Rep. 2021;22:101075.
- Deb アカントアメーバ角膜炎, Neena A, Sarkar S, et al. Bilateral compressive optic neuropathy secondary to sphenoid sinus mucocele mimicking bilateral retrobulbar neuritis. Saudi J Ophthalmol. 2021;35:368-370.
- Kiyat P, Top Karti D, Esen Ö, Karti Ö. Sphenoid bone dysplasia: a rare cause of compressive optic neuropathy mimicking glaucoma. Turk J Ophthalmol. 2023;53:70-73.
- Hassan MN, Wan Hitam WH, Masnon NA, et al. Compressive optic neuropathy secondary to sinonasal undifferentiated carcinoma in a young male. Cureus. 2021;13(10):e19042.
- Kong Y, Ng GJ. Rare early presentation of bilateral compressive optic neuropathy with complete vision loss from nasopharyngeal carcinoma. BMJ Case Rep. 2022;15:e248902.
- Tsuei YS, Fu YY, Chen WH, et al. Compressive optic neuropathy caused by a flow-diverter-occluded-but-still-growing supraclinoid internal carotid aneurysm: illustrative case. J Neurosurg Case Lessons. 2022;4(1):CASE22139.
- Haydar AA, Rafizadeh SM, Rahmanikhah E, et al. Orbital intramuscular hydatid cyst causing compressive optic neuropathy: a case report and literature review. BMC Ophthalmol. 2024;24:257.
- Zhou X, Xu Q, Zhang B, et al. Sphenoidal pneumosinus dilatans associated compressive optic neuropathy: a case series of four adolescent patients. Heliyon. 2024;10:e38763.
