泪腺肿瘤约占眼眶 占位性病变的10%,分为上皮性和非上皮性两大类。
非上皮性肿瘤占70%~80%,大部分为泪腺炎 或恶性淋巴瘤。
上皮性良性肿瘤的代表是多形性腺瘤(PA),恶性的代表是腺样囊性癌 (ACC)。
多形性腺瘤是泪腺上皮性肿瘤中最常见的良性肿瘤,约占70%,治疗原则是完整切除而不破坏包膜。
腺样囊性癌 的神经周围浸润 率高达85%,预后不良(10年生存率20%~30%)。泪腺淋巴瘤中黏膜相关淋巴组织(MALT)淋巴瘤占70%~80%,对放射治疗反应良好,预后相对较好。
诊断需要影像学检查(CT/MRI)和活检,但怀疑多形性腺瘤时,为避免包膜破裂应避免活检。
泪腺肿瘤是起源于眼眶 内泪腺的新生物的统称。年发病率约为百万分之一,占所有眼眶 占位性病变的约10%。
由于泪腺在胚胎学上与唾液腺同源,因此肿瘤分类采用唾液腺肿瘤的分类体系。
泪腺肿瘤大致分为上皮性肿瘤 和非上皮性肿瘤 。下表显示了主要分类和特征。
分类 频率 代表性疾病 非上皮性 70~80% 泪腺炎 、恶性淋巴瘤上皮性(良性) 约占上皮性肿瘤的55% 多形性腺瘤 上皮性(恶性) 约占上皮性肿瘤的45% 腺样囊性癌
但在亚洲人中,良性上皮性肿瘤往往占72~76%。
多形性腺瘤 :泪腺上皮性肿瘤中最常见的良性肿瘤,约占70%。组织学上表现为上皮成分和间质样组织成分混合的多形性图像。多见于30~40岁的女性。腺样囊性癌 癌在多形性腺瘤中 :多形性腺瘤内发生恶性转化。黏液表皮样癌 :分为低级别和高级别。原发性腺癌 :预后极差(3年死亡率70%)。
淋巴瘤占所有泪腺恶性肿瘤的约37%。多见于60岁以后。
黏膜相关淋巴组织(MALT)淋巴瘤 :占眼附属器淋巴瘤的70-80%。弥漫性大B细胞淋巴瘤 :占10-20%。进展迅速,预后不良。滤泡性淋巴瘤 :相对罕见。
眼附属器淋巴瘤的年发病率以4.5%的速度增长。1)
Q
泪腺肿瘤有哪些类型?
A
大致分为上皮性肿瘤和非上皮性肿瘤。上皮性肿瘤中,良性多形性腺瘤和恶性腺样囊性癌 是代表性类型;非上皮性肿瘤中,恶性淋巴瘤(尤其是MALT淋巴瘤 )占大多数。详见本节分类表。
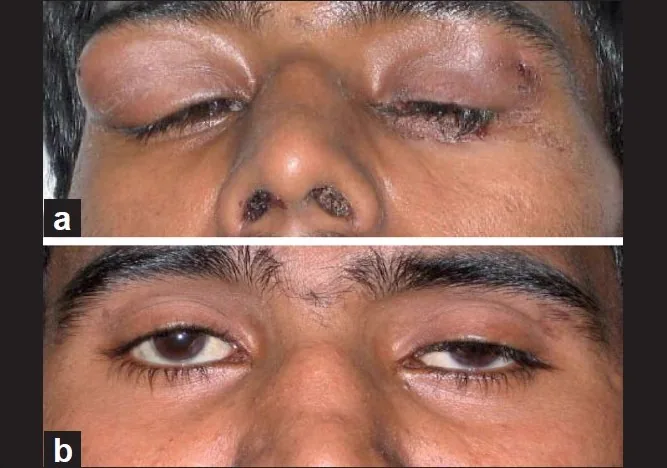
泪腺肿瘤引起的双侧泪腺肿胀及治疗后的经过 Khanna D, et al. Suppurative dacroadenitis causing ocular sicca syndrome in classic Wegener’s granulomatosis. Indian J Ophthalmol. 2011. Figure 1. PM
CI D: PMC3116546. License: CC BY.
(a) 伴有鼻部结痂的双侧
泪腺炎 ,(b)
免疫抑制治疗 1个月后,泪腺肿瘤消失,但可见左眼
上睑下垂 。对应本文“2. 主要症状和临床所见”一节中讨论的泪腺肿胀。
症状的性质因肿瘤的类型、生长速度和恶性程度而异。
上眼睑肿胀 :伴有肿块的肿胀是典型的首发症状。眼球突出 上睑下垂 复视 疼痛 :见于快速增大的肿瘤、炎性病变和腺样囊性癌 。多形性腺瘤通常无痛。
临床所见因肿瘤类型而异。
多形性腺瘤
眼球偏位 :典型偏位为向前、向下或向鼻侧下方。
缓慢生长 :平均症状持续约2年。特征为无痛。
可触及皮下肿块 :在上眼睑颞侧可触及质硬有弹性的肿块。
首发症状 :约半数表现为无痛性单侧眼球偏位,另一半表现为上睑下垂 。
腺样囊性癌
快速生长 :比多形性腺瘤生长更快。症状持续时间常少于6个月。
疼痛 :由于神经浸润引起的疼痛频繁出现。
神经周围浸润 三叉神经 第一支和第二支区域的感觉减退。
突然疼痛加剧 :提示恶性转化的重要体征。
泪腺淋巴瘤
好发年龄 :60岁以后多见。
双侧性 :约25%为双侧发病。
全身合并 :约34%合并全身性淋巴瘤。
黏膜相关淋巴组织型 :病程缓慢、无痛。大细胞型表现为快速进展和炎症征象。
S形变形(上眼睑变形)和眼球向下或向下内侧移位是泪腺部肿瘤的共同表现。有时伴有下眼睑内翻 。
Zhong等人报告的一例60岁男性泪腺黏膜相关淋巴组织淋巴瘤患者,眼球突出 量右眼17mm、左眼12mm,呈下鼻侧移位。CT显示右泪腺部有3.3×2.3×2.4cm的肿块。1)
Q
多形性腺瘤和腺样囊性癌的症状有何不同?
A
多形性腺瘤的特征是缓慢、无痛性生长,症状持续时间平均约2年。而腺样囊性癌 比多形性腺瘤生长更快,更容易伴有疼痛。由于神经周围浸润 发生率高达85%,面部感觉异常也可作为线索。但确定性的良恶性鉴别只有通过病理组织检查才能实现。
年龄 :多形性腺瘤多见于30~40岁,腺样囊性癌 从青年期到老年期,淋巴瘤多见于60岁以后。淋巴瘤病史 :全身性淋巴瘤浸润泪腺。不完全切除史 :增加多形性腺瘤复发和恶变的风险。45岁以上多形性腺瘤复发 :反复复发增加恶变风险。
腺样囊性癌 NF IB融合基因,涉及6q22-23和9pq23-24的易位。多形性腺瘤恶变 :有报道在切除后5~20年恶变为癌在多形性腺瘤中。
黏膜相关淋巴组织淋巴瘤是由于慢性抗原刺激持续激活NF -κB通路,导致B细胞肿瘤性增殖而发病。1)
胃黏膜相关淋巴组织淋巴瘤中的幽门螺杆菌 感染是从炎症到肿瘤形成的经典模型。1)
在泪腺黏膜相关淋巴组织淋巴瘤中,意大利和韩国超过50%的病例报告与鹦鹉热衣原体 相关。1)
自身免疫性疾病(类风湿关节炎、桥本甲状腺炎、干燥综合征 )也被认为会增加黏膜相关淋巴组织淋巴瘤的风险。1)
继发性转移罕见,但多来自乳腺癌和肺癌。
诊断需综合病史、自觉症状、他觉所见和影像学所见进行。
问诊 :确认发病时间、恶化过程、有无疼痛、手术史、其他科室疾病(如自身免疫性疾病、恶性肿瘤等)。触诊 :评估肿块的大小、硬度、粘连和压痛。同时检查区域淋巴结是否肿大。
下表显示了主要影像学检查的特点。
检查 评估对象 多形性腺瘤的影像学特征 CT 骨改变、钙化 边界清晰,球形至卵圆形 MRI 软组织 T1低至等信号/T2高信号,中度强化 PET/CT 全身转移评估 —
CT :用于评估骨改变和钙化。多形性腺瘤可见泪腺窝压迫扩大、骨硬化和骨变薄。恶性肿瘤常边界不清。肿瘤大小、位置及有无骨缺损 对手术计划至关重要。MRI :擅长评估软组织。多形性腺瘤在T1加权像上信号强度等于或低于眼外肌 ,在T2加权像上信号强度高于眼外肌 ,并呈中度强化。大的肿瘤内部可能出现囊性变或钙化。MRI被认为是诊断眼附属器淋巴瘤的金标准。1) PET/CT和镓闪烁显像 :用于评估全身性淋巴瘤或远处转移。
仅凭影像学表现通常难以区分多形性腺瘤和恶性上皮性肿瘤,需要结合临床信息进行综合判断。
活检方案因疑似疾病而异。
疑似淋巴瘤或恶性肿瘤 :进行经皮切开活检。在眉弓下外侧切开,切除至少约5 mm³的肿瘤。疑似多形性腺瘤 :原则上避免针吸活检或切开活检,因为包膜破裂可能导致肿瘤种植和复发。流式细胞术和基因重排检测 :用于疑似淋巴瘤病例以确认单克隆性。
泪腺囊肿 :可通过透照法识别。泪腺炎 泪腺炎 。IgG4相关眼病(Mikulicz病) :特征为双侧腺体肿大。检测IgG4水平有帮助。反应性淋巴增生 :需病理检查以与恶性淋巴瘤鉴别。腺样囊性癌
Q
即使怀疑多形性腺瘤,也需要活检吗?
A
原则上,怀疑多形性腺瘤时应避免活检。因为活检时包膜破裂会导致肿瘤细胞播散到周围组织,显著增加复发率。如果影像学检查强烈提示多形性腺瘤,则直接进行完整切除。另一方面,如果怀疑淋巴瘤或炎性疾病,则可行切除活检。
治疗方案因肿瘤的组织学类型而异。
多形性腺瘤一旦发现,应尽早手术。因为肿瘤过大时手术会变得困难。
原则是完整切除 :初次手术时必须完整切除肿瘤,不破坏包膜。切除不全会导致反复复发。禁忌针吸活检和切除活检 :它们会导致肿瘤播散和复发。眼睑多形性腺瘤 :可在局部麻醉下通过延长重睑线切口切除。眼眶 多形性腺瘤不完全切除的问题 :不完全切除的病例复发风险显著增加,反复复发会增加恶变风险。
可完全切除的病例 :以完全切除肿瘤为目标。无法完全切除的病例 :在试验性切除后进行广泛切除(眶内容剜除术)加放射治疗。肿瘤减量术后的外照射也是一种选择。术前辅助化疗 :部分病例通过颈外动脉进行术前辅助化疗。重离子治疗 :处于临床试验阶段,作为可能保留眼眶 的选择正在研究中(参见“最新研究”部分 )。
CD20阳性淋巴瘤 :选择利妥昔单抗 单药治疗、CHOP方案或R-CHOP方案(利妥昔单抗 +CHOP)。利妥昔单抗 剂量泼尼松龙 :从每日6-8片(5 mg/片)分两次口服开始,逐渐减量。黏膜相关淋巴组织型局限性病变 :观察或放射治疗30 Gy。全身转移病例 :选择化疗。弥漫性大B细胞型 :化疗加放射治疗。需要转诊至血液肿瘤科。
多形性腺瘤癌变 :局部切除加放射治疗。原发性腺癌 :完全切除+放射治疗+淋巴结清扫。低度恶性黏液表皮样癌 :局部切除。高度恶性者行眶内容剜除术+放射治疗。
全身类固醇 给药 :泼尼松龙60~100mg/天,逐渐减量。无效病例 :考虑联合环磷酰胺或甲氨蝶呤 。低剂量放射治疗 :可施行15~30Gy。
预后因组织学类型而异。
多形性腺瘤 :为良性肿瘤,预后良好,但需长期随访。术后5~20年可能恶变为多形性腺癌。不完全切除者复发风险高。腺样囊性癌 原发性腺癌 :3年死亡率70%,预后极差。黏膜相关淋巴组织淋巴瘤 :转移少,对放射治疗反应良好,预后相对较好。弥漫性大B细胞淋巴瘤 :易转移,预后不良。
Q
恶性淋巴瘤(黏膜相关淋巴组织型)如何治疗?
A
对于局限性的黏膜相关淋巴组织淋巴瘤,首选观察或放射治疗(30Gy)。CD20阳性者,利妥昔单抗 (375mg/m²,每周1次,共4个疗程)有效。出现全身转移时,适用R-CHOP方案等化疗。黏膜相关淋巴组织淋巴瘤对放射治疗反应良好,预后相对较好。
各肿瘤的组织学特征如下所述。
这是一个边界清晰、被假包膜包裹的肿瘤。上皮/肌上皮细胞与间叶成分混合的双相模式是其特点,这种组织学的多样性正是“多形”名称的由来。
肿瘤细胞在形成管腔的同时增殖。管腔壁为双层结构:外层由具有肌上皮特征的小立方或梭形肿瘤细胞构成。这些肌上皮样细胞延伸至间质,并化生产生黏液(含糖胺聚糖)和软骨等中胚层来源的物质。
外层(肌上皮样细胞) :产生黏液和软骨样基质。内层(上皮细胞) :形成分泌糖蛋白的导管样结构。
假包膜薄而不完整,因此包膜破裂易导致肿瘤播散。
实性、条索状生长模式以及显著的神经周围浸润 是其特点。肿瘤细胞较小,核染色质丰富。神经丝染色可确认神经周围浸润 。
组织学亚型分为五种。
筛状型 :最常见的亚型。特征为筛状空洞形成。实性型 硬化型 粉刺癌型 管状型
多形性腺癌 :多形性腺瘤内的恶性转化。腺结构少,分化程度低。黏液表皮样癌 :黏液细胞、表皮样细胞、中间细胞、柱状细胞和透明细胞混合存在,伴有囊性成分。
表现为淋巴样细胞弥漫性增殖,免疫染色和Southern blotting可确认单克隆性(单克隆B细胞增殖)。
Zhong等人报告的病例中,免疫组织化学染色显示CD20阳性、CD79a阳性、PAX5阳性、CD10阳性、BCL2阴性、BCL6阳性。Ki67增殖指数在生发中心约为60%,在浆细胞样区域约为15%。1)
MYB-NF IB融合基因 :转录因子MYB与NF IB融合导致MYB靶基因过表达,引起细胞增殖、存活和分化异常。染色体易位 :涉及6q22-23和9pq23-24的易位。
慢性抗原刺激(如鹦鹉热衣原体 感染、自身免疫反应)持续激活B细胞受体信号。1)
这导致NF -κB通路组成性激活,促进肿瘤性B细胞的增殖和存活。1)
幽门螺杆菌 相关胃MALT淋巴瘤 是一个经典模型,根除感染后肿瘤消退已得到证实。1)
重粒子线(碳离子线)治疗正在进行以腺样囊性癌 为主要对象的临床试验。与传统外照射相比,由于布拉格峰效应,剂量集中性更高,可以在保留眼眶 的同时进行高剂量照射。目前处于临床试验阶段,尚未确立为标准治疗。
荧光原位杂交(FISH)法在黏膜相关淋巴组织淋巴瘤的诊断中,被定位为分子遗传学确诊的重要手段。1)
通过监测免疫球蛋白重链(IGH)和免疫球蛋白κ链(IGK)基因重排,有望实现疗效评估和微小残留病变的检测。1)
调节性T细胞(Treg)与辅助性T17细胞的比例被认为可能与肿瘤预后相关,免疫微环境的阐明有望推动新治疗靶点的探索。1)
Zhong Q, Yan Y, Li SL. Mucosa-associated lymphoid tissue lymphoma of the lacrimal gland: A case report and literature review. Medicine. 2024;103(21):e38303.
Proia AD, Ranjit-Reeves R, Woodward JA. Lacrimal Gland Tumors. Int Ophthalmol Clin. 2018;58(2):197-235. PMID: 29517651.
Mueller AJ, Czyz CN. Benign Lacrimal Gland Tumors. . 2026. PMID: 35201723.
复制全文后,可以粘贴到你常用的 AI 助手中提问。
打开下面的 AI 助手,并把复制的内容粘贴到聊天框。