ภาวะที่รอยโรคชนิดก้อน เช่น เนื้องอก โป่งพอง หรือถุงน้ำ กดทับทางเดินประสาทตา ทำให้เกิดความบกพร่องของลานสายตา แบบต่างๆ
ในรอยโรคของออปติกไคแอสมา ลานสายตาบอดครึ่งซีกด้านขมับทั้งสองข้างเป็นลักษณะเฉพาะ และสาเหตุที่พบบ่อยที่สุดคือต่อมใต้สมองโต
สามารถระบุตำแหน่งที่ถูกกดทับได้จากรูปแบบของความบกพร่องของลานสายตา
การตรวจลานสายตา (เครื่อง Humphrey Field Analyzer) และ MRI เป็นหลักสำคัญในการวินิจฉัยหลักการรักษาคือการผ่าตัดเอารอยโรคที่เป็นสาเหตุออก และต้องอาศัยการทำงานร่วมกันของสหสาขาวิชาชีพ
คาดว่าการทำงานของการมองเห็น จะดีขึ้นหลังจากปลดการกดทับ แต่ในกรณีที่เส้นประสาทตา ฝ่ออย่างรุนแรง การฟื้นตัวจะจำกัด
ความบกพร่องของลานสายตา จากการกดทับ (Compressive Visual Field Defects) คือการเปลี่ยนแปลงของลานสายตาที่เกิดจากการกดทับทางเดินประสาทตาจากผลของก้อน (mass effect) ก้อนเหล่านั้นรวมถึงเนื้องอก หลอดเลือดโป่งพอง ก้อนเลือด ฝี และถุงน้ำ
รูปแบบของความบกพร่องของลานสายตา แตกต่างกันอย่างมาก ขึ้นอยู่กับตำแหน่งที่เกิดการกดทับบนทางเดินประสาทตา ดังนั้น การประมาณตำแหน่งของรอยโรคจากรูปแบบของความบกพร่องของลานสายตา จึงมีความสำคัญทางคลินิกอย่างยิ่ง
สาเหตุที่พบบ่อยที่สุดของรอยโรคที่ออปติกไคแอสมาคือ เนื้องอกต่อมใต้สมองชนิดอะดีโนมา ในเด็ก เนื้องอกครานิโอฟาริงจิโอมา พบได้บ่อยกว่า
ความถี่ของการเกิดเนื้องอกในเบ้าตา ในประเทศญี่ปุ่นแสดงไว้ด้านล่าง
ชนิดไม่ร้าย (5 อันดับแรก) สัดส่วน ชนิดร้าย (3 อันดับแรก) สัดส่วน การอักเสบของเบ้าตา โดยไม่ทราบสาเหตุ 20% มะเร็งต่อมน้ำเหลืองชนิดร้าย พบบ่อยที่สุด อะดีโนมาพหุสัณฐาน 13% มะเร็งต่อมน้ำตา — ฮีแมงจิโอมา 13% เนื้องอกแพร่กระจาย — เดอร์มอยด์ ซีสต์10% — — ปฏิกิริยาลิมฟอยด์เกิน 10% — —
หากเส้นประสาทตา ถูกกดทับไม่ว่าที่ตำแหน่งใด จะเกิดภาวะเส้นประสาทตา ถูกกดทับ (compressive optic neuropathy) ตำแหน่งที่ถูกกดทับมักเป็นรอยโรคที่ปลายเบ้าตา
Q
สาเหตุที่พบบ่อยที่สุดของความบกพร่องของลานสายตาจากการกดทับคืออะไร?
A
บริเวณออปติกไคแอสมาสาเหตุที่พบบ่อยที่สุดคือเนื้องอกต่อมใต้สมอง ภายในเบ้าตา สาเหตุอันดับต้นๆ ได้แก่ ภาวะอักเสบของเบ้าตา โดยไม่ทราบสาเหตุ เนื้องอกต่อมน้ำลายชนิดเพลโอมอร์ฟิก และเนื้องอกหลอดเลือด ในเด็ก เนื้องอกครานิโอฟาริงจิโอมา พบได้บ่อยกว่า
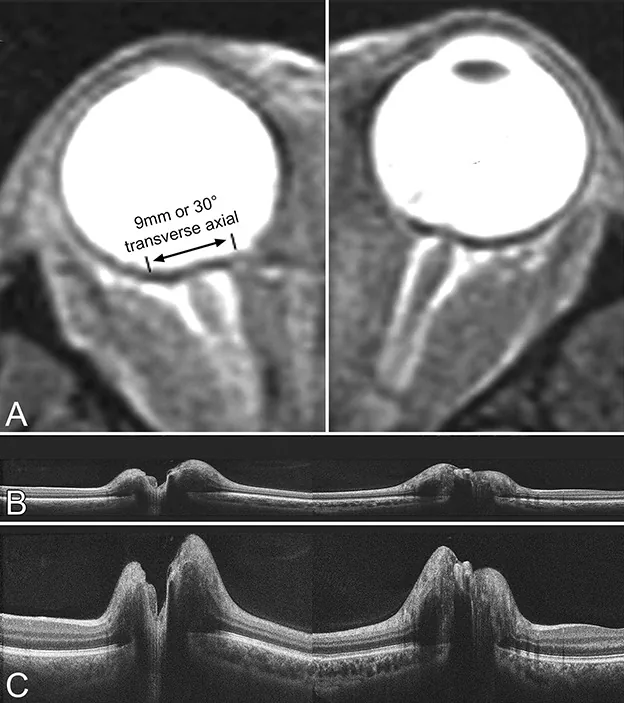
ภาพ MRI และ OCT แสดงการขยายของปลอกประสาทตาและการแบนของลูกตา Sibony PA, et al. Optical Coherence Tomography Neuro-Toolbox for the Diagnosis and Management of Papilledema, Optic Disc Edema, and Pseudopapilledema. J Neuroophthalmol. 2021. Figure 1. PM
CI D: PMC7882012. License: CC BY.
A คือภาพ MRI แสดงการขยายของปลอกประสาทตาและการแบนของลูกตา B และ C คือภาพ OCT ในแนวแกนตา มขวางและภาพ OCT ที่ขยายในแนวตั้งตามลำดับ สอดคล้องกับผลการตรวจการกดทับเส้นประสาทตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและผลการตรวจทางคลินิก”
โดยทั่วไปเริ่มต้นด้วย การมองเห็น ลดลงแบบค่อยเป็นค่อยไปในตาข้างเดียว
การมองเห็น ลดลงการมองเห็น ลดลงเฉียบพลันทั้งสองตาพร้อมกันพบได้น้อยจุดมืดในลานสายตา : ผู้ป่วยอาจไม่สังเกตเห็นการสูญเสียลานสายตาด้านขมับปวดศีรษะ : มักเกี่ยวข้องกับความดันในกะโหลกศีรษะสูงปวดตา หรือปวดรอบเบ้าตา เส้นประสาทไทรเจมินัล หรือการยืดของเยื่อดูราภาพซ้อน (เห็นภาพซ้อน )อาการชักจากโรคลมชัก : อาจเกิดขึ้นในกรณีที่มีรอยโรคในกะโหลกศีรษะอาการทางต่อมไร้ท่อ : ร่วมกับรอยโรคต่อมใต้สมองใกล้จุดไขว้ประสาทตา
ด้านล่างนี้คืออาการแสดงที่มีลักษณะเฉพาะตามตำแหน่งที่ถูกกดทับ
รอยโรคในเบ้าตา
ตาโปน : เป็นอาการแสดงที่พบได้บ่อยที่สุด
บวมของหัวประสาทตา : พบในระยะแรก เมื่อดำเนินโรคจะเปลี่ยนเป็นซีดและฝ่อ
RAPD รูม่านตา ชนิดรับความรู้สึกสัมพัทธ์
รอยพับของคอรอยด์ : เกิดจากการกดทับลูกตาจากก้อนเนื้องอก
หลอดเลือด shunt ซิลิโอเรตินัล : ที่จริงแล้วเป็นทางเชื่อมของหลอดเลือดดำจอประสาทตา และคอรอยด์
รอยโรคที่ออปติกไคแอสมาอยู่
ตาบอดครึ่งซีกสองข้าง (Bitemporal hemianopsia) : เป็นอาการแสดงคลาสสิกที่เกิดจากการกดทับเส้นใยประสาทจมูกที่ไขว้กัน มักเป็นแบบไม่สมบูรณ์และไม่สมมาตร
จุดบอดรอยต่อ (Junctional scotoma)จุดบอดกลาง ในตาข้างที่ได้รับผลกระทบร่วมกับความบกพร่องของลานสายตา ส่วนบนด้านขมับของตาอีกข้าง บ่งชี้รอยโรคที่ออปติกไคแอสซึมส่วนหน้า
ฝ่อของเส้นประสาทตา ลักษณะเป็นแถบ (Band optic atrophy)
รอยโรคหลังออปติกไคแอสซึม
ออปติกแทรกต์ (Optic tract) : ตาบอดครึ่งซีกแบบเดียวกันแต่ไม่เท่ากัน ร่วมกับ RAPD ใกล้กับก้านสมองส่วนซีรีบรัลพีดันเคิล อาจมีอัมพาตครึ่งซีกด้านตรงข้ามร่วมด้วย
กลีบขมับ (Temporal lobe) : ตาบอดหนึ่งในสี่ส่วนบนแบบเดียวกัน (“พายเปล่า”) สะท้อนถึงความเสียหายของห่วงของไมเยอร์ (Meyer’s loop)
สมองกลีบข้าง (Parietal lobe) : ตาบอดครึ่งซีกล่างแบบเดียวกัน (“พายบนพื้น”) อาจมีกลุ่มอาการเกิร์สต์มันน์ (Gerstmann syndrome) และการละเลยครึ่งซีกอวกาศร่วมด้วย
สมองกลีบท้ายทอย (Occipital lobe) : ตาบอดครึ่งซีกแบบเดียวกันที่สอดคล้องกัน อาจพบการสงวนจุดรับภาพ (macular sparing)
ในภาวะเส้นประสาทตา ถูกกดทับ (compressive optic neuropathy) ระยะแรกหัวประสาทตาจะบวม และหากรักษาล่าช้าจะค่อยๆ ซีดและฝ่อลง การตรวจด้วยเครื่องเอกซเรย์เชื่อมโยงแสง (OCT ) จะตรวจพบการบางลงเฉพาะที่ของชั้นจอประสาทตา ชั้นในซึ่งสอดคล้องกับความบกพร่องของลานสายตา
ในภาวะเส้นประสาทตา ถูกกดทับจากโรคกระดูกพรุนเส้นใยของกระดูกสฟีนอยด์ (sphenoid fibrous dysplasia) มีรายงานว่า OCT พบการบุ๋มของหัวประสาทตา คล้ายต้อหิน การบางลงของชั้นเส้นใยประสาทจอประสาทตา (RNFL ) ทุก quadrant และการสูญเสียชั้นเซลล์ปมประสาทแบบกระจาย5)
Q
นอกจากตาบอดครึ่งซีกสองข้างขมับ (bitemporal hemianopia) แล้ว ยังมีรูปแบบความบำพร่องของลานสายตาใดอีกที่อาจเกิดขึ้นได้?
A
บริเวณด้านหน้าของออปติกไคแอสมาจะเกิดจอตาบอดแบบจังก์ชันนัล (junctional scotoma) คือ จอตาบอดกลางในตาข้างที่ถูกกด และความบกพร่องของลานสายตา ขมับด้านบนในตาตรงข้าม และจอตาบอดแบบจังก์ชันนัลของทราควัวร์ (Traquair junctional scotoma) คือ ความบกพร่องแบบตาบอดครึ่งซีกในตาเดียว ส่วนด้านหลังของไคแอสมาจะเกิดตาบอดครึ่งซีกแบบเดียวกันหรือตาบอดหนึ่งในสี่ซีกตามตำแหน่งที่ถูกกดทับ
สาเหตุของความบกพร่องของลานสายตา แบบกดทับจำแนกตามตำแหน่งที่ถูกกดทับตามแนวเส้นทางเดินภาพ
ในกรวยกล้ามเนื้อ : ฮีแมงจิโอมาแบบโพรง, เมนินจิโอมาของปลอกประสาทตา, ชวานโนมา, แรบโดไมโอซาร์โคมา ฯลฯนอกกรวยกล้ามเนื้อ : ลิมโฟมา (พบบ่อยที่สุดในเนื้องอกชนิดร้าย), เนื้องอกแพร่กระจาย (มะเร็งเต้านมและปอดพบบ่อยในผู้ใหญ่), เนื้องอกต่อมน้ำตา , การลุกลามของเนื้องอกจากโพรงอากาศข้างจมูก ฯลฯระหว่างช่อง : ลิมแฟงจิโอมา, นิวโรไฟโบรมา (แบบร่างแหหรือกระจาย), ฮีแมงจิโอมาแบบเส้นเลือดฝอย ฯลฯ
เนื้องอก (พบบ่อย) : ต่อมใต้สมองโต (พบบ่อยที่สุด), ครานิโอฟาริงจิโอมา , เมนินจิโอมา2) , ออปติกไกลโอมาเนื้องอก (พบน้อย) : คอร์โดมา, เจิร์มเซลล์ทูเมอร์, มะเร็งเม็ดเลือดขาว, ลิมโฟมา, โรคแพร่กระจายไม่ใช่เนื้องอก : ถุงน้ำเมือกในโพรงอากาศ (โพรงอากาศสฟีนอยด์และเอทมอยด์), ถุงน้ำอะแรคนอยด์, ถุงน้ำแรทเก, กระดูกเจริญผิดปกติแบบเส้นใย
โป่งพอง : โป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์ส่วนหน้า, โป่งพองของหลอดเลือดแดงคาโรติดภายใน อาจขยายใหญ่ขึ้นหลังการใส่ฟลอว์ไดเวอร์เตอร์8) ภาวะเลือดออกในต่อมใต้สมอง : ทำให้เกิดความบกพร่องของลานสายตา แบบเฉียบพลันริดสีดวงทวารชนิดโพรงและความผิดปกติของหลอดเลือดแดงและดำ : ทำลายทางเดินประสาทตาทั้งจากการกดทับและขาดเลือด
ในผู้ใหญ่ สาเหตุจากหลอดเลือดและขาดเลือดพบได้บ่อย ในเด็ก สาเหตุจากเนื้องอกพบได้ทั่วไป
เลือดออก : เลือดออกจากความดันโลหิตสูง โรคหลอดเลือดสมองเสื่อมจากอะไมลอยด์ ความผิดปกติของหลอดเลือดเนื้องอกสมองปฐมภูมิ : กลิโอมา แอสโตรไซโตมา โอลิโกเดนโดรกลิโอมา เนื้องอกระยะแพร่กระจาย : มักมาจากปอด เต้านม และมะเร็งผิวหนังชนิดเมลาโนมา
โรคตาจากต่อมไทรอยด์ กล้ามเนื้อนอกลูกตา ขยายใหญ่กดทับเส้นประสาทตา ที่ปลายเบ้าตา การติดเชื้อ : การติดเชื้อของถุงน้ำเมือกในโพรงไซนัส 1) ถุงน้ำไฮดาติด 9) (พิจารณาในพื้นที่ระบาด)มะเร็งโพรงจมูกและไซนัสชนิดไม่แบ่งตัว (SNUC) : รุนแรงมาก อาจกดทับเส้นประสาทตา ทั้งสองข้าง 6) มะเร็งโพรงหลังจมูก : ลุกลามไปยังปลายเบ้าตา และกดทับเส้นประสาทตา การเกิดทั้งสองข้างพบได้น้อยแต่พยากรณ์โรคไม่ดี 7) pneumosinus dilatans : ภาวะที่พบได้ยากซึ่งโพรงอากาศไซนัสสฟีนอยด์ขยายตัวผิดปกติ ทำให้ช่องประสาทตาแคบลง10)
แนะนำให้ใช้ เครื่องวัดลานสายตาอัตโนมัติ Humphrey (24-2, 30-2, 10-2) สำหรับผู้ป่วยทุกรายที่มีความผิดปกติทางการมองเห็น โดยไม่ทราบสาเหตุ ตำแหน่งที่ถูกกดทับจะประมาณจากรูปแบบของความบกพร่องของลานสายตา และวางแผนการตรวจวินิจฉัยด้วยภาพตามนั้น
การตรวจลานสายตา ยังมีประโยชน์ในการประเมินความก้าวหน้าของโรคและประสิทธิภาพของการรักษา โดยทำเป็นระยะ
วิธีการตรวจ ข้อดี ข้อบ่งชี้หลัก ซีทีสแกน ดีเยี่ยมในการตรวจหารอยโรคกระดูก การกลายเป็นปูน และการทำลายกระดูก รอยโรคกระดูกเบ้าตา การวางแผนผ่าตัด MRI เหมาะสมที่สุดสำหรับการประเมินเนื้อเยื่ออ่อน มาตรฐานทองคำ การวินิจฉัยเชิงคุณภาพของเนื้องอก การประเมินเส้นประสาทตา PET/CT การค้นหาการแพร่กระจายทั่วร่างกาย การกำหนดระยะของเนื้องอกมะเร็ง
ในการตรวจ MRI ภาพถ่วงน้ำหนัก T2 มีประโยชน์ในการแยกแยะลักษณะของเนื้องอก เนื้องอกชนิดแข็ง (เช่น มะเร็งต่อมน้ำเหลือง, เยื่อหุ้มสมองอักเสบ) จะแสดงสัญญาณต่ำถึงปานกลาง ในขณะที่เนื้องอกชนิดหลอดเลือดและถุงน้ำ (เช่น hemangioma โพรง, ถุงน้ำเดอร์มอยด์ ) จะแสดงสัญญาณสูง ในการตรวจ MRI ด้วยสารทึบรังสี การตรวจ MRI แบบไดนามิกก็มีประโยชน์เช่นกัน และ hemangioma โพรงมีลักษณะเฉพาะคือการเติมสารทึบรังสีที่ล่าช้า
CEA : หากเกิน 5.0 ng/mL มีความเป็นไปได้สูงที่จะเป็นเนื้องอกระยะแพร่กระจายIgG4 : มีประโยชน์ในการแยกโรคที่เกี่ยวข้องกับ IgG4sIL-2R, LDH, β2-microglobulin : ตัวบ่งชี้การแพร่กระจายทั่วร่างกายของมะเร็งต่อมน้ำเหลืองชนิดร้ายการตรวจต่อมไร้ท่อ : ดำเนินการเมื่อสงสัยว่าเป็นเนื้องอกต่อมใต้สมอง
เครื่องตรวจวินิจฉัยด้วยแสง (OCT ) สามารถตรวจพบการบางลงเฉพาะที่ของชั้นในจอประสาทตา และมีประโยชน์ในการตรวจพบภาวะฝ่อของเส้นประสาทตา เล็กน้อยในระยะเริ่มต้น สามารถตรวจพบความผิดปกติได้เร็วกว่าการตรวจลานสายตา และยังช่วยในการพยากรณ์โรคหลังการรักษา
โรคเส้นประสาทตาถูกกดทับ อาจทำให้เกิดรอยบุ๋มของหัวประสาทตาคล้ายต้อหิน 5) ผลการตรวจต่อไปนี้บ่งชี้ถึงสาเหตุที่ไม่ใช่ต้อหิน
อายุน้อยกว่า 50 ปี
ปวดศีรษะหรือปวดรอบดวงตา
ข้อบกพร่องของลานสายตาที่กระทบเส้นเมริเดียนแนวตั้ง
การมองเห็น ลดลงอย่างรวดเร็วสีซีดที่ไม่สมดุลกับความลึกของหัวประสาทตา
การมองเห็น ลดลงและข้อบกพร่องของลานสายตาที่ไม่สมมาตร
มีรายงานว่า 6.5% ของผู้ป่วยที่ได้รับการวินิจฉัยว่าเป็นโรคต้อหิน ความดันปกติมีรอยโรคกดทับในกะโหลกศีรษะที่มีนัยสำคัญทางคลินิก5) .
Q
จะแยกโรคต้อหินและโรคเส้นประสาทตาถูกกดทับได้อย่างไร?
A
โรคต้อหิน แสดงจุดบอดรูปโค้งตามแนวเส้นใยแนวนอน ในขณะที่โรคเส้นประสาทตาถูกกดทับ มีลักษณะเฉพาะคือข้อบกพร่องของลานสายตาที่ตัดผ่านเส้นเมอริเดียนแนวตั้ง สีซีดที่ไม่สมส่วนกับรอยบุ๋มของจานประสาทตา การมองเห็น ลดลงอย่างรวดเร็ว และการเกิดก่อนอายุ 50 ปี บ่งชี้ถึงรอยโรคที่กดทับ หากสงสัย ให้ทำการตรวจภาพทางระบบประสาท
รอยโรคก้อนส่วนใหญ่ที่กดทับทางเดินสายตาจำเป็นต้องผ่าตัดเพื่อวัตถุประสงค์สองประการ: การวินิจฉัย (ยืนยันทางพยาธิวิทยา) และการรักษา (ปลดปล่อยผลของก้อน) การทำงานร่วมกันแบบสหสาขาวิชาชีพ (จักษุวิทยา, ศัลยกรรมประสาท, โสต ศอ นาสิกวิทยา, ต่อมไร้ท่อ ฯลฯ) ตามสาเหตุเป็นสิ่งจำเป็น
เนื้องอกต่อมใต้สมอง : การผ่าตัดเป็นทางเลือกแรกยกเว้นโปรแลกติโนมา สำหรับโปรแลกติโนมา การรักษาด้วยยา เช่น โบรโมคริปทีนและคาเบอร์โกลีนเป็นหลัก สำหรับเนื้องอกสมองอื่นๆ จะมีการฉายรังสีร่วมกับการผ่าตัดด้วยเนื้องอกในเบ้าตา เนื้องอกต่อมน้ำตา ชนิด pleomorphic adenoma มีอัตราการกลับเป็นซ้ำสูงหากทำเพียงแค่ nucleation เท่านั้นมะเร็งต่อมน้ำเหลืองชนิดร้าย : มีความไวต่อรังสีสูง สำหรับชนิดที่จำกัดอยู่เฉพาะในเบ้าตา ฉายรังสีประมาณ 30 เกรย์ สำหรับชนิดที่มีความร้ายแรงปานกลางถึงสูง ฉายรังสีประมาณ 40 เกรย์เนื้องอกระยะแพร่กระจาย : การรักษาด้วยฮอร์โมนอาจได้ผลในมะเร็งเต้านมและมะเร็งต่อมลูกหมาก นอกจากนี้ยังใช้เคมีบำบัดทั่วร่างกายร่วมด้วยโรคตาจากต่อมไทรอยด์ การรักษาด้วยสเตียรอยด์แบบพัลส์ หรือฮาล์ฟพัลส์เป็นทางเลือกแรก หลังจาก 1-3 รอบ ให้เปลี่ยนเป็นยากิน หากดื้อต่อสเตียรอยด์ ให้ทำการผ่าตัดลดความดันในเบ้าตา ด้วยการรักษาที่เหมาะสม ประมาณ 70% ขึ้นไปจะฟื้นฟูการมองเห็น ถุงน้ำเมือกในโพรงอากาศข้างจมูก : การลดความดันโดยการผ่าตัดส่องกล้องโพรงอากาศฉุกเฉินเป็นทางเลือกแรก 1) 4) การมองเห็น เริ่มต้นถือเป็นปัจจัยพยากรณ์โรคที่สำคัญ 1) โรคกระดูกพรุนเส้นใย (Fibrous dysplasia) : ในกรณีที่มีการกดทับเส้นประสาทตา ที่มีอาการ ควรพิจารณาผ่าตัดคลายการกดทับ ส่วนในรายที่ไม่มีอาการ ข้อบ่งชี้ในการผ่าตัดยังเป็นที่ถกเถียง5)
เมื่อการกดทับที่ออปติกไคแอสมาถูกคลายออก จะเห็นการมองเห็น และลานสายตาดีขึ้น อย่างไรก็ตาม หากมีการฝ่อของเส้นประสาทตา อย่างชัดเจนแล้ว การพยากรณ์การทำงานของการมองเห็น จะไม่ดี การวัดความหนาของจอประสาทตา ด้วย OCT มีประโยชน์ในการประมาณการพยากรณ์โรคหลังการรักษา
ในโรคเส้นประสาทตาถูกกดทับ ความเสี่ยงของการสูญเสียการมองเห็น แบบถาวรจะเพิ่มขึ้นหากการรักษาล่าช้าเกิน 7-10 วัน4)
การใช้สเตียรอยด์ ในขนาดรวมเกิน 8 กรัม (เทียบเท่าเพรดนิโซโลน) จะเพิ่มความเสี่ยงต่อการบาดเจ็บตับเฉียบพลัน
มะเร็งต่อมน้ำเหลืองชนิดร้ายก็หดตัวได้ในระดับหนึ่งด้วยสเตียรอยด์ ดังนั้นอย่าวินิจฉัยว่าเป็นชนิดไม่ร้ายแรงเพียงเพราะมีการหดตัว
แยกแยะรอยโรคติดเชื้อก่อนให้สเตียรอยด์ (อาจแย่ลงหากมีจุดติดเชื้อรา)
เมื่อการฉายรังสีเกิน 30 Gy ความเสี่ยงของภาวะแทรกซ้อน เช่น ต้อกระจกจากรังสี จอประสาทตา เสื่อม และเส้นประสาทตา อักเสบจะเพิ่มขึ้น
Q
การมองเห็นจะฟื้นตัวหรือไม่หากการกดทับเส้นประสาทตาถูกปลดออก?
A
สามารถคาดหวังการมองเห็น และลานสายตาที่ดีขึ้นได้หลังจากการคลายแรงกด อย่างไรก็ตาม หากเส้นประสาทตา ฝ่อลุกลามมาก การฟื้นตัวจะจำกัด ยิ่งการมองเห็น เริ่มต้นดีเท่าไร การพยากรณ์โรคก็ยิ่งดีขึ้นเท่านั้น
วิถีการเห็นดำเนินไป: เซลล์ปมประสาทจอตา → เส้นประสาทตา → ออปติกไคแอสมาส → ออปติกแทรกต์ → เลเทอรัลเจนิคูเลตบอดี (LGN) → เรเดียชันออปติกา → คอร์เทกซ์สไตรเอต (V1).
ที่ออปติกไคแอสมาส เส้นใยจอตาด้านจมูกจะข้ามไปยังด้านตรงข้าม ส่วนเส้นใยจอตาด้านขมับจะไม่ข้ามและดำเนินไปด้านเดียวกัน เส้นใยด้านจมูกประมวลผลลานสายตาด้านขมับ และเส้นใยด้านขมับประมวลผลลานสายตาด้านจมูก ดังนั้น การกดทับเส้นใยที่ข้ามทำให้เกิดความบกพร่องของลานสายตา ด้านขมับ ส่วนการกดทับเส้นใยที่ไม่ข้ามทำให้เกิดความบกพร่องของลานสายตา ด้านจมูก
ในฐานะสาเหตุของจังก์ชันนัลสโคโตมา ได้มีการเสนอ วิลแบรนด์นี (โครงสร้างที่เส้นใยจอตาด้านจมูกส่วนล่างจากด้านตรงข้ามเข้าไปในเส้นประสาทตา ด้านเดียวกันเล็กน้อยก่อนที่จะข้าม) แต่การมีอยู่ของมันยังเป็นที่ถกเถียง
เรเดียชันออปติกาออกจากด้านหลังของ LGN และแบ่งออกเป็นสองมัด
กลุ่มเส้นใยส่วนล่าง (เมเยอร์ลูป) : อ้อมผ่านกลีบขมับและส่งข้อมูลลานสายตาส่วนบน รอยโรคที่กลีบขมับทำให้เกิดภาวะตาบอดครึ่งซีกบนแบบโฮโมนิมัสกลุ่มเส้นใยส่วนบน (พังผืดพาไรเอทัล) : ผ่านลึกเข้าไปในสมองกลีบข้างและส่งข้อมูลลานสายตาส่วนล่าง รอยโรคที่สมองกลีบข้างทำให้เกิดภาวะตาบอดครึ่งซีกส่วนล่างแบบเดียวกัน
ปลายสุดของคอร์เทกซ์ท้ายทอย (บริเวณจุดรับภาพ) ได้รับเลือดเลี้ยงจากทั้งหลอดเลือดสมองส่วนกลางและหลอดเลือดสมองส่วนหลัง ดังนั้นรอยโรคในหลอดเลือดเพียงเส้นเดียวอาจทำให้เกิดการเว้นจุดรับภาพได้
มีหลายกลไกที่เกี่ยวข้องกับการเกิดโรคเส้นประสาทตาถูกกดทับ 1)
การกดทับโดยตรง : ก้อนเนื้อกดทับช่องเส้นประสาทตา ทางกายภาพทำให้เกิดความเสียหายต่อแอกซอนความผิดปกติของการไหลเวียนเลือด : การหยุดชะงักของเลือดที่เลี้ยงเส้นประสาทตา เนื่องจากการกดทับการแพร่กระจายของการอักเสบ : สารติดเชื้อจากถุงน้ำเมือกแพร่กระจายโดยตรงไปยังปลอกประสาทตา
ผลกระทบของเนื้องอกต่อออปติกไคแอสมาทั้งจากการกดทับโดยตรงและการไหลเวียนเลือดที่ผิดปกติจากการอักเสบ
ในรอยโรคที่กลีบขมับจากการกดทับ รูปแบบไอซอปเตอร์จะมีขอบของข้อบกพร่องลานสายตาที่ค่อยเป็นค่อยไปเมื่อเทียบกับรอยโรคจากหลอดเลือด
เลือดไปเลี้ยง LGN มาจากหลอดเลือดแดงคอรอยด์ ด้านหน้าและด้านหลัง ความเสียหายต่อหลอดเลือดแดงเล็กทำให้เกิดข้อบกพร่องลานสายตาชนิดโฮโมนีมัสแบบแบ่งส่วน
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับการพัฒนาทางการแพทย์ในอนาคต
Teprotumumab (โมโนโคลนอลแอนติบอดีที่ยับยั้ง IGF-1R) เป็นยาตัวแรกที่ได้รับการอนุมัติสำหรับโรคตาจากต่อมไทรอยด์ ผู้ป่วยที่มีโรคเส้นประสาทตาถูกกดทับ (CON) ถูกแยกออกจากการทดลองทางคลินิก แต่มีรายงานประสิทธิภาพในกรณี CON ระดับเล็กน้อย
Chiou และคณะ (2021) รายงานผู้ป่วย CON ระดับเล็กน้อยจากโรคตาจากต่อมไทรอยด์ ที่ดื้อต่อสเตียรอยด์ ทางหลอดเลือดดำ 2 ราย ซึ่งให้ Teprotumumab แล้วพบว่าข้อบกพร่องของลานสายตาหายไปอย่างสมบูรณ์ในทั้งสองราย3) รายแรกข้อบกพร่องหายไปหลังจากให้ยาครั้งที่สาม รายที่สองหลังจากให้ยาครั้งที่สอง
Tsuei และคณะ (2022) รายงานผู้ป่วยโป่งพองของหลอดเลือดแดงคาโรติดภายในส่วนเหนือปุ่มกระดูกซีลลา ขนาด 17 มม. ที่ใส่ Flow Diverter (อุปกรณ์อุดหลอดเลือด Pipeline) แต่ถึงแม้โป่งพองจะถูกปิดสนิทในการตรวจหลอดเลือด โป่งพองกลับขยายใหญ่ขึ้นและทำให้เกิดโรคเส้นประสาทตาถูกกดทับ 8) ลานสายตาดีขึ้นหลังจากผ่าตัดคลายเส้นประสาทตา ด้วยกล้องจุลทรรศน์และทำให้โป่งพองเล็กลงด้วยการจี้แข็งตัว
Zhou และคณะ (2024) ทำการผ่าตัดคลายเส้นประสาทตา ทางส่องกล้องผ่านจมูก (ETOND) ในวัยรุ่น 4 ราย (อายุเฉลี่ย 12.75 ปี เพศชายทั้งหมด) ที่มีปัญหาการมองเห็น จากภาวะ pneumosinus dilatans ของโพรงกระดูกสฟีนอยด์10) ผู้ป่วยทุกรายดื้อต่อการรักษาด้วยสเตียรอยด์แบบพัลส์ แต่ ETOND ช่วยให้การมองเห็น ดีขึ้น
Kong และคณะ (2022) รายงานผู้ป่วยที่มีการลุกลามของมะเร็งโพรงหลังจมูกเข้าไปในปลายเบ้าตา ทั้งสองข้างจนสูญเสียการรับรู้แสง7) ให้การรักษาด้วยสเตียรอยด์ เคมีบำบัด และรังสีรักษา แต่ตาขวาไม่มีการรับรู้แสง ตาซ้ายมองเห็นเพียงนับนิ้ว เส้นประสาทตา ถือเป็นเส้นประสาทสมองที่มีอัตราการฟื้นตัวต่ำที่สุด7)
Haydar และคณะ (2024) รายงานผู้ป่วยชายอายุ 22 ปี ชาวอัฟกานิสถาน มีภาวะเส้นประสาทตา ถูกกดทับจากถุงน้ำไฮดาติดในกล้ามเนื้อเรกตัสอินฟีเรียร์9) หลังผ่าตัดเอาออกหมดและให้ยา albendazole ระยะยาว การมองเห็น ดีขึ้นจาก 20/200 เป็น 20/20
Che SA, Lee YW, Yoo YJ. Compressive optic neuropathy due to posterior ethmoid mucocele. BMC Ophthalmol. 2023;23:426.
Teng Siew T, Mohamad SA, Sudarno R, et al. Unilateral proptosis and bilateral compressive optic neuropathy in a meningioma patient. Cureus. 2024;16(2):e53728.
Chiou CA, Reshef ER, Freitag SK. Teprotumumab for the treatment of mild compressive optic neuropathy in thyroid eye disease: a report of two cases. Am J Ophthalmol Case Rep. 2021;22:101075.
Deb アカントアメーバ角膜炎, Neena A, Sarkar S, et al. Bilateral compressive optic neuropathy secondary to sphenoid sinus mucocele mimicking bilateral retrobulbar neuritis. Saudi J Ophthalmol. 2021;35:368-370.
Kiyat P, Top Karti D, Esen Ö, Karti Ö. Sphenoid bone dysplasia: a rare cause of compressive optic neuropathy mimicking glaucoma. Turk J Ophthalmol. 2023;53:70-73.
Hassan MN, Wan Hitam WH, Masnon NA, et al. Compressive optic neuropathy secondary to sinonasal undifferentiated carcinoma in a young male. Cureus. 2021;13(10):e19042.
Kong Y, Ng GJ. Rare early presentation of bilateral compressive optic neuropathy with complete vision loss from nasopharyngeal carcinoma. BMJ Case Rep. 2022;15:e248902.
Tsuei YS, Fu YY, Chen WH, et al. Compressive optic neuropathy caused by a flow-diverter-occluded-but-still-growing supraclinoid internal carotid aneurysm: illustrative case. J Neurosurg Case Lessons. 2022;4(1):CASE22139.
Haydar AA, Rafizadeh SM, Rahmanikhah E, et al. Orbital intramuscular hydatid cyst causing compressive optic neuropathy: a case report and literature review. BMC Ophthalmol. 2024;24:257.
Zhou X, Xu Q, Zhang B, et al. Sphenoidal pneumosinus dilatans associated compressive optic neuropathy: a case series of four adolescent patients. Heliyon. 2024;10:e38763.