I级
直径小于5mm:表浅,局限于角膜缘。
浸润范围:仅限于角膜基质的一半左右。

角膜皮样瘤是一种发生在角膜、角膜缘或结膜的先天性良性肿瘤。它是皮肤组织异位增殖于角结膜的迷芽瘤,也称为角膜缘皮样瘤。迷芽瘤是指正常组织在异位增殖形成的肿瘤。
新生儿发病率为1~3/10,000,占先天性眼眶病变的25% 2)。角膜缘皮样瘤最常见,尤其好发于颞下角膜缘。多为单眼,非遗传性,散发发生。出生后大小基本不变。直径从3mm到最大10mm不等。
角膜皮样瘤与眼眶皮样囊肿是完全不同的疾病,需注意区分。
角膜皮样瘤是先天性良性肿瘤(迷芽瘤),无恶变报道。出生后基本为大小不变的非增殖性病变。但可能引起弱视或美容问题,因此定期随访很重要。
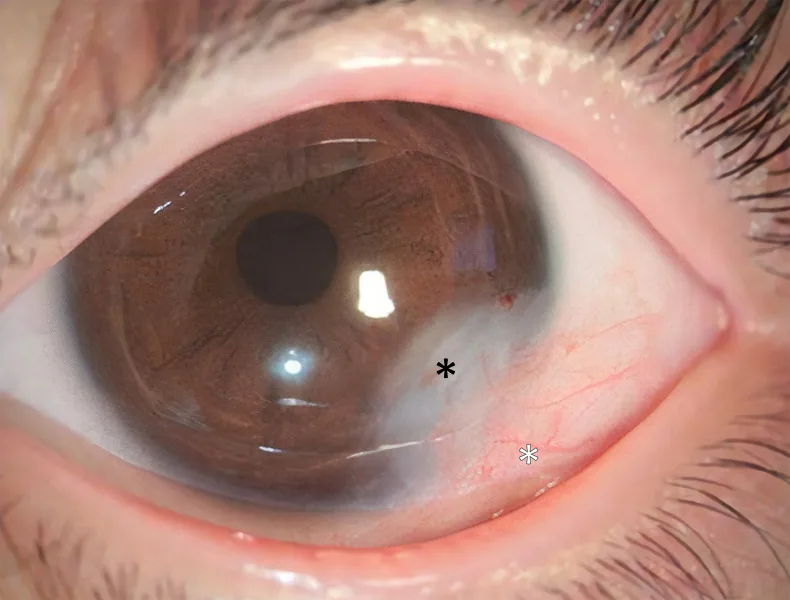
角膜皮样瘤是一种边界清晰、白色半球形的实性肿瘤,好发于颞下角膜缘。呈乳白色至浅褐色,表面有时可见毛发。皮样表面像皮肤一样角化,因此泪液在该部位会被弹开。
约2/3的病例合并斜轴散光和屈光参差性弱视。双眼性病变占眼球表面皮样瘤总数的10%~25%5)。
根据临床和AS-OCT表现,分为三级5)。
I级
直径小于5mm:表浅,局限于角膜缘。
浸润范围:仅限于角膜基质的一半左右。
II级
大病变:覆盖角膜大部分,深达基质深层,直达Descemet膜前。
特征:未侵犯Descemet膜本身。
III级
最严重:覆盖整个角膜,从眼球前表面穿透至虹膜色素上皮。
频率:最罕见的类型。
角膜皮样瘤源于胚胎期第一和第二鳃弓的发育异常。形成角膜和结膜的外胚层发育不良导致皮肤组织迷入角结膜,形成皮样瘤。大多数病例是散发性的,但可能与以下综合征相关。
一种综合征,表现为角膜缘皮样瘤伴有副耳、耳瘘、下颌骨发育不全和脊椎异常,发生率为每3000-5000出生儿中1例,男女比例为3:2 1)。大多数为散发性。母体糖尿病、高血压、病毒感染(流感、风疹)以及接触可卡因、他莫昔芬或维甲酸已被报道为易感因素 1)。
如果发现角膜缘皮样瘤,应进行全身检查以确认是否合并Goldenhar综合征。
角膜皮样瘤的诊断主要基于临床发现,通常不需要活检。如果有切除标本,组织病理学检查可以确诊。
如果怀疑Goldenhar综合征,应进行包括耳鼻喉科和儿科在内的多学科评估。建议进行听力检查、头部CT、脊柱X线、心脏和肾脏超声检查1)。
角膜皮样瘤最重要的是预防和治疗弱视。手术不能改善散光,因此不能治疗弱视。术前需要开始屈光矫正(眼镜)和遮盖健眼的弱视治疗。
对于散光小于1D且表面不规则性最小的I级皮样瘤,保守观察是合适的。每6至12个月进行一次定期检查,评估视力、病变大小和睫状肌麻痹下屈光检查。
手术主要是美容性的,原则上不早期手术。在以下情况下考虑手术:
根据分级选择手术方式。
| 分级 | 推荐术式 |
|---|---|
| I级(表浅性) | 切除+表层角膜移植术 |
| II级 | 深板层角膜移植术(DALK)±羊膜移植 |
| III级 | 眼前节重建术 |
肿瘤切除后联合表层角膜移植术。单纯切除易导致复发或假性翼状胬肉。移植片无需新鲜角膜,冷冻保存角膜即可。环钻直径通常选择约7.0mm。缝合采用10-0尼龙线间断缝合约12针。若肿瘤残留,术后会出现严重炎症反应和假性翼状胬肉,因此应尽量完全切除。
Abdulmannan等人(2022)报告了5例婴幼儿及儿童期角膜缘皮样瘤的管理结果。4例存在1D以上散光,但术后散光未见改善,视力改善主要依靠佩戴眼镜和遮盖健眼6)。
角膜皮样瘤手术是美容目的,原则上无需早期手术。覆盖瞳孔区的皮样瘤需要早期手术,但局限于角膜缘且无增大者可在婴幼儿期后手术。幼儿期手术需要全身麻醉。
关于角膜皮样瘤的发病机制有多种假说。一种认为它起源于发育早期视神经杯边缘与表面外胚层之间中胚层细胞的化生性变化。另一种假说提示周围眼结构胚胎发育过程中多能细胞的迷入(sequestration)。
皮样瘤作为一种迷芽瘤,由外胚层来源的毛发、皮肤,罕见情况下牙齿等组织,以及中胚层来源的脂肪组织、软骨等构成。组织学上,它显示出类似表皮和真皮的结构,包含胶原性结缔组织、毛囊和皮脂腺。
皮样瘤组织本身不具有增殖活性。
Mitamura等人(2021)报告了一例79岁日本女性,她在12岁时接受了角膜缘皮样瘤切除术,随后出现了含有残留皮样组织的翼状胬肉样增生。免疫组织化学显示Ki67(细胞增殖标志物)在翼状胬肉上皮细胞和新生血管内皮细胞中呈阳性,但在皮样瘤成分(脂肪组织、结缔组织、周围神经)中呈阴性3)。不完全切除后残留的皮样组织虽无增殖能力,但可能作为翼状胬肉发生的修饰因子。
该报告支持完全切除的重要性,并再次表明皮样组织本身是一种先天性非增殖性病变。
Poddi等人(2025)报告了一种针对I级角膜缘皮样瘤的手术方式:切除后应用丝裂霉素C(0.02%)并采用纤维蛋白胶固定三层羊膜移植。一名18岁女性在2年随访期间无复发,角膜地形图恢复正常,高阶像差减少,最佳矫正视力改善2)。
对于巨大角膜及眼表皮样瘤(17×14 mm),Choudhary等人(2021)报告了一种联合术式:前弹力层前深板层角膜移植(DALK)联合对侧眼的简单角膜缘上皮移植(SLET)。在预防假性翼状胬肉形成的同时获得了满意的美容效果4)。
利用SMILE手术提取的透镜进行板层角膜移植也有报道,作为一种无需供体角膜的术式而受到关注。
Fu等人(2024)对一名4岁Goldenhar综合征男童进行了全外显子组测序(WES),鉴定出5个可能与小耳畸形相关的基因突变(PRDM16、FAT4、POLR1C、PLEC、MED12)1)。阐明Goldenhar综合征的遗传基础可能有助于未来的诊断和预防。
- Fu Y, Yu H, Zhang J, Zhou N. Goldenhar syndrome with limbal neoformation, microtia and skeletal deformities: a case report and literature review. BMC Ophthalmol. 2024;24:81.
- Poddi M, Romano V, Borgia A, et al. Combined Multilayered Amniotic Membrane Graft and Fibrin Glue as a Surgical Management of Limbal Dermoid Cyst. J Clin Med. 2025;14:607.
- Mitamura M, Kase S, Ohguchi T, Ishida S. A case of pterygium-like proliferation containing postoperative limbal dermoid remnants: a clinicopathological study. BMC Ophthalmol. 2021;21:12.
- Juneja A, Puthalath AS, Gupta N, Verma PK. Isolated bilateral limbal dermoid, preauricular skin tags and ametropic amblyopia. BMJ Case Rep. 2021;14:e245078.
- Abdulmannan DM. Successful Management of Limbal Dermoid in Infancy and Childhood: A Case Series. Cureus. 2022;14(3):e22835.