ระดับ I
เส้นผ่านศูนย์กลางน้อยกว่า 5 มม.: รอยโรคตื้น จำกัดอยู่ที่ลิมบัส
ขอบเขตการแทรกซึม: เพียงประมาณครึ่งหนึ่งของความหนาสโตรมาของกระจกตา

คอร์เนียล เดอร์มอยด์ (Corneal dermoid) เป็นเนื้องอกชนิดไม่ร้ายแรงแต่กำเนิดที่เกิดขึ้นที่กระจกตา ลิมบัส และเยื่อบุตา เป็นคอริสโตมา (choristoma) ซึ่งเป็นการเจริญเติบโตของเนื้อเยื่อผิวหนังที่ผิดตำแหน่งเข้าไปในกระจกตาและเยื่อบุตา เรียกอีกอย่างว่า ลิมบัล เดอร์มอยด์ (limbal dermoid) คอริสโตมาคือคำทั่วไปสำหรับเนื้องอกที่เจริญเติบโตผิดตำแหน่งจากเนื้อเยื่อปกติที่ไม่มีในตำแหน่งนั้น
อุบัติการณ์ในทารกแรกเกิดคือ 1-3 ต่อ 10,000 คน และคิดเป็น 25% ของรอยโรคในเบ้าตาแต่กำเนิด 2) ลิมบัล เดอร์มอยด์พบได้บ่อยที่สุด โดยเฉพาะที่ลิมบัสด้านล่าง-ขมับ มักเป็นข้างเดียวและเกิดขึ้นแบบไม่จำเพาะ ไม่ได้ถ่ายทอดทางพันธุกรรม ขนาดมักไม่เปลี่ยนแปลงหลังคลอด เส้นผ่านศูนย์กลางตั้งแต่ 3 มม. ถึง 10 มม. ในกรณีขนาดใหญ่
คอร์เนียล เดอร์มอยด์และถุงน้ำเดอร์มอยด์ในเบ้าตาเป็นโรคที่แตกต่างกันโดยสิ้นเชิง ไม่ควรสับสน
คอร์เนียล เดอร์มอยด์เป็นเนื้องอกชนิดไม่ร้ายแรงแต่กำเนิด (คอริสโตมา) และไม่มีรายงานการกลายเป็นมะเร็ง เป็นรอยโรคที่ไม่มีการเจริญเติบโต ขนาดไม่เปลี่ยนแปลงหลังคลอด อย่างไรก็ตาม อาจทำให้เกิดปัญหาภาวะตามัวและความสวยงาม ดังนั้นการติดตามผลอย่างสม่ำเสมอจึงสำคัญ
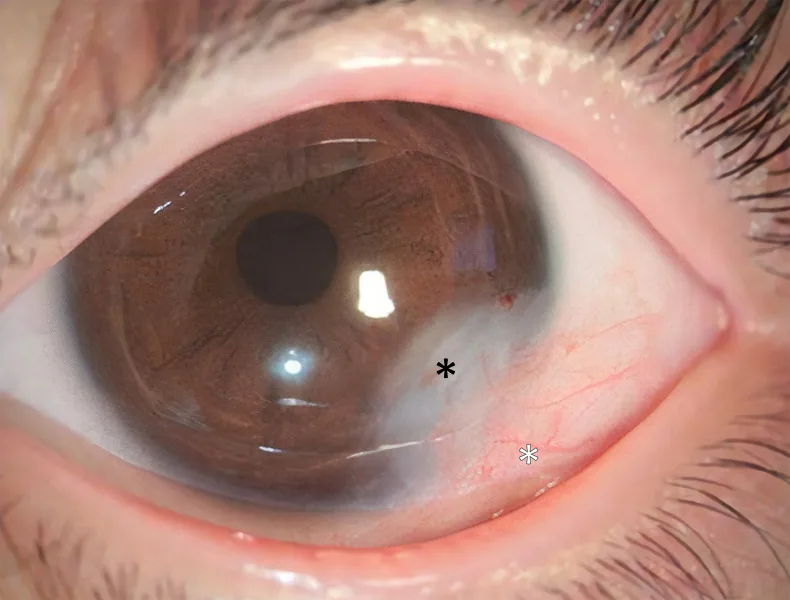
เดอร์มอยด์ของกระจกตาเป็นก้อนเนื้อแข็ง สีขาว รูปครึ่งวงกลม ขอบเขตชัดเจน มักเกิดบริเวณลิมบัสกระจกตาส่วนล่างด้านขมับ สีมีตั้งแต่สีขาวขุ่นจนถึงสีน้ำตาลอ่อน และอาจมีขนบนผิว พื้นผิวของเดอร์มอยด์มีเคราตินเหมือนผิวหนัง ทำให้น้ำตากระเด็นบริเวณนั้น
ภาวะตาขี้เกียจจากสายตาเอียงเฉียงหรือภาวะสายตายาวต่างกันเกิดขึ้นประมาณ 2 ใน 3 ของผู้ป่วย การเกิดสองข้างพบได้ 10-25% ของเดอร์มอยด์ผิวตาทั้งหมด5)
การแบ่งเป็น 3 ระดับตามลักษณะทางคลินิกและ AS-OCT5)
ระดับ I
เส้นผ่านศูนย์กลางน้อยกว่า 5 มม.: รอยโรคตื้น จำกัดอยู่ที่ลิมบัส
ขอบเขตการแทรกซึม: เพียงประมาณครึ่งหนึ่งของความหนาสโตรมาของกระจกตา
ระดับ II
รอยโรคขนาดใหญ่: ปกคลุมกระจกตาส่วนใหญ่ และลึกถึงสโตรมาชั้นลึกจนถึงด้านหน้าของเยื่อเดสเซเมท
ลักษณะเฉพาะ: ไม่บุกรุกเยื่อเดสเซเมท
ระดับ III
รุนแรงที่สุด: ปกคลุมกระจกตาทั้งหมด ทะลุจากผิวหน้าด้านหน้าของลูกตาจนถึงเยื่อบุผิวที่มีเม็ดสีของม่านตา
ความถี่: ชนิดที่พบได้น้อยที่สุด
เดอร์มอยด์ของกระจกตาเกิดจากความผิดปกติของการสร้างส่วนโค้งเหงือกที่หนึ่งและสองในช่วงตัวอ่อน ภาวะเจริญผิดปกติของเอ็กโทเดิร์มที่สร้างกระจกตาและเยื่อบุตาทำให้เนื้อเยื่อผิวหนังเคลื่อนเข้าไปในกระจกตาและเยื่อบุตา เกิดเป็นเนื้องอกแยกตัว กรณีส่วนใหญ่เกิดขึ้นแบบประปราย แต่อาจเกิดร่วมกับกลุ่มอาการต่อไปนี้:
กลุ่มอาการที่รวมเดอร์มอยด์ลิมบัลกับหูเสริม รูหูทะลุ ภาวะขากรรไกรล่างเล็ก และความผิดปกติของกระดูกสันหลัง เกิดขึ้นด้วยความถี่ 1 ใน 3,000-5,000 การเกิด อัตราส่วนชาย:หญิง 3:21) ส่วนใหญ่เป็นแบบประปราย ปัจจัยโน้มนำที่รายงานรวมถึงเบาหวานของมารดา ความดันโลหิตสูง การติดเชื้อไวรัส (ไข้หวัดใหญ่ หัดเยอรมัน) การสัมผัสโคเคน ทามอกซิเฟน และกรดเรติโนอิก1)
เมื่อพบเดอร์มอยด์ลิมบัล ควรตรวจร่างกายทั้งหมดเพื่อยืนยันการมีกลุ่มอาการโกลเด้นฮาร์
เดอร์มอยด์ของกระจกตา (เดอร์มอยด์ลิมบัล) สามารถพบเป็นอาการทางตาในกลุ่มอาการโกลเด้นฮาร์ กลุ่มอาการโกลเด้นฮาร์เป็นโรคแต่กำเนิดที่มาพร้อมกับหูเสริม รูหูทะลุ ภาวะขากรรไกรล่างเล็ก และความผิดปกติของกระดูกสันหลัง เกิดขึ้นด้วยความถี่ 1 ใน 3,000-5,000 การเกิด1) เมื่อพบเดอร์มอยด์ลิมบัล สิ่งสำคัญคือต้องตรวจร่างกายทั้งหมดเพื่อยืนยันภาวะแทรกซ้อนเหล่านี้
การวินิจฉัยเดอร์มอยด์ของกระจกตาส่วนใหญ่ขึ้นอยู่กับผลการตรวจทางคลินิก และโดยทั่วไปไม่จำเป็นต้องตัดชิ้นเนื้อ หากมีชิ้นเนื้อที่ตัดออก สามารถยืนยันการวินิจฉัยได้โดยการตรวจทางจุลพยาธิวิทยา
หากสงสัยกลุ่มอาการโกลเด้นฮาร์ ควรทำการประเมินแบบสหสาขาวิชาชีพ รวมถึงโสต ศอ นาสิกแพทย์และกุมารแพทย์ แนะนำให้ตรวจการได้ยิน เอกซเรย์คอมพิวเตอร์ศีรษะ เอกซเรย์กระดูกสันหลัง ตรวจคลื่นเสียงสะท้อนหัวใจ และอัลตราซาวนด์ไต 1)
สิ่งที่สำคัญที่สุดในเดอร์มอยด์ของกระจกตาคือการป้องกันและรักษาภาวะตาขี้เกียจ การผ่าตัดไม่ได้ช่วยแก้ไขสายตาเอียง ดังนั้นจึงไม่ใช่การรักษาภาวะตาขี้เกียจ จำเป็นต้องเริ่มการรักษาภาวะตาขี้เกียจ (แว่นตาและการปิดตาข้างดี) ก่อนการผ่าตัด
ในเดอร์มอยด์ Grade I ที่มีสายตาเอียงน้อยกว่า 1D และความไม่สม่ำเสมอของผิวน้อยที่สุด การสังเกตแบบประคับประคองมีความเหมาะสม ตรวจติดตามทุก 6-12 เดือนเพื่อประเมินการมองเห็น ขนาดรอยโรค และค่าสายตาภายใต้ยาหยอดตาขยายม่านตา
การผ่าตัดเป็นเพียงเพื่อความสวยงามเท่านั้น โดยหลักการแล้วไม่มีข้อบ่งชี้ในการผ่าตัดเร็ว พิจารณาผ่าตัดในกรณีต่อไปนี้:
เลือกเทคนิคการผ่าตัดตาม Grade.
| Grade | เทคนิคที่แนะนำ |
|---|---|
| เกรด I (ผิวเผิน) | ตัดออก + ปลูกถ่ายกระจกตาชั้นผิว |
| เกรด II | การปลูกถ่ายกระจกตาชั้นลึก (DALK) ± การปลูกถ่ายเยื่อหุ้มน้ำคร่ำ |
| เกรด III | การสร้างส่วนหน้าดวงตาขึ้นใหม่ทั้งหมด |
หลังตัดเนื้องอกออก จะทำการปลูกถ่ายกระจกตาชั้นผิวร่วมด้วย การตัดออกเพียงอย่างเดียวจะทำให้เกิดการกลับเป็นซ้ำหรือต้อเนื้อเทียมบ่อยครั้ง ชิ้นปลูกถ่ายไม่จำเป็นต้องเป็นกระจกตาสด สามารถใช้กระจกตาแช่แข็งได้ เส้นผ่านศูนย์กลางของ Trepan มักเลือกประมาณ 7.0 มม. การเย็บใช้ไนลอน 10-0 เย็บแบบแยกประมาณ 12 เข็ม หากมีเนื้องอกเหลืออยู่ อาจเกิดปฏิกิริยาอักเสบรุนแรงหรือต้อเนื้อเทียมหลังผ่าตัด ดังนั้นควรตัดออกให้หมด
Abdulmannan และคณะ (2022) รายงานผลการจัดการผู้ป่วยเดอร์มอยด์ลิมบัส 5 รายในทารกและเด็ก ผู้ป่วย 4 รายมีสายตาเอียง ≥1D แต่สายตาเอียงไม่ดีขึ้นหลังผ่าตัด และการมองเห็นที่ดีขึ้นส่วนใหญ่เกิดจากการใช้แว่นตาและการปิดตาข้างดี 6).
การตัดเดอร์มอยด์ออกโดยการผ่าตัดไม่ช่วยแก้ไขสายตาเอียง การผ่าตัดมีวัตถุประสงค์เพื่อความสวยงาม และไม่รักษาภาวะตามัว สำหรับภาวะตามัวที่เกิดจากสายตาเอียง จำเป็นต้องแก้ไขค่าสายตาด้วยแว่นตาและการปิดตาข้างดี มีรายงานว่าสายตาเอียงไม่เปลี่ยนแปลงหรือเพิ่มขึ้นเล็กน้อยหลังผ่าตัด 6).
การผ่าตัดเดอร์มอยด์ของกระจกตาเป็นเพื่อความสวยงาม และโดยหลักการแล้วไม่มีข้อบ่งชี้ในการผ่าตัดเร็ว หากเดอร์มอยด์ปกคลุมบริเวณรูม่านตา อาจจำเป็นต้องผ่าตัดเร็ว แต่หากจำกัดอยู่ที่ลิมบัสและไม่โต สามารถทำได้หลังจากวัยทารก การผ่าตัดในวัยเด็กเล็กจำเป็นต้องดมยาสลบ
มีสมมติฐานหลายประการเกี่ยวกับกลไกการเกิดเดอร์มอยด์ของกระจกตา หนึ่งในนั้นคือเกิดจากการเปลี่ยนแปลงแบบเมตาเพลเซียของเซลล์มีเซนไคม์ระหว่างขอบของถ้วยแก้วนำแสงและเอ็กโทเดิร์มผิวหนังในช่วงต้นของการพัฒนา อีกสมมติฐานหนึ่งคือมีการแยกตัวของเซลล์หลายศักยภาพในระหว่างการพัฒนาของตัวอ่อนของโครงสร้างดวงตาโดยรอบ
เดอร์มอยด์เป็นเนื้องอกชนิดแยกตัวซึ่งประกอบด้วยเนื้อเยื่อที่มีต้นกำเนิดจากเอ็กโทเดิร์ม เช่น เส้นผม ผิวหนัง และไม่บ่อยนักคือฟัน และเนื้อเยื่อที่มีต้นกำเนิดจากเมโซเดิร์ม เช่น เนื้อเยื่อไขมันและกระดูกอ่อน ทางจุลกายวิภาคศาสตร์ มีโครงสร้างคล้ายกับหนังกำพร้าและหนังแท้ซึ่งประกอบด้วยเนื้อเยื่อเกี่ยวพันคอลลาเจน รูขุมขน และต่อมไขมัน
เนื้อเยื่อเดอร์มอยด์นั้นไม่มีกิจกรรมการเพิ่มจำนวน
Mitamura และคณะ (2021) รายงานการเจริญเติบโตคล้ายต้อเนื้อซึ่งมีเนื้อเยื่อเดอร์มอยด์ที่เหลืออยู่ในหญิงชาวญี่ปุ่นอายุ 79 ปีที่ได้รับการตัดเดอร์มอยด์ลิมบัสเมื่ออายุ 12 ปี การย้อมอิมมูโนฮิสโตเคมีพบว่า Ki67 (เครื่องหมายการเพิ่มจำนวนเซลล์) เป็นบวกในเซลล์เยื่อบุผิวต้อเนื้อและเซลล์บุผนังหลอดเลือดใหม่ แต่เป็นลบในส่วนประกอบของเดอร์มอยด์ (เนื้อเยื่อไขมัน เนื้อเยื่อเกี่ยวพัน เส้นประสาทส่วนปลาย) 3) เนื้อเยื่อเดอร์มอยด์ที่เหลืออยู่หลังการตัดออกที่ไม่สมบูรณ์ไม่มีความสามารถในการเพิ่มจำนวน แต่อาจทำหน้าที่เป็นปัจจัยปรับเปลี่ยนในการเกิดต้อเนื้อ
รายงานนี้สนับสนุนความสำคัญของการตัดออกให้หมดในระหว่างการผ่าตัด และยังยืนยันอีกว่าเนื้อเยื่อเดอร์มอยด์นั้นเป็นรอยโรคแต่กำเนิดที่ไม่มีการเพิ่มจำนวน
Poddi และคณะ (2025) รายงานเทคนิคการผ่าตัดสำหรับเดอร์มอยด์ลิมบัส Grade I ซึ่งประกอบด้วยการตัดออกตามด้วยการใช้ mitomycin C (0.02%) และการยึดแผ่นเยื่อหุ้มน้ำคร่ำสามชั้นด้วยกาวไฟบริน หญิงอายุ 18 ปีได้รับการติดตามเป็นเวลา 2 ปีโดยไม่มีการกลับเป็นซ้ำ และพบว่าภูมิประเทศของผิวกระจกตากลับเป็นปกติ การลดความคลาดเคลื่อนลำดับสูง และการมองเห็นที่ดีที่สุดที่แก้ไขแล้วดีขึ้น 2)
สำหรับเดอร์มอยด์ขนาดยักษ์ของกระจกตาและผิวลูกตา (17×14 มม.) Choudhary และคณะ (2021) รายงานเทคนิคที่รวมการปลูกถ่ายกระจกตาชั้นหน้าส่วนลึกก่อนเดสเซเม็ตและการย้ายเยื่อบุลิมบัสอย่างง่ายจากตาอีกข้าง ได้ผลลัพธ์ด้านความสวยงามที่น่าพอใจพร้อมทั้งป้องกันการเกิดต้อเนื้อเทียม 4)
การปลูกถ่ายกระจกตาชั้นโดยใช้เลนติเคิลที่สกัดจากการผ่าตัด SMILE ก็มีรายงานเช่นกัน และกำลังได้รับความสนใจในฐานะเทคนิคที่ไม่ต้องใช้กระจกตาจากผู้บริจาค
Fu และคณะ (2024) ได้ทำการตรวจหาลำดับเบสทั้งหมดของเอ็กโซม (WES) ในเด็กชายอายุ 4 ปีที่เป็นโรค Goldenhar syndrome และระบุการกลายพันธุ์ของยีน 5 ชนิด (PRDM16, FAT4, POLR1C, PLEC, MED12) ที่อาจเกี่ยวข้องกับภาวะหูเล็ก (microtia) 1) การอธิบายพื้นฐานทางพันธุกรรมของ Goldenhar syndrome อาจช่วยในการวินิจฉัยและป้องกันในอนาคต
- Fu Y, Yu H, Zhang J, Zhou N. Goldenhar syndrome with limbal neoformation, microtia and skeletal deformities: a case report and literature review. BMC Ophthalmol. 2024;24:81.
- Poddi M, Romano V, Borgia A, et al. Combined Multilayered Amniotic Membrane Graft and Fibrin Glue as a Surgical Management of Limbal Dermoid Cyst. J Clin Med. 2025;14:607.
- Mitamura M, Kase S, Ohguchi T, Ishida S. A case of pterygium-like proliferation containing postoperative limbal dermoid remnants: a clinicopathological study. BMC Ophthalmol. 2021;21:12.
- Juneja A, Puthalath AS, Gupta N, Verma PK. Isolated bilateral limbal dermoid, preauricular skin tags and ametropic amblyopia. BMJ Case Rep. 2021;14:e245078.
- Abdulmannan DM. Successful Management of Limbal Dermoid in Infancy and Childhood: A Case Series. Cureus. 2022;14(3):e22835.