الدرجة الأولى
قطر أقل من 5 مم: آفة سطحية محدودة بالحوف.
مدى الارتشاح: يقتصر على حوالي نصف سمك سدى القرنية.

ورم القرنية (Corneal dermoid) هو ورم حميد خلقي يحدث في القرنية والحوف والملتحمة. وهو ورم انفصالي (choristoma) ينتج عن انغراس نسيج جلدي بشكل غير طبيعي في القرنية والملتحمة، ويسمى أيضًا ورم الحوف (limbal dermoid). الورم الانفصالي هو مصطلح عام للأورام التي تنمو بشكل غير طبيعي من نسيج طبيعي غير موجود في ذلك الموقع.
معدل الحدوث عند الأطفال حديثي الولادة هو 1-3 لكل 10,000، ويمثل 25% من آفات الحجاج الخلقية 2). ورم الحوف هو الأكثر شيوعًا، ويحدث غالبًا في الحوف السفلي الصدغي. غالبًا ما يكون أحادي العين، ويحدث بشكل عشوائي وليس وراثيًا. لا يتغير حجمه عادة بعد الولادة. يتراوح قطره من 3 مم إلى 10 مم في الحالات الكبيرة.
يجب التمييز بين ورم القرنية والكيس الجلداني الحجاجي (dermoid cyst) لأنهما مرضان مختلفان تمامًا.
ورم القرنية هو ورم حميد خلقي (انفصالي) ولا توجد تقارير عن تحوله إلى خبيث. وهو آفة غير متكاثرة لا يتغير حجمها بعد الولادة. ومع ذلك، قد يسبب مشاكل في الغمش والمظهر التجميلي، لذا فإن المتابعة الدورية مهمة.
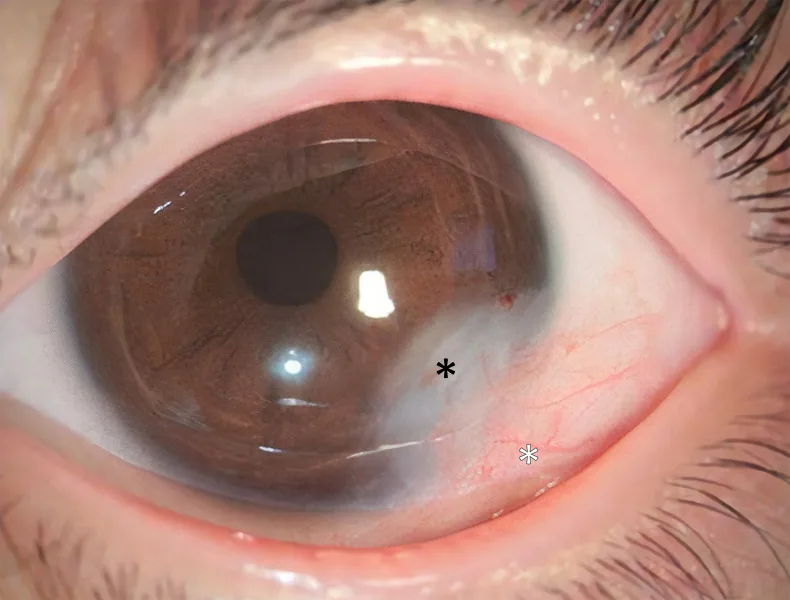
الورم الجلداني القرني هو ورم صلب أبيض نصف كروي ذو حدود واضحة، يظهر غالبًا في منطقة الحوف القرني الصدغي السفلي. يتراوح لونه بين الأبيض الحليبي والبني الفاتح، وقد يُلاحظ وجود شعر على سطحه. سطح الجلداني متقرن مثل الجلد، لذا فإن الدموع تتناثر عند هذه المنطقة.
يحدث الغمش الناتج عن اللابؤرية المائلة أو تفاوت الانكسار البعدي في حوالي ثلثي الحالات. تحدث الإصابة الثنائية في 10-25% من جميع الأورام الجلدانية السطحية للعين5).
يتم تصنيفها إلى ثلاث درجات بناءً على النتائج السريرية ونتائج التصوير المقطعي للقطاع الأمامي (AS-OCT)5).
الدرجة الأولى
قطر أقل من 5 مم: آفة سطحية محدودة بالحوف.
مدى الارتشاح: يقتصر على حوالي نصف سمك سدى القرنية.
الدرجة الثانية
آفة كبيرة: تغطي معظم القرنية وتصل إلى عمق السدى حتى غشاء دسميه مباشرة.
السمة: لا يغزو غشاء دسميه نفسه.
الدرجة الثالثة
شديد جداً: يغطي القرنية بأكملها، ويخترق من السطح الأمامي للعين إلى الظهارة الصبغية للقزحية.
التكرار: النوع الأكثر ندرة.
ينشأ الورم الجلدي القرني (الورم الجلدي القرني) من خلل تنسج القوسين الخيشوميين الأول والثاني خلال الفترة الجنينية. يؤدي خلل تنسج الأديم الظاهر الذي يشكل القرنية والملتحمة إلى انغماس النسيج الجلدي في القرنية والملتحمة مكوناً الورم الانفصالي. معظم الحالات تكون متفرقة، ولكنها قد تحدث مرتبطة بالمتلازمات التالية:
هي متلازمة تجمع بين الورم الجلدي الحوفي (ليمبال ديرمويد) مع الزوائد الأذنية، والناسور الأذني، ونقص تنسج الفك السفلي، وتشوهات العمود الفقري، وتحدث بمعدل 1 لكل 3000-5000 ولادة، ونسبة الذكور إلى الإناث 3:21). معظم الحالات متفرقة. تم الإبلاغ عن عوامل مؤهبة مثل سكري الأم، وارتفاع ضغط الدم، والعدوى الفيروسية (الإنفلونزا، والحصبة الألمانية)، والتعرض للكوكايين والتاموكسيفين وحمض الريتينويك1).
عند ملاحظة الورم الجلدي الحوفي، يجب إجراء فحص شامل للجسم لتأكيد وجود متلازمة غولدن هار.
يمكن أن يظهر الورم الجلدي القرني (الورم الجلدي الحوفي) كعلامة عينية لمتلازمة غولدن هار. متلازمة غولدن هار هي مرض خلقي يصاحبه زوائد أذنية، ناسور أذني، نقص تنسج الفك السفلي، وتشوهات في العمود الفقري، وتحدث بمعدل 1 لكل 3000-5000 ولادة1). عند ملاحظة الورم الجلدي الحوفي، من المهم إجراء فحص شامل للجسم لتأكيد هذه المضاعفات.
يعتمد تشخيص الورم الجلداني القرني بشكل أساسي على النتائج السريرية، وعادة لا تكون الخزعة ضرورية. إذا كانت العينة المستأصلة متوفرة، يمكن تأكيد التشخيص عن طريق الفحص النسيجي المرضي.
في حالة الاشتباه بمتلازمة غولدنهار، يتم إجراء تقييم متعدد التخصصات يشمل طب الأنف والأذن والحنجرة وطب الأطفال. يُوصى بإجراء فحص السمع، والتصوير المقطعي المحوسب للرأس، والأشعة السينية للعمود الفقري، وتخطيط صدى القلب والموجات فوق الصوتية للكلى 1).
أهم شيء في الورم الجلدي القرني هو الوقاية من الغمش وعلاجه. الجراحة لا تحسن الاستجماتيزم، وبالتالي لا تعالج الغمش. من الضروري بدء علاج الغمش قبل الجراحة من خلال تصحيح الانكسار (النظارات) وتغطية العين السليمة.
في الورم الجلدي من الدرجة الأولى حيث يكون الاستجماتيزم أقل من 1 ديوبتر وعدم انتظام السطح في حده الأدنى، تكون المتابعة التحفظية مناسبة. يتم إجراء الفحوصات الدورية كل 6-12 شهرًا لتقييم حدة البصر وحجم الآفة وفحص الانكسار تحت تأثير الشلل التكيفي.
الجراحة تجميلية فقط، ولا يوجد مؤشر للجراحة المبكرة من حيث المبدأ. يتم النظر في الجراحة في الحالات التالية:
يتم اختيار التقنية الجراحية وفقًا للدرجة.
| الدرجة | التقنية الموصى بها |
|---|---|
| الدرجة الأولى (سطحية) | استئصال + زرع القرنية السطحي |
| الدرجة الثانية | زرع القرنية الطبقي العميق (DALK) ± زرع الغشاء الأمنيوسي |
| الدرجة الثالثة | إعادة بناء الجزء الأمامي للعين كاملاً |
بعد استئصال الورم، يُجرى زرع القرنية السطحي. الاستئصال البسيط فقط يؤدي إلى تكرار حدوث الورم أو ظهور ظفرة كاذبة بشكل متكرر. لا يشترط أن تكون الطعوم قرنية طازجة، بل يمكن استخدام قرنية محفوظة بالتجميد. عادةً ما يُختار قطر المثقب بحوالي 7.0 مم. يتم الخياطة باستخدام خيوط نايلون 10-0 بخياطة متقطعة بحوالي 12 غرزة. إذا بقي أي جزء من الورم، فقد يحدث التهاب شديد أو ظفرة كاذبة بعد الجراحة، لذا يجب الحرص على الاستئصال الكامل.
أبلغ عبد المنان وآخرون (2022) عن نتائج إدارة 5 حالات من ورم جلدي حدي عند الرضع والأطفال. لوحظ وجود لابؤرية بدرجة 1D أو أكثر في 4 حالات، لكن اللابؤرية لم تتحسن بعد الجراحة، وكان تحسن الرؤية بشكل رئيسي بسبب استخدام النظارات وإغلاق العين السليمة 6).
جراحة الورم الجلدي القرني هي لأغراض تجميلية، ولا يُنصح بإجراء جراحة مبكرة من حيث المبدأ. إذا كان الورم يغطي منطقة الحدقة، فقد تكون الجراحة المبكرة ضرورية، ولكن إذا كان الورم محدوداً في منطقة الحوف ولا يتزايد، فيمكن إجراؤه بعد مرحلة الرضاعة. الجراحة في سن مبكرة تتطلب تخديراً عاماً.
هناك عدة فرضيات حول آلية حدوث الورم الجلداني القرني. إحداها هي أنه ينشأ من تغيرات حؤولية في الخلايا المتوسطة بين حافة الكأس البصري والأديم الظاهر السطحي في المراحل المبكرة من التطور. وفرضية أخرى تشير إلى تسرب الخلايا متعددة القدرات أثناء التطور الجنيني للهياكل العينية المحيطة.
الورم الجلداني هو ورم انفصالي يتكون من أنسجة مشتقة من الأديم الظاهر مثل الشعر والجلد ونادرًا الأسنان، وأنسجة مشتقة من الأديم المتوسط مثل الأنسجة الدهنية والغضاريف. نسيجيًا، يُظهر بنية مشابهة للبشرة والأدمة التي تحتوي على نسيج ضام كولاجيني وبصيلات شعر وغدد دهنية.
النسيج الجلداني نفسه لا يمتلك نشاطًا تكاثريًا.
أبلغ Mitamura وآخرون (2021) عن نمو يشبه الظفرة يحتوي على نسيج جلداني متبقي لدى امرأة يابانية تبلغ من العمر 79 عامًا خضعت لاستئصال الورم الجلداني الحوفي في سن 12 عامًا. أظهر الكيمياء الهيستولوجية المناعية أن Ki67 (علامة التكاثر الخلوي) كان إيجابيًا في الخلايا الظهارية للظفرة والخلايا البطانية للأوعية الدموية المتكونة حديثًا، ولكنه كان سلبيًا في المكونات الجلدانية (الأنسجة الدهنية والنسيج الضام والأعصاب الطرفية) 3). على الرغم من أن النسيج الجلداني المتبقي بعد الاستئصال غير الكامل لا يمتلك قدرة تكاثرية، إلا أنه قد يعمل كعامل معدل لنشوء الظفرة.
يدعم هذا التقرير أهمية الاستئصال الكامل أثناء الجراحة، ويؤكد أيضًا أن النسيج الجلداني نفسه هو آفة خلقية غير تكاثرية.
أبلغ Poddi وآخرون (2025) عن تقنية جراحية لورم جلداني حوفي من الدرجة الأولى تتضمن الاستئصال متبوعًا بتطبيق الميتوميسين C (0.02%) وتثبيت طبقة ثلاثية من السلى باستخدام غراء الفيبرين. تمت متابعة امرأة تبلغ من العمر 18 عامًا لمدة عامين دون تكرار، ولوحظ تطبيع تضاريس سطح القرنية، وانخفاض الانحرافات العالية، وتحسن في أفضل حدة بصرية مصححة 2).
بالنسبة للورم الجلداني العملاق للقرنية وسطح العين (17×14 مم)، أبلغ Choudhary وآخرون (2021) عن تقنية تجمع بين رأب القرنية الطبقي الأمامي العميق قبل الغشاء الديسيمتي ونقل الخلايا الظهارية الحوفية البسيطة من العين المقابلة. تم تحقيق نتائج تجميلية مرضية مع منع تشكل الظفرة الكاذبة 4).
كما تم الإبلاغ عن رأب القرنية الطبقي باستخدام العدسات المستخرجة من جراحة SMILE، وهي تقنية لا تتطلب قرنية متبرع وتحظى بالاهتمام.
أجرى فو وزملاؤه (2024) تحليل الإكسوم الكامل (WES) لطفل يبلغ من العمر 4 سنوات مصاب بمتلازمة غولدنهار، وحددوا 5 طفرات جينية (PRDM16، FAT4، POLR1C، PLEC، MED12) قد تكون مرتبطة بصغر الأذن 1). قد يساهم توضيح الأساس الجيني لمتلازمة غولدنهار في التشخيص والوقاية في المستقبل.
- Fu Y, Yu H, Zhang J, Zhou N. Goldenhar syndrome with limbal neoformation, microtia and skeletal deformities: a case report and literature review. BMC Ophthalmol. 2024;24:81.
- Poddi M, Romano V, Borgia A, et al. Combined Multilayered Amniotic Membrane Graft and Fibrin Glue as a Surgical Management of Limbal Dermoid Cyst. J Clin Med. 2025;14:607.
- Mitamura M, Kase S, Ohguchi T, Ishida S. A case of pterygium-like proliferation containing postoperative limbal dermoid remnants: a clinicopathological study. BMC Ophthalmol. 2021;21:12.
- Juneja A, Puthalath AS, Gupta N, Verma PK. Isolated bilateral limbal dermoid, preauricular skin tags and ametropic amblyopia. BMJ Case Rep. 2021;14:e245078.
- Abdulmannan DM. Successful Management of Limbal Dermoid in Infancy and Childhood: A Case Series. Cureus. 2022;14(3):e22835.