Grad I
Durchmesser < 5 mm: Oberflächliche, auf den Limbus begrenzte Läsion.
Infiltrationstiefe: auf etwa die Hälfte des Hornhautstromas beschränkt.

Das korneale Dermoid (corneal dermoid) ist ein angeborener benigner Tumor der Hornhaut, des Limbus und der Bindehaut. Es handelt sich um ein Choristom, bei dem Hautgewebe ektopisch in die Korneokonjunktiva einwandert und proliferiert, auch als Limbusdermoid bezeichnet. Ein Choristom ist ein Tumor aus normalem Gewebe an einer abnormalen Stelle.
Die Inzidenz bei Neugeborenen beträgt 1–3:10.000 und macht 25 % der angeborenen orbitalen Läsionen aus 2). Das Limbusdermoid ist am häufigsten, insbesondere am unteren temporalen Limbus. Es ist meist einseitig, nicht erblich und tritt sporadisch auf. Nach der Geburt ändert sich die Größe in der Regel nicht. Der Durchmesser reicht von 3 mm bis zu 10 mm bei großen Läsionen.
Das korneale Dermoid und die orbitale Dermoidzyste sind völlig unterschiedliche Erkrankungen und sollten nicht verwechselt werden.
Das korneale Dermoid ist ein angeborener benigner Tumor (Choristom) und es gibt keine Berichte über eine maligne Entartung. Nach der Geburt ist es eine nicht-proliferative Läsion, deren Größe sich in der Regel nicht ändert. Es kann jedoch zu Amblyopie oder kosmetischen Problemen führen, daher ist eine regelmäßige Nachsorge wichtig.
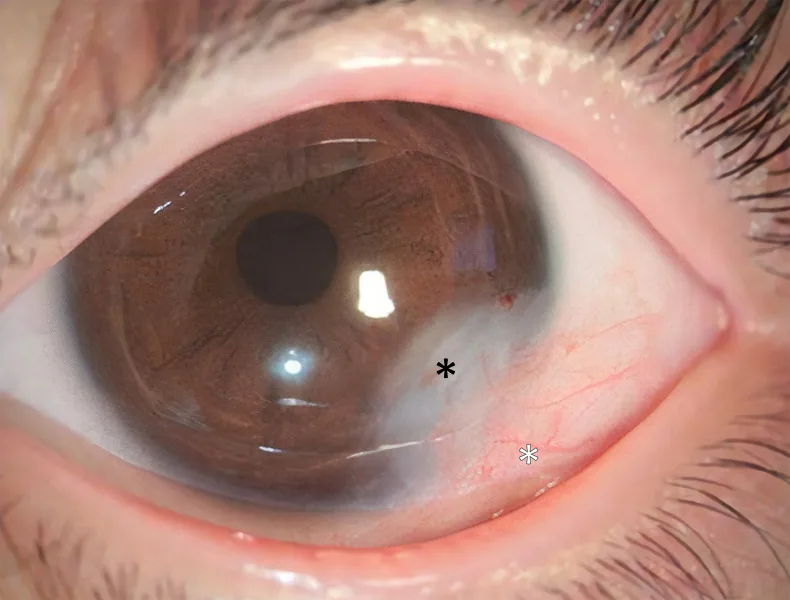
Das korneale Dermoid ist ein scharf begrenzter, weißer, halbkugelförmiger, solider Tumor, der bevorzugt am inferotemporalen Hornhautlimbus auftritt. Die Farbe reicht von milchig weiß bis hellbraun, und auf der Oberfläche können Haare vorhanden sein. Die Dermoidoberfläche ist hautfähnlich verhornt, sodass Tränenflüssigkeit an dieser Stelle abperlt.
Ein schräger Astigmatismus und eine Amblyopie durch hyperopen Anisometropie treten bei etwa 2/3 der Fälle auf. Bilaterales Auftreten wird bei 10–25 % aller okulären Oberflächendermoide beobachtet5).
Eine Einteilung in drei Grade erfolgt anhand klinischer und AS-OCT-Befunde5).
Grad I
Durchmesser < 5 mm: Oberflächliche, auf den Limbus begrenzte Läsion.
Infiltrationstiefe: auf etwa die Hälfte des Hornhautstromas beschränkt.
Grad II
Große Läsion: Bedeckt den größten Teil der Hornhaut und erreicht das tiefe Stroma bis unmittelbar vor die Descemet-Membran.
Merkmal: Die Descemet-Membran selbst ist nicht infiltriert.
Grad III
Schwerste Form : Bedeckt die gesamte Hornhaut und erstreckt sich von der Vorderfläche des Augapfels bis zum Pigmentepithel der Iris.
Häufigkeit : Der seltenste Typ.
Das korneale Dermoid entsteht durch eine Fehlbildung des ersten und zweiten Kiemenbogens während der Embryonalzeit. Eine Dysplasie des Ektoderms, das Hornhaut und Bindehaut bildet, führt dazu, dass Hautgewebe in die Kornea und Konjunktiva einwandert und ein Dermoid bildet. Die meisten Fälle sind sporadisch, können aber in Verbindung mit folgenden Syndromen auftreten.
Syndrom, bei dem ein limbales Dermoid mit akzessorischen Ohren, Ohrfisteln, Unterkieferhypoplasie und Wirbelsäulenanomalien einhergeht. Es tritt mit einer Häufigkeit von 1 zu 3.000–5.000 Geburten auf, das Geschlechterverhältnis beträgt 3:21). Die meisten Fälle sind sporadisch. Mütterlicher Diabetes, Bluthochdruck, Virusinfektionen (Influenza, Röteln), Exposition gegenüber Kokain, Tamoxifen und Retinsäure wurden als prädisponierende Faktoren berichtet1).
Wird ein limbales Dermoid festgestellt, sollte eine Ganzkörperuntersuchung durchgeführt werden, um das Vorliegen eines Goldenhar-Syndroms zu bestätigen.
Das korneale Dermoid (limbales Dermoid) kann eine Augenmanifestation des Goldenhar-Syndroms sein. Das Goldenhar-Syndrom ist eine angeborene Erkrankung mit akzessorischen Ohren, Ohrfisteln, Unterkieferhypoplasie und Wirbelsäulenanomalien, die mit einer Häufigkeit von 1 zu 3.000–5.000 Geburten auftritt1). Bei Vorliegen eines limbales Dermoids ist es wichtig, eine Ganzkörperuntersuchung durchzuführen, um diese Assoziationen zu überprüfen.
Die Diagnose eines kornealen Dermoids basiert hauptsächlich auf klinischen Befunden; eine Biopsie ist in der Regel nicht erforderlich. Falls ein Resektat vorliegt, kann die histopathologische Untersuchung die Diagnose bestätigen.
Bei Verdacht auf Goldenhar-Syndrom ist eine multidisziplinäre Abklärung einschließlich HNO und Pädiatrie erforderlich. Empfohlen werden Hörtests, CT des Kopfes, Röntgen der Wirbelsäule, Herz- und Nierenultraschall 1).
Das Wichtigste bei Hornhautdermoiden ist die Prävention und Behandlung von Amblyopie. Eine Operation korrigiert den Astigmatismus nicht und ist daher keine Behandlung der Amblyopie. Vor der Operation muss mit der refraktiven Korrektur (Brille) und der Okklusion des gesunden Auges zur Amblyopiebehandlung begonnen werden.
Bei Grad-I-Dermoiden mit Astigmatismus unter 1 D und minimaler Oberflächenunregelmäßigkeit ist eine konservative Nachbeobachtung angemessen. Regelmäßige Kontrollen erfolgen alle 6–12 Monate mit Beurteilung von Sehschärfe, Läsionsgröße und zykloplegischer Refraktion.
Die Operation ist rein kosmetisch und eine frühzeitige Operation ist grundsätzlich nicht indiziert. Eine Operation wird in folgenden Fällen in Betracht gezogen:
Die Operationstechnik wird je nach Grad ausgewählt.
| Grad | Empfohlene Technik |
|---|---|
| Grad I (oberflächlich) | Exzision + oberflächliche Hornhauttransplantation |
| Grad II | Tiefe lamelläre Keratoplastik (DALK) ± Amnionmembrantransplantation |
| Grad III | Komplette Rekonstruktion des vorderen Augenabschnitts |
Nach der Tumorexzision wird eine oberflächliche Hornhauttransplantation durchgeführt. Eine alleinige einfache Exzision führt häufig zu Rezidiven oder Pseudo-Pterygium. Das Transplantat muss keine frische Hornhaut sein; gefrierkonservierte Hornhaut ist ausreichend. Der Trepan-Durchmesser wird in der Regel mit etwa 7,0 mm gewählt. Die Naht erfolgt mit 10-0 Nylon-Einzelknopfnähten, etwa 12 Nähte. Wenn Tumorgewebe zurückbleibt, kann es postoperativ zu starken Entzündungsreaktionen oder Pseudo-Pterygium kommen, daher ist eine vollständige Exzision anzustreben.
Abdulmannan et al. (2022) berichteten über die Behandlungsergebnisse von 5 Fällen von limbischem Dermoid bei Säuglingen und Kindern. 4 Fälle wiesen einen Astigmatismus ≥ 1D auf, der sich auch postoperativ nicht besserte; die Sehverbesserung erfolgte hauptsächlich durch Brillentragen und Okklusion des gesunden Auges 6).
Die Entfernung des Dermoids durch eine Operation verbessert den Astigmatismus nicht. Die Operation dient kosmetischen Zwecken und ist keine Behandlung der Amblyopie. Bei Amblyopie durch Astigmatismus sind eine refraktive Korrektur mit Brille und eine Okklusionstherapie des gesunden Auges erforderlich. Es wurde berichtet, dass sich der Astigmatismus nach der Operation nicht verändert oder leicht zunimmt 6).
Die Operation des kornealen Dermoids dient kosmetischen Zwecken und ist grundsätzlich nicht frühzeitig indiziert. Dermoide, die die Pupillenzone bedecken, erfordern eine frühzeitige Operation, aber wenn sie auf den Limbus beschränkt sind und nicht wachsen, wird sie nach dem Säuglingsalter durchgeführt. Eine Operation bei Kleinkindern erfordert eine Vollnarkose.
Es gibt mehrere Hypothesen zum Entstehungsmechanismus des kornealen Dermoids. Eine besagt, dass es aus einer metaplastischen Veränderung mesodermaler Zellen zwischen dem Rand des Augenbechers und dem oberflächlichen Ektoderm in der frühen Entwicklung entsteht. Eine andere Hypothese legt eine Sequestration pluripotenter Zellen während der Embryogenese der umgebenden Augenstrukturen nahe.
Das Dermoid besteht als Inklusionstumor aus ektodermalen Geweben (Haare, Haut, selten Zähne) und mesodermalen Geweben (Fettgewebe, Knorpel). Histologisch zeigt es eine der Epidermis und Dermis ähnliche Struktur mit kollagenem Bindegewebe, Haarfollikeln und Talgdrüsen.
Das Dermoidgewebe selbst besitzt keine proliferative Aktivität.
Mitamura et al. (2021) berichteten über ein pterygiumartiges Wachstum mit restlichem Dermoidgewebe bei einer 79-jährigen Japanerin, die im Alter von 12 Jahren eine Exzision eines limbischen Dermoids erhalten hatte. Immunhistochemisch war Ki67 (Zellproliferationsmarker) in den Pterygiumepithelzellen und neovaskulären Endothelzellen positiv, in den Dermoidkomponenten (Fettgewebe, Bindegewebe, periphere Nerven) jedoch negativ 3). Das nach inkompletter Exzision verbliebene Dermoidgewebe besitzt keine Proliferationsfähigkeit, könnte aber als modifizierender Faktor bei der Pterygiumentstehung wirken.
Dieser Bericht unterstreicht die Bedeutung der vollständigen Exzision und bestätigt erneut, dass das Dermoidgewebe selbst eine angeborene, nicht proliferative Läsion ist.
Poddi et al. (2025) berichteten über ein Operationsverfahren für Grad-I-limbische Dermoide, bestehend aus Exzision gefolgt von Applikation von Mitomycin C (0,02 %) und dreischichtiger Amnionmembrantransplantation fixiert mit Fibrinkleber. Bei einer 18-jährigen Frau trat über einen Nachbeobachtungszeitraum von zwei Jahren kein Rezidiv auf, und es wurden eine Normalisierung der Hornhauttopographie, eine Reduktion höherer Aberrationen und eine Verbesserung des bestkorrigierten Visus festgestellt 2).
Für ein riesiges korneales und okuläres Oberflächendermoid (17×14 mm) berichteten Choudhary et al. (2021) über ein Verfahren, das eine prädescemetische DALK (tiefe anteriore lamelläre Keratoplastik) und einen SLET (einfachen limbalen Epitheltransfer) vom kontralateralen Auge kombiniert. Dies verhinderte die Bildung eines Pseudopterygiums und erzielte ein zufriedenstellendes kosmetisches Ergebnis 4).
Auch die lamelläre Keratoplastik mit Lentikeln aus der SMILE-Operation wurde berichtet und findet Beachtung als Verfahren, das keine Spenderhornhaut benötigt.
Fu et al. (2024) führten eine Exom-Sequenzierung (WES) bei einem 4-jährigen Jungen mit Goldenhar-Syndrom durch und identifizierten fünf Genmutationen (PRDM16, FAT4, POLR1C, PLEC, MED12), die möglicherweise mit Mikrotie assoziiert sind 1). Die Aufklärung der genetischen Grundlagen des Goldenhar-Syndroms könnte zur zukünftigen Diagnose und Prävention beitragen.
- Fu Y, Yu H, Zhang J, Zhou N. Goldenhar syndrome with limbal neoformation, microtia and skeletal deformities: a case report and literature review. BMC Ophthalmol. 2024;24:81.
- Poddi M, Romano V, Borgia A, et al. Combined Multilayered Amniotic Membrane Graft and Fibrin Glue as a Surgical Management of Limbal Dermoid Cyst. J Clin Med. 2025;14:607.
- Juneja A, Puthalath AS, Gupta N, Verma PK. Isolated bilateral limbal dermoid, preauricular skin tags and ametropic amblyopia. BMJ Case Rep. 2021;14:e245078.
- Abdulmannan DM. Successful Management of Limbal Dermoid in Infancy and Childhood: A Case Series. Cureus. 2022;14(3):e22835.