I степень
Диаметр < 5 мм: поверхностное поражение, ограниченное лимбом.
Глубина инфильтрации: ограничена примерно половиной стромы роговицы.

Корнеальный дермоид (corneal dermoid) — это врожденная доброкачественная опухоль роговицы, лимба и конъюнктивы. Это хористома, при которой кожная ткань эктопически врастает в роговично-конъюнктивальную область и пролиферирует, также называется лимбальным дермоидом. Хористома — это опухоль, состоящая из нормальной ткани, расположенной в нетипичном месте.
Заболеваемость у новорожденных составляет 1–3:10 000, что составляет 25% врожденных орбитальных поражений 2). Лимбальный дермоид встречается чаще всего, особенно в нижневисочном лимбе. Обычно он односторонний, не наследственный, возникает спорадически. После рождения размер обычно не меняется. Диаметр варьирует от 3 мм до 10 мм у крупных образований.
Корнеальный дермоид и орбитальная дермоидная киста — совершенно разные заболевания, их не следует путать.
Корнеальный дермоид — это врожденная доброкачественная опухоль (хористома), и сообщений о злокачественной трансформации нет. После рождения это непролиферативное образование, размер которого обычно не меняется. Однако оно может вызывать амблиопию или косметические проблемы, поэтому важно регулярное наблюдение.
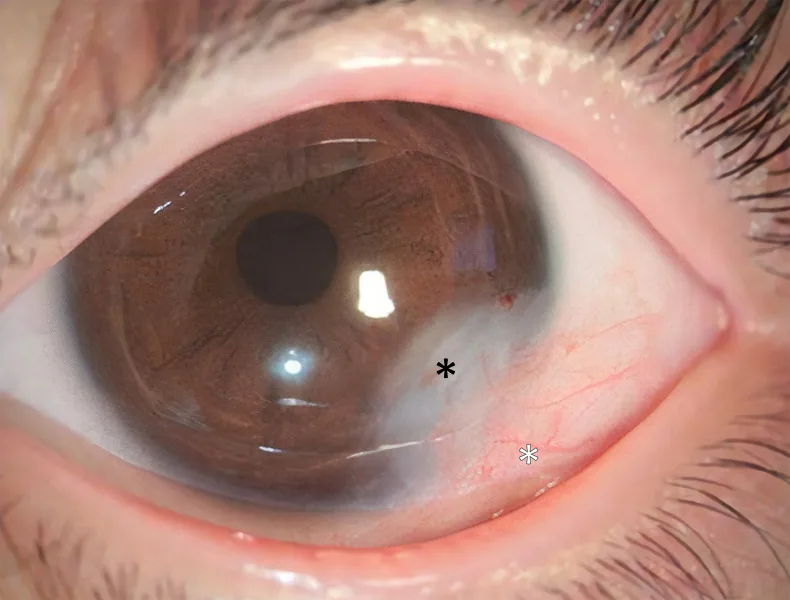
Роговичный дермоид представляет собой четко отграниченную белую полусферическую солидную опухоль, предпочтительно локализующуюся в нижневисочном лимбе роговицы. Цвет варьирует от молочно-белого до светло-коричневого, на поверхности могут быть волосы. Поверхность дермоида ороговевшая, как кожа, поэтому слезная жидкость на этом участке скатывается.
Косой астигматизм и амблиопия вследствие гиперметропической анизометропии сопутствуют примерно в 2/3 случаев. Двустороннее поражение наблюдается в 10–25% всех дермоидов глазной поверхности5).
Классификация на три степени основана на клинических данных и данных ОКТ переднего сегмента (AS-OCT)5).
I степень
Диаметр < 5 мм: поверхностное поражение, ограниченное лимбом.
Глубина инфильтрации: ограничена примерно половиной стромы роговицы.
II степень
Крупное поражение: покрывает большую часть роговицы и достигает глубоких слоев стромы вплоть до десцеметовой мембраны.
Особенность: сама десцеметова мембрана не инфильтрирована.
III степень
Наиболее тяжелая : Покрывает всю роговицу, простираясь от передней поверхности глазного яблока до пигментного эпителия радужки.
Частота : Самый редкий тип.
Роговичный дермоид возникает из-за аномалии развития первой и второй жаберных дуг в эмбриональном периоде. Дисплазия эктодермы, формирующей роговицу и конъюнктиву, приводит к аберрантной миграции кожной ткани в роговицу и конъюнктиву с образованием дермоида. Большинство случаев спорадические, но они могут возникать в связи со следующими синдромами.
Синдром, сочетающий лимбальный дермоид с добавочными ушами, ушными свищами, гипоплазией нижней челюсти и аномалиями позвоночника. Встречается с частотой 1 на 3000–5000 рождений, соотношение полов 3:21). Большинство случаев спорадические. Сообщалось о таких предрасполагающих факторах, как материнский диабет, гипертония, вирусные инфекции (грипп, краснуха), воздействие кокаина, тамоксифена и ретиноевой кислоты1).
При выявлении лимбального дермоида необходимо провести системное обследование для подтверждения наличия синдрома Гольденхара.
Роговичный дермоид (лимбальный дермоид) может быть глазным проявлением синдрома Гольденхара. Синдром Гольденхара — это врожденное заболевание, включающее добавочные уши, ушные свищи, гипоплазию нижней челюсти и аномалии позвоночника, с частотой 1 на 3000–5000 рождений1). При наличии лимбального дермоида важно провести системное обследование для проверки этих ассоциаций.
Диагноз дермоида роговицы в основном основывается на клинических данных, биопсия обычно не требуется. При наличии резецированного образца гистопатологическое исследование может подтвердить диагноз.
При подозрении на синдром Гольденхара рекомендуется мультидисциплинарное обследование, включая ЛОР и педиатрию. Рекомендуются аудиометрия, КТ головы, рентген позвоночника, УЗИ сердца и почек 1).
Наиболее важным при дермоиде роговицы является профилактика и лечение амблиопии. Хирургия не исправляет астигматизм, поэтому не является лечением амблиопии. До операции необходимо начать коррекцию рефракции (очки) и окклюзию здорового глаза для лечения амблиопии.
При дермоидах I степени с астигматизмом менее 1 D и минимальной неровностью поверхности показано консервативное наблюдение. Регулярные осмотры проводятся каждые 6–12 месяцев с оценкой остроты зрения, размера поражения и рефракции в условиях циклоплегии.
Хирургия носит исключительно косметический характер, и ранняя операция в принципе не показана. Хирургия рассматривается в следующих случаях:
Метод операции выбирается в зависимости от степени.
| Степень | Рекомендуемый метод |
|---|---|
| I степень (поверхностная) | Иссечение + поверхностная кератопластика |
| II степень | Глубокая послойная кератопластика (DALK) ± трансплантация амниотической мембраны |
| III степень | Полная реконструкция переднего отрезка глаза |
После иссечения опухоли выполняется поверхностная кератопластика. Простое иссечение часто приводит к рецидивам или псевдокрыловидному птеригиуму. Трансплантат не обязательно должен быть свежей роговицей; подходит замороженная консервированная роговица. Диаметр трепана обычно составляет около 7,0 мм. Швы накладываются отдельными узловыми швами 10-0 нейлоном, примерно 12 швов. Если остаются остатки опухоли, после операции может возникнуть сильная воспалительная реакция или псевдокрыловидный птеригиум, поэтому следует стремиться к полному иссечению.
Abdulmannan и соавт. (2022) сообщили о результатах лечения 5 случаев лимбального дермоида у младенцев и детей. У 4 случаев был астигматизм ≥1D, который не улучшился после операции; улучшение зрения было в основном за счет ношения очков и окклюзии здорового глаза 6).
Удаление дермоида с помощью операции не улучшает астигматизм. Операция преследует косметические цели и не является лечением амблиопии. При амблиопии, вызванной астигматизмом, необходима рефракционная коррекция очками и окклюзия здорового глаза. Сообщается, что после операции астигматизм не меняется или имеет тенденцию к незначительному увеличению 6).
Операция при роговичном дермоиде преследует косметические цели, и в принципе нет показаний для ранней операции. Дермоиды, закрывающие зрачковую область, требуют ранней операции, но если они ограничены лимбом и не увеличиваются, операция проводится после младенческого возраста. Операция у маленьких детей требует общего наркоза.
Существует несколько гипотез о механизме возникновения роговичного дермоида. Одна из них предполагает, что он возникает в результате метапластического изменения мезодермальных клеток между краем глазного бокала и поверхностной эктодермой на ранних стадиях развития. Другая гипотеза предполагает секвестрацию плюрипотентных клеток в процессе эмбриогенеза окружающих глазных структур.
Дермоид как опухоль включения состоит из тканей эктодермального происхождения (волосы, кожа, редко зубы) и тканей мезодермального происхождения (жировая ткань, хрящ). Гистологически он демонстрирует структуру, сходную с эпидермисом и дермой, включая коллагеновую соединительную ткань, волосяные фолликулы и сальные железы.
Сама дермоидная ткань не обладает пролиферативной активностью.
Mitamura и соавт. (2021) сообщили о птеригиумоподобном разрастании, содержащем остаточную дермоидную ткань, у 79-летней японки, перенесшей иссечение лимбального дермоида в возрасте 12 лет. Иммуногистохимически Ki67 (маркер клеточной пролиферации) был положительным в эпителиальных клетках птеригиума и эндотелиальных клетках новообразованных сосудов, но отрицательным в компонентах дермоида (жировая ткань, соединительная ткань, периферические нервы) 3). Остаточная дермоидная ткань после неполного иссечения не обладает пролиферативной способностью, но может действовать как модифицирующий фактор в развитии птеригиума.
Это сообщение подчеркивает важность полного иссечения и еще раз подтверждает, что дермоидная ткань сама по себе является врожденным непролиферативным поражением.
Poddi и соавт. (2025) сообщили о хирургической методике для лимбального дермоида I степени, включающей иссечение с последующим нанесением митомицина C (0,02%) и трехслойной трансплантацией амниотической мембраны, фиксированной фибриновым клеем. У 18-летней женщины в течение двух лет наблюдения рецидива не было, отмечены нормализация топографии роговицы, уменьшение аберраций высшего порядка и улучшение максимально корригированной остроты зрения 2).
Для гигантского дермоида роговицы и глазной поверхности (17×14 мм) Choudhary и соавт. (2021) сообщили о методике, сочетающей преддесцеметову DALK (глубокую переднюю послойную кератопластику) и SLET (простой лимбальный эпителиальный перенос) с контралатерального глаза. Это позволило предотвратить образование псевдоптеригиума и достичь удовлетворительного косметического результата 4).
Также сообщалось о послойной кератопластике с использованием лентикул, извлеченных при операции SMILE, что привлекает внимание как метод, не требующий донорской роговицы.
Фу и соавт. (2024) провели полное экзомное секвенирование (WES) 4-летнему мальчику с синдромом Гольденхара и идентифицировали пять генных мутаций (PRDM16, FAT4, POLR1C, PLEC, MED12), потенциально связанных с микротией 1). Выяснение генетической основы синдрома Гольденхара может способствовать будущей диагностике и профилактике.
- Fu Y, Yu H, Zhang J, Zhou N. Goldenhar syndrome with limbal neoformation, microtia and skeletal deformities: a case report and literature review. BMC Ophthalmol. 2024;24:81.
- Poddi M, Romano V, Borgia A, et al. Combined Multilayered Amniotic Membrane Graft and Fibrin Glue as a Surgical Management of Limbal Dermoid Cyst. J Clin Med. 2025;14:607.
- Mitamura M, Kase S, Ohguchi T, Ishida S. A case of pterygium-like proliferation containing postoperative limbal dermoid remnants: a clinicopathological study. BMC Ophthalmol. 2021;21:12.
- Juneja A, Puthalath AS, Gupta N, Verma PK. Isolated bilateral limbal dermoid, preauricular skin tags and ametropic amblyopia. BMJ Case Rep. 2021;14:e245078.
- Abdulmannan DM. Successful Management of Limbal Dermoid in Infancy and Childhood: A Case Series. Cureus. 2022;14(3):e22835.