Độ I
Đường kính <5 mm: Tổn thương nông, giới hạn ở vùng rìa.
Mức độ xâm nhập: Chỉ đến khoảng một nửa độ dày nhu mô giác mạc.

U bì giác mạc (corneal dermoid) là một khối u lành tính bẩm sinh xuất hiện ở giác mạc, rìa giác mạc và kết mạc. Đây là một u lạc chỗ (choristoma), tức là sự phát triển lạc chỗ của mô da xâm nhập vào giác mạc và kết mạc, còn được gọi là u bì rìa (limbal dermoid). U lạc chỗ là thuật ngữ chung cho các khối u phát triển lạc chỗ từ mô bình thường không có ở vị trí đó.
Tỷ lệ mắc ở trẻ sơ sinh là 1-3 trên 10.000, chiếm 25% các tổn thương hốc mắt bẩm sinh 2). U bì rìa là phổ biến nhất, đặc biệt ở rìa dưới thái dương. Thường một mắt và xảy ra lẻ tẻ, không di truyền. Kích thước thường không thay đổi sau khi sinh. Đường kính từ 3 mm đến 10 mm ở các trường hợp lớn.
U bì giác mạc và nang bì hốc mắt là hai bệnh hoàn toàn khác nhau, cần phân biệt.
U bì giác mạc là khối u lành tính bẩm sinh (u lạc chỗ) và chưa có báo cáo về sự ác tính hóa. Đây là tổn thương không tăng sinh, kích thước không thay đổi sau sinh. Tuy nhiên, nó có thể gây ra các vấn đề về nhược thị và thẩm mỹ, do đó cần theo dõi định kỳ.
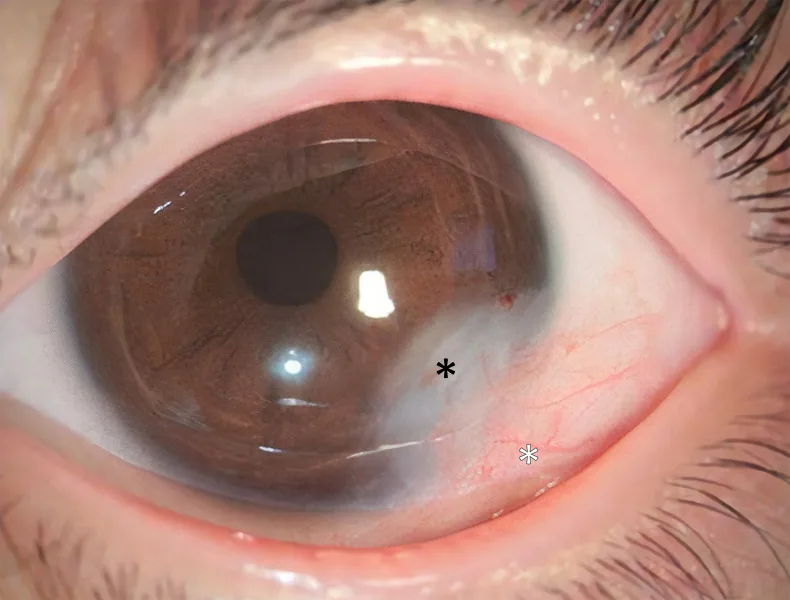
U bì giác mạc là một khối u đặc, màu trắng, hình bán cầu, ranh giới rõ, thường xuất hiện ở vùng rìa giác mạc phía dưới thái dương. Màu sắc từ trắng sữa đến nâu nhạt, đôi khi có lông trên bề mặt. Bề mặt u bì bị sừng hóa giống như da, do đó nước mắt bị bắn ra ở vùng này.
Nhược thị do loạn thị xiên hoặc chênh lệch khúc xạ viễn thị xảy ra ở khoảng 2/3 số ca. Tổn thương hai bên gặp trong 10-25% tổng số u bì bề mặt nhãn cầu5).
Phân loại ba mức độ dựa trên lâm sàng và AS-OCT5).
Độ I
Đường kính <5 mm: Tổn thương nông, giới hạn ở vùng rìa.
Mức độ xâm nhập: Chỉ đến khoảng một nửa độ dày nhu mô giác mạc.
Độ II
Tổn thương lớn: Che phủ phần lớn giác mạc và đến lớp nhu mô sâu ngay trước màng Descemet.
Đặc điểm: Không xâm lấn màng Descemet.
Độ III
Nặng nhất: bao phủ toàn bộ giác mạc, xuyên từ bề mặt trước của mắt đến biểu mô sắc tố của mống mắt.
Tần suất: loại hiếm gặp nhất.
U bì giác mạc (dermoid giác mạc) là do sự bất thường trong quá trình hình thành của cung mang thứ nhất và thứ hai trong thời kỳ phôi thai. Loạn sản ngoại bì hình thành giác mạc và kết mạc dẫn đến sự xâm nhập của mô da vào giác mạc và kết mạc, tạo thành u tách rời. Hầu hết các trường hợp là lẻ tẻ, nhưng có thể xảy ra liên quan đến các hội chứng sau:
Hội chứng kết hợp u bì rìa (limbal dermoid) với tai phụ, lỗ dò tai, thiểu sản xương hàm dưới và bất thường cột sống, xảy ra với tần suất 1/3.000-5.000 ca sinh, tỷ lệ nam:nữ là 3:21). Hầu hết là lẻ tẻ. Các yếu tố nguy cơ được báo cáo bao gồm tiểu đường thai kỳ, tăng huyết áp, nhiễm virus (cúm, rubella), tiếp xúc với cocaine, tamoxifen và acid retinoic1).
Khi phát hiện u bì rìa, cần tiến hành khám toàn thân để xác nhận có hội chứng Goldenhar hay không.
U bì giác mạc (u bì rìa) có thể là biểu hiện ở mắt của hội chứng Goldenhar. Hội chứng Goldenhar là bệnh bẩm sinh kèm theo tai phụ, lỗ dò tai, thiểu sản xương hàm dưới và bất thường cột sống, xảy ra với tần suất 1/3.000-5.000 ca sinh1). Khi phát hiện u bì rìa, cần khám toàn thân để xác nhận các biến chứng này.
Chẩn đoán u bì giác mạc chủ yếu dựa trên các dấu hiệu lâm sàng, và sinh thiết thường không cần thiết. Nếu có mẫu mô cắt bỏ, có thể xác định chẩn đoán bằng xét nghiệm mô bệnh học.
Nếu nghi ngờ hội chứng Goldenhar, cần đánh giá đa chuyên khoa bao gồm tai mũi họng và nhi khoa. Khuyến cáo kiểm tra thính lực, CT đầu, X-quang cột sống, siêu âm tim và siêu âm thận 1).
Điều quan trọng nhất trong u bì giác mạc là phòng ngừa và điều trị nhược thị. Phẫu thuật không cải thiện loạn thị, do đó không điều trị nhược thị. Cần bắt đầu điều trị nhược thị (kính đeo và bịt mắt lành) trước phẫu thuật.
Ở u bì Độ I với loạn thị <1D và bề mặt không đều tối thiểu, theo dõi bảo tồn là phù hợp. Khám định kỳ 6-12 tháng một lần để đánh giá thị lực, kích thước tổn thương và khúc xạ dưới liệt điều tiết.
Phẫu thuật chỉ mang tính thẩm mỹ, về nguyên tắc không có chỉ định phẫu thuật sớm. Phẫu thuật được xem xét trong các trường hợp sau:
Kỹ thuật phẫu thuật được lựa chọn theo độ.
| Độ | Kỹ thuật khuyến nghị |
|---|---|
| Độ I (nông) | Cắt bỏ + ghép giác mạc nông |
| Độ II | Ghép giác mạc lớp sâu (DALK) ± ghép màng ối |
| Độ III | Tái tạo toàn bộ đoạn trước |
Sau khi cắt bỏ khối u, tiến hành ghép giác mạc nông. Chỉ cắt bỏ đơn thuần dẫn đến tái phát hoặc mộng thịt giả với tần suất cao. Mảnh ghép không nhất thiết phải là giác mạc tươi; có thể dùng giác mạc bảo quản lạnh. Đường kính khoan thường khoảng 7,0 mm. Khâu bằng chỉ nilon 10-0 khâu rời khoảng 12 mũi. Nếu còn sót khối u, có thể xảy ra phản ứng viêm nặng hoặc mộng thịt giả sau mổ, do đó cần cắt bỏ hoàn toàn.
Abdulmannan và cộng sự (2022) báo cáo kết quả quản lý 5 trường hợp u bì rìa giác mạc ở trẻ sơ sinh và trẻ em. Bốn trường hợp có loạn thị ≥1D, nhưng loạn thị không cải thiện sau phẫu thuật, và cải thiện thị lực chủ yếu do đeo kính và che mắt lành 6).
Cắt bỏ u bì bằng phẫu thuật không cải thiện loạn thị. Phẫu thuật nhằm mục đích thẩm mỹ và không điều trị nhược thị. Đối với nhược thị do loạn thị, cần chỉnh khúc xạ bằng kính và che mắt lành. Có báo cáo rằng loạn thị không thay đổi hoặc tăng nhẹ sau phẫu thuật 6).
Phẫu thuật u bì giác mạc mang tính thẩm mỹ, và về nguyên tắc không có chỉ định phẫu thuật sớm. Nếu u bì che phủ vùng đồng tử, có thể cần phẫu thuật sớm, nhưng nếu khu trú ở rìa và không phát triển, có thể thực hiện sau giai đoạn trẻ nhỏ. Phẫu thuật ở tuổi nhỏ cần gây mê toàn thân.
Có một số giả thuyết về cơ chế phát sinh u bì giác mạc. Một giả thuyết cho rằng nó phát sinh từ những thay đổi dị sản ở tế bào trung mô giữa rìa chén thị giác và ngoại bì bề mặt trong giai đoạn phát triển sớm. Một giả thuyết khác cho rằng có sự lạc chỗ của các tế bào đa năng trong quá trình phát triển phôi của các cấu trúc mắt xung quanh.
U bì là một u tách rời bao gồm các mô có nguồn gốc từ ngoại bì như tóc, da và hiếm khi là răng, và các mô có nguồn gốc từ trung bì như mô mỡ và sụn. Về mặt mô học, nó có cấu trúc tương tự như thượng bì và trung bì chứa mô liên kết collagen, nang lông và tuyến bã.
Bản thân mô u bì không có hoạt tính tăng sinh.
Mitamura và cộng sự (2021) đã báo cáo một trường hợp tăng trưởng giống mộng thịt chứa mô u bì tồn dư ở một phụ nữ Nhật Bản 79 tuổi đã trải qua phẫu thuật cắt bỏ u bì rìa giác mạc lúc 12 tuổi. Hóa mô miễn dịch cho thấy Ki67 (dấu ấn tăng sinh tế bào) dương tính ở tế bào biểu mô mộng thịt và tế bào nội mô mạch máu mới, nhưng âm tính ở các thành phần u bì (mô mỡ, mô liên kết, dây thần kinh ngoại biên) 3). Mô u bì tồn dư sau khi cắt bỏ không hoàn toàn không có khả năng tăng sinh, nhưng có thể hoạt động như một yếu tố điều chỉnh trong sự phát triển của mộng thịt.
Báo cáo này ủng hộ tầm quan trọng của việc cắt bỏ hoàn toàn trong quá trình phẫu thuật, đồng thời khẳng định lại rằng bản thân mô u bì là một tổn thương bẩm sinh không tăng sinh.
Poddi và cộng sự (2025) đã báo cáo một kỹ thuật phẫu thuật cho u bì rìa giác mạc Độ I bao gồm cắt bỏ sau đó bôi mitomycin C (0,02%) và cố định mảnh ghép màng ối ba lớp bằng keo fibrin. Một phụ nữ 18 tuổi được theo dõi trong 2 năm không tái phát, và quan sát thấy sự bình thường hóa địa hình bề mặt giác mạc, giảm quang sai bậc cao và cải thiện thị lực tốt nhất có điều chỉnh 2).
Đối với u bì giác mạc và bề mặt nhãn cầu khổng lồ (17×14 mm), Choudhary và cộng sự (2021) đã báo cáo một kỹ thuật kết hợp ghép giác mạc lớp trước sâu trước màng Descemet và chuyển biểu mô rìa đơn giản từ mắt đối diện. Kết quả thẩm mỹ hài lòng đã đạt được đồng thời ngăn ngừa sự hình thành mộng thịt giả 4).
Ghép giác mạc lớp sử dụng thấu kính chiết xuất từ phẫu thuật SMILE cũng đã được báo cáo và đang thu hút sự chú ý như một kỹ thuật không cần giác mạc hiến tặng.
Fu và cộng sự (2024) đã thực hiện giải trình tự toàn bộ exome (WES) ở một bé trai 4 tuổi mắc hội chứng Goldenhar và xác định 5 đột biến gen (PRDM16, FAT4, POLR1C, PLEC, MED12) có thể liên quan đến tật tai nhỏ 1). Việc làm sáng tỏ cơ sở di truyền của hội chứng Goldenhar có thể góp phần vào chẩn đoán và phòng ngừa trong tương lai.
- Fu Y, Yu H, Zhang J, Zhou N. Goldenhar syndrome with limbal neoformation, microtia and skeletal deformities: a case report and literature review. BMC Ophthalmol. 2024;24:81.
- Poddi M, Romano V, Borgia A, et al. Combined Multilayered Amniotic Membrane Graft and Fibrin Glue as a Surgical Management of Limbal Dermoid Cyst. J Clin Med. 2025;14:607.
- Mitamura M, Kase S, Ohguchi T, Ishida S. A case of pterygium-like proliferation containing postoperative limbal dermoid remnants: a clinicopathological study. BMC Ophthalmol. 2021;21:12.
- Juneja A, Puthalath AS, Gupta N, Verma PK. Isolated bilateral limbal dermoid, preauricular skin tags and ametropic amblyopia. BMJ Case Rep. 2021;14:e245078.
- Abdulmannan DM. Successful Management of Limbal Dermoid in Infancy and Childhood: A Case Series. Cureus. 2022;14(3):e22835.