Hội chứng Goldenhar
Tai phụ và lỗ dò tai: Kèm theo các bất thường ở tai.
Bất thường cột sống: Kết hợp với dị dạng đốt sống.
Thiểu sản xương hàm dưới: Gây mất cân đối khuôn mặt.

Lipodermoid, còn được gọi là dermolipoma, là một u mô thừa bẩm sinh (choristoma) trên bề mặt mắt có chứa mô mỡ. U mô thừa là mô bình thường về mặt mô học nhưng nằm ở vị trí bất thường, không phải là khối u thực sự. Người ta cho rằng nó được hình thành từ mô ngoại bì bị mắc kẹt trong trung bì trong quá trình hình thành chén thị giác.
Dermoid là thuật ngữ chung cho các khối u phân tách xảy ra ở giác mạc, rìa giác mạc hoặc kết mạc, do sự bất thường trong quá trình hình thành vòm hầu thứ nhất và thứ hai trong thời kỳ phôi thai. Dermolipoma là một khối u phân tách tương tự như dermoid, nhưng đặc trưng bởi chứa nhiều thành phần mỡ hơn. Bệnh không di truyền, xảy ra lẻ tẻ và xuất hiện một bên mắt từ khi sinh ra.
Các tổn thương loạn sản chiếm 10-30% khối u kết mạc ở trẻ em, và u mỡ bì bề mặt nhãn cầu là u thượng củng mạc loạn sản phổ biến nhất ở trẻ em1). Tuổi trung bình khi chẩn đoán là 16 tuổi, với xu hướng gặp nhiều hơn ở nữ giới.
Có liên quan chặt chẽ với hội chứng Goldenhar, trong đó 32% trong số 57 trường hợp hội chứng Goldenhar có u bì hoặc u mỡ bì ở bề mặt nhãn cầu. Ngược lại, trong loạt ca u mỡ bì, 35% được xác nhận mắc hội chứng Goldenhar.
U mỡ bì là một khối u phân tách, nơi mô bình thường tồn tại ở vị trí lạc chỗ. Không có khả năng ác tính hóa và diễn tiến lành tính.
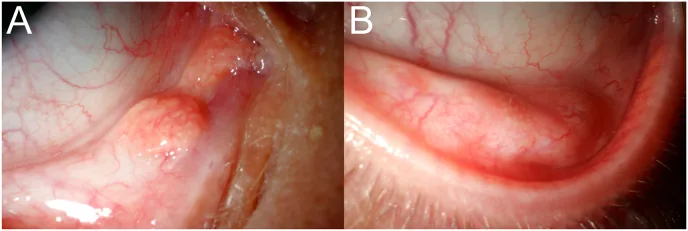
U mỡ bì là bẩm sinh, nhưng thường không có triệu chứng trong nhiều năm và có thể không được phát hiện cho đến khi trưởng thành. Thường được phát hiện lần đầu khi nâng mí mắt để trang điểm hoặc đặt kính áp tròng.
U mỡ bì xuất hiện như một khối cứng màu trắng-vàng dính vào kết mạc. Không thể di chuyển tự do, và không thể đẩy vào hốc mắt. Thường một bên, nhưng có thể hai bên.
Các dấu hiệu lâm sàng chính như sau.
| Dấu hiệu | Đặc điểm |
|---|---|
| Khối u màu trắng vàng | Cứng, có thể sờ thấy |
| Biến dạng góc ngoài mắt | Biến dạng do khối u |
| Loạn thị | Do biến dạng giác mạc |
| Lác | Hiếm khi kèm theo |
Loạn thị do bản thân u mỡ da gây ra nhẹ hơn so với u bì (dermoid). Tuy nhiên, nếu có loạn thị giác mạc, có nguy cơ nhược thị, và việc đánh giá định kỳ bằng kiểm tra thị lực và khúc xạ là rất quan trọng.
U mỡ da là một khối u bẩm sinh tách biệt có nguồn gốc từ sự lạc chỗ của ngoại bì trong quá trình phát triển phôi thai. Sự bất thường trong hình thành vòm hầu thứ nhất và thứ hai trong thời kỳ phôi thai có liên quan.
Có thể xảy ra đơn lẻ, nhưng cũng có thể xảy ra liên quan đến các hội chứng toàn thân sau đây.
Hội chứng Goldenhar
Tai phụ và lỗ dò tai: Kèm theo các bất thường ở tai.
Bất thường cột sống: Kết hợp với dị dạng đốt sống.
Thiểu sản xương hàm dưới: Gây mất cân đối khuôn mặt.
Các hội chứng liên quan khác
Ngoài ra, cũng có báo cáo về mối liên quan với khuyết tật mắt (coloboma), u xương (osteoma), u bì rìa giác mạc và liệt dây thần kinh mặt.
Cần khám tổng quát để kiểm tra các bất thường ở tai như tai phụ hoặc lỗ rò tai, bất thường cột sống, và thiểu sản xương hàm dưới. Xem phần “Nguyên nhân và Yếu tố nguy cơ” để biết chi tiết.
Vì u mỡ dạng da nằm gần bề mặt, có thể dễ dàng chẩn đoán bằng khám lâm sàng.
Trên CT/MRI, khối u xuất hiện dưới dạng khối mỡ hình lưỡi liềm hoặc hình tam giác ở phía trước điểm bám của cơ thẳng ngoài ở phần trên thái dương của nhãn cầu và phía trong tuyến lệ. Thông thường không có sự liên tục với mỡ trong nón cơ. Vì là tổn thương lành tính, nên tránh tiếp xúc với bức xạ CT càng nhiều càng tốt, đặc biệt ở trẻ em.
| Chẩn đoán phân biệt | Điểm phân biệt |
|---|---|
| Thoát vị mỡ hốc mắt | Hay gặp ở người già. To lên khi ấn |
| Nang bì | Dạng nang. Chứa dịch tiết |
| Nang tuyến lệ / sa tuyến lệ | Khu trú ở vùng tuyến lệ |
| U bạch mạch kết mạc | Màu hồng cá hồi |
| U lympho kết mạc | Màu hồng cá hồi. Người cao tuổi |
Bao gồm mô mỡ, mô collagen và các phần phụ của da (có thể bao gồm cấu trúc nang lông tuyến bã và mô tuyến lệ), được bao phủ bởi mô liên kết và biểu mô bề mặt kết mạc. Là một u bì biệt lập, nó được cấu tạo từ mô bình thường và không có khả năng ác tính hóa.
U mỡ bì nhỏ và không triệu chứng không cần điều trị. Các triệu chứng có thể được kiểm soát bằng nước mắt nhân tạo để bôi trơn hoặc thuốc nhỏ mắt chống viêm.
Phẫu thuật được xem xét trong các trường hợp sau.
Thay vì cắt bỏ hoàn toàn, phẫu thuật giảm thể tích (debulkment) là phương pháp cơ bản. Chỉ loại bỏ phần trước của khối u, loại bỏ tối đa đơn vị nang lông tuyến bã và u mỡ bì phía trước bờ hốc mắt, đồng thời bảo tồn kết mạc.
Chỉ cắt bỏ đơn thuần u da bì vùng rìa thường dẫn đến tái phát và mộng thịt giả với tần suất cao, hơn nữa do u lan vào nhu mô giác mạc nên việc cắt bỏ làm giác mạc mỏng đi. Vì vậy, nên kết hợp ghép giác mạc nông.
Nếu nhỏ và không có triệu chứng, không cần phẫu thuật và điều trị bảo tồn như nước mắt nhân tạo có thể đủ. Chỉ định phẫu thuật chỉ giới hạn trong các trường hợp ảnh hưởng đến trục thị giác, gây loạn thị, triệu chứng kích ứng dai dẳng hoặc vấn đề thẩm mỹ. Xem phần “Phương pháp điều trị tiêu chuẩn” để biết chi tiết.
U lạc chỗ (choristoma) là mô bình thường về mặt mô học nhưng nằm ở vị trí bất thường. Ngược lại, u hamartoma là khối u lành tính bao gồm hỗn hợp bất thường của các tế bào và mô thường có ở vị trí đó, và hai khái niệm này khác nhau.
Các mô cấu thành u mỡ da bao gồm cả nguồn gốc ngoại bì (tóc, da, hiếm khi răng) và nguồn gốc trung bì (mô mỡ, sụn). Đôi khi nó dính vào tuyến lệ hoặc u xương bên dưới.
U mỡ da
Mô mỡ: Chứa nhiều và là thành phần chính.
Biểu mô: Được bao phủ bởi biểu mô bề mặt liên tục với kết mạc.
Phần phụ: Có thể bao gồm cấu trúc nang lông tuyến bã và mô tuyến lệ.
U bì
Mô liên kết: Chủ yếu là mô liên kết collagen giống như lớp hạ bì.
Biểu mô: Được cấu tạo bởi biểu mô thượng bì.
Bên trong: Chứa đầy các sợi collagen, bao gồm tuyến bã nhờn, nang lông và tuyến mồ hôi.
Cả hai đều là u tách rời nên được cấu tạo bởi mô bình thường, không có khả năng ác tính hóa.
Trong phẫu thuật cắt bỏ u mỡ da vùng rìa truyền thống, tái phát sau cắt bỏ đơn giản và hình thành mộng thịt giả là những thách thức. Trong những năm gần đây, tính hữu ích của mảnh ghép giác mạc lớp trong tái tạo bề mặt sau cắt bỏ đã được báo cáo.
Roels (2024) đã thực hiện ghép mảnh giác mạc lớp trước sau khi rạch giác mạc củng mạc lớp trên ba trường hợp u mỡ da vùng rìa (4, 18 và 8 tuổi, tất cả đều là nữ). Xét nghiệm bệnh lý xác nhận u mỡ da lành tính ở tất cả các trường hợp. Loạn thị giác mạc giảm từ 2,75D xuống 0,75D ở trường hợp 1, và ổn định ở 1,75D ở trường hợp 2. Trường hợp 3 có nhược thị nặng từ trước, và phẫu thuật chỉ được thực hiện vì mục đích thẩm mỹ. Ở tất cả các trường hợp, mảnh ghép giác mạc sau phẫu thuật trong suốt, không có viêm hoặc khuyết tật biểu mô, và không quan sát thấy tái phát hoặc hình thành mộng thịt trong thời gian theo dõi1).
Báo cáo này chỉ ra rằng độ sâu, kích thước và vị trí tổn thương là các yếu tố quan trọng trong lập kế hoạch phẫu thuật, và gợi ý khả năng đạt được kết quả giải phẫu và thị giác tuyệt vời khi sử dụng mảnh ghép giác mạc bổ trợ1).