Mống mắt
Đồng tử hình lỗ khóa: Khiếm khuyết thường nằm ở phía dưới mũi, làm đồng tử biến dạng hình lỗ khóa.
Lệch về phía dưới tai: Đôi khi xảy ra ở vị trí không điển hình.

Coloboma bắt nguồn từ tiếng Hy Lạp có nghĩa là “khuyết tật”, là bệnh bẩm sinh do khe phôi không đóng kín, gây ra khuyết tật mô ở nhiều vùng khác nhau của mắt. Có thể xảy ra ở mí mắt, mống mắt, thủy tinh thể, thể mi, màng mạch, võng mạc và thần kinh thị giác. Khuyết tật thường nằm ở phía dưới mũi và thường kèm theo mắt nhỏ.
Tỷ lệ mắc bệnh ước tính 0,5–2,2 ca trên 10.000 ca sinh. Tại Hoa Kỳ, khoảng 2,6 ca trên 10.000 ca sinh 4), tại châu Âu, 4–19 ca trên 100.000 ca sinh 6). Chiếm khoảng 11% các trường hợp mù lòa ở trẻ em, tỷ lệ chẩn đoán di truyền dưới 30% 6). Tỷ lệ mắc coloboma mí mắt là 0,2–0,8 ca trên 10.000 ca sinh. Tỷ lệ trong các dị tật mắt bẩm sinh là 0,07%, ở trẻ em khiếm thị là 3,2–11,2%.
Coloboma có hai loại: điển hình và không điển hình. Coloboma điển hình do khe phôi không đóng kín, nằm ở phía dưới mũi; coloboma không điển hình xảy ra ở các vị trí khác và có cơ chế phát sinh khác.
Mã ICD-10: Q10.3 (mí mắt), Q13.0 (mống mắt), Q12.2 (thủy tinh thể), H47.319 (thần kinh thị giác), Q14.8 (màng mạch và võng mạc).
Có cả hai dạng: lẻ tẻ và di truyền. Nhiều kiểu di truyền đã được báo cáo, bao gồm trội trên nhiễm sắc thể thường, lặn trên nhiễm sắc thể thường và liên kết X. Một số gen nguyên nhân như PAX2, CHD7, FZD5 đã được xác định, nhưng tỷ lệ chẩn đoán gen dưới 30% 6). Nếu có tiền sử gia đình, nên tư vấn di truyền.
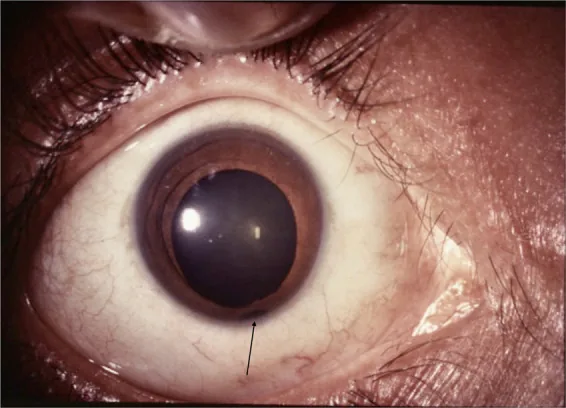
Thị lực thay đổi rất nhiều, từ không có cảm nhận ánh sáng đến bình thường, tùy thuộc vào vị trí và mức độ khuyết tật.
U nhãn cầu biểu hiện các dấu hiệu đặc trưng ở từng phần của mắt.
Mống mắt
Đồng tử hình lỗ khóa: Khiếm khuyết thường nằm ở phía dưới mũi, làm đồng tử biến dạng hình lỗ khóa.
Lệch về phía dưới tai: Đôi khi xảy ra ở vị trí không điển hình.
Màng mạch và võng mạc
Tổn thương màu trắng vàng: Khuyết hình tròn đến hình quạt, ranh giới rõ, để lộ củng mạc.
Nguy cơ bong võng mạc: Tỷ lệ mắc 23–40%7). Cần theo dõi định kỳ.
Thần kinh thị giác và thể thủy tinh
Lõm đĩa thị giác mở rộng: Từ một mắt đến hai mắt, mức độ khác nhau.
Dẹt vùng xích đạo thể thủy tinh: Xảy ra do thiếu hụt dây chằng Zinn. Quan sát được dưới giãn đồng tử.
Mi mắt
Khuyết mi trên phía trong: Khuyết tổ chức toàn bộ chiều dày.
Kết hợp dị tật toàn thân: Có thể gặp đơn độc nhưng thường kèm dị tật toàn thân.
U nguyên bào mạch mi (coloboma thể mi) hiếm khi xảy ra đơn độc, thường liên tục với u nguyên bào mạch màng mạch lớn.
Thị lực dao động từ không có cảm giác ánh sáng đến bình thường. Nếu chỉ là u nguyên bào mạch mống mắt khu trú, thị lực thường được bảo tồn. Nếu liên quan đến hoàng điểm hoặc thần kinh thị giác, thị lực thường kém.
Nguyên nhân chính của u nguyên bào mạch (coloboma) là sự đóng không hoàn toàn của khe phôi thai.
Khe phôi thai (khe mắt) hình thành vào tuần thứ 4 của thai kỳ và hoàn thiện vào tuần thứ 5. Quá trình đóng bắt đầu từ tuần thứ 6 và kết thúc vào tuần thứ 7. Nếu quá trình đóng này bị cản trở vì một nguyên nhân nào đó, u nguyên bào mạch sẽ phát sinh. Vai trò của vitamin A cũng được ghi nhận.
Một số gen liên quan đến sự hình thành coloboma đã được xác định.
| Gen | Bệnh/kiểu hình liên quan |
|---|---|
| PAX2 | Hội chứng thận-coloboma5) |
| CHD7 | Hội chứng CHARGE |
| FZD5 | OC có triệu chứng + vi mạc6) |
| TENM3 | MCOPS15 (vi mạc + chậm phát triển)8) |
| FAT1 | U mạch + bệnh thận9) |
| YAP1 | Liên quan đến u mạch |
| ABCB6 | Liên quan đến u nguyên bào mạch |
| SALL2 | Liên quan đến u nguyên bào mạch |
U nguyên bào mạch có thể kết hợp với các hội chứng toàn thân sau:
Đây là hội chứng dị tật bẩm sinh nhiều cơ quan do đột biến gen CHD7. Tên gọi là viết tắt của các chữ cái đầu: U nhãn cầu (C), Bệnh tim (H), Hẹp lỗ mũi sau (A), Chậm tăng trưởng và phát triển (R), Giảm sản cơ quan sinh dục (G), và Bất thường tai (E). Chẩn đoán dựa trên sự kết hợp các triệu chứng này.
Các xét nghiệm di truyền toàn diện như giải trình tự toàn bộ exome (WES) được thực hiện, nhưng tỷ lệ chẩn đoán vẫn dưới 30% 6).
U bệnh (coloboma) cần được phân biệt với các bệnh sau đây tùy theo vị trí.
| Vị trí | Bệnh cần phân biệt chính |
|---|---|
| Mi mắt | Hội chứng dải ối, chấn thương |
| Mống mắt | Vô mống mắt, rách mống mắt do chấn thương |
| Thần kinh thị giác | Hội chứng hoa bìm bìm, giảm sản thần kinh thị giác |
Không có phương pháp điều trị triệt để cho u mắt (coloboma), chủ yếu là điều trị triệu chứng và quản lý biến chứng tùy theo vị trí.
Castilla-Martinez và cộng sự (2024) đã kết hợp phẫu thuật đục thủy tinh thể bằng laser femtosecond (FLACS) và tạo hình đồng tử, đồng thời đặt CTR cho một trường hợp coloboma mống mắt, thể thủy tinh và dây chằng Zinn kèm đục thủy tinh thể. Thị lực sau phẫu thuật cải thiện lên logMAR 0,24).
Trong coloboma thần kinh thị, do sự phát triển không hoàn chỉnh của lamina cribrosa, động mạch và tĩnh mạch trung tâm võng mạc đã phân nhánh phía sau gai thị, và các mạch máu võng mạc xuất phát từ nhiều vị trí ở rìa gai thị. Phía dưới gai thị thường thấy teo hắc võng mạc do đóng khe phôi không hoàn toàn.
Bong võng mạc do rách được điều trị bằng phẫu thuật cắt dịch kính. Các kỹ thuật phẫu thuật như đính võng mạc kết hợp keo fibrin7) hoặc quang đông nội nhãn + bơm khí gas3) đã được báo cáo. Với bong mạc thanh dịch, một số trường hợp tự thoái lui, phác đồ điều trị được quyết định riêng cho từng bệnh nhân.
Cốc mắt được hình thành từ ngoại bì thần kinh vào tuần thứ 4 của thai kỳ. Ở mặt bụng của cốc mắt xuất hiện khe phôi (khe cốc mắt), nơi động mạch thủy tinh thể đi qua. Khe này hoàn thiện vào tuần thứ 5 và bắt đầu đóng từ tuần thứ 6. Quá trình đóng bắt đầu từ vùng xích đạo, tiến dần về phía trước (phía mống mắt) và phía sau (phía thần kinh thị giác), hoàn tất vào tuần thứ 7.
Quá trình đóng có sự tham gia của chuyển đổi biểu mô-trung mô (EMT). Các tế bào biểu mô võng mạc thần kinh ở rìa khe phôi phân giải màng đáy, thu được tính chất trung mô và hợp nhất. Nếu quá trình này bị rối loạn, sẽ dẫn đến coloboma.
Gen FZD5 mã hóa thụ thể của con đường tín hiệu Wnt. Các đột biến giảm chức năng của FZD5 gây ra bất thường tín hiệu Wnt, dẫn đến đóng khe phôi không hoàn toàn và giác mạc nhỏ 6).
Tế bào mào thần kinh (NCC) cũng tham gia vào sự phát triển của coloboma. NCC biệt hóa thành mô trung mô quanh cốc mắt và đóng vai trò quan trọng trong quá trình đóng khe phôi 2). Rối loạn di chuyển của NCC gây ra bất thường phát triển mống mắt và hắc mạc.
Cortes-Gonzalez và cộng sự (2024) đã báo cáo rằng đột biến sai nghĩa đồng hợp tử (p.M160V) của FZD5 gây ra u nhãn cầu có triệu chứng và giác mạc nhỏ6). Đột biến này thể hiện kiểu di truyền lặn và phân tích chức năng xác nhận rằng sự hoạt hóa phụ thuộc phối tử của con đường tín hiệu Wnt bị suy giảm. Tỷ lệ chẩn đoán di truyền của u nhãn cầu dưới 30%, và việc xác định các gen gây bệnh mới được kỳ vọng sẽ góp phần cải thiện chẩn đoán.
Zhou và cộng sự (2022) đã báo cáo rằng đột biến dị hợp tử phức hợp của gen TENM3 gây ra MCOPS15 (vi giác mạc, u mạch mạc mống mắt, chậm phát triển toàn thể)8). TENM3 mã hóa một protein xuyên màng tham gia vào quá trình kết dính tế bào và phát triển thần kinh.
Esmaeilzadeh và cộng sự (2022) đã báo cáo rằng đột biến gen FAT1 được xác định trong một gia đình người Iran mắc cả u mống mắt và bệnh thận9). FAT1 là một thành viên của siêu họ cadherin liên quan đến tính phân cực tế bào và sự hình thành mô.
Hu và cộng sự (2024) đã báo cáo rằng đột biến dịch khung c.76delG của PAX2 được xác định trong một gia đình mắc bệnh xơ cứng cầu thận khu trú từng đoạn (FSGS)5). Phát hiện này cho thấy phổ kiểu hình của hội chứng thận-u nhãn (renal coloboma syndrome) rộng hơn so với suy nghĩ trước đây.
Jain và cộng sự (2024) đã báo cáo một trường hợp bong võng mạc liên quan đến u nhãn cầu được điều trị bằng phẫu thuật tái tạo võng mạc kết hợp keo fibrin 7). Kỹ thuật này bôi keo fibrin xung quanh lỗ rách võng mạc ở rìa u nhãn cầu để tăng cường độ kết dính, và thị lực cuối cùng được cải thiện lên 20/50.
Ratra và cộng sự (2023) đã báo cáo điều trị thành công một trường hợp u màng mạch không điển hình kèm lỗ rò củng mạc sau chấn thương bằng phẫu thuật cắt dịch kính + quang đông nội nhãn + chèn khí gas 3).
Scemla và cộng sự (2021) đã báo cáo một trường hợp nam 19 tuổi bị lọc qua củng mạc tại vị trí u màng mạch dẫn đến nhãn áp thấp (4 mmHg)1). Kính hiển vi sinh học siêu âm xác nhận khiếm khuyết củng mạc. Bệnh nhân hồi phục tự nhiên sau 6 tuần, duy trì nhãn áp 11 mmHg và thị lực 1.0.