
U màng đệm gai thị
Các điểm chính tóm tắt
Phần tiêu đề “Các điểm chính tóm tắt”1. U nguyên bào thần kinh thị giác là gì?
Phần tiêu đề “1. U nguyên bào thần kinh thị giác là gì?”U nguyên bào thần kinh thị giác là một bất thường bẩm sinh biểu hiện bằng sự mở rộng bất thường của đĩa thị giác và một chỗ lõm trắng rõ ràng. Xảy ra do đóng không hoàn toàn khe thị giác (khe phôi) vốn đóng vào tuần thứ 7 của thai kỳ. Các mạch máu võng mạc không bắt nguồn từ một điểm duy nhất mà từ nhiều vị trí khác nhau trên mép hoặc trong lòng chỗ lõm.
Khi sự đóng không hoàn toàn của khe thị giác chỉ giới hạn ở phần sau (phía dây thần kinh thị giác), sẽ xảy ra u nguyên bào thần kinh thị giác. Nếu có sự đóng không hoàn toàn rộng hơn từ trước ra sau, sẽ hình thành một phổ của u nguyên bào mống mắt–hắc mạc. Trong toàn bộ phổ u nguyên bào, u nguyên bào thần kinh thị giác tương ứng với đầu sau của sự đóng không hoàn toàn khe thị giác và là một phần của phổ liên tục từ u nguyên bào mống mắt (đầu trước), nhưng cũng tồn tại dạng khu trú chỉ ở đĩa thị giác.
Mã ICD-10 là H47.319 (dây thần kinh thị giác).
Cần phân biệt với hội chứng morning glory. Trong hội chứng morning glory, có mô thần kinh đệm tăng sinh ở trung tâm đĩa thị giác và các mạch máu chạy tỏa tròn. Trong u nguyên bào thần kinh thị giác, không có tăng sinh thần kinh đệm, chỗ lõm chiếm ưu thế ở phía dưới và các mạch máu bắt nguồn từ nhiều vị trí khác nhau trên mép hoặc trong lòng chỗ lõm, giúp phân biệt.
U nguyên bào thần kinh thị giác biểu hiện lõm trắng rõ ràng chiếm ưu thế phía dưới, và các mạch máu bắt nguồn từ nhiều vị trí khác nhau trên mép hoặc trong lòng chỗ lõm. Không có tăng sinh thần kinh đệm. Trong hội chứng morning glory, có mô thần kinh đệm tăng sinh ở trung tâm đĩa thị giác và các mạch máu chạy tỏa tròn từ ngoại vi đĩa. Cả hai đều là bất thường bẩm sinh của đĩa thị giác, nhưng có thể phân biệt qua khám đáy mắt.
2. Triệu chứng chính và dấu hiệu lâm sàng
Phần tiêu đề “2. Triệu chứng chính và dấu hiệu lâm sàng”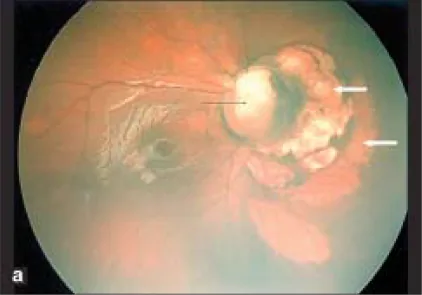
Triệu chứng chủ quan
Phần tiêu đề “Triệu chứng chủ quan”Thị lực được quyết định bởi việc bó sợi thần kinh thị giác - hoàng điểm có bị cuốn vào u nguyên bào hay không và mức độ. Thị lực dao động từ trên 1,0 đến kém, nhưng thường thị lực giảm ngay cả khi hoàng điểm không bị tổn thương do bất thường thần kinh thị giác.
- Giảm thị lực: Phụ thuộc vào mức độ cuốn vào của bó sợi thần kinh thị giác - hoàng điểm. Ở những trường hợp thị lực kém, có thể xuất hiện lác do nhược thị.
- Khiếm khuyết thị trường: Thường xảy ra khiếm khuyết thị trường phía trên tương ứng với u nguyên bào ở phần dưới gai thị.
- Lác: Ở những trường hợp thị lực kém, có thể xuất hiện lác do nhược thị thứ phát.
Dấu hiệu đáy mắt
Phần tiêu đề “Dấu hiệu đáy mắt”Ở đáy mắt, xảy ra khuyết tật ở gai thị và hắc võng mạc ở phần dưới nhãn cầu. Kèm theo bất thường đường đi của mạch máu, và do động mạch trung tâm võng mạc phân nhánh phía sau gai thị, nhiều động mạch võng mạc trông như xuất phát từ gai thị. Rìa trên của gai thị thường còn lại, và ngay cả khi toàn bộ gai thị bị lõm, điển hình là phần dưới sâu hơn phần trên.
Vùng gai thị bị lõm, gai thị không có hoặc thiếu một phần, hắc mạc xung quanh, biểu mô sắc tố võng mạc và củng mạc mỏng. Phía dưới chỗ lõm vùng gai thị, có teo hắc võng mạc và hình ảnh vân do đóng không hoàn toàn khe hở phôi thai.
Phân loại
Phần tiêu đề “Phân loại”U nguyên bào thần kinh thị giác được phân loại theo mức độ lan rộng như sau.
- Thể u nguyên bào thần kinh thị giác đơn thuần: Do đóng không hoàn toàn khu trú phần sau của khe hở mắt.
- Thể kết hợp u nguyên bào hắc võng mạc: Cho thấy đóng không hoàn toàn khe hở mắt trên diện rộng hơn.
- Loại kết hợp u mống mắt-thể mi: Loại rộng liên tục từ đầu trước đến đầu sau.
- U Fuchs: Loại nhẹ, cho thấy tổn thương teo giống hình nón dưới gai thị. Thị lực thường được bảo tồn tương đối.
Biến chứng
Phần tiêu đề “Biến chứng”Biến chứng mắt
Phần tiêu đề “Biến chứng mắt”- Thường kết hợp với u mống mắt và u màng mạch.
- Khi kết hợp với u màng mạch và vùng lõm rộng, có thể biểu hiện mắt nhỏ.
- Bong võng mạc dịch kính: Có thể xảy ra ngay cả với u đĩa thị đơn thuần.
- Bong võng mạc do rách: Có thể xảy ra thứ phát trong các trường hợp u võng mạc-màng mạch phức tạp.
- Nhãn áp thấp do lọc qua củng mạc: Đã có báo cáo về trường hợp rò rỉ thủy dịch qua khuyết củng mạc 7).
3. Nguyên nhân, Dịch tễ học, Yếu tố nguy cơ
Phần tiêu đề “3. Nguyên nhân, Dịch tễ học, Yếu tố nguy cơ”Dịch tễ học
Phần tiêu đề “Dịch tễ học”Tỷ lệ hiện mắc được báo cáo là 3–8/100.000. Một mắt và hai mắt được cho là tương đương nhau, hầu hết là trường hợp lẻ tẻ, nhưng thường có tiền sử gia đình. Nhiều kiểu di truyền đã được báo cáo như trội nhiễm sắc thể thường, lặn nhiễm sắc thể thường và liên kết X 4).
Tỷ lệ chẩn đoán di truyền cho toàn bộ u mắt dưới 30% 5). Nhiều trường hợp lẻ tẻ không xác định được đột biến gen, và được cho là có sự tham gia của các yếu tố môi trường và nhiều gen điều chỉnh.
Cơ chế hình thành
Phần tiêu đề “Cơ chế hình thành”Khe hở phôi (khe hở mắt) xảy ra vào tuần thứ 4 của thai kỳ khi mắt hình thành từ ngoại bì thần kinh ở mặt bụng. Hoàn thành vào tuần thứ 5, và quá trình đóng bắt đầu vào tuần thứ 6. Quá trình đóng tiến triển từ vùng xích đạo về phía trước (phía mống mắt) và phía sau (phía thần kinh thị giác), hoàn thành vào tuần thứ 7. Nếu quá trình đóng phía sau không hoàn toàn và khu trú, sẽ xảy ra u thần kinh thị giác.
Gen liên quan
Phần tiêu đề “Gen liên quan”| Gen | Bệnh liên quan | Ghi chú |
|---|---|---|
| PAX2 | Hội chứng u đại tràng thận (renal coloboma syndrome) | Tham gia vào quyết định mặt bụng của mắt và đóng khe phôi1) |
| CHD7 | Hội chứng CHARGE | Nhiễm sắc thể 8 (8q12.2), bệnh hiếm được chỉ định |
| FZD5 | U đại tràng có triệu chứng + vi mạc giác mạc | Thụ thể của con đường tín hiệu Wnt2) |
Biến chứng toàn thân
Phần tiêu đề “Biến chứng toàn thân”U đại tràng đĩa thị giác có thể kết hợp với các hội chứng toàn thân sau.
- Hội chứng CHARGE: Hội chứng dị tật đa cơ quan lấy tên từ các chữ cái đầu: U nguyên bào mạch (C), Dị tật tim (H), Hẹp lỗ mũi sau (A), Chậm phát triển (R), Giảm sản cơ quan sinh dục (G), Dị tật tai (E). Gen gây bệnh là CHD7, được công nhận là bệnh hiếm gặp được chỉ định.
- Hội chứng Aicardi: Đặc trưng bởi thiểu sản thể chai, động kinh và chậm phát triển tâm thần. Thường gặp ở bé gái. U nguyên bào mạch thường xuất hiện dưới dạng nhiều khoảng trống (lacunae) ở hắc mạc và võng mạc.
- Hội chứng u nguyên bào mạch thận: Do đột biến gen PAX2. Kết hợp với dị tật đường tiết niệu và thận. Cần theo dõi chức năng thận lâu dài. Đột biến dịch khung c.76delG trên PAX2 đã được xác định trong các gia đình mắc bệnh xơ cứng cầu thận khu trú từng đoạn (FSGS), cho thấy phổ kiểu hình rộng hơn so với suy nghĩ trước đây 1).
U nguyên bào mạch đĩa thị có thể kết hợp với các hội chứng toàn thân như Hội chứng CHARGE (đột biến CHD7, dị tật đa cơ quan, bệnh hiếm gặp được chỉ định), Hội chứng Aicardi (thiểu sản thể chai, động kinh, ưu thế nữ), và Hội chứng u nguyên bào mạch thận (đột biến PAX2, dị tật thận và đường tiết niệu). Trong trường hợp hai mắt hoặc có dấu hiệu toàn thân, khuyến cáo tham vấn nhi khoa và tư vấn di truyền.
4. Chẩn đoán và Phương pháp Xét nghiệm
Phần tiêu đề “4. Chẩn đoán và Phương pháp Xét nghiệm”Phương pháp Chẩn đoán
Phần tiêu đề “Phương pháp Chẩn đoán”Chẩn đoán có thể thực hiện chỉ bằng soi đáy mắt. Một hõm trắng có ranh giới rõ ở phần dưới của đĩa thị và bất thường đường đi của mạch máu đặc trưng (nhiều mạch máu xuất phát từ bờ hõm hoặc trong hõm) là các điểm chính để chẩn đoán. Để xác nhận, sử dụng siêu âm, MRI, CT và chụp cắt lớp quang học (OCT).
Mặc dù hầu hết các trường hợp là lẻ tẻ, nhưng có thể có tiền sử gia đình, do đó cần hỏi kỹ tiền sử gia đình.
Để phát hiện các dị tật nội sọ kết hợp (như thiểu sản thể chai), cần chụp MRI/CT sọ não. Tham vấn nhi khoa được thực hiện để kiểm tra các biến chứng toàn thân như Hội chứng CHARGE hoặc Hội chứng Aicardi.
Xét nghiệm
Phần tiêu đề “Xét nghiệm”| Xét nghiệm | Mục đích |
|---|---|
| Khám đáy mắt (có giãn đồng tử) | Đánh giá hình thái đĩa thị, đường đi mạch máu và bong võng mạc |
| OCT (Chụp cắt lớp quang học) | Đánh giá chi tiết cấu trúc đĩa thị và hoàng điểm |
| Siêu âm (siêu âm chế độ B) | Phát hiện bong võng mạc trong trường hợp khó quan sát đáy mắt |
| Kiểm tra thị trường | Đánh giá mô hình khiếm khuyết thị trường (ví dụ: khiếm khuyết thị trường trên) |
| MRI sọ não | Phát hiện biến chứng thần kinh trung ương như bất sản thể chai và thoát vị não |
| Siêu âm thận | Tầm soát hội chứng u mạch thận |
| Xét nghiệm di truyền | Tìm kiếm đột biến ở PAX2, CHD7, v.v. (trong trường hợp hai bên và có hội chứng) |
Chẩn đoán phân biệt
Phần tiêu đề “Chẩn đoán phân biệt”| Bệnh cần chẩn đoán phân biệt | Điểm phân biệt |
|---|---|
| Hội chứng morning glory (morning glory syndrome) | Mô thần kinh đệm ở trung tâm gai thị, mạch máu chạy hình nan hoa. U nguyên bào mạch máu có chỗ lõm ưu thế phía dưới và không có tăng sinh thần kinh đệm |
| U nhú quanh gai thị (peripapillary staphyloma) | Phồng ra sau của củng mạc bao quanh gai thị. U nguyên bào mạch máu là khuyết tật của chính gai thị |
| PFV/PHPV gai thị (tồn tại động mạch thủy tinh thể nguyên thủy) | Kèm theo dây dịch kính và nếp gấp võng mạc. Khác với u nguyên bào mạch máu ở hình ảnh đáy mắt |
| Gai thị to (megalopapilla) | Đường kính gai thị lớn nhưng hình thái gần bình thường. Không có lõm hoặc bất thường đường đi mạch máu5) |
| Thiểu sản thần kinh thị giác | Gai thị nhỏ (tỷ lệ DM/DD ≥ 3,2). U nguyên bào mạch máu làm gai thị to và lõm |
| Teo thần kinh thị giác do glôcôm | Lõm tiến triển và tăng nhãn áp. U nguyên bào mạch máu không tiến triển và nhãn áp bình thường |
5. Phương pháp điều trị tiêu chuẩn
Phần tiêu đề “5. Phương pháp điều trị tiêu chuẩn”U nhú thị giác là một bất thường cấu trúc bẩm sinh và không có phương pháp điều trị triệt để. Điều trị chủ yếu là điều trị triệu chứng tùy theo sự hiện diện và loại biến chứng.
Theo dõi
Phần tiêu đề “Theo dõi”Vì là bất thường bẩm sinh không tiến triển, nếu không có biến chứng như bong võng mạc thanh dịch, việc khám đáy mắt định kỳ được tiếp tục. Ở trẻ em, khuyến cáo khám soi đáy mắt với đồng tử giãn mỗi 6 tháng đến 1 năm.
Xử trí bong võng mạc thanh dịch
Phần tiêu đề “Xử trí bong võng mạc thanh dịch”Không có quan điểm thống nhất về điều trị bong võng mạc thanh dịch, và đã có báo cáo về các trường hợp tự thoái lui. Có thể theo dõi trong vài tháng. Nếu không cải thiện sau theo dõi, can thiệp phẫu thuật sẽ được xem xét.
Người ta cho rằng cơ chế dịch kính đi vào khoang dưới võng mạc do bất thường cấu trúc của vùng lõm, và cũng có khả năng dịch não tủy đi vào qua sự thông nối giữa lõm và khoang dưới nhện.
Xử trí bong võng mạc do rách
Phần tiêu đề “Xử trí bong võng mạc do rách”Đối với bong võng mạc do rách, tiến hành cắt dịch kính và quang đông xung quanh vùng lõm. Tiên lượng thị lực sau phẫu thuật không nhất thiết tốt.
Kỹ thuật tái gắn võng mạc bằng keo fibrin đã được báo cáo cho bong võng mạc liên quan đến u nhú, trong đó keo fibrin được bôi xung quanh vết rách võng mạc ở rìa u nhú để tăng cường kết dính 3). Một số trường hợp đã cải thiện thị lực cuối cùng lên 20/50.
Điều trị nhược thị
Phần tiêu đề “Điều trị nhược thị”Trong các trường hợp thị lực kém, đặc biệt là một bên, tiến hành chỉnh khúc xạ và liệu pháp che mắt (che mắt lành). Can thiệp sớm ở trẻ em rất quan trọng. Tuy nhiên, trong trường hợp thị lực kém do bất thường cấu trúc của chính dây thần kinh thị giác, hiệu quả của điều trị nhược thị bị hạn chế.
Quản lý toàn thân
Phần tiêu đề “Quản lý toàn thân”- Trường hợp có hội chứng CHARGE: cần quản lý đa chuyên khoa với phẫu thuật tim, tai mũi họng, nội tiết, v.v.
- Hội chứng thận-u nguyên bào võng mạc: theo dõi chức năng thận dài hạn.
- Tư vấn di truyền: được khuyến nghị trong trường hợp hai mắt hoặc có hội chứng.
Bong võng mạc thanh dịch có thể tự thoái lui, do đó trước tiên cần theo dõi trong vài tháng. Đối với bong võng mạc do rách, thực hiện cắt dịch kính và quang đông xung quanh vùng lõm. Gần đây, có báo cáo về tăng cường kết dính bằng keo fibrin. Tuy nhiên, tiên lượng thị lực sau phẫu thuật không phải lúc nào cũng tốt.
6. Sinh lý bệnh và cơ chế phát sinh chi tiết
Phần tiêu đề “6. Sinh lý bệnh và cơ chế phát sinh chi tiết”Quá trình đóng khe hở phôi thai
Phần tiêu đề “Quá trình đóng khe hở phôi thai”Chén thị giác hình thành từ ngoại bì thần kinh vào tuần thứ 4 của thai kỳ. Một khe hở phôi thai (khe hở chén thị giác) xuất hiện ở mặt bụng của chén thị giác, và động mạch thủy tinh thể đi qua. Khe hở này hoàn thành vào tuần thứ 5, và quá trình đóng bắt đầu từ tuần thứ 6. Sự đóng bắt đầu gần xích đạo và tiến triển về phía trước (phía mống mắt) và phía sau (phía thần kinh thị giác), hoàn thành vào tuần thứ 7. Sự đóng không hoàn toàn ở phía sau khu trú gây ra u nguyên bào võng mạc thần kinh thị giác.
Quá trình đóng có sự tham gia của chuyển đổi biểu mô-trung mô (EMT). Các tế bào biểu mô thần kinh võng mạc ở rìa khe hở phôi thai phân hủy màng đáy, thu được kiểu hình trung mô và hợp nhất. Rối loạn quá trình này gây ra u nguyên bào võng mạc6).
Cơ chế phân tử
Phần tiêu đề “Cơ chế phân tử”Gen PAX2 tham gia vào việc xác định mặt bụng của mắt và được cho là có liên quan đến việc đóng khe hở phôi thai. Đột biến PAX2 gây ra hội chứng thận-u nguyên bào võng mạc. Đột biến dịch khung c.76delG trên PAX2 đã được xác định trong một gia đình mắc FSGS, và kiểu hình của hội chứng thận-u nguyên bào võng mạc rộng hơn so với suy nghĩ trước đây1).
Gen FZD5 mã hóa một thụ thể của con đường tín hiệu Wnt. Các đột biến mất chức năng làm suy yếu sự hoạt hóa phụ thuộc phối tử của tín hiệu Wnt, dẫn đến đóng khe hở phôi thai không hoàn toàn và vi giác mạc. Tuân theo kiểu di truyền lặn2).
Gen CHD7 mã hóa yếu tố tái cấu trúc nhiễm sắc và tham gia vào sự biệt hóa và di chuyển của tế bào mào thần kinh. Đột biến gây ra hội chứng CHARGE.
Cơ chế bong võng mạc thanh dịch
Phần tiêu đề “Cơ chế bong võng mạc thanh dịch”Người ta cho rằng các bất thường cấu trúc ở vùng lõm gây ra sự tràn dịch kính vào khoang dưới võng mạc. Khả năng dịch não tủy chảy vào qua sự thông nối giữa lõm và khoang dưới nhện cũng đã được đề xuất, và đây được coi là một trong những lý do khiến việc điều trị bong võng mạc thanh dịch trở nên khó khăn.
Tiên lượng và Diễn tiến
Phần tiêu đề “Tiên lượng và Diễn tiến”U nhú thị giác dạng coloboma là một dị tật bẩm sinh cố định, không tiến triển. Biến chứng bong võng mạc là yếu tố chính làm xấu tiên lượng thị lực. Ngay cả sau phẫu thuật cắt dịch kính cho bong võng mạc do rách, tiên lượng thị lực thường không khả quan.
7. Nghiên cứu mới nhất và Triển vọng tương lai
Phần tiêu đề “7. Nghiên cứu mới nhất và Triển vọng tương lai”Mở rộng phổ kiểu hình của đột biến PAX2
Phần tiêu đề “Mở rộng phổ kiểu hình của đột biến PAX2”Hu và cộng sự (2024) đã báo cáo việc xác định đột biến dịch khung c.76delG trên gen PAX2 trong một gia đình mắc bệnh xơ cầu thận phân đoạn khu trú (FSGS) 1). Phổ kiểu hình của hội chứng coloboma thận rộng hơn so với suy nghĩ trước đây, và tầm quan trọng của việc sàng lọc chức năng thận trong các trường hợp coloboma đĩa thị giác một lần nữa được nhấn mạnh. Điều này gợi ý mở rộng chỉ định đánh giá chức năng thận ở bệnh nhân coloboma.
FZD5 và bất thường tín hiệu Wnt
Phần tiêu đề “FZD5 và bất thường tín hiệu Wnt”Cortes-Gonzalez và cộng sự (2024) đã báo cáo rằng đột biến sai nghĩa đồng hợp tử trên FZD5 (p.M160V) gây ra coloboma mắt có triệu chứng và vi mạc 2). Phân tích chức năng xác nhận rằng kiểu di truyền lặn làm suy giảm sự hoạt hóa tín hiệu Wnt phụ thuộc phối tử. Tỷ lệ chẩn đoán di truyền của coloboma dưới 30%, và việc xác định các gen gây bệnh mới được kỳ vọng sẽ góp phần cải thiện chẩn đoán.
Kỹ thuật phẫu thuật mới cho bong võng mạc
Phần tiêu đề “Kỹ thuật phẫu thuật mới cho bong võng mạc”Jain và cộng sự (2024) đã báo cáo thực hiện phẫu thuật tái định vị võng mạc bằng keo fibrin cho bong võng mạc liên quan đến coloboma, với cải thiện thị lực cuối cùng lên 20/50 3). Kỹ thuật bôi keo fibrin xung quanh vết rách võng mạc ở rìa coloboma để tăng cường kết dính là một lựa chọn bổ trợ đầy hứa hẹn cho phẫu thuật cắt dịch kính thông thường kết hợp quang đông. Tích lũy số ca và xác minh kết quả dài hạn là những thách thức trong tương lai.
8. Tài liệu tham khảo
Phần tiêu đề “8. Tài liệu tham khảo”-
Hu X, Lin W, Luo Z, Zhong Y, Xiao X, Tang R. Frameshift Mutation in PAX2 Related to FSGS. Mol Genet Genomic Med. 2024;12:e70006.
-
Cortes-Gonzalez V, Rodriguez-Morales M, Ataliotis P, et al. Homozygosity for a hypomorphic mutation in FZD5 causes syndromic ocular coloboma with microcornea. Hum Genet. 2024;143:1509-1521.
-
Jain KS, Upadhyaya A, Raval VR. Fibrin-glue-assisted retinopexy for coloboma-associated retinal detachment. Indian J Ophthalmol. 2024.
-
Pang CP, Lam DS. Differential occurrence of mutations causative of eye anomalies in families and sporadic patients with ocular coloboma. Hum Mutat. 2005;25(4):330.
-
Onwochei BC, Simon JW, Bateman JB, Couture KC, Mir E. Ocular colobomata. Surv Ophthalmol. 2000;45(3):175-194.
-
Chang L, Blain D, Bertuzzi S, Brooks BP. Uveal coloboma: clinical and basic science update. Curr Opin Ophthalmol. 2006;17(5):447-470.
-
Scemla B, Duroi Q, Duraffour P, Souedan V, Brezin AP. Transscleral filtration revealing a chorioretinal coloboma. Am J Ophthalmol Case Rep. 2021;21:101003.
