Hormone tăng trưởng
Tần suất: Cần thiết ở khoảng 70% bệnh nhân ONH.
Chỉ định: Bắt đầu khi xác nhận thiếu hụt hormone tăng trưởng.

Giảm sản thần kinh thị giác (ONH) là bất thường bẩm sinh phổ biến nhất của thần kinh thị giác, đặc trưng bởi giảm số lượng sợi trục thần kinh thị giác. Có thể một mắt hoặc hai mắt, và có thể kèm theo khiếm khuyết cấu trúc não giữa.
Lần đầu tiên được mô tả mô học bởi Briere năm 1877, và lâm sàng bởi Reeves năm 1941. Năm 1956, de Morsier báo cáo sự kết hợp với bất sản vách trong suốt, và được gọi là hội chứng de Morsier (loạn sản vách-thị giác). Năm 1970, Hoyt và cộng sự báo cáo hình ảnh lâm sàng chi tiết, mở rộng nhận thức về bệnh.
SOD được chẩn đoán khi có hai hoặc nhiều hơn trong ba dấu hiệu sau3)6):
Tỷ lệ mắc SOD ước tính khoảng 1/10.000 ca sinh2)6). Về dịch tễ, đây là nguyên nhân phổ biến thứ ba gây suy giảm thị lực ở trẻ dưới 3 tuổi. Ở Anh, tỷ lệ là 10,9 trên 100.000 dân, và ở Thụy Điển là 17,3.
Trong một nghiên cứu trên 16 ca tại Đại học Niigata, Nhật Bản, tuổi trung bình khi chẩn đoán lần đầu là 2,4 tuổi, nữ chiếm 12/16 (75%), và hai bên chiếm 11/16 (69%) 1).
Một thể nặng là bất sản thần kinh thị giác (optic nerve aplasia). Không có gai thị và mạch máu võng mạc, và mất cảm nhận ánh sáng.
Thiểu sản thần kinh thị giác đoạn trên (superior segmental optic hypoplasia; SSOH) là một thể đặc biệt trong đó chỉ các sợi thần kinh thị giác phía trên bị thiểu sản, và có liên quan đến bệnh đái tháo đường của mẹ. Tỷ lệ hiện mắc tại Nhật Bản được báo cáo khoảng 0,3%. Không có khác biệt về giới tính.
ONH đề cập đến bất thường hình thái đơn thuần của thần kinh thị giác. SOD là một hội chứng thỏa mãn hai hoặc nhiều hơn trong ba dấu hiệu: ONH, rối loạn chức năng tuyến yên, và bất thường cấu trúc não giữa. ONH là một trong những thành phần của SOD. Có báo cáo rằng khoảng 37,5% bệnh nhân ONH đáp ứng tiêu chuẩn chẩn đoán SOD 1).
Thị lực trong ONH dao động từ bình thường đến không có cảm nhận ánh sáng. Phần lớn dưới 0,1, và thị lực phụ thuộc vào mật độ bó sợi thần kinh gai-hoàng điểm. Thiểu sản thần kinh thị giác khác với các bất thường gai thị bẩm sinh khác ở điểm này; ngay cả khi hoàng điểm được hình thành, có sự khác biệt về mức độ phát triển của bó sợi thần kinh gai-hoàng điểm, dẫn đến thị lực dao động từ 1,0 đến rất thấp.
Theo dữ liệu Nhật Bản, thị lực kém gặp ở 11/16 ca (69%), lác ở 8/16 ca (50%), và rung giật nhãn cầu ở 5/16 ca (31%)1).
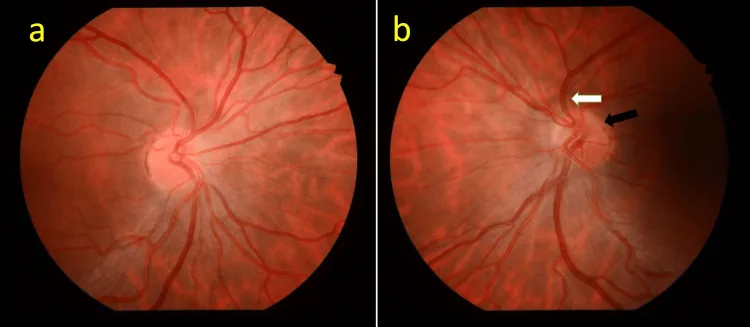
Có dấu hiệu đặc trưng khi soi đáy mắt.
Dưới đây là các dấu hiệu mắt chính và tần suất biến chứng toàn thân.
| Dấu hiệu | Tần suất |
|---|---|
| Bất thường cấu trúc hệ thần kinh trung ương | Khoảng 90% |
| Rối loạn phát triển thần kinh | Khoảng 70% |
| Rối loạn chức năng vùng dưới đồi (hai mắt) | 81% |
| Rối loạn chức năng vùng dưới đồi (một mắt) | 69% |
| Chậm phát triển (hai mắt) | 78% |
Ngay cả ở trường hợp một mắt, rối loạn chức năng vùng dưới đồi gặp ở 69% và bất thường não tồn tại ở 18,2% bệnh nhân không triệu chứng1). Chụp MRI và sàng lọc nội tiết là bắt buộc ngay cả ở trường hợp một mắt.
Bệnh lý của ONH là sự phát triển không hoàn chỉnh của tế bào hạch võng mạc (RGC) và sợi thần kinh. Có hai giả thuyết: giả thuyết bất thường phát triển và giả thuyết thoái hóa ngược dòng. Một giả thuyết khác cho rằng thiếu máu cục bộ giao thoa thị giác và thần kinh thị giác do rối loạn mạch máu động mạch não trước là nguyên nhân.
Hầu hết các trường hợp là lẻ tẻ2)3).
Các đột biến gen sau đây có thể liên quan.
Chẩn đoán ONH dựa trên kết quả soi đáy mắt, kết hợp với chẩn đoán hình ảnh và sàng lọc nội tiết.
Xác nhận dấu hiệu vòng đôi là bước đầu tiên trong chẩn đoán. Tỷ lệ DM/DD ≥ 3 (≥ 3,2 cho thấy gai thị nhỏ) được dùng làm hướng dẫn.
Trong một nghiên cứu trên bệnh nhân Nhật Bản, bất thường não được tìm thấy ở 43,8% và SOD ở 37,5%. Đáng chú ý là ngay cả khi không có triệu chứng, bất thường não vẫn tồn tại ở 18,2% trường hợp1). Hơn nữa, ở 2 trong số 3 trường hợp có suy giảm chức năng tuyến yên, hình thái tuyến yên bình thường trên MRI1).
Các xét nghiệm sau đây được khuyến cáo cho tất cả bệnh nhân ONH:
Cần phân biệt với các bệnh sau:
Có thể. Trong một nghiên cứu trên bệnh nhân Nhật Bản, 2 trong số 3 bệnh nhân suy giảm chức năng tuyến yên có kết quả MRI bình thường1). Cần thực hiện sàng lọc nội tiết cho tất cả bệnh nhân bất kể kết quả MRI.
Không có phương pháp điều trị triệt để cho bản thân ONH. Quản lý tập trung vào tối ưu hóa chức năng thị giác và xử lý các biến chứng toàn thân (đặc biệt là bất thường nội tiết). Sự phối hợp của nhóm đa chuyên khoa (nhãn khoa, nội tiết, nhi khoa, thần kinh, phục hồi chức năng) là cần thiết, với đánh giá tăng trưởng sáu tháng một lần và chức năng thị giác hàng năm.
Hormone tăng trưởng
Tần suất: Cần thiết ở khoảng 70% bệnh nhân ONH.
Chỉ định: Bắt đầu khi xác nhận thiếu hụt hormone tăng trưởng.
Hormone tuyến giáp
Tần suất: Cần thiết ở khoảng 43%.
Chỉ định: Bắt đầu thay thế khi TSH và FT4 bất thường.
Hormone vỏ thượng thận
Tần suất: Cần thiết ở khoảng 27%.
Lưu ý: Suy thượng thận có thể gây tử vong khi căng thẳng. Hướng dẫn về liều căng thẳng (tăng liều khi sốt hoặc phẫu thuật) là rất quan trọng 5).
Hormone chống bài niệu
Tần suất: Khoảng 5% bị đái tháo nhạt.
Lưu ý: Điều chỉnh natri nhanh có thể gây co giật. Tốc độ điều chỉnh phải dưới 0,5 mEq/L/giờ 4).
Ở các trường hợp quản lý người lớn, các phác đồ thay thế như levothyroxine 137 μg, desmopressin, và hydrocortisone 10 mg (sáng)/7,5 mg (chiều) đã được báo cáo 2).
Bản thân tình trạng giảm sản thần kinh thị giác không tiến triển nếu không kèm glôcôm. Nếu không có glôcôm, nên tránh sử dụng thuốc nhỏ mắt hoặc phẫu thuật hạ nhãn áp không cần thiết. Tuy nhiên, các bất thường nội tiết có thể xuất hiện hoặc xấu đi theo thời gian, đòi hỏi theo dõi lâu dài 1). Chẩn đoán sớm và bắt đầu liệu pháp hormone trước 3 tuổi ở các trường hợp cần thiết có thể ngăn ngừa di chứng, vì vậy điều quan trọng là phải xem xét bệnh này ngay cả ở trường hợp một mắt.
Bản thân tình trạng giảm sản thần kinh thị giác không tiến triển, và thị lực thường ổn định nếu không kèm glôcôm. Tuy nhiên, các bất thường nội tiết có thể xuất hiện sau này, vì vậy đánh giá toàn thân định kỳ là quan trọng.
Bản chất của ONH là sự giảm lớp sợi thần kinh võng mạc (RNFL) và tế bào hạch, ít ảnh hưởng đến các lớp ngoài của võng mạc. Có hai giả thuyết chính về cơ chế phát sinh.
Cũng có giả thuyết cho rằng thiếu máu cục bộ ở vùng giao thoa thị giác và dây thần kinh thị giác do rối loạn mạch máu của động mạch não trước có liên quan.
Rối loạn chức năng vùng dưới đồi được ghi nhận ở 69% trường hợp ONH một mắt và 81% trường hợp hai mắt. Tuyến yên và dây thần kinh thị giác gần nhau về mặt phát triển, và người ta cho rằng cùng một rối loạn phát triển ảnh hưởng đến cả hai.
Chậm phát triển được ghi nhận ở 75% tổng số trường hợp, cao hơn ở trường hợp hai mắt (78%) so với một mắt (39%).
SOD plus là một tình trạng có các dị dạng vỏ não (ví dụ: đa hồi nhỏ, nứt não) ngoài SOD cổ điển, và được báo cáo là xảy ra thường xuyên hơn SOD cổ điển 7). Tiên lượng phát triển thần kinh kém hơn và nguy cơ động kinh cao hơn.
Một thử nghiệm lâm sàng (NCT06760546) về setmelanotide, một chất chủ vận thụ thể melanocortin 4 (MC4R), đang được tiến hành như một liệu pháp thuốc cho bệnh béo phì liên quan đến SOD 2). Vì béo phì vùng dưới đồi làm giảm đáng kể chất lượng cuộc sống của bệnh nhân SOD, đây là một lựa chọn điều trị mới đầy hứa hẹn.
Đã có báo cáo về các nỗ lực quản lý dương vật nhỏ và tinh hoàn ẩn bằng liệu pháp testosterone (25 mg tiêm bắp, 1 lần/tháng trong 3 tháng) và liệu pháp FSH tái tổ hợp ở trẻ sơ sinh SOD được chẩn đoán với đường huyết bình thường 5). Điều này cho thấy khả năng can thiệp sớm bằng bổ sung nội tiết, nhưng hiệu quả và an toàn lâu dài vẫn chưa được thiết lập.