ฮอร์โมนการเจริญเติบโต
ความถี่: จำเป็นในประมาณ 70% ของผู้ป่วย ONH
ข้อบ่งชี้: เริ่มเมื่อยืนยันภาวะขาดฮอร์โมนการเจริญเติบโต

ภาวะเส้นประสาทตาเจริญไม่เต็มที่ (ONH) เป็นความผิดปกติแต่กำเนิดของเส้นประสาทตาที่พบบ่อยที่สุด โดยมีลักษณะเด่นคือจำนวนแอกซอนของเส้นประสาทตาลดลง อาจเป็นข้างเดียวหรือสองข้าง และอาจร่วมกับความบกพร่องของโครงสร้างสมองส่วนกลาง
มีการอธิบายทางจุลกายวิภาคครั้งแรกโดย Briere ในปี 1877 และทางคลินิกโดย Reeves ในปี 1941 ในปี 1956 de Morsier รายงานความสัมพันธ์กับการไม่มีผนังกั้นโปร่งใส และกลายเป็นที่รู้จักในชื่อกลุ่มอาการเดอมอร์ซิเยร์ (เซปโต-ออปติก ดิสเพลเซีย) ในปี 1970 Hoyt และคณะรายงานลักษณะทางคลินิกโดยละเอียด ทำให้เป็นที่รู้จักมากขึ้น
SOD วินิจฉัยเมื่อมีสองในสามอย่างต่อไปนี้3)6):
ความชุกของ SOD ประมาณ 1 ต่อ 10,000 การเกิด2)6) ทางระบาดวิทยา เป็นสาเหตุอันดับสามของความบกพร่องทางการมองเห็นในเด็กอายุต่ำกว่า 3 ปี ในอังกฤษรายงาน 10.9 ต่อประชากร 100,000 คน และในสวีเดน 17.3
ในการศึกษาผู้ป่วย 16 รายที่มหาวิทยาลัยนีงาตะ ประเทศญี่ปุ่น อายุมัธยฐานเมื่อวินิจฉัยครั้งแรกคือ 2.4 ปี เพศหญิง 12/16 ราย (75%) และเป็นสองข้าง 11/16 ราย (69%) 1)
ชนิดรุนแรงคือภาวะไม่มีประสาทตา (optic nerve aplasia) ซึ่งไม่มีหัวประสาทตาและหลอดเลือดจอประสาทตาเลย และไม่มีการรับรู้แสง
ภาวะประสาทตาพร่องส่วนบน (superior segmental optic hypoplasia; SSOH) เป็นชนิดพิเศษที่เส้นใยประสาทตาส่วนบนเท่านั้นที่พร่อง และมีความสัมพันธ์กับเบาหวานในมารดา ความชุกในญี่ปุ่นรายงานประมาณ 0.3% ไม่มีความแตกต่างทางเพศ
ONH หมายถึงความผิดปกติทางสัณฐานของประสาทตาเพียงอย่างเดียว SOD เป็นกลุ่มอาการที่เข้าเกณฑ์อย่างน้อยสองในสามอย่าง: ONH, การทำงานของต่อมใต้สมองบกพร่อง, และความผิดปกติของโครงสร้างสมองส่วนกลาง ONH เป็นองค์ประกอบหนึ่งของ SOD มีรายงานว่าผู้ป่วย ONH ประมาณ 37.5% เข้าเกณฑ์การวินิจฉัย SOD 1)
การมองเห็นใน ONH ตั้งแต่ปกติจนถึงไม่มีการรับรู้แสง ส่วนใหญ่อยู่ต่ำกว่า 0.1 และการมองเห็นขึ้นอยู่กับความหนาแน่นของมัดเส้นใยประสาทหัวประสาทตาจุดรับภาพ ภาวะประสาทตาพร่องแตกต่างจากความผิดปกติของหัวประสาทตาแต่กำเนิดอื่นๆ ในจุดนี้ แม้จุดรับภาพจะถูกสร้างขึ้น แต่มีการแปรผันของระดับการพัฒนาของมัดเส้นใยประสาทหัวประสาทตาจุดรับภาพ ทำให้การมองเห็นมีช่วงกว้างตั้งแต่ 1.0 จนถึงต่ำมาก
จากข้อมูลของญี่ปุ่น พบว่าสายตาไม่ดีใน 11/16 ราย (69%) ตาเหล่ใน 8/16 ราย (50%) และตากระตุกใน 5/16 ราย (31%)1)
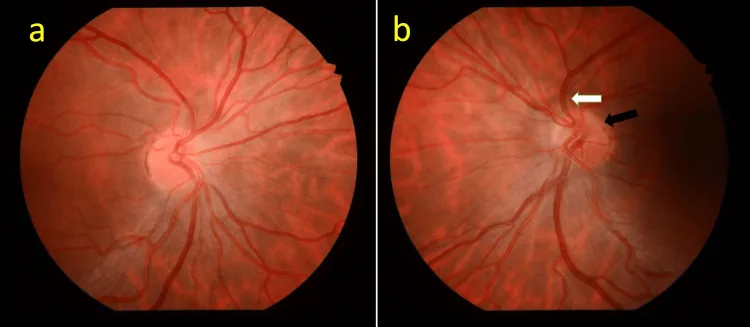
พบลักษณะเฉพาะจากการตรวจด้วยกล้องตรวจตา
ด้านล่างนี้คืออาการทางตาหลักและความถี่ของภาวะแทรกซ้อนทั่วร่างกาย
| อาการ | ความถี่ |
|---|---|
| ความผิดปกติของโครงสร้างระบบประสาทส่วนกลาง | ประมาณ 90% |
| ความผิดปกติของพัฒนาการทางระบบประสาท | ประมาณ 70% |
| ความผิดปกติของไฮโปทาลามัส (ทั้งสองตา) | 81% |
| ความผิดปกติของไฮโปทาลามัส (ข้างเดียว) | 69% |
| พัฒนาการล่าช้า (ทั้งสองตา) | 78% |
แม้ในกรณีข้างเดียว พบความผิดปกติของไฮโปทาลามัส 69% และมีความผิดปกติของสมองในผู้ป่วยที่ไม่มีอาการ 18.2%1) การตรวจ MRI และการคัดกรองต่อมไร้ท่อเป็นสิ่งจำเป็นแม้ในกรณีข้างเดียว
พยาธิสภาพของ ONH คือความล้มเหลวในการพัฒนาของเซลล์ปมประสาทจอตา (RGC) และเส้นใยประสาท มีสองสมมติฐาน: สมมติฐานความผิดปกติของการพัฒนาและสมมติฐานการเสื่อมถอยถอยหลัง นอกจากนี้ยังมีสมมติฐานที่เสนอว่าภาวะขาดเลือดของออปติกไคแอสซึมและเส้นประสาทตาจากความผิดปกติของหลอดเลือดแดงสมองส่วนหน้าเป็นสาเหตุ
กรณีส่วนใหญ่เกิดขึ้นเป็นประปราย2)3)
การกลายพันธุ์ของยีนต่อไปนี้อาจเกี่ยวข้อง
การวินิจฉัย ONH ขึ้นอยู่กับผลการตรวจด้วยกล้องตรวจตา ร่วมกับการตรวจวินิจฉัยด้วยภาพและการคัดกรองต่อมไร้ท่อ
การยืนยันสัญญาณวงแหวนคู่เป็นขั้นตอนแรกในการวินิจฉัย อัตราส่วน DM/DD ≥ 3 (≥ 3.2 บ่งชี้ว่าหัวประสาทตาเล็ก) ใช้เป็นแนวทาง
ในการศึกษาผู้ป่วยชาวญี่ปุ่น พบความผิดปกติของสมองร้อยละ 43.8 และ SOD ร้อยละ 37.5 ที่น่าสังเกตคือ แม้ไม่มีอาการ ก็พบความผิดปกติของสมองในร้อยละ 18.2 ของกรณี1) นอกจากนี้ ใน 2 ใน 3 รายที่แสดงภาวะต่อมใต้สมองทำงานน้อย สัณฐานของต่อมใต้สมองปกติในการตรวจ MRI1)
แนะนำให้ตรวจต่อไปนี้ในผู้ป่วย ONH ทุกราย:
จำเป็นต้องแยกจากโรคต่อไปนี้:
เป็นไปได้ ในการศึกษาผู้ป่วยชาวญี่ปุ่น 2 ใน 3 รายที่มีภาวะต่อมใต้สมองทำงานน้อยมีผล MRI ปกติ1) ควรตรวจคัดกรองต่อมไร้ท่อในผู้ป่วยทุกรายโดยไม่คำนึงถึงผล MRI
ไม่มีการรักษาให้หายขาดสำหรับ ONH เอง การจัดการเน้นที่การเพิ่มประสิทธิภาพการมองเห็นและการจัดการภาวะแทรกซ้อนทางระบบ (โดยเฉพาะความผิดปกติของต่อมไร้ท่อ) การทำงานร่วมกันของทีมสหสาขาวิชาชีพ (จักษุวิทยา ต่อมไร้ท่อ กุมารเวชศาสตร์ ประสาทวิทยา เวชศาสตร์ฟื้นฟู) เป็นสิ่งจำเป็น โดยแนะนำให้ประเมินการเติบโตทุก 6 เดือน และประเมินการมองเห็นทุกปี
ฮอร์โมนการเจริญเติบโต
ความถี่: จำเป็นในประมาณ 70% ของผู้ป่วย ONH
ข้อบ่งชี้: เริ่มเมื่อยืนยันภาวะขาดฮอร์โมนการเจริญเติบโต
ฮอร์โมนไทรอยด์
ความถี่: จำเป็นในประมาณ 43%
ข้อบ่งชี้: เริ่มการทดแทนเมื่อ TSH และ FT4 ผิดปกติ
ฮอร์โมนต่อมหมวกไต
ความถี่: จำเป็นในประมาณ 27%
ข้อควรระวัง: ภาวะต่อมหมวกไตไม่เพียงพออาจเป็นอันตรายถึงชีวิตเมื่อเกิดความเครียด การให้คำแนะนำเกี่ยวกับการเพิ่มขนาดยาเมื่อมีความเครียด (เช่น มีไข้หรือผ่าตัด) เป็นสิ่งจำเป็น 5)
ฮอร์โมนต้านการขับปัสสาวะ
ความถี่: ประมาณ 5% มีภาวะเบาจืด
ข้อควรระวัง: การแก้ไขโซเดียมอย่างรวดเร็วอาจทำให้เกิดอาการชัก อัตราการแก้ไขต้องน้อยกว่า 0.5 mEq/L/ชั่วโมง 4)
ในกรณีการจัดการผู้ใหญ่ มีรายงานสูตรการทดแทน เช่น เลโวไทรอกซีน 137 ไมโครกรัม เดสโมเพรสซิน และไฮโดรคอร์ติโซน 10 มก. (เช้า)/7.5 มก. (เย็น) 2)
ภาวะเส้นประสาทตาพร่องเองไม่มีการดำเนินโรคหากไม่มีต้อหินร่วม หากไม่มีต้อหิน ควรหลีกเลี่ยงการใช้ยาหยอดตาหรือการผ่าตัดลดความดันลูกตาที่ไม่จำเป็น อย่างไรก็ตาม ความผิดปกติของต่อมไร้ท่ออาจปรากฏหรือแย่ลงเมื่อเวลาผ่านไป จึงจำเป็นต้องติดตามผลระยะยาว 1) การวินิจฉัยตั้งแต่เนิ่นๆ และเริ่มการรักษาด้วยฮอร์โมนก่อนอายุ 3 ปีในกรณีที่จำเป็นสามารถป้องกันภาวะแทรกซ้อนได้ ดังนั้นจึงสำคัญที่จะต้องนึกถึงโรคนี้แม้ในกรณีที่เป็นตาเดียว
ภาวะเส้นประสาทตาพร่องเองไม่มีการดำเนินโรค และการมองเห็นมักคงที่หากไม่มีต้อหินร่วม อย่างไรก็ตาม ความผิดปกติของต่อมไร้ท่ออาจปรากฏในภายหลัง ดังนั้นการประเมินร่างกายเป็นระยะจึงสำคัญ
สาระสำคัญของ ONH คือการลดลงของชั้นเส้นใยประสาทจอตา (RNFL) และเซลล์ปมประสาท โดยมีผลกระทบต่อชั้นนอกของจอตาเพียงเล็กน้อย มีสมมติฐานหลักสองประการเกี่ยวกับกลไกการเกิด
นอกจากนี้ยังมีสมมติฐานว่าภาวะขาดเลือดในบริเวณออปติกไคแอสมาซและเส้นประสาทตาจากความผิดปกติของหลอดเลือดแดงสมองส่วนหน้ามีส่วนเกี่ยวข้อง
ความผิดปกติของไฮโปทาลามัสพบได้ใน 69% ของกรณี ONH ข้างเดียว และ 81% ของกรณีสองข้าง ต่อมใต้สมองและเส้นประสาทตาอยู่ใกล้กันในเชิงพัฒนาการ และเชื่อว่าความผิดปกติของพัฒนาการเดียวกันส่งผลต่อทั้งสอง
พัฒนาการล่าช้าพบได้ใน 75% ของทุกกรณี โดยสูงกว่าในกรณีสองข้าง (78%) เมื่อเทียบกับข้างเดียว (39%)
SOD plus เป็นภาวะที่มีความผิดปกติของคอร์เทกซ์ (เช่น โพลีไมโครไจเรีย, สคิเซนเซฟาลี) นอกเหนือจาก SOD แบบคลาสสิก และมีรายงานว่าพบได้บ่อยกว่า SOD แบบคลาสสิก 7) การพยากรณ์โรคทางพัฒนาการทางระบบประสาทแย่ลง และความเสี่ยงต่อโรคลมชักสูงขึ้น
การทดลองทางคลินิก (NCT06760546) ของ setmelanotide ซึ่งเป็นตัวกระตุ้นตัวรับเมลาโนคอร์ติน 4 (MC4R) กำลังดำเนินการในฐานะการรักษาด้วยยาสำหรับโรคอ้วนที่เกี่ยวข้องกับ SOD 2) เนื่องจากโรคอ้วนจากไฮโปทาลามัสลดคุณภาพชีวิตของผู้ป่วย SOD อย่างมีนัยสำคัญ นี่จึงเป็นทางเลือกการรักษาใหม่ที่มีแนวโน้มดี
มีรายงานความพยายามในการจัดการภาวะอวัยวะเพศเล็กและอัณฑะไม่ลงถุงด้วยการรักษาด้วยเทสโทสเตอโรน (25 มก. ฉีดเข้ากล้าม เดือนละครั้ง นาน 3 เดือน) และการรักษาด้วย FSH recombinant ในทารกแรกเกิดที่เป็น SOD ซึ่งได้รับการวินิจฉัยว่ามีระดับน้ำตาลในเลือดปกติ 5) สิ่งนี้บ่งชี้ถึงความเป็นไปได้ของการแทรกแซงตั้งแต่เนิ่นๆ ด้วยการเสริมฮอร์โมน แต่ประสิทธิภาพและความปลอดภัยในระยะยาวยังไม่ได้รับการยืนยัน