
ورم القولون في القرص البصري
نقاط رئيسية في لمحة
Section titled “نقاط رئيسية في لمحة”1. ما هو ورم القولون العصبي البصري؟
Section titled “1. ما هو ورم القولون العصبي البصري؟”ورم القولون العصبي البصري هو شذوذ خلقي يتميز بتوسع غير طبيعي للقرص البصري وانخفاض أبيض واضح الحدود. يحدث بسبب عدم اكتمال إغلاق الشق البصري (الشق الجنيني) الذي يُغلق في الأسبوع السابع من الحمل. لا تنشأ الأوعية الدموية للشبكية من نقطة واحدة، بل تنشأ من مواقع مختلفة على حافة الانخفاض أو داخله.
عندما يقتصر عدم اكتمال إغلاق الشق البصري على الجزء الخلفي (جانب العصب البصري)، يحدث ورم القولون العصبي. إذا كان هناك عدم اكتمال إغلاق أكثر انتشارًا من الأمام إلى الخلف، فإنه يشكل طيفًا من ورم القولون القزحي المشيمي. ضمن طيف ورم القولون الكلي، يمثل ورم القولون العصبي البصري الطرف الخلفي لعدم اكتمال إغلاق الشق البصري، وهو جزء من الطيف المستمر من ورم القولون القزحي (الطرف الأمامي)، ولكن يوجد أيضًا شكل موضعي معزول للقرص البصري.
رمز ICD-10 هو H47.319 (العصب البصري).
من المهم التفريق بينه وبين متلازمة زهرة الصباح. في متلازمة زهرة الصباح، يوجد نسيج دبقي متكاثر في مركز القرص البصري، وتتجه الأوعية بشكل شعاعي. في ورم القولون العصبي البصري، لا يوجد تكاثر دبقي، ويكون الانخفاض أكثر وضوحًا في الجزء السفلي، وتنشأ الأوعية من مواقع مختلفة على حافة الانخفاض أو داخله، مما يساعد في التفريق.
يظهر ورم القولون العصبي البصري على شكل انخفاض أبيض واضح الحدود يتركز في الجزء السفلي، وتنشأ الأوعية من مواقع مختلفة على حافة الانخفاض أو داخله. لا يوجد تكاثر دبقي. في متلازمة زهرة الصباح، يوجد نسيج دبقي متكاثر في مركز القرص البصري، وتتجه الأوعية بشكل شعاعي من محيط القرص. كلاهما شذوذ خلقي في القرص البصري، ولكن يمكن التفريق بينهما من خلال فحص قاع العين.
2. الأعراض الرئيسية والنتائج السريرية
Section titled “2. الأعراض الرئيسية والنتائج السريرية”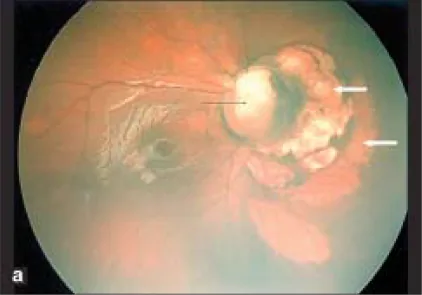
الأعراض الذاتية
Section titled “الأعراض الذاتية”تعتمد حدة البصر على ما إذا كانت الحزمة الحليمية البقعية متورطة في الكولوبوما ومدى ذلك. تتراوح الحدة من أكثر من 1.0 إلى حالات ضعيفة، ولكن في كثير من الحالات، تنخفض حدة البصر حتى لو لم تكن البقعة متضررة بسبب شذوذ العصب البصري.
- انخفاض حدة البصر: يعتمد على درجة تورط الحزمة الحليمية البقعية. في حالات ضعف البصر الشديد، قد يحدث حول وظيفي.
- عيب المجال البصري: غالبًا ما يحدث عيب في المجال البصري العلوي مقابل الكولوبوما في الجزء السفلي من القرص.
- الحول: في حالات ضعف البصر الشديد، قد يحدث حول وظيفي ثانوي.
نتائج قاع العين
Section titled “نتائج قاع العين”في قاع العين، يحدث نقص في القرص البصري والمشيمية والشبكية في الجزء السفلي من العين. يصاحب ذلك شذوذ في مسار الأوعية الدموية، وبما أن الشريان الشبكي المركزي يتفرع خلف القرص، تبدو العديد من الشرايين الشبكية وكأنها تخرج من القرص. غالبًا ما تبقى الحافة العلوية للقرص، وحتى إذا كان القرص منخفضًا بالكامل، يكون الانخفاض في الجزء السفلي أكثر شدة من الجزء العلوي.
منطقة القرص منخفضة، والقرص غائب أو ناقص جزئيًا، والمشيمية المحيطة والظهارة الصباغية الشبكية والصلبة رقيقة. أسفل انخفاض منطقة القرص، يوجد ضمور شبكي مشيمي ومظهر مخطط بسبب عدم اكتمال انغلاق الشق الجنيني.
التصنيف
Section titled “التصنيف”يصنف ورم كولوبوما القرص البصري حسب مدى المشاركة على النحو التالي.
- نوع معزول من كولوبوما القرص البصري: بسبب عدم اكتمال انغلاق الجزء الخلفي من الشق البصري.
- نوع مصحوب بكولوبوما المشيمية والشبكية: يشير إلى عدم اكتمال انغلاق الشق البصري على نطاق أوسع.
- نوع القولبة القزحية-الجسم الهدبي المشترك: نوع واسع يمتد من الأمام إلى الخلف.
- قولبة فوكس: نوع خفيف، يُظهر آفة ضمورية تشبه المخروط أسفل الحليمة البصرية. غالبًا ما تكون الرؤية محفوظة نسبيًا.
المضاعفات
Section titled “المضاعفات”المضاعفات العينية
Section titled “المضاعفات العينية”- غالبًا ما ترتبط بقولبة القزحية وقولبة المشيمية.
- عندما ترتبط بقولبة المشيمية وتكون منطقة الانخفاض واسعة، قد تظهر صغر المقلة.
- انفصال الشبكية المصلي: يمكن أن يحدث حتى مع قولبة رأس العصب البصري المنفردة.
- انفصال الشبكية الناتج عن تمزق: قد يحدث ثانويًا في حالات قولبة الشبكية والمشيمية المعقدة.
- انخفاض ضغط العين بسبب الترشيح عبر الصلبة: تم الإبلاغ عن حالات تسرب الخلط المائي من خلال عيب الصلبة 7).
3. الأسباب، علم الأوبئة، عوامل الخطر
Section titled “3. الأسباب، علم الأوبئة، عوامل الخطر”علم الأوبئة
Section titled “علم الأوبئة”يُبلغ عن معدل الانتشار بـ 3-8/100,000. يُعتقد أن الإصابة في عين واحدة وفي كلتا العينين متساوية، ومعظم الحالات متفرقة، ولكن غالبًا ما يوجد تاريخ عائلي. تم الإبلاغ عن أنماط وراثية متنوعة مثل السيادة الجسدية، والوراثة الجسدية المتنحية، والمرتبطة بـ X 4).
معدل التشخيص الجيني للقولبة بأكملها أقل من 30% 5). العديد من الحالات المتفرقة لا يتم تحديد طفرات جينية فيها، ويُفترض تورط عوامل بيئية وجينات معدلة متعددة.
آلية التكون
Section titled “آلية التكون”الشق الجنيني (شق الكأس البصري) يحدث في الأسبوع الرابع من الحمل عندما يتكون الكأس البصري من الأديم الظاهر العصبي على الجانب البطني. يكتمل في الأسبوع الخامس، ويبدأ الإغلاق في الأسبوع السادس. يتقدم الإغلاق من منطقة خط الاستواء نحو الأمام (ناحية القزحية) والخلف (ناحية العصب البصري)، ويكتمل في الأسبوع السابع. إذا كان الإغلاق الخلفي غير مكتمل ومحدودًا، ينتج قولبة العصب البصري.
الجينات ذات الصلة
Section titled “الجينات ذات الصلة”| الجين | المرض المرتبط | ملاحظات |
|---|---|---|
| PAX2 | متلازمة الكلية والورم القولوني (متلازمة الكلية القولونية) | يشارك في تحديد الجانب البطني للعين وإغلاق الشق الجنيني1) |
| CHD7 | متلازمة CHARGE | الكروموسوم 8 (8q12.2)، مرض نادر محدد |
| FZD5 | ورم قولوني عرضي + صغر القرنية | مستقبل مسار إشارات Wnt2) |
المضاعفات الجهازية
Section titled “المضاعفات الجهازية”يمكن أن يرتبط ورم قولوني القرص البصري بالمتلازمات الجهازية التالية.
- متلازمة تشارج (CHARGE): متلازمة تشوهات متعددة الأعضاء تأخذ اسمها من الأحرف الأولى لكلمات: ورم قولوني (C)، عيب قلبي (H)، رتق القناة الأنفية (A)، تأخر النمو (R)، نقص تنسج الأعضاء التناسلية (G)، شذوذ الأذن (E). الجين المسبب هو CHD7، وهي مصنفة كمرض نادر محدد.
- متلازمة أيكاردي: تتميز بغياب الجسم الثفني، الصرع، وتأخر النمو العقلي. تصيب الإناث بشكل أكبر. غالبًا ما يظهر الورم القولوني على شكل فجوات متعددة في المشيمية والشبكية.
- متلازمة الورم القولوني الكلوي: ناتجة عن طفرة في جين PAX2. ترتبط بتشوهات المسالك البولية والكلوية. تتطلب متابعة طويلة الأمد لضعف وظائف الكلى. تم تحديد طفرة الإزاحة الإطارية c.76delG في جين PAX2 في عائلات مصابة بتصلب الكبيبات القطعي البؤري (FSGS)، مما يشير إلى أن الطيف المظهري أوسع مما كان يُعتقد سابقًا 1).
يمكن أن يترافق الورم القولوني للقرص البصري مع متلازمات جهازية مثل متلازمة تشارج (طفرة CHD7، تشوهات متعددة الأعضاء، مرض نادر محدد)، متلازمة أيكاردي (غياب الجسم الثفني، صرع، غلبة إناث)، ومتلازمة الورم القولوني الكلوي (طفرة PAX2، تشوهات المسالك البولية والكلوية). في الحالات الثنائية أو عند وجود علامات جهازية، يُوصى باستشارة طبيب أطفال واستشارة وراثية.
4. التشخيص وطرق الفحص
Section titled “4. التشخيص وطرق الفحص”طرق التشخيص
Section titled “طرق التشخيص”يمكن التشخيص فقط من خلال فحص منظار العين. النقاط الرئيسية للتشخيص هي وجود انخفاض أبيض محدد الحواف في الجزء السفلي من القرص البصري وشذوذ مميز في مسار الأوعية الدموية (نشوء العديد من الأوعية من حافة الانخفاض أو داخله). لتأكيد التشخيص، يُستخدم التصوير بالموجات فوق الصوتية، التصوير بالرنين المغناطيسي، التصوير المقطعي المحوسب، والتصوير المقطعي التوافقي البصري (OCT).
على الرغم من أن معظم الحالات تكون متفرقة، إلا أنه قد يكون هناك تاريخ عائلي، لذا من الضروري أخذ تاريخ عائلي دقيق.
للكشف عن التشوهات داخل الجمجمة المصاحبة (مثل غياب الجسم الثفني)، يلزم إجراء تصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب للرأس. يجب استشارة طبيب أطفال للتحقق من عدم وجود مضاعفات جهازية مثل متلازمة تشارج أو متلازمة أيكاردي.
الفحوصات
Section titled “الفحوصات”| الفحص | الهدف |
|---|---|
| فحص قاع العين (مع توسيع الحدقة) | تقييم شكل القرص البصري، مسار الأوعية الدموية، وانفصال الشبكية |
| التصوير المقطعي التوافقي البصري (OCT) | تقييم تفصيلي لبنية القرص البصري والبقعة |
| الموجات فوق الصوتية (الموجات فوق الصوتية من النمط B) | الكشف عن انفصال الشبكية في الحالات التي يصعب فيها رؤية قاع العين |
| اختبار المجال البصري | تقييم نمط العيوب الميدانية (مثل العيوب الميدانية العلوية) |
| التصوير بالرنين المغناطيسي للدماغ | الكشف عن المضاعفات العصبية المركزية مثل عدم تنسج الجسم الثفني والقيلة الدماغية |
| الموجات فوق الصوتية للكلى | فحص متلازمة ورم الكلى |
| الاختبار الجيني | البحث عن طفرات في PAX2 و CHD7 وما إلى ذلك (في الحالات الثنائية والمتلازمية) |
التشخيص التفريقي
Section titled “التشخيص التفريقي”| أمراض التفريق | نقاط التفريق |
|---|---|
| متلازمة مجد الصباح (morning glory syndrome) | وجود نسيج دبقي في مركز القرص، والأوعية الدموية تسير بشكل شعاعي. في الورم القولوني، يكون الانخفاض في الجزء السفلي ولا يوجد تكاثر دبقي |
| الورم العنبي حول القرص (peripapillary staphyloma) | انتفاخ خلفي للصلبة يحيط بالقرص. الورم القولوني هو عيب في القرص نفسه |
| PFV/PHPV في القرص (بقايا الشريان الزجاجي البدائي) | مصحوب بحبل زجاجي وطيات شبكية. يختلف عن الورم القولوني في مظهر قاع العين |
| تضخم القرص (megalopapilla) | قطر القرص كبير لكن شكله قريب من الطبيعي. لا يوجد انخفاض أو شذوذ في مسار الأوعية5) |
| نقص تنسج العصب البصري | القرص صغير (نسبة DM/DD ≥ 3.2). الورم القولوني يسبب توسع وانخفاض في القرص |
| ضمور العصب البصري الزرقاوي | توسع تدريجي في الانخفاض وارتفاع ضغط العين. الورم القولوني غير تقدمي وضغط العين طبيعي |
5. طرق العلاج القياسية
Section titled “5. طرق العلاج القياسية”ورم القولون في القرص البصري هو تشوه خلقي في البنية، ولا يوجد علاج جذري له. يعتمد العلاج على الأعراض حسب وجود المضاعفات ونوعها.
المراقبة
Section titled “المراقبة”نظرًا لأنه تشوه خلقي غير تقدمي، إذا لم تكن هناك مضاعفات مثل انفصال الشبكية المصلي، يتم الاستمرار في فحص قاع العين بشكل دوري. يُوصى بفحص العين بمنظار العين الموسع كل 6 أشهر إلى سنة في مرحلة الطفولة.
التعامل مع انفصال الشبكية المصلي
Section titled “التعامل مع انفصال الشبكية المصلي”لا يوجد إجماع على علاج انفصال الشبكية المصلي، وقد تم الإبلاغ عن حالات تتراجع تلقائيًا. قد تتم المراقبة لعدة أشهر. إذا لم يتحسن بعد المراقبة، يتم النظر في التدخل الجراحي.
يُفترض أن الخلل البنيوي في المنطقة المنخفضة يسمح بدخول الخلط الزجاجي إلى الفضاء تحت الشبكية، كما يُقترح احتمال دخول السائل النخاعي عبر اتصال بين المنخفض والفضاء تحت العنكبوتية.
التعامل مع انفصال الشبكية الناتج عن تمزق
Section titled “التعامل مع انفصال الشبكية الناتج عن تمزق”في حالة انفصال الشبكية الناتج عن تمزق، يتم إجراء استئصال الزجاجية والتخثير الضوئي حول المنخفض. إن التشخيص البصري بعد الجراحة ليس جيدًا بالضرورة.
تم الإبلاغ عن استخدام غراء الفيبرين لإعادة تثبيت الشبكية في حالات انفصال الشبكية المرتبط بالقولون، حيث يتم وضع غراء الفيبرين حول تمزق الشبكية على حافة القولون لتعزيز الالتصاق 3). وقد تحسنت حدة البصر النهائية إلى 20/50 في بعض الحالات.
علاج الحول
Section titled “علاج الحول”في حالات ضعف البصر، خاصة أحادية العين، يتم إجراء تصحيح الانكسار وعلاج الإطباق (تغطية العين السليمة). التدخل المبكر في الطفولة مهم. ومع ذلك، في حالات ضعف البصر الناتج عن تشوه بنية العصب البصري نفسه، يكون تأثير علاج الحول محدودًا.
الإدارة الجهازية
Section titled “الإدارة الجهازية”- حالات متلازمة CHARGE: تتطلب إدارة متعددة التخصصات مع جراحة القلب، الأنف والأذن والحنجرة، الغدد الصماء، إلخ.
- متلازمة الكلية-الورم القولوني: متابعة طويلة الأمد لوظائف الكلى.
- الاستشارة الوراثية: موصى بها في الحالات الثنائية أو المصحوبة بأعراض جهازية.
قد يتراجع انفصال الشبكية المصلي تلقائيًا، لذا يتم إجراء المراقبة لعدة أشهر أولاً. في حالة انفصال الشبكية الناتج عن تمزق، يتم إجراء استئصال الزجاجية والتخثير الضوئي حول المنطقة المنخفضة. في السنوات الأخيرة، تم الإبلاغ عن تعزيز الالتصاق باستخدام غراء الفيبرين. ومع ذلك، فإن التشخيص البصري بعد الجراحة ليس جيدًا دائمًا.
6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية
Section titled “6. الفيزيولوجيا المرضية وآلية الحدوث التفصيلية”عملية إغلاق الشق الجنيني
Section titled “عملية إغلاق الشق الجنيني”يتكون الكأس البصري من الأديم الظاهر العصبي في الأسبوع الرابع من الحمل. يظهر شق جنيني (شق الكأس البصري) على الجانب البطني للكأس البصري، ويمر من خلاله الشريان الزجاجي. يكتمل هذا الشق في الأسبوع الخامس، ويبدأ الإغلاق في الأسبوع السادس. يبدأ الإغلاق بالقرب من خط الاستواء ويتقدم للأمام (ناحية القزحية) والخلف (ناحية العصب البصري)، ويكتمل في الأسبوع السابع. يؤدي الإغلاق غير الكامل الموضعي في الخلف إلى ورم القولوني في العصب البصري.
تشارك عملية التحول الظهاري-اللحمي (EMT) في عملية الإغلاق. تقوم الخلايا الظهارية العصبية الشبكية على حافة الشق الجنيني بتحليل الغشاء القاعدي واكتساب خصائص لحمية ثم الاندماج. يؤدي خلل في هذه العملية إلى ورم القولوني6).
الآلية الجزيئية
Section titled “الآلية الجزيئية”يشارك جين PAX2 في تحديد الجانب البطني للعين ويُعتقد أنه يشارك في إغلاق الشق الجنيني. تؤدي طفرات PAX2 إلى متلازمة الكلية-الورم القولوني. تم تحديد طفرة إزاحة الإطار c.76delG في جين PAX2 في عائلة مصابة بتصلب الكبيبات البؤري القطعي (FSGS)، والنمط الظاهري لمتلازمة الكلية-الورم القولوني أوسع مما كان يُعتقد سابقًا1).
يشفر جين FZD5 مستقبلًا لمسار إشارات Wnt. تؤدي الطفرات المفقودة للوظيفة إلى ضعف التنشيط المعتمد على الليجاند لإشارات Wnt، مما يسبب إغلاقًا غير كامل للشق الجنيني وصغر القرنية. يتبع نمط وراثة متنحي2).
يشفر جين CHD7 عامل إعادة تشكيل الكروماتين ويشارك في تمايز وهجرة خلايا العرف العصبي. تؤدي الطفرات إلى متلازمة CHARGE.
آلية انفصال الشبكية المصلي
Section titled “آلية انفصال الشبكية المصلي”يُفترض أن التشوهات الهيكلية في منطقة الحفرة تؤدي إلى تدفق الخلط الزجاجي إلى الفضاء تحت الشبكية. كما يُقترح احتمال تدفق السائل النخاعي عبر اتصال بين الحفرة والفضاء تحت العنكبوتية، مما يُعتبر أحد أسباب صعوبة علاج الانفصال الشبكي المصلي.
التشخيص والمسار
Section titled “التشخيص والمسار”الورم القولوني للقرص البصري هو شذوذ خلقي ثابت غير تقدمي. يُعد حدوث انفصال الشبكي العامل الرئيسي الذي يُسوء التشخيص البصري. حتى بعد جراحة الزجاجية لانفصال الشبكي الناتج عن التمزق، غالبًا لا يمكن توقع تشخيص بصري جيد.
7. أحدث الأبحاث والتوجهات المستقبلية
Section titled “7. أحدث الأبحاث والتوجهات المستقبلية”توسيع طيف النمط الظاهري لطفرات PAX2
Section titled “توسيع طيف النمط الظاهري لطفرات PAX2”أبلغ Hu وآخرون (2024) عن تحديد طفرة إزاحة الإطار c.76delG في جين PAX2 في عائلة مصابة بتصلب الكبيبات القطعي البؤري (FSGS) 1). طيف النمط الظاهري لمتلازمة الكلى القولونية أوسع مما كان يُعتقد سابقًا، مما يؤكد أهمية فحص وظائف الكلى في حالات الورم القولوني للقرص البصري. يُقترح توسيع نطاق تقييم وظائف الكلى لدى المرضى الذين يعانون من القولونية.
FZD5 واضطراب إشارات Wnt
Section titled “FZD5 واضطراب إشارات Wnt”أبلغ Cortes-Gonzalez وآخرون (2024) عن طفرة مغلطة متماثلة اللواقح في FZD5 (p.M160V) تسبب قولونية العين المصحوبة بأعراض وصغر القرنية 2). أكد التحليل الوظيفي أن نمط الوراثة المتنحية يضعف تنشيط إشارات Wnt المعتمد على الربيطة. معدل التشخيص الجيني للقولونية أقل من 30%، ومن المتوقع أن يساهم تحديد الجينات المسببة الجديدة في تحسين التشخيص.
تقنيات جراحية جديدة لانفصال الشبكي
Section titled “تقنيات جراحية جديدة لانفصال الشبكي”أبلغ Jain وآخرون (2024) عن إجراء عملية إعادة تثبيت الشبكي باستخدام غراء الفيبرين لانفصال الشبكي المرتبط بالقولونية، مع تحسن الرؤية النهائية إلى 20/50 3). تُعد تقنية وضع غراء الفيبرين حول تمزق الشبكي على حافة القولونية لتعزيز الالتصاق خيارًا مساعدًا واعدًا لجراحة الزجاجية التقليدية مع التخثير الضوئي. يظل تجميع الحالات والتحقق من النتائج طويلة المدى من التحديات المستقبلية.
8. المراجع
Section titled “8. المراجع”-
Hu X, Lin W, Luo Z, Zhong Y, Xiao X, Tang R. Frameshift Mutation in PAX2 Related to FSGS. Mol Genet Genomic Med. 2024;12:e70006.
-
Cortes-Gonzalez V, Rodriguez-Morales M, Ataliotis P, et al. Homozygosity for a hypomorphic mutation in FZD5 causes syndromic ocular coloboma with microcornea. Hum Genet. 2024;143:1509-1521.
-
Jain KS, Upadhyaya A, Raval VR. Fibrin-glue-assisted retinopexy for coloboma-associated retinal detachment. Indian J Ophthalmol. 2024.
-
Pang CP, Lam DS. Differential occurrence of mutations causative of eye anomalies in families and sporadic patients with ocular coloboma. Hum Mutat. 2005;25(4):330.
-
Onwochei BC, Simon JW, Bateman JB, Couture KC, Mir E. Ocular colobomata. Surv Ophthalmol. 2000;45(3):175-194.
-
Chang L, Blain D, Bertuzzi S, Brooks BP. Uveal coloboma: clinical and basic science update. Curr Opin Ophthalmol. 2006;17(5):447-470.
-
Scemla B, Duroi Q, Duraffour P, Souedan V, Brezin AP. Transscleral filtration revealing a chorioretinal coloboma. Am J Ophthalmol Case Rep. 2021;21:101003.
