القزحية
حدقة على شكل ثقب المفتاح: يقع العيب عادة في الجانب السفلي الأنفي، مما يشوه الحدقة لتصبح مثل ثقب المفتاح.
باتجاه الجانب السفلي الصدغي: قد يحدث في موقع غير نمطي أيضًا.

الكولوبوما هو مرض خلقي ينشأ من عدم اكتمال انغلاق الشق الجنيني، مما يؤدي إلى عيوب نسيجية في أجزاء مختلفة من العين. يمكن أن يحدث في الجفن، القزحية، العدسة، الجسم الهدبي، المشيمية، الشبكية، والعصب البصري. يقع العيب عادة في الجانب الأنفي السفلي، وغالبًا ما يكون مصحوبًا بصغر العين.
يبلغ معدل الانتشار 0.5-2.2 حالة لكل 10,000 ولادة. في الولايات المتحدة، حوالي 2.6 حالة لكل 10,000 ولادة 4)، وفي أوروبا 4-19 حالة لكل 100,000 ولادة 6). يمثل حوالي 11% من حالات العمى لدى الأطفال، ومعدل التشخيص الجيني أقل من 30% 6). يبلغ معدل انتشار كولوبوما الجفن 0.2-0.8 حالة لكل 10,000 ولادة. يمثل 0.07% من تشوهات العين الخلقية، و3.2-11.2% من الأطفال ضعاف البصر.
هناك نوعان من الكولوبوما: النمطي وغير النمطي. ينتج النمطي عن عدم اكتمال انغلاق الشق الجنيني ويقع في الجانب الأنفي السفلي، بينما يحدث غير النمطي في مناطق أخرى وله آلية تطورية مختلفة.
رموز ICD-10 هي Q10.3 (الجفن)، Q13.0 (القزحية)، Q12.2 (العدسة)، H47.319 (العصب البصري)، Q14.8 (المشيمية والشبكية).
هناك نوعان: متقطع ووراثي. تم الإبلاغ عن أنماط وراثية متنوعة مثل الوراثة الجسدية السائدة، والوراثة الجسدية المتنحية، والوراثة المرتبطة بـ X. تم تحديد العديد من الجينات المسببة مثل PAX2 وCHD7 وFZD5، لكن معدل التشخيص الجيني أقل من 30%6). يُوصى بالاستشارة الوراثية في حالة وجود تاريخ عائلي.
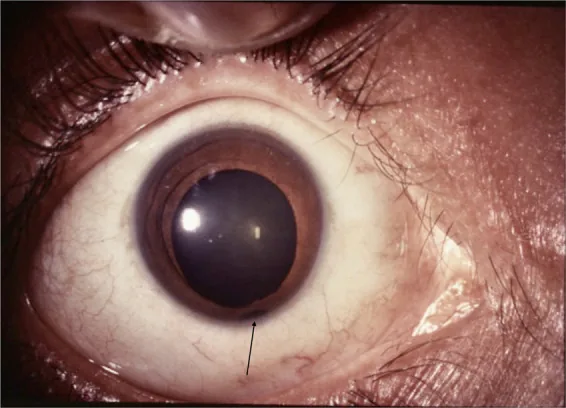
تتفاوت حدة البصر بشكل كبير من عدم الإحساس بالضوء إلى الطبيعي، اعتمادًا على موقع العيب ومداه.
يظهر الورم القولوني بعلامات مميزة في كل جزء من العين.
القزحية
حدقة على شكل ثقب المفتاح: يقع العيب عادة في الجانب السفلي الأنفي، مما يشوه الحدقة لتصبح مثل ثقب المفتاح.
باتجاه الجانب السفلي الصدغي: قد يحدث في موقع غير نمطي أيضًا.
المشيمية والشبكية
آفات صفراء-بيضاء: عيوب دائرية إلى مروحية الشكل واضحة الحدود تظهر من خلالها الصلبة.
خطر انفصال الشبكية: نسبة حدوث 23-40%7). تتطلب متابعة دورية.
العصب البصري والعدسة
توسع حفرة العصب البصري: يتراوح من أحادي الجانب إلى ثنائي الجانب، وبدرجات متفاوتة.
تسطيح خط استواء العدسة: يحدث نتيجة عيوب في الألياف الناحلة. يُلاحظ تحت توسيع الحدقة.
الجفن
عيب في الجفن العلوي الداخلي: عيب نسيجي كامل السمك.
تشوهات جهازية مصاحبة: قد تكون الحالة منعزلة، ولكنها غالبًا ما تصاحبها تشوهات جهازية.
نادرًا ما يحدث ورم القولون القزحي بشكل منفرد، وغالبًا ما يُرى مستمرًا مع ورم القولون المشيمي الكبير.
تتراوح الرؤية من عدم الإحساس بالضوء إلى طبيعية. إذا كان الورم القولوني مقتصرًا على القزحية فقط، فغالبًا ما تبقى الرؤية محفوظة. أما إذا شمل البقعة الصفراء أو العصب البصري، فغالبًا ما تكون الرؤية ضعيفة.
السبب الرئيسي للورم القولوني هو عدم اكتمال انغلاق الشق الجنيني.
يتكون الشق الجنيني (شق الكأس البصري) في الأسبوع الرابع من الحمل، ويكتمل في الأسبوع الخامس. يبدأ الانغلاق في الأسبوع السادس، ويكتمل في الأسبوع السابع. إذا تعطلت عملية الانغلاق هذه لأي سبب، يحدث الورم القولوني. كما يُشار إلى دور فيتامين أ في ذلك.
تم تحديد عدة جينات تشارك في حدوث الكولوبوما.
| الجين | المرض/النمط الظاهري المرتبط |
|---|---|
| PAX2 | متلازمة الكلى والكولوبوما5) |
| CHD7 | متلازمة CHARGE |
| FZD5 | OC عرضي + صغر القرنية6) |
| TENM3 | MCOPS15 (صغر القرنية + تأخر النمو)8) |
| FAT1 | ورم قولوني + اعتلال كلوي9) |
| YAP1 | مرتبط بالورم القولوني |
| ABCB6 | مرتبط بالورم القولوني |
| SALL2 | مرتبط بالورم القولوني |
قد يترافق الورم القولوني مع المتلازمات الجهازية التالية.
هي متلازمة تشوهات متعددة ناتجة عن طفرة في جين CHD7. الاسم مشتق من الحروف الأولى للعلامات: كولوبوما (C)، عيوب قلبية (H)، رتق القناة الأنفية (A)، تأخر النمو والتطور (R)، نقص تنسج الأعضاء التناسلية (G)، تشوهات الأذن (E). يتم التشخيص بناءً على مجموعة من هذه العلامات.
يتم إجراء اختبارات جينية شاملة مثل تحليل الإكسوم الكامل (WES)، لكن معدل التشخيص لا يتجاوز 30%6).
يحتاج الكولوبوما إلى التفريق بين الأمراض التالية حسب الموقع.
| الموقع | أمراض التفريق الرئيسية |
|---|---|
| الجفن | متلازمة الحبل السلوي، الصدمة |
| القزحية | انعدام القزحية، انفصال القزحية الرضحي |
| العصب البصري | متلازمة زهرة الصباح، نقص تنسج العصب البصري |
لا يوجد علاج جذري للكولوبوما، ويركز العلاج على الأعراض حسب المنطقة المصابة وإدارة المضاعفات.
أفاد Castilla-Martinez وزملاؤه (2024) أنهم استخدموا جراحة إعتام عدسة العين بالليزر الفيمتو ثانية (FLACS) مع رأب الحدقة ووضع حلقة توتر المحفظة (CTR) في حالة إعتام عدسة العين المصاحب لورم القولون في القزحية والعدسة والرباط المحيط بالعدسة. تحسنت حدة البصر بعد الجراحة إلى logMAR 0.2 4).
في ورم القولون العصبي، يوجد نقص تنسج في الصفيحة المصفوية، مما يؤدي إلى تفرع الشريان والوريد الشبكي المركزي خلف الحليمة البصرية، وتظهر الأوعية الدموية الشبكية ناشئة من عدة مواقع على حافة الحليمة. غالبًا ما يُلاحظ ضمور المشيمية والشبكية أسفل الحليمة بسبب عدم اكتمال انغلاق الشق الجنيني.
في حالة انفصال الشبكية الناتج عن تمزق، يتم إجراء استئصال الزجاجية. تم الإبلاغ عن تقنيات جراحية مثل إعادة تثبيت الشبكية باستخدام غراء الفيبرين 7) والتخثير الضوئي داخل العين مع غاز الدكاك 3). في حالة انفصال الشبكية المصلي، قد تتراجع الحالة تلقائيًا، ويتم تحديد خطة العلاج بشكل فردي.
يتكون الكأس البصري من الأديم الظاهر العصبي في الأسبوع الرابع من الحمل. يتشكل شق جنيني (شق الكأس البصري) على الجانب البطني للكأس البصري، ويمر من خلاله الشريان الزجاجي. يكتمل هذا الشق في الأسبوع الخامس، ويبدأ انغلاقه في الأسبوع السادس. يبدأ الانغلاق بالقرب من خط الاستواء ويتقدم نحو الأمام (باتجاه القزحية) والخلف (باتجاه العصب البصري)، ويكتمل في الأسبوع السابع.
تشارك عملية التحول الظهاري-اللحمة المتوسطة (EMT) في عملية الانغلاق. تقوم خلايا الظهارة العصبية الشبكية على حافة الشق الجنيني بتحليل الغشاء القاعدي، وتكتسب صفات لحمة متوسطة وتندمج. إذا تعطلت هذه العملية، يحدث الكولوبوما.
يشفر جين FZD5 مستقبلات مسار إشارات Wnt. تؤدي الطفرات المفقودة الوظيفة في FZD5 إلى خلل في إشارات Wnt، مما يسبب عدم اكتمال انغلاق الشق الجنيني وصغر القرنية6).
تشارك خلايا العرف العصبي (NCC) أيضًا في حدوث الكولوبوما. تتمايز خلايا العرف العصبي إلى نسيج لحمة متوسطة حول الكأس البصري، وتلعب دورًا مهمًا في عملية انغلاق الشق الجنيني2). يؤدي اضطراب هجرة خلايا العرف العصبي إلى تشوهات في تطور القزحية والمشيمية.
أبلغ كورتيس-غونزاليس وآخرون (2024) أن الطفرة المتماثلة المغلوطة في جين FZD5 (p.M160V) تسبب ورمًا قولونيًا عينيًا أعراضيًا وصغر القرنية6). أظهرت الوراثة نمطًا متنحيًا، وأكد التحليل الوظيفي أن التنشيط المعتمد على الليجاند لمسار إشارات Wnt يكون معطوبًا. معدل التشخيص الجيني للورم القولوني أقل من 30%، ومن المتوقع أن يساهم تحديد الجينات المسببة الجديدة في تحسين التشخيص.
أبلغ Zhou وآخرون (2022) أن الطفرات المركبة غير المتجانسة في جين TENM3 تسبب MCOPS15 (صغر القرنية، ورم القزحية والمشيمية القزحي، وتأخر النمو العام) 8). يرمز TENM3 لبروتين عبر غشائي يشارك في التصاق الخلايا والتطور العصبي.
أبلغ Esmaeilzadeh وآخرون (2022) عن تحديد طفرة في جين FAT1 في عائلة إيرانية تعاني من ورم القزحية القزحي المصحوب باعتلال الكلية 9). FAT1 هو عضو في عائلة الكادهيرين الفائقة يشارك في استقطاب الخلايا وتكوين الأنسجة.
أبلغ Hu وآخرون (2024) عن تحديد طفرة إزاحة الإطار c.76delG في جين PAX2 في عائلة تعاني من تصلب الكبيبات القطعي البؤري (FSGS) 5). تشير النتائج إلى أن الطيف المظهري لمتلازمة ورم الكلى القزحي أوسع مما كان يُعتقد سابقًا.
أبلغ Jain وآخرون (2024) عن حالة واحدة من انفصال الشبكية المرتبط بالورم القزحي تم علاجها باستخدام إعادة تثبيت الشبكية مع مادة الفيبرين اللاصقة 7). تتضمن التقنية وضع مادة الفيبرين اللاصقة حول تمزق الشبكية على حافة الورم القزحي لتعزيز الالتصاق، وتحسنت حدة البصر النهائية إلى 20/50.
أبلغ Ratra وآخرون (2023) عن علاج ناجح لحالة من ورم المشيمية غير النمطي المصحوب بناسور صلبي بعد الصدمة باستخدام استئصال الزجاجية + التخثير الضوئي داخل العين + الدكاك الغازي 3).
أبلغ Scemla وآخرون (2021) عن حالة رجل يبلغ من العمر 19 عامًا أصيب بانخفاض ضغط العين (4 مم زئبق) بسبب تسرب عبر الصلبة في موقع ورم المشيمية الخلقي 1). تم تأكيد وجود عيب في الصلبة باستخدام المجهر فوق الصوتي الحيوي. تعافى تلقائيًا خلال 6 أسابيع، مع الحفاظ على ضغط عين 11 مم زئبق وحدة بصر 1.0.