مظهر القرص البصري
يتميز بتوسع منطقة القرص البصري وانخفاض قمعي الشكل. قاع الانخفاض مغطى بنسيج أبيض (نسيج دبقي أو PFV)، ويوجد ارتفاع حلقي حول القرص. غالبًا ما يكون شكل القرص غير واضح بسبب تغطيته بالنسيج الأبيض.

متلازمة زهرة الصباح (morning glory disc anomaly) هي شذوذ خلقي في القرص البصري وصفها كيندلر. تتوسع منطقة القرص وتنخفض بشكل قمعي، ويغطى قاع التجويف بنسيج أبيض (نسيج دبقي أو بقايا الجسم الزجاجي الأولي = PFV). سُميت بهذا الاسم لأن شكلها يشبه زهرة الصباح.
الخصائص الرئيسية لهذا المرض هي كما يلي:
علم الأوبئة: غالبًا ما تكون أحادية العين، ونادرًا ما تُبلغ عن حالات ثنائية العين. الوراثة غير واضحة، ولا توجد عوامل خطر محددة معروفة. تتراوح حدة البصر من إدراك حركة اليد إلى 1.0. لا توجد بيانات وبائية كمية ثابتة عن معدل الانتشار أو الإصابة (مرض نادر).
المفهوم المرضي: بسبب جر النسيج الأبيض، تُطوى الشبكية المحيطة بالحليمة داخل التجويف. يُعتقد أن الورم القولوبي العصبي أو الورم العنبي حول الحليمة الناتج عن عدم انغلاق الشق البصري، بالإضافة إلى تكاثر النسيج الدبقي على الحليمة أو PFV، يؤدي إلى انجذاب الشبكية حول الحليمة داخل التجويف.
سُميت بهذا الاسم لأن شكل التجويف القمعي في منطقة الحليمة والأوعية الدموية الشعاعية يشبه زهرة الصباح (morning glory). وقد أُبلغ عنها لأول مرة بواسطة Kindler.
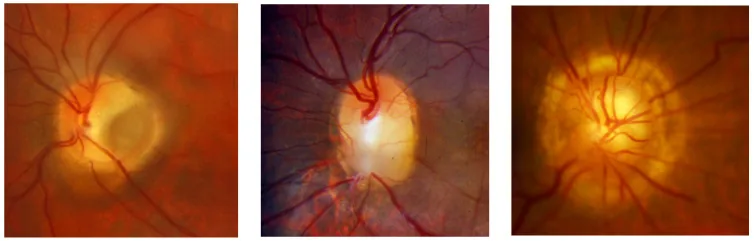
مظهر القرص البصري
يتميز بتوسع منطقة القرص البصري وانخفاض قمعي الشكل. قاع الانخفاض مغطى بنسيج أبيض (نسيج دبقي أو PFV)، ويوجد ارتفاع حلقي حول القرص. غالبًا ما يكون شكل القرص غير واضح بسبب تغطيته بالنسيج الأبيض.
مظهر الأوعية الدموية
تنشأ الأوعية الشبكية من تحت النسيج الأبيض. تكون عديدة وتسير بشكل شعاعي ومستقيم. نظرًا لانزياح الشبكية المحيطة بالقرص داخل الانخفاض، تبدو الأوعية أكثر عددًا مما هي عليه.
مظهر المشيمية والشبكية
يوجد شذوذ في صبغة المشيمية والشبكية حول القرص. غالبًا ما يصاحبه ضمور في المشيمية والشبكية على شكل لسان أسفل القرص، مما يشير إلى ارتباطه بعدم انغلاق الشق البصري. الانخفاض الشبيه بالورم العنبي حول القرص هو أيضًا سمة مميزة.
مظهر البقعة
في بعض الحالات يمكن ملاحظة البقعة، وفي حالات أخرى تكون موجودة داخل الانخفاض ولا يمكن ملاحظتها. إذا أمكن رؤية البقعة، فغالبًا ما تكون حدة البصر 0.1 أو أفضل. إذا لم تكن البقعة موجودة، تكون حدة البصر ضعيفة جدًا.
في متلازمة زهرة الصباح، غالبًا ما يحدث انفصال الشبكية بدءًا من منطقة قريبة من القرص البصري. يُعتقد أن أصل السائل تحت الشبكي يرجع إلى الآليات التالية:
في المراحل المبكرة، قد يكون انفصالًا نضحيًا أو جرّيًا ويختفي تلقائيًا. في الحالات المتقدمة، غالبًا ما يحدث تمزق بالقرب من النسيج أمام القرص. في كثير من الأحيان لا يتقدم الانفصال ويبقى محدودًا حول القرص، ولكن قد يتطور إلى انفصال كامل فقاعي ويؤدي إلى العمى.
يعد عدم اكتمال انغلاق الشق الكأسي البصري (الشق الجنيني) الأساس المشترك للتشوهات النمائية. يتكون الشق الكأسي البصري في الأسبوع الرابع من الحمل، ويكتمل انغلاقه في الأسبوع السادس إلى السابع. يُعتقد أن متلازمة زهرة الصباح تنشأ من عدم اكتمال الانغلاق بالإضافة إلى تكاثر النسيج الدبقي أو بقايا الجسم الزجاجي الأولي (PFV) في منطقة القرص البصري. يُفترض أن العملية التطورية تتضمن: ورم قولوني للعصب البصري أو ورم عنبي حول القرص + تكاثر دبقي/PFV فوق القرص → سحب الشبكية حول القرص إلى داخل التجويف.
في العديد من الحالات، يُلاحظ وجود آفة ضمورية في المشيمية والشبكية على شكل لسان أسفل القرص البصري، وتعتبر دليلاً على عدم اكتمال انغلاق الشق الكأسي. لا يزال هناك جدل حول ما إذا كان النسيج الأبيض في قاع التجويف هو نسيج دبقي أم بقايا الجسم الزجاجي الأولي، وقد يكون مزيجاً من الاثنين. لا توجد وراثة واضحة، وحدوث الحالة داخل الأسرة نادر.
تُعرف العلاقة مع القيلة الدماغية عبر العظم الوتدي (transsphenoidal encephalocele)، حيث يمكن أن يحدث انفتاق للسحايا والتصالبة البصرية والوطاء من خلال عيب عظمي في قاعدة الجمجمة (العظم الوتدي)1). أبلغ بهاتي عن حالة لامرأة تبلغ من العمر 20 عاماً تعاني من متلازمة زهرة الصباح في عين واحدة وقيلة دماغية عبر العظم الوتدي، وأشارت الحالة إلى وجود تاريخ من انقطاع الطمث مما يوحي بوجود علاقة مع اضطرابات الغدد الصماء1).
في حالة تشخيص متلازمة زهرة الصباح، يجب إجراء تصوير بالرنين المغناطيسي للرأس لجميع الحالات لتقييم وجود تشوهات داخل الجمجمة. قد تصاحب القيلة الدماغية انفتاق الوطاء أو التصالبة البصرية، لذلك يجب النظر في تقييم وظائف الغدد الصماء (محور الوطاء-الغدة النخامية)1).
يتم التشخيص بناءً على المنظر المميز لقاع العين.
| الفحص | الغرض |
|---|---|
| تنظير قاع العين (مباشر/غير مباشر) | تأكيد العلامات المميزة للقرص البصري |
| كاميرا رقمية واسعة الزاوية لقاع العين | تقييم الصورة الكاملة ومدى انفصال الشبكية |
| التصوير المقطعي بالموجات فوق الصوتية | تقييم عمق حفرة القرص البصري وانخفاض العنبية |
| التصوير المقطعي التوافقي البصري (OCT) | تقييم طبقات البقعة والشبكية حول القرص البصري. فحص العلاقة مع الانخفاض بالتفصيل |
| التصوير بالرنين المغناطيسي للرأس | التحقق من القيلة الدماغية عبر العظم الوتدي (موصى به لجميع الحالات) 1) |
| الأمراض التفريقية | نقاط التمايز |
|---|---|
| ورم القولون العصبي البصري | انخفاض أبيض أسفل الحليمة (عيب كأسي). لا يوجد توسع قمعي ولا مسار وعائي شعاعي |
| ورم عنقودي حول الحليمة | انخفاض حول الحليمة ولكن يفتقر إلى النسيج الدبقي الأبيض على الحليمة |
| PFV حليمي | وجود نسيج دبقي على الحليمة ولكن بدون انخفاض قمعي |
| نقص تنسج العصب البصري | صغر الحليمة (بينما تكون الحليمة متضخمة في متلازمة زهرة الصباح). علامة الحلقة المزدوجة. مرتبط بسكري الأم |
| حفرة العصب البصري | انخفاض صغير موضعي. لا توسع قمعي. مرتبط بانفصال الشبكية البقعي |
تتميز متلازمة زهرة الصباح بتوسع قمعي في منطقة الحليمة، ونسيج دبقي أبيض، ومسار وعائي شعاعي. ورم القولون العصبي البصري هو عيب كأسي أسفل الحليمة، بدون نسيج دبقي وبنمط وعائي مختلف. كلاهما ناتج عن عدم اكتمال انغلاق الشق البصري، لكن وجود أو عدم وجود تكاثر دبقي/PFV على الحليمة هو النقطة الأساسية في التفريق.
حتى في حالة عدم وجود انفصال الشبكية، يلزم إجراء فحوصات قاع العين منتظمة. في حالة انفصال الشبكية الموضعي حول الحليمة حيث من المحتمل أن يكون السائل تحت الشبكية من أصل سائل دماغي شوكي، غالبًا ما يتم اختيار المراقبة الدقيقة أولاً.
إذا لم يكن هناك انفصال في الشبكية وتم تأكيد وجود البقعة عند الأطفال دون سن 6 سنوات، فيجب النظر في علاج الحول. يركز العلاج على تدريب العين المصابة عن طريق تغطية العين السليمة (الرقعة). إذا كانت البقعة محصورة داخل الحفرة وكانت حدة البصر في مستوى الإحساس بالضوء، فلا ينطبق العلاج.
مؤشرات الجراحة: انفصال الشبكية الذي يتجاوز محيط القرص البصري. غالبًا ما يكون مصحوبًا بتمزق داخل حفرة القرص البصري.
خطوات الجراحة:
اختيار الدكاك:
| الدكاك | الخصائص/المؤشرات |
|---|---|
| غاز طويل الأمد (SF₆ أو C₃F₈) | الخيار الأول. يتطلب وضعية الانبطاح بعد الجراحة |
| زيت السيليكون | حالات الأطفال، الحالات المقاومة، الحالات التي يصعب فيها الحفاظ على وضعية الانبطاح. يجب الانتباه لخطر التسرب إلى الفضاء تحت العنكبوتية |
| بوتيل سيانوأكريلات (غراء الشبكية) | يُحاول استخدامه في الحالات المتكررة والمستعصية عن طريق وضعه على موقع التمزق |
الإنذار: غالبًا ما يكون مقاومًا للجراحة ويصعب علاجه. خاصة في الأطفال دون سن 10 سنوات، يكون انخفاض درجة الحفرة حول القرص البصري شديدًا وتكون تشوهات الصفيحة المصفوية خطيرة، مما يؤدي إلى سوء الإنذار. حتى في حالة نجاح إعادة التثبيت، يصعب الحصول على رؤية جيدة.
يعد عدم اكتمال انغلاق الشق الكأسي (الشق الجنيني) الأساس المشترك للتشوهات في متلازمة زهرة الصباح. يتكون الشق الكأسي في الأسبوع الرابع من الحمل ويكتمل انغلاقه في الأسبوع السادس إلى السابع، ولكن إذا حدث عدم اكتمال الانغلاق، يؤدي ذلك إلى تشوهات هيكلية في رأس العصب البصري.
في متلازمة زهرة الصباح، يُعتقد أن عدم اكتمال الانغلاق يترافق مع تكاثر الأنسجة الدبقية أو PFV في منطقة القرص البصري. يُفترض أن العملية التطورية تشمل: ورم كولوبوما العصب البصري أو ورم عنقودي حول القرص + تكاثر دبقي/PFV على القرص → انجذاب الشبكية حول القرص إلى داخل الحفرة. يُعتبر وجود آفة ضمورية مشيمية شبكية على شكل لسان أسفل القرص في العديد من الحالات دليلاً على عدم اكتمال انغلاق الشق الكأسي.
توجد عدة فرضيات متوازية حول مصدر السائل تحت الشبكي.
فرضية السائل النخاعي: نظرًا لوجود تشوهات هيكلية في الصفيحة المصفوية في متلازمة زهرة الصباح، يُفترض أن السائل النخاعي يتسرب من الحيز تحت العنكبوتية إلى الحيز تحت الشبكي عبر أنسجة القرص البصري الضعيفة. كما أن خطر تسرب زيت السيليكون إلى الحيز تحت العنكبوتية يدعم وجود هذا المسار بشكل غير مباشر.
فرضية تسرب الأوعية الدموية: يُفترض أن تسرب السوائل المصلية من الأوعية الدموية غير الطبيعية على القرص البصري (الأوعية داخل الأنسجة البيضاء) هو مصدر السائل تحت الشبكي.
فرضية الجر + التمزق المتزامن: يُفترض أن الانفصال الجري الناتج عن الجر الزجاجي يترافق مع تمزق داخل حفرة القرص البصري، مما يؤدي إلى انتقاله إلى انفصال ناتج عن تمزق. في الحالات المتقدمة، غالبًا ما توجد تمزقات بالقرب من الأنسجة أمام القرص، ويُعتبر دور الانفصال الناتج عن التمزق مهمًا في الممارسة السريرية.
يوجد النسيج الأبيض على القرص البصري في موقع يتوافق مع موضع الصفيحة المصفوية، ويفتقر إلى البنية الداعمة الطبيعية. يُعتقد أن هذا الشذوذ في الصفيحة المصفوية يرتبط بآليات مرضية مميزة مثل انتقال ضغط السائل الدماغي الشوكي، وتشكيل مسار دخول السائل الدماغي الشوكي، وتسرب زيت السيليكون.
أبلغ بهاتي عن حالة امرأة تبلغ من العمر 20 عاماً تعاني من متلازمة زهرة الصباح في العين اليسرى مع قيلة دماغية عبر العظم الوتدي 1). كانت حدة البصر في العين اليمنى 20/20، وفي العين اليسرى تمييز حركة اليد. كان لديها تاريخ من انقطاع الطمث ومضاعفات الغدد الصماء. أكد التصوير بالرنين المغناطيسي وجود قيلة دماغية عبر عيب عظمي في العظم الوتدي، وقد تشمل ليس فقط السحايا ولكن أيضاً نزوح تحت المهاد والتصالبة البصرية 1). عند تشخيص متلازمة زهرة الصباح، يُوصى بالنظر في احتمال وجود قيلة دماغية قاعدية وإجراء تصوير بالرنين المغناطيسي للرأس لجميع الحالات 1).
إذا تقدم التقييم التفصيلي لبنية القرص البصري والبقعة (تحليل طبقة تلو الأخرى) باستخدام التصوير المقطعي التوافقي البصري، فقد تتحسن دقة التنبؤ بالتشخيص البصري. يعد توضيح آلية حدوث انفصال الشبكية (التحقق من نظرية السائل الدماغي الشوكي ونظرية تسرب الأوعية الدموية) أيضاً موضوعاً مهماً. من المتوقع أن يؤدي تجميع بيانات متعددة المراكز حول نتائج جراحة الجسم الزجاجي إلى توحيد معايير الجراحة واختيار الدكاك. فيما يتعلق بالخلفية الوراثية (البحث عن الجينات المسببة)، لا يزال هناك الكثير من الأمور غير المعروفة، ويُنتظر تراكم أبحاث الجينوم.
تم الإبلاغ عن حالات مصاحبة لقيلة دماغية عبر العظم الوتدي وتشوهات داخل الجمجمة، ويُوصى بإجراء تصوير بالرنين المغناطيسي للرأس لجميع الحالات. قد تشمل القيلة الدماغية نزوح تحت المهاد والتصالبة البصرية، ويجب أيضاً النظر في فحص اضطرابات الغدد الصماء (مثل انقطاع الطمث).