การเคลื่อนของเลนส์แก้วตา เนื่องจากบาดแผลเกิดขึ้นจากการฉีกขาดของเส้นใยซินน์ (Zinn) จากการกระทบกระแทกที่ตาโดยตรง แบ่งเป็น 3 ระยะ ได้แก่ การสั่นสะเทือนของเลนส์ การเคลื่อนบางส่วน และการเคลื่อนหลุดสาเหตุหลักคือการบาดเจ็บจากกีฬาลูกบอล เช่น เบสบอล ฟุตบอล และการถูกกระแทก มักเกิดร่วมกับการฉีกขาดของม่านตา
ในกรณีเคลื่อนบางส่วนเล็กน้อย สามารถสังเกตอาการโดยใช้แว่นตาหรือคอนแทคเลนส์ได้ แต่ถ้าการฉีกขาดของเส้นใยซินน์มากกว่า 1/4 ของเส้นรอบวง การผ่าตัดด้วยห่วงรัดแคปซูล (CTR ) เป็นข้อบ่งชี้
การเคลื่อนของเลนส์เข้าไปในช่องหน้าตาทำให้ความดันลูกตา สูงขึ้นเฉียบพลันและทำลายเซลล์บุผนังกระจกตา จำเป็นต้องนำออกโดยด่วน
สำคัญที่จะต้องแยกจากโรคทางระบบ เช่น กลุ่มอาการมาร์แฟน กลุ่มอาการไวล์-มาร์เคซานี และโรคปัสสาวะมีโฮโมซิสทีน
ในกรณีเคลื่อนหลุดสมบูรณ์ (เลนส์ตกไปในวุ้นตา ) จะทำการผ่าตัดวุ้นตา และยกเลนส์ขึ้นโดยใช้ของเหลวเพอร์ฟลูออโรคาร์บอน (LPFC) แล้วนำออก
หลังผ่าตัด มีความเสี่ยงต่อการเคลื่อนของเลนส์แก้วตาเทียม ต้อหิน และจอประสาทตาลอก จำเป็นต้องติดตามผลในระยะยาว
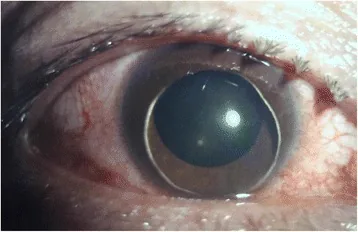
การเคลื่อนของเลนส์แก้วตาเนื่องจากบาดแผล (เคลื่อนเข้าช่องหน้าตาโดยสมบูรณ์): ตาขวามีเลือดคั่งที่เยื่อบุตาและเลนส์ในช่องหน้าตา Chen H, Shi J, Wei S, Zhang Y, Zhuang X, Xu X. Traumatic lens dislocation into the anterior chamber: a case report. BMC Ophthalmol. 2018 Jan 8;18:3. Figure 1. PM
CI D: PMC5759281. License: CC BY.
ภาพถ่ายส่วนหน้าของตาขวาแสดงเลนส์ที่เคลื่อนเข้าสู่ช่องหน้าตาอย่างสมบูรณ์เนื่องจากการฉีกขาดของเส้นใยซินน์รอบด้าน โดยมีเลือดคั่งที่เยื่อบุตา อย่างชัดเจน สอดคล้องกับชนิดเคลื่อนเข้าช่องหน้าตาของการเคลื่อนของเลนส์ (lens luxation) ที่กล่าวถึงในหัวข้อ «1. การเคลื่อนของเลนส์แก้วตา เนื่องจากบาดแผลคืออะไร?»
เมื่อเลนส์สูญเสียการรองรับจากเส้นใยซินน์ เรียกว่า การเคลื่อนของเลนส์ (lens luxation) ส่วนเมื่อยังมีการรองรับจากเส้นใยซินน์เหลืออยู่ เรียกว่า การเคลื่อนบางส่วนของเลนส์ (lens subluxation) การเคลื่อนและการเคลื่อนบางส่วนของเลนส์เนื่องจากบาดแผลเป็นคำรวมสำหรับภาวะที่เส้นใยซินน์ฉีกขาดเนื่องจากแรงภายนอกที่ไม่ทะลุ ทำให้เลนส์เคลื่อนจากตำแหน่งเดิม
ตามความรุนแรง แบ่งเป็น 3 ระยะดังนี้:
การเคลื่อนบางส่วนของเลนส์ (lens subluxation)
การฉีกขาดบางส่วนของเส้นใยซินน์ : เส้นใยซินน์บางส่วนยังคงอยู่ เลนส์เคลื่อนหรือเอียงแต่ยังคงอยู่ในลูกตา
ขอบเขตของอาการ : หากการเคลื่อนต่ำเพียงเล็กน้อย จะเกิดเพียงความผิดปกติของการหักเหของแสง เมื่อดำเนินไปจะเกิดภาพซ้อน ในตาเดียวและสายตายาว มาก
การสั่นของเลนส์ (Phacodonesis) : รวมถึงภาวะที่เลนส์แกว่งเมื่อเคลื่อนไหวลูกตาเนื่องจากเอ็นซินน์ (Zinn) อ่อนแอ
เลนส์หลุด (lens luxation)
การฉีกขาดของเอ็นซินน์โดยรอบ : เอ็นซินน์ฉีกขาดโดยรอบทั้งหมด ทำให้เลนส์ตกลงไปในวุ้นตา หรือหลุดออกไปยังช่องหน้าม่านตา
ความเร่งด่วน : ในกรณีที่เลนส์หลุดเข้าช่องหน้าม่านตา จะทำให้การไหลเวียนของอารมณ์ขันผิดปกติ ความดันลูกตา สูงขึ้นอย่างเฉียบพลัน และทำลายเยื่อบุผิวกระจกตา จำเป็นต้องได้รับการรักษาฉุกเฉิน
การตกในวุ้นตา : เลนส์ตกลงไปในโพรงวุ้นตา ด้วยแรงโน้มถ่วง เสี่ยงต่อการบาดเจ็บของจอประสาทตา เนื่องจากการสัมผัสกับอวัยวะภายในลูกตา
เลนส์หลุดจากอุบัติเหตุเป็นภาวะแทรกซ้อนที่พบได้บ่อยจากการบาดเจ็บที่ตาชนิดทื่อ และในเด็กอาจทำให้เกิดตามัว (amblyopia) แยกจากสาเหตุแต่กำเนิดหรือโรคทางระบบโดยประวัติการบาดเจ็บ ผลตรวจตา และผลตรวจร่างกาย
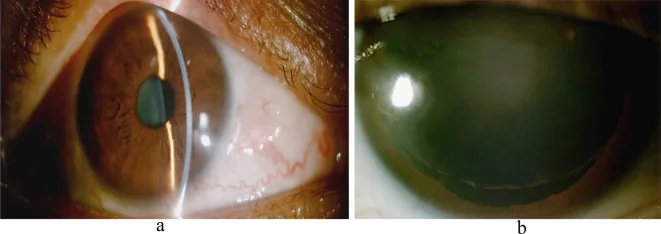
ภาพจากกล้องจุลทรรศน์ชนิดกรีดของเลนส์ย่อยหลุดจากอุบัติเหตุ: ม่านตาฉีกขาดด้านล่างและการเปิดเผยขอบเลนส์หลังขยายม่านตา Yang Y, Luo X, Zhong J, Xu X, Zhang H, Cheng B. Traumatic lens subluxation with
iridodialysis : a retrospective case series. BMC Ophthalmol. 2024 Feb 14;24:66. Figure 2. PM
CI D: PMC10865630. License: CC BY.
ภาพถ่ายส่วนหน้าของตาซ้าย แผง a แสดงบริเวณ
ม่านตาฉีกขาด ด้านล่าง แผง b หลังขยาย
ม่านตา แสดงเอ็นซินน์ขาดจากทิศทาง 1 ถึง 10 นาฬิกา โดยเลนส์ย่อยหลุด สอดคล้องกับ
ม่านตา สั่น (iridodonesis) และการเปิดเผยขอบเลนส์หลังขยาย
ม่านตา (สัญญาณเฉพาะของ phacodonesis) ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
หากระดับการเคลื่อนต่ำเพียงเล็กน้อย จะเกิดเพียงความผิดปกติของการหักเหของแสง แต่เมื่อดำเนินไปจะเกิดภาพซ้อน ในตาเดียวและสายตายาว มากเนื่องจากการสูญเสียการทำงานของเลนส์
การมองเห็น ลดลงและความผิดปกติของการหักเหของแสง สายตาเอียง ไม่สม่ำเสมอ สายตาสั้น หรือสายตายาว ภาพซ้อน ในตาเดียวภาพซ้อน ยังคงอยู่แม้ปิดตาข้างหนึ่ง (การทดสอบปิดตา )สายตายาว มากสายตายาว อย่างชัดเจนปวดตา อย่างเฉียบพลันและความดันลูกตา สูงม่านตา หรือการติดของวุ้นตา
หากมีความอ่อนแอของเส้นใยซินน์ (Zinn) จะเห็นเลนส์สั่น (phacodonesis) เมื่อเคลื่อนไหวลูกตา นอกจากนี้ ยังเกิดการสั่นของม่านตา (iridodonesis) เนื่องจากเลนส์ไม่มั่นคง และความผิดปกติของรูปร่างม่านตา จากการเคลื่อนของเลนส์ หากความลึกของช่องหน้าม่านตา แตกต่างกันระหว่างสองข้าง ให้สงสัยความอ่อนแอของเส้นใยซินน์ในข้างที่ตื้นกว่า
เมื่อวุ้นตา ที่ยื่นออกมาถูกติดและเลนส์เคลื่อนไปยังช่องหน้าม่านตา อาจเกิดการไหลเวียนของอารมณ์ขันน้ำผิดปกติ ทำให้ความดันลูกตา สูงขึ้นอย่างเฉียบพลันและปวด
การสั่นของม่านตา (Iridodonesis) : อาการม่านตา สั่นเมื่อเคลื่อนไหวลูกตาเนื่องจากการสูญเสียการรองรับของเลนส์ความลึกของช่องหน้าม่านตา ไม่เท่ากัน : ข้างที่ตื้นกว่าบ่งชี้ถึงความอ่อนแอของเส้นใยซินน์การยื่นของวุ้นตา : การติดของเส้นใยวุ้นตา ในช่องหน้าม่านตา
Q
จะเกิดอะไรขึ้นถ้าเลนส์ออกมาที่ช่องหน้าม่านตา?
A
การยื่นของเลนส์เข้าสู่ช่องหน้าม่านตา ขัดขวางการไหลเวียนของอารมณ์ขันน้ำ ทำให้ความดันลูกตา สูงขึ้นอย่างเฉียบพลันและปวดรุนแรง ความเสี่ยงต่อความเสียหายของเยื่อบุกระจกตา ก็เพิ่มขึ้นหากเลนส์สัมผัสกระจกตา จำเป็นต้องผ่าตัดนำเลนส์ออกอย่างเร่งด่วน และความล่าช้าอาจทำให้การมองเห็น เสียหายอย่างถาวร
เลนส์เคลื่อนบางส่วนสามารถเกิดขึ้นได้จากการบาดเจ็บแบบทื่อ เช่น การกระแทกของลูกบอลในเบสบอล ฟุตบอล เทนนิส หรือการชกในการทะเลาะวิวาท เนื่องจากแรงภายนอกทำให้ลูกตาผิดรูป มักเกิดร่วมกับการฉีกขาดของม่านตา
การบาดเจ็บจากการกีฬา: การกระแทกของลูกบอลหรือหมัดในเบสบอล ฟุตบอล เทนนิส ศิลปะการต่อสู้
การทำร้ายร่างกายและอุบัติเหตุจราจร
การล้มและอุบัติเหตุจากการทำงานที่ทำให้เกิดการบาดเจ็บที่ใบหน้า
เมื่อประวัติการบาดเจ็บไม่ชัดเจนหรือเป็นที่ตาทั้งสองข้าง การแยกโรคจากเลนส์เคลื่อนที่สัมพันธ์กับโรคทางระบบเป็นสิ่งสำคัญ
โรคทางระบบ ทิศทางการเคลื่อนของเลนส์ ลักษณะทางระบบที่เด่นชัด กลุ่มอาการมาร์แฟน เคลื่อนขึ้นด้านบน (พบบ่อย) รูปร่างสูง, นิ้วแมงมุม, โรคลิ้นหัวใจเอออร์ติก, สายตาสั้น มาก กลุ่มอาการไวล์-มาร์เชซานี เคลื่อนไปด้านหน้า รูปร่างเตี้ย, นิ้วสั้น, มีแนวโน้มเป็นต้อหิน โรคโฮโมซิสตินูเรีย เคลื่อนลงด้านล่าง (พบบ่อย) ความบกพร่องทางสติปัญญา, ภาวะลิ่มเลือดอุดตัน, กระดูกพรุน กลุ่มอาการเอห์เลอร์ส-ดานลอส หลากหลาย ผิวหนังยืดเกิน, ข้อต่อเคลื่อนไหวเกิน กลุ่มอาการเอ็กซ์โฟลิเอชัน ต่างๆ ผู้สูงอายุ, สารเอ็กซ์โฟลิเอชันบนเอ็นโดทีเลียมกระจกตา
ในกรณีที่เกิดจากบาดเจ็บ นอกจากการยืนยันประวัติการบาดเจ็บแล้ว การพบร่วมเช่น ม่านตาฉีกขาด , เลือดออกในช่องหน้าลูกตา , และมุม recess ช่วยในการวินิจฉัยแยกโรค
Q
ความแตกต่างระหว่างเลนส์เคลื่อนจากบาดเจ็บและกลุ่มอาการมาร์แฟนคืออะไร?
A
กรณีบาดเจ็บมีประวัติการบาดเจ็บชัดเจนและมักพบร่วมกับอาการบาดเจ็บ เช่น ม่านตาฉีกขาด , เลือดออกในช่องหน้าลูกตา , และมุม recess กลุ่มอาการมาร์แฟน เป็นทั้งสองข้างและมักเคลื่อนขึ้นด้านบน ร่วมกับอาการทั่วตัว เช่น รูปร่างสูง, นิ้วแมงมุม, และโรคลิ้นหัวใจ (โดยเฉพาะลิ้นเอออร์ติกไม่ปิด) แม้ว่าจะวินิจฉัยหลังบาดเจ็บ ควรตรวจหามาร์แฟนหากเป็นทั้งสองข้าง มีประวัติครอบครัว หรือมีความผิดปกติทางร่างกาย
การตรวจพื้นฐานคือการใช้กล้องจุลทรรศน์ชนิดกรีดร่วมกับการขยายม่านตา วิธีการส่องผ่าน (retroillumination) ใช้เพื่อระบุตำแหน่งและขอบเขตการฉีกขาดของเส้นใยซินน์ (Zinn) เพื่อช่วยวางแผนการผ่าตัด
การตรวจ วัตถุประสงค์ กล้องจุลทรรศน์ชนิดกรีดร่วมกับการขยายม่านตา ยืนยันการเคลื่อนของเลนส์, เอียง, สั่น, และม่านตา สั่น การส่องผ่าน (Retroillumination) ระบุตำแหน่งการฉีกขาดของเส้นใยซินน์และส่วนที่เหลือ อัลตราซาวนด์ไบโอไมโครสโคปี (UBM ) ประเมินปริมาณขอบเขตการฉีกขาดของเส้นใยซินน์ OCT ส่วนหน้าของตา การประเมินเลนส์และโครงสร้างช่องหน้าตาโดยไม่สัมผัส การวัดความดันลูกตา การตรวจหาและติดตามความดันลูกตา สูงเฉียบพลัน การตรวจร่างกายทั่วไป การวินิจฉัยแยกโรคทางระบบ เช่น Marfan (ร่างกาย, echocardiogram, ตรวจปัสสาวะ)
การมีม่านตาฉีกขาด : ในเลนส์เคลื่อนจากบาดแผล มักพบร่วมกับม่านตาฉีกขาด ความลึกช่องหน้าตาที่แตกต่างกัน : ด้านที่ตื้นกว่าบ่งชี้ถึงความอ่อนแอของเส้นใย Zinnความดันลูกตา ความดันลูกตา สูงเฉียบพลันจากเลนส์เคลื่อนเข้าช่องหน้าหรือวุ้นตา ติดค้างวุ้นตา เคลื่อนเข้าช่องหน้าวุ้นตา ติดค้างผ่านรูม่านตา เข้าช่องหน้ามุมช่องหน้าถอยและเลือดออกในช่องหน้า : ตรวจสอบโรคต้อหิน จากบาดแผลร่วม
ตราบใดที่ยังสามารถแก้ไขสายตาด้วยแว่นตาหรือคอนแทคเลนส์ได้ ให้สังเกตอาการ หากมีความแตกต่างของการมองเห็น ระหว่างสองตา ให้รักษาภาวะตาขี้เกียจ โดยปิดตาข้างที่ดี
ในกรณีที่มีการเคลื่อนหลุดบางส่วนเล็กน้อยซึ่งสามารถแก้ไขสายตาได้เพียงพอด้วยแว่นตาหรือคอนแทคเลนส์
ในเด็ก การตรวจวัดสายตา เป็นประจำมีความสำคัญเพื่อป้องกันการเกิดภาวะตาขี้เกียจ ที่ลุกลาม
ติดตามความคืบหน้าของบริเวณที่ฉีกขาดเป็นประจำด้วยการตรวจด้วยกล้องจุลทรรศน์ชนิดร่องกรีด
วิธีการผ่าตัดจะถูกกำหนดโดยขอบเขตของการฉีกขาดของเอ็นยึดเลนส์ Zinn และรูปแบบของการเคลื่อนหลุด
ภาวะ การจัดการที่แนะนำ เอ็นยึดเลนส์ Zinn ฉีกขาด 1/4 ขึ้นไป ใช้วงแหวนยึดแคปซูล (CTR ) และใส่เลนส์แก้วตาเทียม ในแคปซูล เมื่อไม่สามารถยึดในแคปซูลได้ เย็บเลนส์แก้วตาเทียม ที่ซิลิอารีซัลคัส หรือยึดในตาขาว (วิธี Yamane เป็นต้น) เคลื่อนหลุดสมบูรณ์ (ตกสู่น้ำวุ้นตา ) ผ่าตัดน้ำวุ้นตา + ใช้ LPFC (ของเหลวเพอร์ฟลูออโรคาร์บอน) เพื่อลอยและนำออก เคลื่อนเข้าสู่ช่องหน้าม่านตา (ฉุกเฉิน) นำออกฉุกเฉิน (เพื่อหลีกเลี่ยงความดันลูกตา สูงและความเสียหายต่อเยื่อบุผิวกระจกตา อย่างเร่งด่วน)
CTR ช่วยค้ำจุนบริเวณเส้นใยซินน์ (Zinn) ที่ฉีกขาด และคงรูปถุงเลนส์ให้กลม ทำให้แรงตึงบนเส้นใยซินน์ที่เหลืออยู่สมดุลกัน ในกรณีที่เส้นใยซินน์ฉีกขาดเป็นบริเวณกว้าง จะเลือกใช้การเย็บตรึงตาขาว ด้วย Modified CTR ที่มีตะขอตาขาว (เช่น Cionni ring) 4)
ในการผ่าตัดวุ้นตา สำหรับกรณีเลนส์หลุดทั้งลูก ขั้นแรกจะฉีดของเหลวเพอร์ฟลูออโรคาร์บอน (LPFC) เข้าไปในโพรงวุ้นตา เพื่อให้เลนส์ลอยขึ้นมาด้านหน้า จากนั้นนำออกทางกระจกตา หรือตาขาว 2)
ม่านตา
เมื่อเลนส์เคลื่อนเข้าสู่ช่องหน้าม่านตา การไหลเวียนของอารมณ์ขันจะถูกรบกวน ทำให้เกิดความดันลูกตา สูงขึ้นอย่างเฉียบพลัน การสัมผัสกับเอ็นโดทีเลียมกระจกตา อย่างต่อเนื่องทำให้เซลล์เอ็นโดทีเลียมเสียหายอย่างถาวร จำเป็นต้องนำเลนส์ออกโดยด่วนในห้องผ่าตัด พร้อมกับควบคุมความดันลูกตา ชั่วคราวด้วยยาหยอดลดความดันและยาขับปัสสาวะออสโมติก
Q
ถ้าเลนส์ขยับเพียงเล็กน้อย จำเป็นต้องผ่าตัดหรือไม่?
A
ในกรณีเลนส์เคลื่อนบางส่วนเล็กน้อยที่สามารถแก้ไขสายตาด้วยแว่นตาหรือคอนแทคเลนส์ สามารถสังเกตอาการได้ อย่างไรก็ตาม การเคลื่อนบางส่วนอาจค่อยๆ ดำเนินไป หากเกิดสายตาเอียง ไม่สม่ำเสมอ เห็นภาพซ้อน ข้างเดียว หรือสายตายาว มาก หรือหากเส้นใยซินน์ฉีกขาดเป็นบริเวณกว้าง จะพิจารณาผ่าตัด การประเมินขอบเขตการฉีกขาดด้วยกล้องจุลทรรศน์หลอดกรีดเป็นประจำเป็นสิ่งสำคัญ
Q
หลังผ่าตัด เลนส์แก้วตาเทียมที่ใส่เข้าไปอาจขยับได้หรือไม่?
A
เนื่องจากเส้นใยซินน์ยังคงอ่อนแอ อาจเกิดการเบี่ยงเบนหรือตกของ IOL หลังผ่าตัดได้ แม้ว่าความเสถียรของการยึดตรึงจะดีขึ้นด้วย CTR หรือการยึดตรึงในตาขาว (วิธี Yamane ฯลฯ) แต่ก็มีรายงานว่า IOL ที่ยึดตรึงในตาขาว อาจเอียงหรือเยื้องศูนย์ในระยะยาว 1) จำเป็นต้องติดตามผลระยะยาวด้วย OCT ส่วนหน้าและกล้องจุลทรรศน์หลอดกรีด
เส้นใยซินน์ (zonula ciliaris) เป็นมัดเส้นใยที่วิ่งจากเยื่อบุผิวไม่มีเม็ดสีของเลนส์ปรับตาไปยังเส้นศูนย์สูตรของเลนส์ตา ทำหน้าที่รักษาเลนส์ให้อยู่บนแกนสายตา และส่งผ่านการคลายและหดตัวของกล้ามเนื้อเลนส์ปรับตาไปยังเลนส์เพื่อทำหน้าที่ปรับโฟกัส
เมื่อมีแรงทื่อจากภายนอกมากระทบลูกตา ลูกตาจะเสียรูปชั่วคราว การเสียรูปอย่างฉับพลันนี้ทำให้เกิดแรงตึงมากเกินไปบนเส้นใยซินน์ ส่งผลให้เกิดการฉีกขาด
การฉีกขาดบางส่วน : เลนส์ฟกช้ำหรือเคลื่อนบางส่วน เลนส์ยังคงอยู่ในลูกตาเพราะเส้นใยซินน์ที่เหลืออยู่ยึดไว้การฉีกขาดรอบวงทั้งหมด : เลนส์หลุดทั้งลูก เลนส์ตกลงไปในวุ้นตา ด้วยแรงโน้มถ่วง หรือเคลื่อนออกไปทางช่องหน้าม่านตา กลไกการเคลื่อนออกมาด้านหน้า : การเคลื่อนออกมาทางช่องหน้าม่านตา เกิดขึ้นเนื่องจากการเคลื่อนที่ไปข้างหน้าของวุ้นตา เลนส์ที่เคลื่อนออกมา ม่านตา และวุ้นตา จะขัดขวางการไหลของอารมณ์ขันน้ำ ทำให้ความดันลูกตา เพิ่มขึ้นอย่างเฉียบพลัน
ในระหว่างการบาดเจ็บ แรงกระแทกจากการเสียรูปของลูกตาจะส่งผ่านไปยังซิลิอารีบอดี และมุมตา แรงเฉือนที่มุมตา (จุดเกาะของกล้ามเนื้อซิลิอารีวงแหวน) ทำให้รากม่านตาฉีกขาด นี่คือม่านตาฉีกขาด ซึ่งเป็นสิ่งที่พบร่วมกับเลนส์ย่อยเคลื่อนจากบาดเจ็บได้บ่อย
ชนิดเลนส์เคลื่อนออกมาด้านหน้า : เกิดการอุดตันของรูม่านตา ที่ป้องกันไม่ให้น้ำอารมณ์ขันไหลเข้าสู่ช่องหน้าม่านตา ทำให้เกิดภาวะคล้ายต้อหินมุมปิด เฉียบพลันชนิดวุ้นตา ติดค้าง : วุ้นตา ที่เคลื่อนเข้าสู่ช่องหน้าม่านตา อุดตัน trabecular meshwork ขัดขวางการระบายน้ำอารมณ์ขันชนิดอักเสบ : ปฏิกิริยาการอักเสบต่อโปรตีนเลนส์ (ม่านตาอักเสบ จากเลนส์) ทำให้การทำงานของ trabecular meshwork บกพร่อง
วิธี Yamane เป็นเทคนิคที่ไม่ต้องเย็บ โดยใช้เทคนิคเข็มคู่เพื่อยึด haptic ของ IOL เข้ากับตาขาว ซึ่งมีการบาดเจ็บจากการผ่าตัดน้อยกว่าวิธีเย็บแบบดั้งเดิม 1) การประยุกต์ใช้ในกรณีที่ Zinn zonule ได้รับความเสียหายอย่างกว้างขวางกำลังก้าวหน้า และรายงานความคงตัวของ IOL หลังผ่าตัดกำลังสะสมมากขึ้น
CTR มาตรฐานใช้ในกรณี Zinn zonule อ่อนแอเฉพาะที่เพื่อรักษาถุงแคปซูลให้เป็นวงกลม ในกรณีที่มีการฉีกขาดกว้าง ให้พิจารณาใช้ CTR ดัดแปลงที่มีตะขอตาขาว (Cionni ring) เพื่อยึดกับตาขาว 4,6) ผลลัพธ์หลังการใช้ CTR ขึ้นอยู่กับการเลือกผู้ป่วยและความสมบูรณ์ของแคปซูลหลัง จึงจำเป็นต้องตัดสินใจเป็นรายบุคคลตามสิ่งที่พบระหว่างผ่าตัด
ในการศึกษาของ Hapca และคณะ (2023) เกี่ยวกับกรณีผ่าตัดเลนส์เคลื่อนและเคลื่อนบางส่วนจากอุบัติเหตุ ผู้ป่วยส่วนใหญ่มีสายตาดีขึ้นหลังผ่าตัด ขณะที่สายตาก่อนผ่าตัดไม่ดี จอประสาทตาลอก และ iridodonesis สัมพันธ์กับพยากรณ์โรคที่ไม่ดี 3) Bhatt และคณะ (2019) ก็ได้ศึกษาผลลัพธ์ทางสายตาของเลนส์เคลื่อนจากอุบัติเหตุ โดยเน้นความสำคัญของการประเมินการบาดเจ็บร่วมและการทำงานของสายตาก่อนผ่าตัดในการประเมินพยากรณ์โรค 5)
Yamane S, Sato S, Maruyama-Inoue M, Kadonosono K. Flanged Intrascleral Intraocular Lens Fixation with Double-Needle Technique. Ophthalmology. 2017;124(8):1136-1142.
Hoffman RS, Fine IH, Packer M. Management of the subluxated crystalline lens. J Cataract Refract Surg. 2013;39(12):1904-1915.
Hapca MC, Muntean GA, Nemeș-Drăgan IA, Nicoară SD. Visual Outcomes of Traumatic Lens Dislocations and Subluxations Managed by Pars Plana Vitrectomy and Lensectomy. J Clin Med. 2023;12(22):6981.
Chee SP, Jap A. Management of severely subluxated cataracts using a modified capsule tension ring approach. Am J Ophthalmol. 2007;143(3):409-416.
Bhatt P, Bhatt C, Modi R, Lad M. Traumatic lens dislocation: Clinical features and visual outcome. Indian J Ophthalmol. 2019;67(10):1645-1649.
Cionni RJ, Osher RH. Management of profound zonular dialysis or weakness with a new endocapsular ring designed for scleral fixation . J Cataract Refract Surg. 1998;24(10):1299-1306.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต