非增殖性RR
微血管瘤:視網膜微血管瘤散在分布。作為早期發現重要。
微血管擴張:不規則的血管擴張與彎曲。螢光眼底血管攝影(FA)可清楚顯示。
視網膜出血:散在的點狀與火焰狀出血。
硬性滲出:脂質沉積造成的黃白色浸潤。
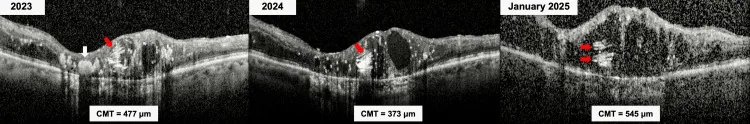
黃斑水腫(ME):對視力預後影響最大的發現。OCT上表現為囊樣水腫或瀰漫性水腫。

放射性視網膜病變(Radiation Retinopathy; RR)是一種慢性進行性閉塞性視網膜微血管病變,發生於眼內腫瘤、眼眶或鼻竇腫瘤、顱內疾病等放射治療時視網膜被照射的情況。常見於脈絡膜惡性黑色素瘤等眼內腫瘤、眼眶腫瘤、頭頸部腫瘤、腦腫瘤的放射治療後。1933年由Stallard首次報告。
此外,事故性大量曝露可在數週內導致視網膜和視神經壞死。
由於增殖能力強的視網膜血管內皮細胞對放射線具有選擇性敏感性,從而形成毛細血管閉塞、缺血、新生血管等一系列病理過程1)。脈絡膜血管內皮也會受損。發病多在照射後半年以上,尤其是2~3年後。總體發生率因照射野而異。
以下按部位顯示發生率。
| 照射部位 | 發生率 |
|---|---|
| 眼眶 | 85.7% |
| 鼻竇 | 45.4% |
| 鼻咽 | 36.4% |
| 腦 | 3.1% |
一項統合分析指出,腦頭頸部腫瘤放射治療後的RR盛行率約為6%,視神經病變(ON)約為2% 3)。包含遲發性病例在內的整體發生率約為17% 4)。
發生率因照射部位、劑量、分割方式及合併症而有很大差異。整體發生率據報告為17%,並非所有患者都會發病 4)。定期眼底檢查對於早期發現很重要。
早期常無症狀,有時在健康檢查中偶然發現。當病變影響黃斑部或視神經時,會出現以下症狀。
眼底所見類似糖尿病視網膜病變,從微血管瘤、視網膜出血、硬性滲出開始,隨後出現棉絮狀斑點。進展時發生視網膜新生血管,導致玻璃體出血。黃斑水腫和中心凹周圍微血管阻塞導致視力下降。一旦發病,進展比糖尿病視網膜病變更快。
臨床病程分為以下階段:
放射性視網膜病變大致分為非增殖性和增殖性兩類。
非增殖性RR
微血管瘤:視網膜微血管瘤散在分布。作為早期發現重要。
微血管擴張:不規則的血管擴張與彎曲。螢光眼底血管攝影(FA)可清楚顯示。
視網膜出血:散在的點狀與火焰狀出血。
硬性滲出:脂質沉積造成的黃白色浸潤。
黃斑水腫(ME):對視力預後影響最大的發現。OCT上表現為囊樣水腫或瀰漫性水腫。
增殖性RR
作為遲發性特殊表現,一例17年後發病的病例中,OCT顯示囊腔內膽固醇結晶形成的洋蔥環徵,被認為是慢性期治療抵抗的標誌 6)。
此外,一例全腦照射30 Gy後16個月出現上方視網膜侷限性RR的病例中,病變分佈與照射野的30 Gy等劑量線一致,證實即使在低劑量區域,發病模式也與照射野相對應 7)。
照射後半年以上,特別是2~3年後發病較多。診斷時的中位時間據報導為照射後39個月3),但也有17年後遲發的病例4)。照射後需要長期定期進行眼底檢查。
劑量閾值通常被認為是35 Gy4)。超過45 Gy的照射容易發病,超過50 Gy時發病風險特別高3)。但也有在20 Gy時發生的報告,並且在30 Gy的全腦照射後也有發病報導7),因此即使低於閾值劑量也需要注意。增殖能力強的視網膜血管內皮細胞最容易受損,脈絡膜血管內皮也會受損。
照射後的潛伏期為半年以上,特別是2~3年後多見。這被認為是由於放射線引起的內皮細胞損傷累積,需要時間才能超過臨床閾值。
以下列出風險因素。
| 風險因子 | 內容 |
|---|---|
| 總劑量 | >35 Gy(閾值)4),超過45 Gy為高風險 |
| 分割劑量 | 高分割照射 |
| 照射部位 | 眼眶或視交叉附近3) |
| 糖尿病 | 加重微血管脆弱性 |
| 合併化療 | 敏感性增加 |
靠近視交叉的照射與RR發病有顯著相關性(p=0.009)3)。
增殖性RR約占所有RR的3%至25%5)。在 plaque 近距離放射治療後,部分病例在照射後32個月進展為增殖性RR。
糖尿病是放射性視網膜病變的重要危險因子。糖尿病引起的微血管脆弱性與放射線導致的內皮損傷產生協同作用,可能在較低劑量下即發病。在維持血糖控制的同時,建議放射治療後進行更頻繁的眼底檢查。
FA是RR診斷和分期的基本檢查。早期可見視網膜微血管通透性增加,隨著病程進展,微血管閉塞。小動脈也閉塞,導致視網膜無灌流區廣泛擴大,並產生視網膜新生血管。Amoaku FA分級(第1~4級)被廣泛使用1)。
| 分級 | 主要發現 |
|---|---|
| 1 | 微血管瘤和局限性毛細管擴張 |
| 2 | 毛細管閉塞和廣泛血管異常 |
| 3 | 視神經盤或視網膜新生血管 |
| 4 | 玻璃體出血/牽引性視網膜剝離 |
吲哚青綠(ICG)螢光造影也可觀察到脈絡膜血管閉塞。
OCT用於根據Horgan分類(1~5級)對ME進行定量評估,在 plaque 近距離放射治療後4個月即可透過OCT檢測到1)。OCTA可非侵入性地可視化毛細血管脫落、無灌注區域及FAZ的變化,對早期檢測有用1)。
RR通常在照射後半年以上發病,尤其是2~3年後。發病中位時間為照射後39個月,>50Gy的照射需要特別密切觀察3)。照射後建議定期(至少每6~12個月)進行眼底檢查和OCT檢查。
診斷時,詢問放射治療史(眼內腫瘤、眼眶腫瘤、顱內腫瘤、鼻竇腫瘤)非常重要。
由於眼底表現與糖尿病視網膜病變相似,需要進行鑑別。透過確認有無放射照射史,通常可以輕鬆鑑別。
眼底表現(微血管瘤、出血、白斑、新生血管)兩者非常相似。最重要的鑑別點是有無放射線照射史。此外,放射性視網膜病變一旦發生,進展比糖尿病視網膜病變更快,其時間特徵為照射後半年至數年。兩病合併時管理尤其困難。
抗VEGF藥物是目前RR治療的第一線選擇。使用的藥物包括貝伐珠單抗(IVB)、雷珠單抗和阿柏西普1)。也有使用高劑量雷珠單抗2mg的報導1)。
預防性抗VEGF給藥旨在抑制放療後RR的發生。一項納入4項研究共2109例患者的統合分析顯示以下結果2)。
建議方案為IVB 1.25–1.5 mg,每4個月一次,持續24個月2)。預防性抗VEGF治療48個月後,最佳矯正視力顯著改善:預防組0.54 logMAR vs. 對照組2.00 logMAR5)。
Sahoo等人(2021)的綜述中,Schefler和Murray的RCT驗證了抗VEGF療法的有效性,並建議對黃斑水腫進行早期介入(照射後90天內)1)。
Victor等人(2023)對4項研究共2109例患者的統合分析證實,預防性IVB可顯著減少斑塊近接治療後的ME(50%)和RON(38%)2)。
對視網膜無血管區進行雷射光凝固,以預防視網膜新生血管及新生血管性青光眼的發生。全視網膜光凝固(PRP)用於增殖性RR,報告的消退率為66% 5)。斑塊治療後病例中也有64.4%觀察到消退 5)。局部雷射作為ME的輔助治療。
曲安奈德(TA)、地塞米松玻璃體內植入劑(DEX)和氟輕鬆(FA)用於抗VEGF治療抵抗時的輔助治療 5)。
玻璃體出血需進行玻璃體切除術。牽引性視網膜剝離也適用玻璃體切除術。NVG可能需要濾過手術或睫狀體光凝固術。COMS數據顯示,照射後3年43%的患者矯正視力低於20/200 2)。
目前沒有有效的方法阻止其進展,預後通常不佳。
預防性給藥建議每4個月一次,持續24個月的方案2)。治療性給藥的持續時間根據疾病活動性而變化。在治療抵抗的慢性病例中,可能需要超過72次注射6)。
放射性視網膜損傷的核心機制是視網膜血管內皮細胞的選擇性消失。增殖能力高的視網膜血管內皮細胞最易受損,脈絡膜血管內皮也會受損。內皮細胞對放射線特別敏感,DNA損傷和凋亡導致毛細血管壁崩解。
病理進展遵循以下階段:
晚期糖化終產物(AGE)的累積、周細胞消失及基底膜增厚也被認為會導致內皮損傷。此機制與糖尿病視網膜病變相似,解釋了糖尿病患者RR風險增加的原因之一。
從照射到臨床發病有半年以上,特別是2-3年的潛伏期。這反映了內皮細胞損傷累積和毛細血管閉塞臨床顯現所需的時間。
Victor等人(2023)的統合分析是目前顯示預防性抗VEGF給藥有效性的最大規模證據,但大多數研究為觀察性研究,需要透過隨機對照試驗(RCT)進一步驗證2)。最佳給藥間隔、藥物和療程的標準化也是未來的課題。
OCTA無需顯影劑即可定量評估微血管脫落、FAZ擴大和微血管密度降低。它可以在放射治療後早期階段檢測無灌流區域,並正應用於RR的篩查和監測1)。
Kayabai等人(2025)報告了一例53歲男性病例,他在眼內腫瘤放療後19年出現放射性視網膜病變6)。OCT上觀察到的洋蔥環徵(囊腔內膽固醇結晶的多層沉積)被認為是慢性、治療抵抗性放射性視網膜病變的影像標誌物,該患者需要超過72次玻璃體內注射的長期治療過程。
brolucizumab和faricimab(血管生成素/VEGF雙重標靶)等下一代抗VEGF藥物正在研究用於放射性視網膜病變5)。它們被期待作為現有藥物抵抗病例的替代選擇。
除了傳統的X線和伽馬射線外,質子線和重粒子線(碳離子線)治療後放射性視網膜病變的風險評估正在進行中。即使採用劑量高度集中的粒子線治療,如果視網膜包含在照射野內,仍可能發生視網膜病變,因此治療計劃中的視網膜劑量評估和術後監測是重要課題。
RR和放射性視神經病變(RON)可能在同一照射野同時發生。EBRT後RON的發生率約為2% 3)。當RR和RON合併時,視功能障礙更為嚴重,因此除眼底檢查外,定期進行視野檢查和OCT視神經評估已成為重要的研究課題。