偏頭痛 在15歲以上族群中發生率為8.4%,女性(12.9%)約為男性(3.6%)的3倍。閃輝暗點是雙眼性、同向性的,鋸齒狀的光從中心向周邊在20-30分鐘內擴大並消失。
超過90%有前兆的病例出現視覺前兆,典型病例在閃輝暗點之後出現頭痛。
一過性黑矇 是單眼性、持續1-5分鐘的陰性症狀,與閃輝暗點的鑑別很重要。亞型包括視網膜 性偏頭痛 、偏癱性偏頭痛 和復發性疼痛性眼肌麻痺性神經病變 (RP ON)。
急性期使用曲普坦類藥物和非類固醇 抗發炎藥,預防使用洛美利嗪鹽酸鹽、β受體阻斷劑 和托吡酯。
有前兆的偏頭痛 是腦中風的危險因子,RP ON的MRI顯示動眼神經增強。
偏頭痛 是一種血管性頭痛,由外頸動脈分支擴張引起的發作性頭痛疾病。反覆出現搏動性頭痛,分為有預兆和無預兆兩大類。閃爍暗點是偏頭痛 前典型的視覺預兆,傳統上解釋為血管痙攣導致枕葉視覺區域一過性缺血引起的鋸齒狀光。目前,皮質擴散性抑制(CSD)被理解為主要發病機制(參見§6)。
伴有噁心、畏光 、畏聲和視覺預兆,持續4至72小時。分為發作性(每月少於15天)和慢性(每月15天以上,持續3個月以上)。
15歲以上人口中8.4%患有偏頭痛 。
男性3.6%,女性12.9%,30多歲發病率最高。
估計終生盛行率為16%,女性約為男性的2倍1) 。
它是全球第三常見的疾病,也是50歲以下失能原因的第一位1) 。
以下是國際頭痛分類第三版(ICHD-3)中偏頭痛 的亞型。
1.1 無預兆偏頭痛 :最常見的亞型。不伴隨視覺預兆。1.2 有預兆偏頭痛 :
1.2.1 伴典型前兆的偏頭痛 (1.2.1.1 伴頭痛、1.2.1.2 不伴頭痛)
1.2.2 伴腦幹前兆的偏頭痛
1.2.3 偏癱型偏頭痛 (1.2.3.1 家族性偏癱型偏頭痛 FHM)
1.2.4 視網膜 型偏頭痛
1.3 慢性偏頭痛 :每月頭痛≥15天,持續>3個月。1.4 偏頭痛 併發症 :包括偏頭痛 性腦梗塞(1.4.3)在內的嚴重併發症。1.6 與偏頭痛 相關的週期性症候群 :兒童週期性嘔吐等。
無頭痛的視覺前兆 :多見於老年偏頭痛 患者。需與TIA和枕葉癲癇 鑑別。基底型偏頭痛 (伴腦幹性前兆的偏頭痛 ) :伴有眩暈、運動失調、耳鳴和複視 。視網膜 偏頭痛 視網膜 動脈缺血。偏癱型偏頭痛 :前兆伴可逆性運動無力。患病率0.01%。分為家族性(CACNA1A、ATP1A2、SCN1A基因突變)和散發性2) 。
復發性疼痛性眼肌麻痺性神經病變 (Recurrent Painful Ophthalmoplegic Neuropathy:RP ON),舊稱「眼肌麻痺性偏頭痛 」,在ICHD-3中更名。更名的原因是其更符合脫髓鞘性發炎性神經病變的特徵,而非偏頭痛 。
這是一種罕見疾病,以反覆發作的頭痛和同側眼肌麻痺為特徵,發生率為每百萬人0.7例。主要發生於10歲以下兒童,中位發病年齡為8歲。也有成人發病的報告,一項對165例病例的匯總分析顯示,平均發病年齡為22.1歲,34.2%的患者在18歲或以上發病6) 。動眼神經(III)最常受累,其次是外展神經(VI)和滑車神經(IV)。
Q
為什麼偏頭痛會出現眼部症狀?
A
皮質擴散性抑制(CSD)和三叉神經 血管系統的參與是主要原因。CSD是從枕葉視覺皮層開始的神經元去極化波,引起閃光暗點 。此外,三叉神經 血管系統的活化釋放CGRP 、P物質等發炎物質,導致血管擴張和神經源性發炎,引起畏光 和頭痛。
畏光 (光敏感)偏頭痛 患者最常見的眼科症狀。光線會使頭痛加劇。幾乎總是雙側性。視覺前兆(閃爍暗點) :鋸齒狀、鋸齒狀或新月形的閃爍光從視野中心向周邊擴展和移動。20-30分鐘內消失,之後常出現搏動性頭痛。特徵為雙眼性和同向性。90%以上的前兆病例有視覺前兆。發作頻率 :患者之間差異很大,從每月一次到每週兩次。疼痛在1-2小時內達到高峰,常伴有噁心和嘔吐。視覺殘留(視像滯留) :視野中消失的物體留下殘像。常見於有前兆的偏頭痛 。視覺雪 :像電視雪花一樣的小顆粒遍布整個視野。可持續數年。60%的視覺雪症候群 (VSS )患者合併偏頭痛 。愛麗絲夢遊仙境症候群 (AIWS)良性發作性單側瞳孔 散大(BEUM) :伴有間歇性視物模糊和「頭腦昏沉」的感覺。
Q
閃輝暗點和一過性黑矇有什麼不同?
A
主要差異在於視覺症狀的性質、單側性和持續時間三點。閃輝暗點是鋸齒狀光線的陽性症狀,雙眼性,持續20-30分鐘(最長60分鐘)。一過性黑矇 是變暗、變灰的陰性症狀,單眼性,在1-5分鐘(最長10分鐘)內短暫消失。一過性黑矇 可能由頸動脈或眼動脈栓塞引起,不可忽視。
以下顯示呈現眼科徵候的各亞型的臨床所見。
視網膜偏頭痛
單眼視力 喪失 :可逆的單眼視力 下降或消失。
暗點 :C字形、著色、閃爍、擴大的暗點。至少發作2次方可診斷。
排除TMVL :必須鑑別嚴重病因(動脈炎、栓塞)。
偏癱性偏頭痛
運動無力 :單側可逆的運動麻痺作為前兆出現。
多樣前兆 :伴隨視覺、感覺和語言症狀。每種症狀持續5至60分鐘。
ICHD-3標準 :在≥5分鐘內發展,頭痛在前兆期間或之後60分鐘內出現2) 。
RPON(眼肌麻痺性神經病變)
第三腦神經麻痺 :動眼神經最常受影響(兒童)。眼瞼下垂 、眼球運動障礙 、瞳孔 散大。
MRI表現 :急性期動眼神經局部顯影增強和增厚。一項52例文獻回顧報告MRI第三神經增強率為75%,神經腫脹率為76%6) 。
復發性 :需要兩次或以上發作才能確診。有些病例隨著反覆發作,恢復變得不完全9) 。
基底型偏頭痛
腦幹症狀 :伴隨眩暈、構音障礙、運動失調、耳鳴和聽力喪失。
複視
暈厥 :嚴重病例可能出現短暫意識喪失。
頭痛 :單側性,眼眶 周圍或眼眶 後部最劇烈。通常持續數天至1週左右,比典型偏頭痛 (<72小時)更長的傾向。不一定具有偏頭痛 樣特徵(ICHD-III標準)。多達1/3的患者沒有偏頭痛 的典型特徵。伴隨症狀 :畏光 65%,噁心66%,嘔吐69%(Gelfand等人的系統回顧)。複視 和眼瞼下垂 無先兆 :未報告視覺、感覺或語言先兆,是與典型偏頭痛 的重要鑑別點。
從頭痛發作到眼肌麻痺出現,有即刻至最長14天的時間差。眼肌麻痺通常在2週至3個月內自然消失,但反覆發作後可能出現不完全恢復。長期復發的病例中,54%出現持續性眼運動麻痺9) 。
動眼神經(第III對)
眼瞼下垂
眼球運動限制 :內轉、上轉、下轉受限。
瞳孔 散大及對光反射減弱瞳孔 運動纖維常受影響。但McMillan等人對39例病例的回顧顯示,23%的患者瞳孔 未受影響。
外展神經(第VI對)
外展麻痺 :因外展受限導致之內斜視 。
在成人中,這是RP ON最常受影響的腦神經。
滑車神經(第IV對)
下轉和內旋受限 :主要症狀為垂直複視 。
可見代償性對側頭部傾斜。受累相對罕見。
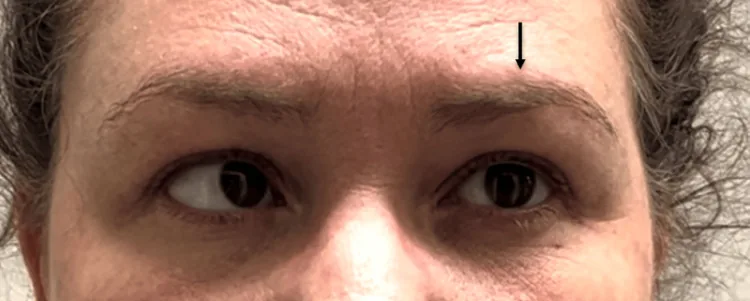
疼痛性眼肌麻痺性神經病變外展缺陷 Nonpharmacologic Management of Recurrent Painful Ophthalmoplegic Neuropathy: A Case Report. Cureus. 2025 May 28; 17(5):e84387. Figure 2. PM
CI D: PMC12178448. License: CC BY.
嘗試向左注視。由於左側第六腦神經(外展神經)麻痺,左眼保持中立位,而右眼完全內收。圖像經患者同意獲取並展示。添加箭頭以強調
典型偏頭痛 的眼科檢查(包括視野檢查 )通常正常。偏頭痛 發作期間進行OCTA (光學同調斷層掃描 血管攝影)可顯示脈絡膜 血管密度顯著降低和黃斑 中心凹無血管區(FA Z)擴大。
Q
眼肌麻痺多久會好?
A
通常2週至3個月內自行消失,但反覆發作後部分病例恢復不完全。據報告,長期復發病例中54%出現持續性眼運動麻痺9) 。發病後自然改善,但每次發作持續時間可能延長,部分病例可永久化。
生活習慣 :月經週期(月經相關偏頭痛 )、壓力、睡眠不規律。飲食 :酒精(尤其是紅酒、啤酒)、味精、咖啡因、熟成起司、阿斯巴甜、巧克力。藥物 :口服避孕藥、雌激素療法、鼻塞緩解藥、類鴉片藥物、SSRI。感覺刺激 :天氣變化、特定聲音、氣味、光線。光線是加重急性偏頭痛 最常見的誘因。
人口統計學因子 :女性、肥胖、糖尿病、頭部外傷、壓力。慢性化風險 :急性期藥物過度使用(鎮痛藥≥15天/月、曲普坦≥10天/月)、急性期治療不足。遺傳因素 :家族性偏癱性偏頭痛 中,CACNA1A、ATP1A2、SCN1A基因突變(體染色體顯性遺傳 )2) 。中風風險 :有預兆的偏頭痛 是中風的危險因子。在45歲以下同時使用口服避孕藥和吸菸的女性中風險尤其高。
偏頭痛 病史偏頭痛 病史常見。感染前驅 :有報告在病毒性胃腸炎後10) 和鼓膜炎後8) 發病的病例。感染可能誘發免疫介導的神經病變。懷孕 :有報告在懷孕19週發病、產後第5天自然緩解的病例,暗示與荷爾蒙和生理變化相關7) 。地域差異與遺傳多樣性 :在奈及利亞族群中,已報告與異常血紅蛋白有關聯。
記錄頭痛日記,記下誘因、頻率和持續時間。
識別並避免個人誘因,如過量飲酒、咖啡因或特定食物。
保持規律作息,管理壓力。
由於閃光暗點 不一定伴隨頭痛,長期管理很重要,不要過度拘泥於偏頭痛 的診斷。
過度使用急性期治療藥物會使頭痛更容易慢性化。請遵照用法用量使用。
Q
有哪些食物或藥物會加重偏頭痛?
A
食物方面,紅酒、啤酒、巧克力、熟成起司、味精(麩胺酸鈉)、阿斯巴甜等已知為誘因。藥物方面,口服避孕藥、雌激素療法、鼻塞緩解藥、類鴉片藥物、SSRI可能誘發或加重偏頭痛 。誘因個體差異很大,因此透過頭痛日記進行自我觀察很重要。
偏頭痛 的診斷基於病史、身體檢查和ICHD-3標準。典型症狀無需影像學檢查。診斷輔助工具有ID-Migraine、VARS、MIDAS問卷和MS Q 2.11) 。
如果懷疑偏頭痛 ,首先透過CT或MRI排除腦血管疾病或腫瘤性疾病等器質性疾病。然後開立抑制血管痙攣的藥物,確認發作能否被該藥物終止,從而做出診斷。
影像學檢查(腦MRI/CT)的適應症僅限於以下情況:
無法解釋的異常神經學徵象
40歲以後新發或進行性惡化
懷疑偏頭痛 性腦梗塞
突發劇烈頭痛(需排除蜘蛛膜下腔出血)
進行完整的眼科檢查(視力 、視野、眼球運動、對光反射、眼底檢查 、裂隙燈 檢查)。在RP ON中,MRI顯示腦神經的局限性增厚和強化是特徵性表現3) 。
通過比較以下三點可以進行鑑別。
項目 閃輝暗點 一過性黑矇 視覺症狀的性質 陽性(鋸齒狀閃光) 陰性(變暗/變灰) 眼的單側性 雙眼性、同名性 多為單眼性 持續時間 20~30分鐘(60分鐘以內) 1~5分鐘(10分鐘以內)
RP ON 的國際頭痛分類第三版(ICHD-III)診斷標準如下。
A . 至少2次發作符合標準BB . (1) 單側頭痛,(2) 伴有同側第III、IV、VI腦神經中一條或多條的不全麻痺C . 通過適當檢查排除眼眶 、鞍旁或後顱窩病變D . 不能用其他ICHD-3診斷更好地解釋
MRI是診斷最重要的檢查。特徵性表現為動眼神經腦池段的局部增強和增厚。文獻綜述52例中,MRI顯示第III神經增強75%、神經腫脹76%10) 。但急性期25-81%的病例MRI可能正常。增強通常在7-9週內消失,但部分病例可持續2-4年。
首次發作即推薦進行包括TOF-MRA在內的完整MRI評估5) 。在涉及瞳孔 運動功能的動眼神經麻痺 中,MRA對於排除大腦後動脈(PCA)動脈瘤尤為重要。
與表現類似症狀的疾病進行鑑別很重要。
疾病 鑑別要點 Tolosa-Hunt症候群(THS ) MRI顯示海綿竇 壁增厚。對類固醇 反應顯著。 動眼神經許旺瘤 顯影增強持續12週以上(RP ON在12週內消失)11) 重症肌無力 日間波動和疲勞性。冰袋試驗和抗AChR抗體 後交通動脈瘤 伴有瞳孔 散大的動眼神經麻痺 。緊急行MRA/CTA評估 有預兆偏頭痛 眼肌麻痺在72小時內消失(RP ON持續≥2週)
緊張型頭痛和叢集性頭痛 :根據頭痛性質和伴隨症狀進行鑑別。TIA・枕葉癲癇 :與無頭痛的視覺前兆鑑別。外傷、感染、先天性疾病繼發的頭痛 :需排除次發性頭痛。
臨床檢查包括腦脊髓液檢查(通常正常,用於與惡性腫瘤和多發性硬化鑑別)5) ,以及血液檢查以排除糖尿病、感染、發炎和自體免疫疾病。
Q
MRI正常時是否可能患有RPON?
A
有可能。急性期25–81%的病例MRI可能正常5) 。對於MRI正常的RP ON,有報告採用NSAID觀察反應的方法。但反覆發作或持續發作的病例必須重複MRI以排除其他器質性病變。
偏頭痛 的治療包括預防藥物、前兆期(出現預兆時)使用的藥物以及發作時使用的藥物,需區分使用。
輕度發作可使用非類固醇 抗發炎藥(NSAIDs)、二氫麥角胺甲磺酸鹽和口服翠普登類藥物。重度發作則使用口服翠普登類藥物。
非類固醇 抗發炎藥(布洛芬、阿斯匹靈) :副作用比翠普登輕微。翠普登(舒馬翠普登25~100毫克) :比非類固醇 抗發炎藥更有效。翠普登合併非類固醇 抗發炎藥比單一藥物治療的2小時疼痛消失率更高1) 。舒馬翠普登有口服、皮下注射和鼻噴劑可用。二氫麥角胺甲磺酸鹽(Dihydergot) :對輕度至中度發作有效。拉米地坦 :5-HT1F受體致效劑。急性期治療的新型藥物1) 。
出現前兆時,應及早使用二氫麥角胺甲磺酸鹽。由於在偏頭痛 發作早期給藥可提高療效,因此在感知到前兆時迅速給藥非常重要。
洛美利嗪鹽酸鹽(Migsis) :鈣離子阻斷劑。廣泛用作預防藥物。二氫麥角胺甲磺酸鹽(Dihydergot) :也用作預防藥物。β受體阻斷劑 1) 。托吡酯 :有報告指出可減少發作頻率並改善生活品質1) 。阿米替林 :有分析認為其效果優於普萘洛爾和托吡酯1) 。丙戊酸、維拉帕米、加巴噴丁 :有報告顯示預防效果1) 。肉毒桿菌毒素 :對慢性偏頭痛 的療效優於安慰劑1) 。核黃素(維生素B2)、鎂、輔酶Q10 :針對氧化壓力和神經興奮性過高的補充療法1) 。
偏癱型偏頭痛 2) :
尚無標準化治療指引。急性期使用非類固醇 抗發炎藥及非麻醉性鎮痛藥。預防用藥包括β阻斷劑、鈣離子通道阻斷劑、三環抗憂鬱藥及抗癲癇藥 。頻繁發作時可使用長效型維拉帕米或拉莫三嗪。
發病後症狀會自然改善,但部分發作持續時間延長且可能永久化,因此建議積極進行抗發炎治療。
皮質類固醇 是最常見的急性期治療。統合分析顯示,76例接受類固醇 治療的患者中96.2%迅速改善6) 。對於動眼神經麻痺 的發炎性病變,先給予潑尼松龍50-60毫克/日,連續3天,然後逐漸減量,注意避免復發。
主要類固醇 治療方案如下所示。
方案 用法用量 報告 甲基潑尼松龍(兒童) 25–30 mg/kg/天(最大1 g/天)×5天 Frattini 20235) 、Nandana 20219) 甲基培尼皮質醇(成人) 250 mg 每日4次,共3天 → 培尼皮質醇60 mg逐漸減量 Koo 20246) 迪皮質醇(靜脈注射) 13.2 mg 共12天 Takemoto 20218)
對類固醇 的反應通常不如Tolosa-Hunt症候群那樣顯著。
對於MRI正常的RP ON,一種選擇是使用NSAID(布洛芬10 mg/kg/次,每日3次)進行觀察。有報告指出使用布洛芬後48小時內完全恢復5) 。
如果頻繁復發,考慮以下預防藥物。
鈣拮抗劑 :氟桂利嗪5 mg/日9) ,維拉帕米β受體阻滯劑 三環抗憂鬱藥 :阿米替林25 mg+丙戊酸鈉500 mg的組合,有報告指出一年內無復發6) 抗癲癇藥 10)
注意托吡酯誘發的急性隅角 閉鎖(TiAAC) :用於偏頭痛 的處方占59.7%。75.3%為女性,平均發病時間為開始服用托吡酯後14.1天(平均眼壓 41 mmHg)。由睫狀體 脈絡膜 滲出導致水晶體 虹彩隔前移引起。發病時立即停用托吡酯,並給予局部降眼壓 藥和散瞳藥 。平均恢復時間為3.9天4) 。偏癱型偏頭痛 禁用翠普登類和麥角胺類藥物 :因其血管收縮作用會增加中風風險,不得使用2) 。RP ON 類固醇 治療期間注意眼壓 升高眼壓 升高至22 mmHg,使用0.5%馬來酸噻嗎洛爾眼藥水後改善8) 。長期使用類固醇 的病例需要定期測量眼壓 。
Q
預防藥物托吡酯有眼部副作用嗎?
A
托吡酯廣泛用於偏頭痛 預防,但在開始用藥後約2週可能引起急性隅角 閉鎖(TiAAC)。睫狀體 脈絡膜 滲出導致水晶體 虹彩隔前移,眼壓 急劇升高。如果出現眼痛 、視力 下降或視物模糊,應立即就診眼科並聯繫處方醫師4) 。
Q
RPON有預防藥物嗎?
A
氟桂利嗪、維拉帕米等鈣拮抗劑,普萘洛爾等β受體阻滯劑 ,以及丙戊酸、加巴噴丁、托吡酯等抗癲癇藥 物被用作預防藥物。由於有30%的永久性後遺症風險,在頻繁復發的情況下,考慮積極的預防治療非常重要6) 。
偏頭痛 的基本機制是腦膜、血管和三叉神經 支配區域的刺激,由頸外動脈分支的擴張觸發1) 。
壓力、食物、激素等誘因 → 腦幹血管調節異常 → 周邊血管擴張 → 三叉神經 元的牽拉訊號 → CGRP 、介白素等發炎和血管活性物質的產生 → 進一步擴張和血管通透性增加 → 組織水腫形成級聯反應1) 。
涉及的神經傳導物質包括P物質、一氧化氮和CGRP 。中腦導水管周圍灰質(PAG)、藍斑核(LC)和中縫核(DRN)被認為是參與偏頭痛 病理生理的腦區。
傳統上認為腦血管痙攣導致枕葉視覺區一過性缺血,從而引起閃光暗點 。目前,皮質擴散性抑制(CSD)被廣泛認為是視覺前兆的主要機制2) 。
起源於枕部的神經元去極化波向前傳播。去極化使鉀濃度升高,興奮性胺基酸的釋放進一步增強擴散。CSD導致枕部視覺皮層暫時功能障礙,對應閃光暗點 的發生。
基底型偏頭痛 :涉及腦幹的CSD。視網膜 偏頭痛 視網膜 中的CSD(但也有許多證據提示皮質機制,有觀點指出「視網膜 偏頭痛 」是誤稱)。偏癱性偏頭痛 :軟腦膜血管的血管源性滲漏刺激三叉神經 血管系統,引起作為前兆的偏癱2) 。畏光 視錐細胞 驅動的視網膜 通路 → 光敏感視丘神經元加皮質過度興奮的機制。AIWS和視覺雪 :AIWS由視覺通路的短暫缺血引起。視覺雪與次級視覺皮層(舌回、布羅德曼19區)的高代謝有關。
關於RP ON的發病機制,已提出多種假說,目前仍在討論中。
脫髓鞘/發炎學說(主流)
Lance & Zagami :復發性脫髓鞘性神經病/神經炎學說。MRI動眼神經顯影增強被認為是依據。
Carlow假說 :三叉神經 眼神經支的神經肽級聯反應誘發Willis環的無菌性發炎性血管反應。反覆脫髓鞘和再髓鞘化導致許旺細胞洋蔥球樣增生8) 。
缺血學說
Ambrosetto等人 :偏頭痛 時神經滋養血管痙攣→血-神經屏障可逆性缺血性破壞→血管源性水腫(解釋MRI顯影增強和增厚)。
Vijayan等人 :ICA壁水腫→小血管開口阻塞→分水嶺梗塞型損傷。Shin等人的SPECT研究證實了PCA穿支區域的可逆性同側缺血。
神經血管壓迫學說
Bui等人 報告了一例13歲男孩,MRA顯示左側大腦後動脈(PCA)的銳利環壓迫動眼神經出口處10) 。
反對壓迫學說的論據:(1) 23%的病例瞳孔 保留,(2) 發作期頸動脈造影未證實血管狹窄,(3) RP ON的恢復比解除壓迫後更緩慢。
在這些假說中,脫髓鞘/炎症學說目前是主流。已指出與CI DP、MS 和MOGAD 的復發緩解型模式相似,但腦脊液檢查通常正常,且未獲得病毒感染或免疫介導神經病變的直接證據。
在自發性偏頭痛 發作期間,OCTA 顯示脈絡膜 血管密度顯著降低和無血管區(FA Z)擴大。這些發現表明發作期間脈絡膜 循環比視網膜 循環更脆弱。
已知與家族性偏癱性偏頭痛 相關的基因有三種:CACNA1A(鈣通道)、ATP1A2(鈉鉀泵)和SCN1A(鈉通道)2) 。TREK基因(雙孔鉀通道)的突變與靜止膜電位調節障礙和神經過度興奮有關1) 。
Fremanezumab、erenumab和galcanezumab是FDA核准的慢性偏頭痛 預防藥物1) 。
抗CGRP 單株抗體的統合分析顯示,50%反應率顯著改善,每月偏頭痛 天數和急性期藥物使用量減少。廣泛認為其效益-風險特徵優於propranolol和topiramate1) 。
Galcanezumab採用240mg皮下注射負荷劑量,隨後每月120mg持續5個月的方案,改善了頭痛的嚴重程度、頻率和持續時間。主要副作用包括注射部位搔癢和皮疹1) 。
Ubrogepant於2019年獲得FDA核准,是一種口服急性治療藥物,可用於有或無先兆的偏頭痛 1) 。Atogepant正在開發為口服預防藥物。
托納貝沙是一種新型苯並吡喃分子,通過抑制神經膠質細胞-神經元間隙連接通訊來抑制CSD。一項39例RCT(Goadsby等人,2009年)顯示其對預防先兆偏頭痛 有效,但目前尚未獲得FDA批准1) 。
雙孔鉀通道(TREK)突變導致靜止膜電位調節障礙,引起神經過度興奮。針對TREK活化/抑制的治療研究正在進行中1) 。
Takemoto等人(2021年)報告了一名14歲女性患者,因類固醇 誘導的眼壓 升高使用0.5%馬來酸噻嗎洛爾滴眼液後,複視 在數天內顯著改善,眼瞼下垂 和眼球運動障礙 完全消失8) 。推測局部噻嗎洛爾可能通過三叉神經 血管系統的神經肽介導抑制對RP ON發揮效果。即使沒有眼壓 升高,β受體阻滯劑 滴眼液也可能有效,期待未來的探索性研究。
Koo等人(2024年)基於Liu等人的匯總分析,提出了修訂診斷標準:「至少2次單側頭痛發作(幾乎與眼肌麻痺同時或之前15天內)」+「腦神經麻痺的臨床表現或MRI增強」6) 。關於納入成人發病和非典型病例的討論仍在繼續。
Castillo-Guerrero等人(2024年)報告了一例妊娠期內眼肌麻痺性偏頭痛 (僅雙側瞳孔 散大,無外眼肌麻痺)7) 。確認產後第5天自然緩解,提示荷爾蒙和生理變化可能參與發病。
已有報告指出其與抗GQ1b抗體症候群相關,對於類固醇 迅速見效的復發病例,建議檢查非典型抗GQ1b抗體症候群5) 。此外,高解析度MRA評估神經血管壓迫在小兒RP ON診斷中的重要性日益增加,部分病例已確認PCA壓迫動眼神經出口處10) 。
Okobi OE, Boms MG, Ijeh JC, et al. Migraine and Current Pharmacologic Management. Cureus. 2022;14(10):e29833.
Kana T, Mehjabeen S, Patel N, et al. Sporadic Hemiplegic Migraine. Cureus. 2023;15(5):e38930.
Falsaperla R, Presti S, Lo Bianco M, et al. Diagnostic controversies in recurrent painful ophthalmoplegic neuropathy: single case report with a systematic review. Ital J Pediatr. 2022;48:82.
Al Owaifeer AM, AlSultan ZM, Badawi AH. Topiramate-induced acute angle closure: A systematic review of case reports and case series. Indian J Ophthalmol. 2022;70:1491-501.
Frattini D, Iodice A, Spagnoli C, et al. Tolosa-Hunt syndrome and recurrent painful ophthalmoplegic neuropathy, case reports: what to do and when? Ital J Pediatr. 2023;49:157.
Koo H, Tsai K, Lee C, et al. A Case of Adult-Onset Recurrent Painful Ophthalmoplegic Neuropathy With Bilateral Ophthalmoplegia. Cureus. 2024;16(2):e54683.
Castillo-Guerrero B, Londoño-Juliao G, Pianetta Y, et al. Internal Ophthalmoplegic Migraine During Pregnancy: A Clinical Case. Neurol Int. 2024;16:1779-1787.
Takemoto D, Ohkubo S, Udagawa S, et al. A Case of Recurrent Painful Ophthalmoplegic Neuropathy Successfully Treated with Beta-blocker Eye Drop Instillation. Neuro-Ophthalmology. 2021;45(5):320-323.
Nandana J, Nair SS, Girdhar S, et al. Recurrent painful ophthalmoplegic neuropathy: a cause for recurrent third nerve palsy in a child. BMJ Case Rep. 2021;14:e246179.
Bui LT, Mainali G, Naik S, et al. Role of Neurovascular Compression of Oculomotor Nerve in Ophthalmoplegic Migraine. Cureus. 2022;14(3):e22919.
Mrabet S, Nasri A, Kessentini N, et al. Recurrent painful ophthalmoplegic neuropathy revealing oculomotor nerve schwannoma. La Tunisie Medicale. 2021;99(08/09):919-923.