ไมเกรน เกิดขึ้นใน 8.4% ของผู้ที่มีอายุ 15 ปีขึ้นไป โดยผู้หญิง (12.9%) มีโอกาสเกิดมากกว่าผู้ชาย (3.6%) ประมาณ 3 เท่าอาการเห็นแสงวาบ เป็นรูปซิกแซก (scintillating scotoma) เกิดขึ้นทั้งสองตาและเป็นแบบ homonymous โดยแสงซิกแซกจะขยายจากจุดศูนย์กลางไปยังรอบนอกและหายไปภายใน 20-30 นาที
ในผู้ป่วยที่มีอาการเตือน (aura) มากกว่า 90% จะมีอาการเตือนทางสายตา และในกรณีทั่วไป อาการปวดศีรษะจะเกิดขึ้นหลังจากเห็นแสงวาบ
ภาวะตามัวชั่วคราว (amaurosis fugax) เกิดขึ้นที่ตาข้างเดียว นาน 1-5 นาที เป็นอาการทางลบ และการแยกจากอาการเห็นแสงวาบ เป็นสิ่งสำคัญ
ชนิดย่อย ได้แก่ ไมเกรน จอประสาทตา ไมเกรน อัมพาตครึ่งซีก และโรคเส้นประสาทตา อักเสบปวดซ้ำ (RP ON)
ในระยะเฉียบพลัน ใช้ยา triptan และ NSAIDs ส่วนการป้องกันใช้ lomerizine hydrochloride ยาปิดกั้นเบตา และ topiramate
ไมเกรน ที่มีอาการเตือนเป็นปัจจัยเสี่ยงต่อโรคหลอดเลือดสมอง และใน RP ON การตรวจ MRI พบการเพิ่มความเข้มของเส้นประสาทกล้ามเนื้อตา ไมเกรน เป็นอาการปวดศีรษะชนิดหนึ่งที่เกิดจากหลอดเลือด โดยเกิดจากการขยายตัวของแขนงของหลอดเลือดแดงคาโรติดภายนอก ทำให้เกิดอาการปวดศีรษะแบบ paroxysmal อาการปวดศีรษะแบบตุ๊บๆ เกิดขึ้นซ้ำ และแบ่งออกเป็นสองประเภท: มีอาการนำและไม่มีอาการนำ ภาพแสงวาบ ซิกแซกเป็นอาการนำทางสายตาที่พบบ่อยก่อนเกิดไมเกรน โดยอธิบายแบบดั้งเดิมว่าเป็นแสงซิกแซกที่เกิดจากหลอดเลือดหดเกร็ง → ภาวะเลือดเลี้ยงสมองส่วนการมองเห็น ของสมองกลีบท้ายทอยไม่เพียงพอชั่วคราว ปัจจุบันกลไกหลักเข้าใจว่าเป็นการแพร่กระจายของคลื่นกดการทำงานของเปลือกสมอง (CSD) (ดู §6)
กินเวลา 4–72 ชั่วโมง ร่วมกับคลื่นไส้ กลัวแสง กลัวเสียง และอาการนำทางสายตา แบ่งเป็นชนิดเป็นซ้ำ (น้อยกว่า 15 วันต่อเดือน) และชนิดเรื้อรัง (15 วันขึ้นไปต่อเดือนเป็นเวลา 3 เดือนติดต่อกัน)
ประชากรอายุ 15 ปีขึ้นไปร้อยละ 8.4 ป่วยเป็นไมเกรน
เพศชายร้อยละ 3.6 เพศหญิงร้อยละ 12.9 และช่วงอายุ 30 ปีพบมากที่สุด
ความชุกตลอดชีวิตโดยประมาณคือ 16% และผู้หญิงมีความเสี่ยงเป็นประมาณสองเท่าของผู้ชาย1) .
เป็นโรคที่พบบ่อยเป็นอันดับสามของโลก และเป็นสาเหตุหลักของความพิการในผู้ที่มีอายุต่ำกว่า 50 ปี1) .
แสดงชนิดย่อยของไมเกรน ตามการจำแนกประเภทอาการปวดศีรษะระหว่างประเทศ ฉบับที่ 3 (ICHD-3)
1.1 ไมเกรน ไม่มีออร่า : ชนิดย่อยที่พบบ่อยที่สุด ไม่มีออร่าทางการมองเห็น 1.2 ไมเกรน มีออร่า :
1.2.1 ไมเกรน ที่มีออร่าแบบทั่วไป (1.2.1.1 มีอาการปวดศีรษะ, 1.2.1.2 ไม่มีอาการปวดศีรษะ)
1.2.2 ไมเกรน ที่มีออร่าจากก้านสมอง
1.2.3 ไมเกรน แบบอัมพาตครึ่งซีก (1.2.3.1 ไมเกรน แบบอัมพาตครึ่งซีกในครอบครัว FHM)
1.2.4 ไมเกรน จอประสาทตา
1.3 ไมเกรน เรื้อรัง : ปวดศีรษะ ≥15 วัน/เดือน นาน >3 เดือน1.4 ภาวะแทรกซ้อนของไมเกรน : กลุ่มภาวะแทรกซ้อนรุนแรงรวมถึงสมองตายจากไมเกรน (1.4.3)1.6 กลุ่มอาการเป็นระยะที่เกี่ยวข้องกับไมเกรน : เช่น การอาเจียนเป็นระยะในวัยเด็ก
ออร่าทางสายตาโดยไม่มีอาการปวดศีรษะ : พบได้บ่อยในผู้สูงอายุที่มีประวัติไมเกรน จำเป็นต้องแยกจาก TIA และโรคลมชักที่สมองกลีบท้ายทอยไมเกรน ชนิดเบซิลาร์ (ไมเกรน ที่มีออร่าจากก้านสมอง)เห็นภาพซ้อน ไมเกรน จอประสาทตา การมองเห็น ชั่วคราวในตาข้างเดียว ร่วมกับภาวะขาดเลือดชั่วคราวของหลอดเลือดแดงจอประสาทตา ไมเกรน ชนิดอัมพาตครึ่งซีก2) .
โรคปลายประสาทอักเสบกล้ามเนื้อตาที่เจ็บปวดแบบกำเริบ (Recurrent Painful Ophthalmoplegic Neuropathy: RP ON) เดิมเรียกว่า “ไมเกรน กล้ามเนื้อตาเป็นอัมพาต” และถูกเปลี่ยนชื่อใน ICHD-3 เหตุผลในการเปลี่ยนชื่อคือลักษณะของโรคใกล้เคียงกับโรคปลายประสาทอักเสบแบบทำลายปลอกไมอีลินและอักเสบมากกว่าไมเกรน
เป็นโรคหายากที่มีอาการกล้ามเนื้อตาเป็นอัมพาตข้างเดียวกับอาการปวดศีรษะแบบกำเริบ อุบัติการณ์ 0.7 ต่อล้านคน พบมากในเด็กอายุต่ำกว่า 10 ปี อายุมัธยฐานเริ่มป่วย 8 ปี พบการเริ่มป่วยในผู้ใหญ่ด้วย ในการวิเคราะห์รวม 165 ราย อายุเฉลี่ยเริ่มป่วย 22.1 ปี และ 34.2% เริ่มป่วยหลังอายุ 18 ปี 6) เส้นประสาทสมองคู่ที่ 3 (oculomotor) พบบ่อยที่สุด รองลงมาคือคู่ที่ 6 (abducens) และคู่ที่ 4 (trochlear)
Q
ทำไมไมเกรนถึงทำให้เกิดอาการทางตา?
A
สาเหตุหลักคือการแพร่กระจายคลื่นกดการทำงานของเปลือกสมอง (CSD) และการเกี่ยวข้องของระบบหลอดเลือดประสาทไทรเจมินัล CSD เป็นคลื่นดีโพลาไรเซชันของเซลล์ประสาทที่เริ่มจากคอร์เทกซ์การเห็นที่ท้ายทอย ทำให้เกิดจุดบอดกระพริบ นอกจากนี้ การกระตุ้นระบบหลอดเลือดประสาทไทรเจมินัลจะปล่อยสารอักเสบ เช่น CGRP และสาร P ทำให้หลอดเลือดขยายตัวและเกิดการอักเสบของเส้นประสาท ซึ่งนำไปสู่อาการกลัวแสง และปวดศีรษะ
อาการกลัวแสง (ไวต่อแสง )ไมเกรน แสงทำให้อาการปวดศีรษะแย่ลง เกือบทุกครั้งเป็นทั้งสองข้างออร่าทางสายตา (scintillating scotoma) : แสงกระพริบเป็นรูปซิกแซก หยัก หรือพระจันทร์เสี้ยวที่ขยายและเคลื่อนจากศูนย์กลางลานสายตาไปยังรอบนอก หายไปภายใน 20–30 นาที มักตามด้วยอาการปวดศีรษะแบบตุ๊บๆ ลักษณะเฉพาะคือเป็นทั้งสองตาและเป็น同名กัน พบออร่าทางสายตาในมากกว่า 90% ของกรณีที่มีออร่าความถี่ของการเกิด : ตั้งแต่เดือนละครั้งถึงสัปดาห์ละสองครั้ง ขึ้นอยู่กับผู้ป่วย อาการปวดจะถึงจุดสูงสุดใน 1–2 ชั่วโมง มักมีอาการคลื่นไส้และอาเจียนร่วมด้วยภาพติดตา (Palinopsia)ไมเกรน ที่มีออร่าภาพหิมะ (Visual Snow) : อนุภาคเล็กๆ คล้ายสัญญาณรบกวนทีวีกระจายทั่วลานสายตา อาจคงอยู่นานหลายปี ผู้ป่วยกลุ่มอาการภาพหิมะ (VSS ) 60% มีไมเกรน ร่วมด้วยกลุ่มอาการอลิซในแดนมหัศจรรย์ (AIWS)ม่านตา ขยายข้างเดียวชนิดไม่ร้ายแรงแบบ paroxysmal (BEUM)
Q
scotoma กระพริบกับ amaurosis fugax ต่างกันอย่างไร?
A
ความแตกต่างหลักอยู่ที่สามประการ ได้แก่ ลักษณะของอาการทางตา การเกิดข้างเดียวของตา และระยะเวลา scotoma กระพริบเป็นอาการเชิงบวกคือเห็นแสงซิกแซก เกิดทั้งสองตา นาน 20–30 นาที (สูงสุด 60 นาที) ส่วน amaurosis fugax เป็นอาการเชิงลบคือมืดหรือเทา เกิดข้างเดียว หายไปในระยะสั้น 1–5 นาที (สูงสุด 10 นาที) Amaurosis fugax อาจเกิดจากลิ่มเลือดอุดตันในหลอดเลือด carotid หรือหลอดเลือดจอตา ไม่ควรมองข้าม
อาการแสดงทางคลินิกตามชนิดย่อยที่มีอาการทางตาดังนี้
ไมเกรนจอตา
การสูญเสียการมองเห็น ข้างเดียว : การมองเห็น ลดลงหรือสูญเสียชั่วคราวในตาข้างเดียว
จุดบอด : จุดบอดรูปตัว C มีสี กระพริบ และขยายใหญ่ขึ้น วินิจฉัยเมื่อมีอย่างน้อย 2 ครั้ง
การแยก TMVL : ต้องแยกสาเหตุร้ายแรง (หลอดเลือดแดงอักเสบ, หลอดเลือดอุดตัน) เสมอ
ไมเกรนอัมพาตครึ่งซีก
อ่อนแรงด้านการเคลื่อนไหว : อัมพาตครึ่งซีกชั่วคราวที่เกิดขึ้นเป็นอาการนำ
อาการนำที่หลากหลาย : ร่วมกับอาการทางตา ประสาทสัมผัส และภาษา แต่ละอาการนาน 5–60 นาที
เกณฑ์ ICHD-3 : ค่อยๆ พัฒนานาน ≥5 นาที ตามด้วยปวดศีรษะภายใน 60 นาที หรือร่วมกับอาการนำ2) .
RPON (โรคเส้นประสาทกล้ามเนื้อตา)
ความผิดปกติของเส้นประสาทสมองคู่ที่ III : เส้นประสาทกล้ามเนื้อตาพบบ่อยที่สุด (ในเด็ก) หนังตาตก การเคลื่อนไหวตาผิดปกติ รูม่านตา ขยาย
ผล MRI : ในระยะเฉียบพลัน พบการเพิ่มความเข้มเฉพาะที่และหนาตัวของเส้นประสาทกล้ามเนื้อตา ในการทบทวนวรรณกรรม 52 ราย รายงานการเพิ่มความเข้มของเส้นประสาทคู่ที่ III ใน MRI 75% และเส้นประสาทบวม 76%6) .
การกลับเป็นซ้ำ : ต้องมีอาการ ≥2 ครั้งเพื่อการวินิจฉัยที่แน่นอน ในบางราย การฟื้นตัวไม่สมบูรณ์หลังการกลับเป็นซ้ำ9) .
ไมเกรนชนิดเบสิลาร์
อาการของก้านสมอง : เวียนศีรษะ, พูดไม่ชัด, เคลื่อนไหวไม่ประสานกัน, หูอื้อ, และสูญเสียการได้ยิน
ภาพซ้อน
เป็นลมหมดสติ : ในกรณีรุนแรง อาจเกิดการหมดสติชั่วคราว
ปวดศีรษะ : ข้างเดียว รุนแรงที่สุดบริเวณรอบเบ้าตา หรือหลังเบ้าตา มักนานหลายวันถึงหนึ่งสัปดาห์ มีแนวโน้มนานกว่าไมเกรน ทั่วไป (น้อยกว่า 72 ชั่วโมง) ไม่จำเป็นต้องมีลักษณะเหมือนไมเกรน (เกณฑ์ ICHD-III) ผู้ป่วยมากถึงหนึ่งในสามไม่มีลักษณะคลาสสิกของไมเกรน อาการร่วม : กลัวแสง 65%, คลื่นไส้ 66%, อาเจียน 69% (การทบทวนอย่างเป็นระบบโดย Gelfand และคณะ)ภาพซ้อน และหนังตาตก ไม่มีออร่า : ไม่มีรายงานออร่าทางสายตา ประสาทสัมผัส หรือภาษา ซึ่งเป็นจุดแยกที่สำคัญจากไมเกรน ทั่วไป
มีช่วงเวลาตั้งแต่เริ่มปวดศีรษะจนถึงการเกิดอัมพาตของกล้ามเนื้อตา ตั้งแต่ทันทีจนถึงสูงสุด 14 วัน อัมพาตของกล้ามเนื้อตามักหายเองภายใน 2 สัปดาห์ถึง 3 เดือน แต่การฟื้นตัวอาจไม่สมบูรณ์หลังการเกิดซ้ำ ในกรณีที่เกิดซ้ำหลายปี อัมพาตของกล้ามเนื้อตาถาวรเกิดขึ้นใน 54% 9) .
เส้นประสาทสมองคู่ที่ 3 (oculomotor)
หนังตาตก หนังตาตก จากอัมพาตของกล้ามเนื้อ levator palpebrae superioris
ข้อจำกัดการเคลื่อนไหวของลูกตา : ข้อจำกัดในการหุบตา (adduction) เงยขึ้น (elevation) และก้มลง (depression)
ม่านตา ขยายและปฏิกิริยาต่อแสงลดลงม่านตา มักมีส่วนเกี่ยวข้อง อย่างไรก็ตาม ในการทบทวนของ McMillian จำนวน 39 ราย พบว่าม่านตา ทำงานปกติใน 23%
เส้นประสาทสมองคู่ที่ 6 (abducens)
อัมพาตของเส้นประสาท abducens : ตาเหล่เข้า (esotropia) จากข้อจำกัดในการกางตา (abduction)
เป็นเส้นประสาทสมองที่ถูกกระทบบ่อยที่สุดใน RP ON ในผู้ใหญ่
เส้นประสาทโทรเคลียร์ (คู่ที่ 4)
ข้อจำกัดในการมองลงและหมุนตาเข้าใน : อาการหลักคือภาพซ้อน ในแนวตั้ง
พบการเอียงศีรษะชดเชยไปด้านตรงข้าม การเกี่ยวข้องที่พบได้ค่อนข้างน้อย
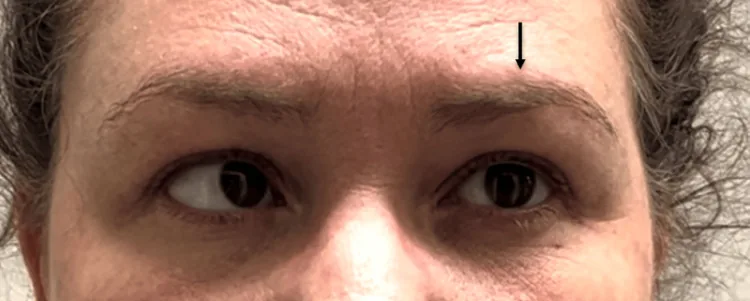
การขาดการกางตาในโรคเส้นประสาทควบคุมการเคลื่อนไหวตาที่เจ็บปวด Nonpharmacologic Management of Recurrent Painful Ophthalmoplegic Neuropathy: A Case Report. Cureus. 2025 May 28; 17(5):e84387. Figure 2. PM
CI D: PMC12178448. License: CC BY.
พยายามมองไปทางซ้าย ตาซ้ายยังคงอยู่ตรงกลางเนื่องจากอัมพาตของเส้นประสาทสมองคู่ที่ 6 (แอบดูเซนส์) ด้านซ้าย ในขณะที่ตาขวาหมุนเข้าเต็มที่ ภาพได้มาและแสดงโดยได้รับความยินยอมจากผู้ป่วย ลูกศรถูกเพิ่มเพื่อเน้น
ในไมเกรน ทั่วไป การตรวจตา (รวมถึงการตรวจลานสายตา ) มักจะปกติ เมื่อทำ OCTA (การตรวจหลอดเลือดด้วยแสงแบบคลื่นความถี่) ระหว่างการโจมตีของไมเกรน จะพบว่าความหนาแน่นของหลอดเลือดคอรอยด์ ลดลงอย่างมีนัยสำคัญและการขยายตัวของบริเวณหลอดเลือดดำในรอยบุ๋มจอตา (FA Z)
Q
กล้ามเนื้อตาอัมพาตใช้เวลานานเท่าใดจึงจะหาย?
A
โดยปกติจะหายไปเองภายใน 2 สัปดาห์ถึง 3 เดือน แต่มีบางกรณีที่การฟื้นตัวไม่สมบูรณ์เมื่อเกิดการโจมตีซ้ำ ในกรณีที่เกิดซ้ำเป็นเวลาหลายปี มีรายงานว่า 54% มีอัมพาตของกล้ามเนื้อตาอย่างถาวร 9) อาการดีขึ้นเองหลังจากเริ่มมีอาการ แต่มีบางกรณีที่ระยะเวลายาวนานขึ้นในแต่ละครั้งและกลายเป็นถาวร
วิถีชีวิต : รอบประจำเดือน (ไมเกรน ที่เกี่ยวข้องกับประจำเดือน), ความเครียด, การนอนไม่สม่ำเสมออาหาร : แอลกอฮอล์ (โดยเฉพาะไวน์แดงและเบียร์), ผงชูรส, คาเฟอีน, ชีสแก่, แอสปาร์แตม, ช็อกโกแลตยา : ยาคุมกำเนิด, การบำบัดด้วยฮอร์โมนเอสโตรเจน, ยาลดอาการคัดจมูก, โอปิออยด์, SSRIสิ่งกระตุ้นทางประสาทสัมผัส : การเปลี่ยนแปลงของสภาพอากาศ, เสียงบางอย่าง, กลิ่น, แสง แสงเป็นตัวกระตุ้นที่พบบ่อยที่สุดที่ทำให้ไมเกรน เฉียบพลันแย่ลง
ปัจจัยทางประชากร : เพศหญิง, โรคอ้วน, เบาหวาน, การบาดเจ็บที่ศีรษะ, ความเครียดความเสี่ยงต่อการเป็นเรื้อรัง : การใช้ยาในระยะเฉียบพลันมากเกินไป (ยาแก้ปวด ≥15 วัน/เดือน, ทริปแทน ≥10 วัน/เดือน), การรักษาในระยะเฉียบพลันที่ไม่เพียงพอปัจจัยทางพันธุกรรม : ในไมเกรน อัมพาตครึ่งซีกชนิด familial พบการกลายพันธุ์ของยีน CACNA1A, ATP1A2, SCN1A (ถ่ายทอดแบบ autosomal dominant) 2) ความเสี่ยงโรคหลอดเลือดสมอง : ไมเกรน ที่มีออร่าเป็นปัจจัยเสี่ยงของโรคหลอดเลือดสมอง ความเสี่ยงสูงเป็นพิเศษในผู้หญิงอายุต่ำกว่า 45 ปีที่ใช้ยาคุมกำเนิดชนิดรับประทานและสูบบุหรี่
ประวัติไมเกรน : มักพบประวัติไมเกรน ในตัวผู้ป่วยหรือครอบครัวการติดเชื้อนำมาก่อน : มีรายงานผู้ป่วยหลังติดเชื้อกระเพาะลำไส้อักเสบจากไวรัส 10) และหลังเยื่อแก้วหูอักเสบ 8) การติดเชื้ออาจกระตุ้นให้เกิดโรคเส้นประสาทที่เกิดจากภูมิคุ้มกันการตั้งครรภ์ : มีรายงานผู้ป่วยที่เริ่มมีอาการในสัปดาห์ที่ 19 ของการตั้งครรภ์และหายเองตามธรรมชาติ 5 วันหลังคลอด บ่งชี้ถึงความสัมพันธ์กับการเปลี่ยนแปลงของฮอร์โมนและสรีรวิทยา 7) ความแตกต่างตามภูมิภาคและความหลากหลายทางพันธุกรรม : ในประชากรไนจีเรีย มีรายงานความสัมพันธ์กับฮีโมโกลบินผิดปกติ
Q
อาหารหรือยาชนิดใดที่อาจทำให้ไมเกรนแย่ลง?
A
อาหารที่ทราบว่าเป็นตัวกระตุ้น ได้แก่ ไวน์แดง เบียร์ ช็อกโกแลต ชีสแก่ ผงชูรส (MS G) และแอสปาร์แตม ยาเช่น ยาคุมกำเนิดชนิดรับประทาน การบำบัดด้วยฮอร์โมนเอสโตรเจน ยาลดน้ำมูก โอปิออยด์ และ SSRI อาจกระตุ้นหรือทำให้ไมเกรน แย่ลง เนื่องจากตัวกระตุ้นแตกต่างกันมากในแต่ละบุคคล การสังเกตตนเองด้วยบันทึกอาการปวดศีรษะจึงมีความสำคัญ
การวินิจฉัยไมเกรน ขึ้นอยู่กับประวัติทางการแพทย์ การตรวจร่างกาย และเกณฑ์ ICHD-3 ในอาการทั่วไป ไม่จำเป็นต้องใช้การตรวจภาพเพื่อวินิจฉัย เครื่องมือช่วยวินิจฉัย ได้แก่ ID-Migraine, VARS, แบบสอบถาม MIDAS และ MS Q 2.11) .
เมื่อสงสัยว่าเป็นไมเกรน ขั้นแรกให้แยกโรคทางกาย เช่น โรคหลอดเลือดสมองและเนื้องอก ด้วยการตรวจ CT หรือ MRI จากนั้นให้จ่ายยาที่ระงับการหดเกร็งของหลอดเลือด และยืนยันการวินิจฉัยโดยตรวจสอบว่าอาการกำเริบสามารถหยุดได้ด้วยยานี้หรือไม่
ข้อบ่งชี้ในการตรวจวินิจฉัยด้วยภาพ (MRI/CT สมอง) จำกัดเฉพาะกรณีต่อไปนี้เท่านั้น
ความผิดปกติทางระบบประสาทที่อธิบายไม่ได้
เริ่มมีอาการใหม่หรืออาการแย่ลงเรื่อยๆ หลังจากอายุ 40 ปี
สงสัยภาวะสมองขาดเลือดจากไมเกรน
ปวดศีรษะรุนแรงเฉียบพลัน (ต้องแยกภาวะเลือดออกใต้เยื่อหุ้มสมองชั้นกลาง)
ทำการตรวจตาอย่างสมบูรณ์ (การมองเห็น , ลานสายตา, การเคลื่อนไหวของลูกตา, ปฏิกิริยารูม่านตา , การตรวจอวัยวะภายในตา, การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด ) ใน RP ON การตรวจ MRI พบว่ามีการหนาตัวเฉพาะที่และการเพิ่มความเข้มของเส้นประสาทสมองเป็นลักษณะเด่น 3) .
สามารถแยกความแตกต่างได้โดยการเปรียบเทียบสามประเด็นต่อไปนี้
รายการ ภาพแสงวาบ ตาบอดชั่วคราว ลักษณะของอาการทางสายตา บวก (แสงซิกแซก) ลบ (มืด/เทา) ข้างเดียวของตา สองตาและข้างเดียวกัน ส่วนใหญ่เป็นข้างเดียว ระยะเวลา 20–30 นาที (ภายใน 60 นาที) 1–5 นาที (ภายใน 10 นาที)
เกณฑ์การวินิจฉัย RP ON ตามการจำแนกประเภทอาการปวดศีรษะระหว่างประเทศ ฉบับที่ 3 (ICHD-III) มีดังนี้:
ก . มีอาการกำเริบอย่างน้อย 2 ครั้งที่เข้าเกณฑ์ ขB . (1) ปวดศีรษะข้างเดียว (2) ร่วมกับอัมพฤกษ์ของเส้นประสาทสมองคู่ที่ III, IV, VI หนึ่งเส้นหรือมากกว่าด้านเดียวกันC . การแยกโรครอยโรคในเบ้าตา บริเวณพาราเซลลาร์ และแอ่งหลังกะโหลกศีรษะด้วยการตรวจที่เหมาะสมD . ไม่สามารถอธิบายได้ดีกว่าด้วยการวินิจฉัย ICHD-3 อื่น
MRI เป็นการตรวจที่สำคัญที่สุดสำหรับการวินิจฉัย ผลการตรวจที่จำเพาะคือการเพิ่มความเข้มของสารทึบรังสีเฉพาะที่และความหนาของเส้นประสาทกล้ามเนื้อตาในถังน้ำสมอง จากการทบทวนวรรณกรรม 52 ราย พบการเพิ่มความเข้มของเส้นประสาทคู่ที่ III 75% และเส้นประสาทบวม 76% 10) อย่างไรก็ตาม ใน 25-81% ของรายเฉียบพลัน MRI อาจปกติ การเพิ่มความเข้มมักหายไปภายใน 7-9 สัปดาห์ แต่อาจคงอยู่นาน 2-4 ปีในบางราย
แนะนำให้ประเมิน MRI อย่างสมบูรณ์รวมถึง TOF-MRA ตั้งแต่การโจมตีครั้งแรก 5) ในอัมพฤกษ์ของเส้นประสาทกล้ามเนื้อตาที่เกี่ยวข้องกับการทำงานของรูม่านตา MRA มีความสำคัญเป็นพิเศษในการแยกโป่งพองของหลอดเลือดแดงสมองส่วนหลัง
การแยก RP ON ออกจากโรคที่มีอาการคล้ายกันเป็นสิ่งสำคัญ
โรค จุดที่ใช้แยกโรค กลุ่มอาการ Tolosa-Hunt (THS ) ผนังโพรงเลือดดำคาเวอร์นัส หนาขึ้นใน MRI ตอบสนองต่อสเตียรอยด์ ได้ดีมาก ชวานโนมาของเส้นประสาทกล้ามเนื้อตา การเพิ่มความเข้มของสารทึบรังสีนาน ≥12 สัปดาห์ (RP ON หายไปภายใน 12 สัปดาห์) 11) โรคกล้ามเนื้ออ่อนแรงชนิดร้าย (Myasthenia gravis) ความผันผวนระหว่างวันและอ่อนเพลีย การทดสอบประคบน้ำแข็งและแอนติบอดีต่อตัวรับอะเซทิลโคลีน โป่งพองของหลอดเลือดแดงคอมมูนิแคนส์หลัง อัมพาตเส้นประสาทกล้ามเนื้อตาร่วมกับม่านตา ขยาย ประเมินฉุกเฉินด้วย MRA/CTA ไมเกรน มีออร่ากล้ามเนื้อตาอัมพาตหายภายใน 72 ชั่วโมง (RP ON นานกว่า 2 สัปดาห์)
มีรายงานผู้ป่วย schwannoma ของเส้นประสาทกล้ามเนื้อตาที่ถูกวินิจฉัยผิดเป็น RP ON จำนวน 13 รายใน文献 11) ใน RP ON การเพิ่มความเข้มของสารทึบรังสีจะเกิดขึ้นเฉพาะในระยะเฉียบพลันและหายไปภายใน 12 สัปดาห์ ในขณะที่ schwannoma จะมีการเพิ่มความเข้มแบบ nodular อย่างต่อเนื่อง หากการเพิ่มความเข้มไม่หายไปเป็นเวลานาน จำเป็นต้องประเมินซ้ำ
ปวดศีรษะจากความตึงเครียดและปวดศีรษะแบบคลัสเตอร์ : แยกโดยพิจารณาจากลักษณะของอาการปวดศีรษะและอาการร่วมTIA และโรคลมชักที่สมองกลีบท้ายทอย : การแยกความแตกต่างจากอาการนำทางสายตาที่ไม่มีอาการปวดศีรษะอาการปวดศีรษะทุติยภูมิจากการบาดเจ็บ การติดเชื้อ โรคแต่กำเนิด : จำเป็นต้องแยกอาการปวดศีรษะทุติยภูมิออก
การตรวจทางคลินิกรวมถึงการวิเคราะห์น้ำไขสันหลัง (ปกติในกรณีทั่วไป เพื่อแยกจากมะเร็งร้ายและ MS ) 5) และการตรวจเลือดเพื่อแยกโรคเบาหวาน การติดเชื้อ การอักเสบ และโรคภูมิต้านตนเอง
Q
เป็นไปได้หรือไม่ที่จะเป็น RPON แม้ว่า MRI จะปกติ?
A
ได้ ใน 25-81% ของกรณีเฉียบพลัน ผล MRI อาจปกติ 5) ใน RP ON ที่ MRI ปกติ มีรายงานการสังเกตการตอบสนองต่อ NSAID ก่อน อย่างไรก็ตาม ในกรณีที่มีอาการกำเริบหรือต่อเนื่อง จำเป็นต้องตรวจ MRI ซ้ำเพื่อแยกรอยโรคทางกายอื่นๆ
การรักษาไมเกรน ประกอบด้วยยาป้องกัน ยาที่ใช้เมื่อมีอาการนำ (ออร่า) และยาที่ใช้เมื่อเกิดอาการปวด ซึ่งใช้แตกต่างกัน
สำหรับอาการปวดระดับเล็กน้อย NSAIDs, dihydroergotamine mesylate และยา triptan ชนิดรับประทานมีประสิทธิภาพ สำหรับอาการปวดรุนแรง ใช้ยา triptan ชนิดรับประทาน
NSAIDs (ibuprofen, aspirin) : ผลข้างเคียงน้อยกว่า triptanTriptan (sumatriptan 25-100 มก.) : มีประสิทธิภาพสูงกว่า NSAIDs การใช้ triptan ร่วมกับ NSAIDs มีอัตราการหายปวดใน 2 ชั่วโมงสูงกว่าการใช้ยาเดี่ยว1) Sumatriptan มีให้เลือกทั้งแบบรับประทาน ฉีดใต้ผิวหนัง และพ่นจมูกDihydroergotamine mesylate (Dihydergot) : มีประสิทธิภาพสำหรับอาการปวดระดับเล็กน้อยถึงปานกลางลาสมิดิแทน (Lasmiditan) : ตัวกระตุ้นตัวรับ 5-HT1F ยาใหม่สำหรับการรักษาในระยะเฉียบพลัน1) .
เมื่อมีอาการนำ ควรใช้ไดไฮโดรเออร์โกตามีนเมซิเลต (dihydroergotamine mesylate) ตั้งแต่เนิ่นๆ การให้ยาในระยะเริ่มต้นของอาการปวดศีรษะไมเกรน จะช่วยเพิ่มประสิทธิภาพ ดังนั้นการให้ยาทันทีเมื่อรู้สึกถึงอาการนำจึงเป็นสิ่งสำคัญ
โลเมริซีนไฮโดรคลอไรด์ (Migsis) : ตัวต้านแคลเซียม ใช้กันอย่างแพร่หลายเป็นยาป้องกันไดไฮโดรเออร์โกตามีนเมซิเลต (Dihidergot) : ใช้เป็นยาป้องกันด้วยยาเบต้าบล็อกเกอร์ : Metoprolol 200 มก./วัน และ propranolol 80 มก. วันละ 2 ครั้ง มีหลักฐานสูงสุด1) .Topiramate : มีรายงานว่าลดความถี่ของการเกิดอาการและปรับปรุงคุณภาพชีวิต1) .Amitriptyline : มีการวิเคราะห์ที่แสดงว่ามีประสิทธิภาพมากกว่า propranolol และ topiramate1) .Valproic acid, verapamil, gabapentin : มีรายงานผลในการป้องกัน1) .สารพิษโบทูลินัม : แสดงผลดีกว่ายาหลอกสำหรับไมเกรน เรื้อรัง1) .ไรโบฟลาวิน (วิตามินบี 2), แมกนีเซียม, CoQ10 : แนวทางเสริมสำหรับภาวะเครียดออกซิเดชัน และความตื่นตัวเกินของเส้นประสาท1) .
ไมเกรน อัมพาตครึ่งซีก2) :
ไม่มีแนวทางการรักษาที่เป็นมาตรฐาน ในระยะเฉียบพลัน ใช้ NSAIDs และยาแก้ปวดที่ไม่ใช่สารเสพติด เพื่อป้องกัน ใช้ beta-blockers, calcium channel blockers, ยาต้านเศร้ากลุ่ม tricyclic และยากันชัก สำหรับอาการกำเริบบ่อย ใช้ verapamil ออกฤทธิ์นานหรือ lamotrigine
อาการจะดีขึ้นเองหลังจากเริ่มเป็น แต่เนื่องจากบางรายมีระยะเวลานานและกลายเป็นถาวร จึงแนะนำให้รักษาด้วยยาต้านการอักเสบอย่างจริงจัง
คอร์ติโคสเตียรอยด์ สเตียรอยด์ มีการปรับปรุงอย่างรวดเร็ว 6) สำหรับรอยโรคอักเสบของเส้นประสาทกล้ามเนื้อตา ให้ prednisolone 50-60 มก./วัน เป็นเวลา 3 วันแรก จากนั้นค่อยๆ ลดขนาดยา โดยระวังการกลับเป็นซ้ำ
สูตรยาสเตียรอยด์ หลักแสดงไว้ด้านล่างนี้
สูตรยา ขนาดและวิธีใช้ รายงาน เมทิลเพรดนิโซโลน (เด็ก) 25-30 มก./กก./วัน (สูงสุด 1 กรัม/วัน) นาน 5 วัน Frattini 20235) , Nandana 20219) เมทิลเพรดนิโซโลน (ผู้ใหญ่) 250 มก. × 4 ครั้ง/วัน × 3 วัน → เพรดนิโซน 60 มก. ลดขนาดลง Koo 20246) เดกซาเมทาโซน (ฉีดเข้าหลอดเลือดดำ) 13.2 มก. × 12 วัน Takemoto 20218)
การตอบสนองต่อสเตียรอยด์ มักไม่รุนแรงเท่าในกลุ่มอาการ Tolosa-Hunt
ใน RP ON ที่ MRI ปกติ มีทางเลือกในการสังเกตอาการด้วย NSAID (ibuprofen 10 มก./กก./ครั้ง × 3 ครั้ง/วัน) มีรายงานการฟื้นตัวสมบูรณ์ภายใน 48 ชั่วโมงด้วย ibuprofen5)
หากมีการกลับเป็นซ้ำบ่อย ให้พิจารณายาป้องกันต่อไปนี้
ยาต้านแคลเซียม : flunarizine 5 มก./วัน9) , verapamilยาเบต้าบล็อกเกอร์ : propranololยาต้านเศร้ากลุ่มไตรไซคลิก : การใช้ยา amitriptyline 25 มก. ร่วมกับ sodium valproate 500 มก. รายงานว่าไม่มีการกลับเป็นซ้ำเป็นเวลา 1 ปี6) ยากันชัก : Valproate, gabapentin, topiramate10)
การฉีดโบทูลินัม : สำหรับอัมพาตของกล้ามเนื้อตาที่คงอยู่การผ่าตัดตาเหล่ : สำหรับอัมพาตของกล้ามเนื้อตาที่คงอยู่แว่นตาแบบปริซึม : สำหรับภาพซ้อน ที่เหลืออยู่9)
ระวังโรคต้อหินมุมปิด เฉียบพลันที่เกิดจากโทพิราเมต (TiAAC) : 59.7% ของใบสั่งยาสำหรับไมเกรน 75.3% เป็นผู้หญิง อาการเริ่มเฉลี่ย 14.1 วันหลังจากเริ่มโทพิราเมต (ความดันลูกตา เฉลี่ย 41 มม.ปรอท) สาเหตุเกิดจากการเคลื่อนไปข้างหน้าของกะบังเลนส์แก้วตา -ม่านตา จากการรั่วของคอรอยด์ และซิลิอารี เมื่อเกิดอาการ ให้หยุดโทพิราเมตทันที และใช้ยาหยอดตาลดความดันลูกตา เฉพาะที่และยาขยายม่านตา เวลาฟื้นตัวเฉลี่ย 3.9 วัน4) .ในไมเกรน แบบอัมพาตครึ่งซีก ห้ามใช้ทริปแทนและเออร์โกตามีน : ไม่ควรใช้เนื่องจากความเสี่ยงโรคหลอดเลือดสมองจากการหดตัวของหลอดเลือด2) .ระหว่างให้สเตียรอยด์ สำหรับ RP ON ระวังความดันลูกตา สูง : รายงานของ Takemoto และคณะพบความดันลูกตา สูงถึง 22 มม.ปรอททั้งสองข้างขณะใช้เดกซาเมทาโซน และดีขึ้นด้วยยาหยอดไทโมลอลมาเลเอต 0.5%8) ในกรณีใช้สเตียรอยด์ ระยะยาว จำเป็นต้องวัดความดันลูกตา เป็นประจำ
Q
ยาโทพิราเมตที่ใช้ป้องกันมีผลข้างเคียงต่อตาหรือไม่?
A
โทพิราเมตใช้กันอย่างแพร่หลายเป็นยาป้องกันไมเกรน แต่อาจทำให้เกิดต้อหินมุมปิด เฉียบพลัน (TiAAC) ประมาณสองสัปดาห์หลังจากเริ่มการรักษา เกิดการเคลื่อนไปข้างหน้าของกะบังเลนส์แก้วตา -ม่านตา จากการรั่วของคอรอยด์ และซิลิอารี ทำให้ความดันลูกตา เพิ่มขึ้นอย่างรวดเร็ว หากมีอาการปวดตา การมองเห็น ลดลง หรือตามัว ควรรีบไปพบจักษุแพทย์และแจ้งแพทย์ผู้สั่งยา4) .
Q
มียาป้องกันสำหรับ RPON หรือไม่?
A
ยาต้านแคลเซียม เช่น ฟลูนาริซีนและเวราพามิล ยาปิดกั้นเบตา เช่น โพรพราโนลอล และยาต้านโรคลมชัก เช่น กรดวาลโปรอิก กาบาเพนติน และโทพิราเมต ถูกใช้เป็นยาป้องกัน เนื่องจากมีความเสี่ยง 30% ของผลกระทบถาวร จึงสำคัญที่จะพิจารณาการรักษาป้องกันเชิงรุกหากมีการกลับเป็นซ้ำบ่อยครั้ง6) .
กลไกพื้นฐานของไมเกรน คือการกระตุ้นเยื่อหุ้มสมอง หลอดเลือด และบริเวณที่เส้นประสาทไทรเจมินัล เลี้ยง โดยการขยายตัวของแขนงหลอดเลือดแดงคาโรติดภายนอกเป็นตัวกระตุ้น1) .
สิ่งกระตุ้น เช่น ความเครียด อาหาร ฮอร์โมน → ความผิดปกติของการควบคุมหลอดเลือดในก้านสมอง → การขยายตัวของหลอดเลือดส่วนปลาย → สัญญาณการยืดไปยังเซลล์ประสาทไทรเจมินัล → การผลิตสารอักเสบและออกฤทธิ์ต่อหลอดเลือด เช่น CGRP และอินเตอร์ลิวคิน → การขยายตัวเพิ่มขึ้นและการซึมผ่านของหลอดเลือดเพิ่มขึ้น → อาการบวมน้ำของเนื้อเยื่อ เกิดเป็นลูกโซ่1) .
สารสื่อประสาทที่เกี่ยวข้อง ได้แก่ สาร P, ไนตริกออกไซด์ และ CGRP บริเวณสมองที่เกี่ยวข้องกับพยาธิสรีรวิทยาของไมเกรน ได้แก่ สสารสีเทารอบท่อส่งน้ำ (PAG), locus coeruleus (LC) และนิวเคลียส raphe (DRN)
ตามคำอธิบายแบบดั้งเดิม ภาวะหลอดเลือดสมองหดเกร็งทำให้เกิดภาวะขาดเลือดชั่วคราวในบริเวณการมองเห็น ของสมองกลีบท้ายทอย ส่งผลให้เกิดภาพวาบคล้ายแสงระยิบระยับ ปัจจุบัน ภาวะซึมเศร้าแพร่กระจายของเปลือกสมอง (Cortical Spreading Depression: CSD) ได้รับการยอมรับอย่างกว้างขวางว่าเป็นกลไกหลักของอาการเตือนทางสายตา 2) .
คลื่นดีโพลาไรเซชันของเซลล์ประสาทที่เริ่มต้นจากบริเวณท้ายทอยแพร่กระจายไปข้างหน้า ดีโพลาไรเซชันทำให้ความเข้มข้นของโพแทสเซียมเพิ่มขึ้น และการปล่อยกรดอะมิโนที่กระตุ้นยิ่งเพิ่มการแพร่กระจาย ความผิดปกติชั่วคราวของคอร์เทกซ์การมองเห็น บริเวณท้ายทอยที่เกิดจาก CSD สอดคล้องกับการเกิดสโคโตมาแวววาว
ไมเกรน ชนิดเบซิลาร์ไมเกรน จอตาไมเกรน จอตา” เป็นคำเรียกที่ผิด)ไมเกรน อัมพาตครึ่งซีก2) .กลัวแสง : วิถีจอตาที่ขับเคลื่อนโดยเซลล์รูปกรวย → เซลล์ประสาทธาลามัสที่ไวต่อแสง + กลไกการกระตุ้นเกินของคอร์เทกซ์AIWS และภาพหิมะ : AIWS เกิดจากภาวะขาดเลือดชั่วคราวของวิถีการเห็น ภาพหิมะเกี่ยวข้องกับภาวะเมแทบอลิซึมสูงในคอร์เทกซ์การเห็นทุติยภูมิ (ไจรัสลิ้นกวาลและบริเวณบรอดมันน์ 19)
มีการเสนอสมมติฐานหลายข้อเกี่ยวกับกลไกการเกิด RP ON และยังคงมีการถกเถียงกันอยู่
สมมติฐานการทำลายปลอกไมอีลิน/การอักเสบ (กระแสหลัก)
Lance & Zagami : สมมติฐานโรคเส้นประสาทอักเสบ/โรคปลอกประสาทเสื่อมแบบกำเริบ การเพิ่มความเข้มของเส้นประสาทกล้ามเนื้อตาในการตรวจ MRI ถือเป็นหลักฐาน
สมมติฐาน Carlow : การเรียงตัวของนิวโรเปปไทด์จากแขนงจักษุของเส้นประสาทไทรเจมินัล กระตุ้นปฏิกิริยาหลอดเลือดอักเสบแบบไม่ติดเชื้อที่วงแหวนวิลลิส การทำลายและสร้างปลอกไมอีลินซ้ำๆ ทำให้เกิดการเพิ่มจำนวนเซลล์ชวานน์แบบหัวหอม 8)
สมมติฐานภาวะขาดเลือด
Ambrosetto และคณะ : การหดเกร็งของหลอดเลือด vasa nervorum ระหว่างไมเกรน → การทำลายผนังเลือด-เส้นประสาทแบบขาดเลือดที่สามารถกลับคืนได้ → อาการบวมน้ำจากหลอดเลือด (อธิบายการเพิ่มความเข้มและความหนาบน MRI)
Vijayan และคณะ : อาการบวมน้ำที่ผนังหลอดเลือดแดงคาโรติดภายใน → การอุดตันของช่องเปิดหลอดเลือดขนาดเล็ก → การบาดเจ็บแบบกล้ามเนื้อตายบริเวณรอยต่อ การศึกษา SPECT โดย Shin และคณะยืนยันภาวะขาดเลือดข้างเดียวกันที่สามารถกลับคืนได้ในบริเวณแขนงเจาะของหลอดเลือดแดงสมองส่วนหลัง
ทฤษฎีการกดทับเส้นประสาทและหลอดเลือด
Bui และคณะ รายงานกรณีเด็กชายอายุ 13 ปี ซึ่งการตรวจ MRA ยืนยันการกดทับเส้นประสาทกล้ามเนื้อตา (oculomotor nerve) ที่จุดออกจากก้านสมองโดยห่วงแหลมของหลอดเลือดแดงสมองส่วนหลังซ้าย (PCA)10) .
ข้อโต้แย้งต่อทฤษฎีการกดทับ: (1) ใน 23% รูม่านตา ยังคงปกติ (2) การตรวจหลอดเลือดแดงคาโรติดระหว่าง发作ไม่พบการตีบของหลอดเลือด (3) การฟื้นตัวของ RP ON ช้ากว่าหลังการคลายการกดทับ
ในบรรดาสมมติฐานเหล่านี้ ทฤษฎีการทำลายปลอกไมอีลินและการอักเสบเป็นทฤษฎีหลักในปัจจุบัน มีการชี้ให้เห็นความคล้ายคลึงกับรูปแบบการกลับเป็นซ้ำและทุเลาของ CI DP, MS และ MOGAD แต่การตรวจน้ำไขสันหลังมักปกติ และยังไม่มีหลักฐานโดยตรงของการติดเชื้อไวรัสหรือโรคเส้นประสาทที่เกิดจากภูมิคุ้มกัน
ในระหว่างการเกิดไมเกรน แบบธรรมชาติ OCTA แสดงให้เห็นความหนาแน่นของหลอดเลือดคอรอยด์ ลดลงอย่างมีนัยสำคัญและการขยายตัวของ FA Z ผลการตรวจนี้บ่งชี้ว่าการไหลเวียนของคอรอยด์ มีความเปราะบางมากกว่าการไหลเวียนของจอประสาทตา ในระหว่างการเกิดอาการชัก
ยีนสามชนิดที่เกี่ยวข้องกับไมเกรน อัมพาตครึ่งซีกในครอบครัวเป็นที่รู้จัก ได้แก่ CACNA1A (ช่องแคลเซียม), ATP1A2 (ปั๊ม Na/K) และ SCN1A (ช่องโซเดียม) 2) การกลายพันธุ์ของยีน TREK (ช่องโพแทสเซียมสองรู) เกี่ยวข้องกับความผิดปกติในการควบคุมศักย์เยื่อหุ้มเซลล์ขณะพักและภาวะกระตุ้นประสาทมากเกินไป 1) .
Fremanezumab, erenumab และ galcanezumab เป็นยาป้องกันไมเกรน เรื้อรังที่ได้รับการอนุมัติจาก FDA 1) .
การวิเคราะห์อภิมานของแอนติบอดีโมโนโคลนอลที่ต่อต้าน CGRP แสดงให้เห็นว่าอัตราการตอบสนอง 50% ดีขึ้นอย่างมีนัยสำคัญ จำนวนวันไมเกรน ต่อเดือนและการใช้ยาเฉียบพลันลดลง มีฉันทามติกว้างว่าโปรไฟล์ประโยชน์-ความเสี่ยงดีกว่า propranolol และ topiramate 1) .
สูตรยา galcanezumab ด้วยขนาดโหลด 240 มก. ฉีดใต้ผิวหนัง ตามด้วย 120 มก./เดือน เป็นเวลา 5 เดือน ช่วยปรับปรุงความรุนแรง ความถี่ และระยะเวลาของอาการปวดศีรษะ อาการข้างเคียงหลักที่รายงานคืออาการคันและผื่นบริเวณที่ฉีด 1) .
Ubrogepant ได้รับการอนุมัติจาก FDA ในปี 2019 เป็นยารักษาเฉียบพลันชนิดรับประทาน สามารถใช้ได้ทั้งที่มีและไม่มีออร่า 1) Atogepant กำลังถูกพัฒนาเป็นยาป้องกันชนิดรับประทาน
โทนาเบอร์แซท (Tonabersat) เป็นโมเลกุลใหม่ในกลุ่มเบนโซไพแรน (benzopyran) ซึ่งยับยั้งการสื่อสารผ่านช่องว่างระหว่างเซลล์เกลียและเซลล์ประสาท จึงยับยั้ง CSD การทดลองแบบสุ่มมีกลุ่มควบคุม (RCT) ในผู้ป่วย 39 ราย (Goadsby et al. 2009) แสดงให้เห็นถึงประสิทธิภาพในการป้องกันไมเกรน ที่มีออร่า แต่ปัจจุบันยังไม่ได้รับการอนุมัติจาก FDA 1)
การกลายพันธุ์ของช่องโพแทสเซียมสองรู (TREK) ทำให้เกิดความผิดปกติในการควบคุมศักย์เยื่อหุ้มเซลล์ขณะพัก ซึ่งนำไปสู่การกระตุ้นประสาทมากเกินไป การวิจัยการรักษาที่มุ่งเป้าไปที่การกระตุ้นหรือยับยั้ง TREK กำลังดำเนินอยู่ 1)
Takemoto และคณะ (2021) รายงานกรณีเด็กหญิงอายุ 14 ปีที่มีความดันลูกตา สูงจากสเตียรอยด์ หลังจากหยอดตาด้วย timolol maleate 0.5% อาการภาพซ้อน ดีขึ้นอย่างเห็นได้ชัดภายในไม่กี่วัน และหนังตาตก และความผิดปกติของการเคลื่อนไหวลูกตา หายไปอย่างสมบูรณ์ 8) เชื่อว่า timolol เฉพาะที่ออกฤทธิ์ต่อ RP ON ผ่านการยับยั้งที่อาศัยนิวโรเปปไทด์ในระบบประสาทไตรเจมินัลหลอดเลือด ยาเบต้าบล็อคเกอร์เฉพาะที่อาจมีประสิทธิภาพแม้ไม่มีความดันลูกตา สูง และคาดว่าจะมีการวิจัยเชิงสำรวจในอนาคต
Koo และคณะ (2024) จากการวิเคราะห์แบบรวมของ Liu และคณะ เสนอเกณฑ์การวินิจฉัยที่ปรับปรุงสำหรับ ICHD-III ปัจจุบัน: “อาการปวดหัวข้างเดียวอย่างน้อย 2 ครั้ง (เกิดขึ้นเกือบพร้อมกันกับอัมพาตกล้ามเนื้อตา หรือก่อนหน้านั้นสูงสุด 15 วัน)” ร่วมกับ “อาการทางคลินิกของอัมพาตเส้นประสาทสมอง หรือการเพิ่มความเข้มของ MRI” 6) การอภิปรายยังคงดำเนินต่อไปเพื่อรวมกรณีที่เริ่มในผู้ใหญ่และกรณีที่ไม่ปกติ
Castillo-Guerrero และคณะ (2024) รายงานกรณีไมเกรน อัมพาตกล้ามเนื้อตาภายในระหว่างตั้งครรภ์ (ม่านตา ขยายทั้งสองข้างโดยไม่มีอัมพาตกล้ามเนื้อตาภายนอก) 7) มีการยืนยันการหายเองตามธรรมชาติในวันที่ 5 หลังคลอด ซึ่งบ่งชี้ว่าการเปลี่ยนแปลงของฮอร์โมนและสรีรวิทยาอาจเกี่ยวข้องกับการเกิดโรค
มีรายงานความสัมพันธ์กับกลุ่มอาการแอนติบอดีต่อต้าน GQ1b และในกรณีที่กลับเป็นซ้ำซึ่งตอบสนองต่อสเตียรอยด์ อย่างรวดเร็ว แนะนำให้ตรวจหาความผิดปกติของกลุ่มอาการแอนติบอดีต่อต้าน GQ1b ที่ไม่ปกติ 5) นอกจากนี้ การประเมินการกดทับเส้นประสาทและหลอดเลือดด้วย MRA ความละเอียดสูงมีความสำคัญเพิ่มขึ้นในการวินิจฉัย RP ON ในเด็ก และพบการกดทับทางออกของเส้นประสาทกล้ามเนื้อตาโดย PCA ในบางกรณี 10) .
Okobi OE, Boms MG, Ijeh JC, et al. Migraine and Current Pharmacologic Management. Cureus. 2022;14(10):e29833.
Kana T, Mehjabeen S, Patel N, et al. Sporadic Hemiplegic Migraine. Cureus. 2023;15(5):e38930.
Falsaperla R, Presti S, Lo Bianco M, et al. Diagnostic controversies in recurrent painful ophthalmoplegic neuropathy: single case report with a systematic review. Ital J Pediatr. 2022;48:82.
Al Owaifeer AM, AlSultan ZM, Badawi AH. Topiramate-induced acute angle closure: A systematic review of case reports and case series. Indian J Ophthalmol. 2022;70:1491-501.
Frattini D, Iodice A, Spagnoli C, et al. Tolosa-Hunt syndrome and recurrent painful ophthalmoplegic neuropathy, case reports: what to do and when? Ital J Pediatr. 2023;49:157.
Koo H, Tsai K, Lee C, et al. A Case of Adult-Onset Recurrent Painful Ophthalmoplegic Neuropathy With Bilateral Ophthalmoplegia. Cureus. 2024;16(2):e54683.
Castillo-Guerrero B, Londoño-Juliao G, Pianetta Y, et al. Internal Ophthalmoplegic Migraine During Pregnancy: A Clinical Case. Neurol Int. 2024;16:1779-1787.
Takemoto D, Ohkubo S, Udagawa S, et al. A Case of Recurrent Painful Ophthalmoplegic Neuropathy Successfully Treated with Beta-blocker Eye Drop Instillation. Neuro-Ophthalmology. 2021;45(5):320-323.
Nandana J, Nair SS, Girdhar S, et al. Recurrent painful ophthalmoplegic neuropathy: a cause for recurrent third nerve palsy in a child. BMJ Case Rep. 2021;14:e246179.
Bui LT, Mainali G, Naik S, et al. Role of Neurovascular Compression of Oculomotor Nerve in Ophthalmoplegic Migraine. Cureus. 2022;14(3):e22919.
Mrabet S, Nasri A, Kessentini N, et al. Recurrent painful ophthalmoplegic neuropathy revealing oculomotor nerve schwannoma. La Tunisie Medicale. 2021;99(08/09):919-923.