โรคปลายประสาทตาอักเสบซ้ำที่เจ็บปวด (RP ON) เดิมเรียกว่า “ไมเกรน ตาเป็นอัมพาต” และเปลี่ยนชื่อใน ICHD-3
อุบัติการณ์พบได้น้อย คือ 0.7 ต่อล้านคน ส่วนใหญ่เกิดในเด็กอายุต่ำกว่า 10 ปี และพบในเพศชายมากกว่าเล็กน้อย
เส้นประสาทสมองคู่ที่ 3 (oculomotor) มักได้รับผลกระทบมากที่สุด ทำให้หนังตาตก เห็นภาพซ้อน และรูม่านตา ขยาย
MRI ในระยะเฉียบพลันพบการเพิ่มความเข้มของสัญญาณเฉพาะที่และความหนาของเส้นประสาทสมองคู่ที่ 3 แต่ใน 25-81% ของกรณีเฉียบพลัน MRI ปกติ
แนะนำให้ใช้การรักษาต้านการอักเสบอย่างจริงจัง (คอร์ติโคสเตียรอยด์ ) โดย 96.2% มีการปรับปรุงอย่างรวดเร็ว
ในผู้ป่วย 30% อาจมีผลตกค้างทางระบบประสาทถาวร (ความผิดปกติของรูม่านตา , อัมพาตของกล้ามเนื้อตาที่เหลืออยู่)
การวินิจฉัยแยกโรคกับ Tolosa-Hunt syndrome, schwannoma ของเส้นประสาทกล้ามเนื้อตา, และโป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลังเป็นสิ่งสำคัญ
โรคปลายประสาทตาอักเสบปวดซ้ำ (Recurrent Painful Ophthalmoplegic Neuropathy: RP ON) เป็นโรคหายากที่มีลักษณะปวดศีรษะข้างเดียวและอัมพาตของเส้นประสาทกล้ามเนื้อตาข้างเดียวกันที่เกิดขึ้นซ้ำๆ เดิมเรียกว่า “ไมเกรน กล้ามเนื้อตาอัมพาต” (Ophthalmoplegic migraine: OM) แต่เนื่องจากมีลักษณะใกล้เคียงกับปลายประสาทอักเสบแบบทำลายปลอกไมอีลิน/อักเสบมากกว่าไมเกรน จึงได้เปลี่ยนชื่อในเกณฑ์การจำแนกประเภทปวดศีรษะระหว่างประเทศ ฉบับที่ 3 (ICHD-3)
อุบัติการณ์คือ 0.7 ต่อล้านคน ส่วนใหญ่เกิดในเด็กอายุต่ำกว่า 10 ปี โดยอายุเริ่มต้นเฉลี่ยที่ 8 ปี ต่างจากไมเกรน ทั่วไป ในเด็กพบในเพศชายบ่อยกว่าเล็กน้อย การเริ่มต้นในผู้ใหญ่ก็พบได้เช่นกัน ในการวิเคราะห์แบบรวมของ Liu (165 ราย) อายุเริ่มต้นเฉลี่ยคือ 22.1 ปี และ 34.2% เริ่มต้นเมื่ออายุ 18 ปีขึ้นไป 2)
เส้นประสาทสมองที่ถูกกระทบมากที่สุดคือเส้นประสาทกล้ามเนื้อตา (III) รองลงมาคือเส้นประสาทแอบดูเซนส์ (VI) และเส้นประสาทโทรเคลียร์ (IV) ในเด็ก อัมพาตของเส้นประสาทกล้ามเนื้อตาพบบ่อยที่สุด ในขณะที่ในผู้ใหญ่ เส้นประสาทแอบดูเซนส์มีแนวโน้มที่จะพบบ่อยที่สุด 5)
ในอดีต มีรายงานครั้งแรกโดย Notta ในปี ค.ศ. 1854 ว่าเป็น “อัมพาตตาที่เกิดเป็นระยะ” และ Charcot ใช้คำว่า “ophthalmoplegic migraine” Harold Wolff ได้บรรยายอย่างเป็นทางการในปี ค.ศ. 1939 3) .
Q
โรคนี้เกิดกับผู้ใหญ่ได้หรือไม่?
A
มีการรายงานการเกิดในผู้ใหญ่ด้วย และในการวิเคราะห์ของ Liu และคณะ พบว่า 34.2% เกิดในผู้ที่มีอายุ 18 ปีขึ้นไป2) อย่างไรก็ตาม ส่วนใหญ่พบในเด็กอายุต่ำกว่า 10 ปี และพบได้ค่อนข้างน้อยในผู้ใหญ่
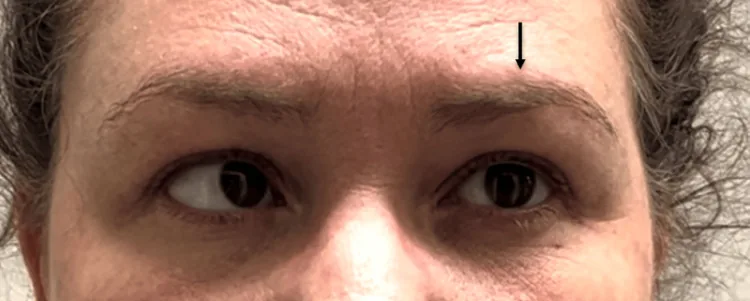
โรคเส้นประสาทตาอักเสบที่เจ็บปวดร่วมกับการมองออกด้านข้างไม่ได้ Nonpharmacologic Management of Recurrent Painful Ophthalmoplegic Neuropathy: A Case Report. Cureus. 2025 May 28; 17(5):e84387. Figure 2. PM
CI D: PMC12178448. License: CC BY.
พยายามมองไปทางซ้าย ตาซ้ายยังคงตรึงอยู่ที่ตำแหน่งกลางเนื่องจากอัมพาตของเส้นประสาทสมองคู่ที่ 6 (abducens) ข้างซ้าย ในขณะที่ตาขวาหมุนเข้าด้านในเต็มที่ ภาพนี้ได้มาและแสดงโดยได้รับความยินยอมจากผู้ป่วย ลูกศรถูกเพิ่มเพื่อเน้น
ปวดศีรษะ : ปวดข้างเดียว รุนแรงที่สุดบริเวณรอบเบ้าตา หรือหลังเบ้าตา มักเป็นอยู่นานหลายวันถึงหนึ่งสัปดาห์ มีแนวโน้มนานกว่าปวดศีรษะไมเกรน ทั่วไป (น้อยกว่า 72 ชั่วโมง)ลักษณะของปวดศีรษะ : ไม่จำเป็นต้องเป็นแบบไมเกรน (เกณฑ์ ICHD-III) ผู้ป่วยมากถึงหนึ่งในสามไม่มีลักษณะคลาสสิกของไมเกรน อาการร่วม : กลัวแสง 65% คลื่นไส้ 66% อาเจียน 69% (การทบทวนอย่างเป็นระบบโดย Gelfand และคณะ)ภาพซ้อน หนังตาตก ไม่มีอาการนำ (aura) : ไม่มีรายงานอาการนำทางตา ทางความรู้สึก หรือทางภาษา ซึ่งเป็นจุดสำคัญที่แตกต่างจากไมเกรน ทั่วไป
มีช่วงเวลาตั้งแต่เริ่มปวดศีรษะจนถึงการเกิดอัมพาตของกล้ามเนื้อตา ตั้งแต่ทันทีจนถึงสูงสุด 14 วัน โดยทั่วไปอัมพาตของกล้ามเนื้อตาจะหายไปเองภายใน 2 สัปดาห์ถึง 3 เดือน แต่ในบางรายอาจฟื้นตัวไม่สมบูรณ์หลังการเกิดซ้ำ ในรายที่เป็นซ้ำหลายปี จะเกิดอัมพาตการเคลื่อนไหวตาถาวรใน 54% ของกรณี5) .
ต่อไปนี้คืออาการแสดงตามเส้นประสาทสมองที่ได้รับผลกระทบ
เส้นประสาทสมองคู่ที่ 3 (oculomotor)
หนังตาตก หนังตาตก เนื่องจากอัมพาตของกล้ามเนื้อ levator palpebrae superioris
ข้อจำกัดการเคลื่อนไหวของลูกตา : ข้อจำกัดในการหุบตา เงยหน้า และก้มตา
ม่านตา ขยายและการตอบสนองต่อแสงลดลงม่านตา มักมีส่วนเกี่ยวข้อง อย่างไรก็ตาม ในการทบทวนของ McMillian จำนวน 39 ราย พบว่า 23% ยังคงการทำงานของม่านตา
เส้นประสาทแอบดูเซนส์ (คู่ที่ 6)
อัมพาตของเส้นประสาทแอบดูเซนส์ : ตาเหล่เข้า เนื่องจากข้อจำกัดในการกางตา
ในผู้ใหญ่ เป็นเส้นประสาทสมองที่ถูกกระทบบ่อยที่สุดใน RP ON
เส้นประสาทโทรเคลียร์ (คู่ที่ 4)
ข้อจำกัดในการมองลงและหมุนเข้า : อาการหลักคือภาพซ้อน ในแนวตั้ง
พบการเอียงศีรษะชดเชยไปด้านตรงข้าม การเกี่ยวข้องที่พบได้ค่อนข้างน้อย
Q
กล้ามเนื้อตาอัมพาตใช้เวลานานแค่ไหนจึงจะหาย?
A
โดยทั่วไปจะหายไปเองภายใน 2 สัปดาห์ถึง 3 เดือน แต่การฟื้นตัวอาจไม่สมบูรณ์เมื่อมีอาการกำเริบซ้ำ ในกรณีที่กลับเป็นซ้ำเป็นเวลานาน มีรายงานว่า 54% มีอัมพาตของการเคลื่อนไหวตาอย่างถาวร5) ดีขึ้นเองหลังจากเริ่มมีอาการ แต่ระยะเวลาของอาการกำเริบอาจนานขึ้นและกลายเป็นถาวรในบางกรณี
ยังไม่ทราบสาเหตุที่แน่ชัดของ RP ON แต่มีการกล่าวถึงความสัมพันธ์ดังต่อไปนี้
ประวัติไมเกรน : มักพบประวัติไมเกรน ในตัวผู้ป่วยหรือครอบครัวปัจจัยทางพันธุกรรม : การรวมกลุ่มในครอบครัวบ่งชี้ถึงความเป็นไปได้ของการมีส่วนร่วมทางพันธุกรรมการติดเชื้อก่อนหน้า : มีรายงานผู้ป่วยหลังการติดเชื้อไวรัสกระเพาะอาหารและลำไส้อักเสบ6) และหลังเยื่อแก้วหูอักเสบ4) การติดเชื้ออาจกระตุ้นให้เกิดโรคเส้นประสาทที่เกิดจากภูมิคุ้มกันการตั้งครรภ์ : มีรายงานผู้ป่วยที่เริ่มมีอาการในสัปดาห์ที่ 19 ของการตั้งครรภ์และหายเองในวันที่ 5 หลังคลอด ซึ่งบ่งชี้ถึงความสัมพันธ์กับการเปลี่ยนแปลงของฮอร์โมนและสรีรวิทยา3) ความแตกต่างตามภูมิภาคและความหลากหลายทางพันธุกรรม : ในประชากรไนจีเรีย มีรายงานความสัมพันธ์กับฮีโมโกลบินผิดปกติ
เกณฑ์การวินิจฉัย RP ON ตามการจำแนกประเภทปวดศีรษะระหว่างประเทศ ฉบับที่ 3 (ICHD-III) มีดังนี้
A . มีอาการอย่างน้อย 2 ครั้งที่เข้าเกณฑ์ BB . (1) ปวดศีรษะข้างเดียว (2) อัมพฤกษ์ของเส้นประสาทสมองคู่ที่ III, IV, VI อย่างน้อยหนึ่งเส้นในด้านเดียวกันC . การแยกโรครอยโรคในเบ้าตา บริเวณพาราเซลลา และแอ่งหลังกะโหลกศีรษะด้วยการตรวจที่เหมาะสมD . ไม่สามารถอธิบายได้ดีกว่าด้วยการวินิจฉัยอื่นใน ICHD-3
MRI เป็นการตรวจที่สำคัญที่สุดสำหรับการวินิจฉัย ผลการตรวจที่จำเพาะคือการเพิ่มความเข้มของสารทึบรังสีเฉพาะที่และความหนาของเส้นประสาทกล้ามเนื้อตาในช่องว่างใต้เยื่อหุ้มสมองของเส้นประสาทกล้ามเนื้อตา จากการทบทวนวรรณกรรม 52 ราย พบการเพิ่มความเข้มของเส้นประสาทคู่ที่ 3 ใน MRI ร้อยละ 75 และการบวมของเส้นประสาทร้อยละ 76 6) อย่างไรก็ตาม ในระยะเฉียบพลันร้อยละ 25-81 MRI อาจปกติ การเพิ่มความเข้มของสารทึบรังสีมักหายไปภายใน 7-9 สัปดาห์ แต่บางรายอาจคงอยู่นาน 2-4 ปี
แนะนำให้ประเมิน MRI อย่างสมบูรณ์รวมถึง TOF-MRA ตั้งแต่การโจมตีครั้งแรก 1) ในอัมพาตของเส้นประสาทกล้ามเนื้อตาที่เกี่ยวข้องกับการทำงานของรูม่านตา MRA มีความสำคัญเป็นพิเศษในการแยกโป่งพองของหลอดเลือดแดงสมองส่วนหลัง
Q
เป็นไปได้หรือไม่ที่จะเป็น RPON แม้ว่า MRI จะปกติ?
A
ใน 25-81% ของกรณีเฉียบพลัน ผล MRI อาจปกติ 1) ใน RP ON ที่ MRI ปกติ มีรายงานวิธีการสังเกตอาการด้วย NSAID ก่อนและดูการตอบสนอง อย่างไรก็ตาม ในกรณีที่เกิดซ้ำหรือต่อเนื่อง สิ่งสำคัญคือต้องตรวจ MRI ซ้ำเพื่อแยกแยะรอยโรคทางกายอื่นๆ
สิ่งสำคัญคือต้องแยก RP ON ออกจากโรคที่มีอาการคล้ายกัน
โรค จุดที่ใช้แยกโรค กลุ่มอาการ Tolosa-Hunt (THS ) ผนังโพรงไซนัสคาเวอร์นัสหนาขึ้นใน MRI ตอบสนองต่อสเตียรอยด์ ได้ดีมาก ชวานโนมาของเส้นประสาทสมองคู่ที่ 3 การเพิ่มความเข้มของสารทึบรังสีนาน ≥12 สัปดาห์ (RP ON หายไปภายใน 12 สัปดาห์) 7) โรคกล้ามเนื้ออ่อนแรงชนิดร้าย (Myasthenia gravis) ความผันผวนในแต่ละวันและอ่อนเพลีย การทดสอบประคบน้ำแข็งและแอนติบอดีต่อตัวรับอะเซทิลโคลีน โป่งพองของหลอดเลือดแดงคอมมิวนิแคนต์หลัง อัมพาตเส้นประสาทสมองคู่ที่ 3 ร่วมกับม่านตา ขยาย ประเมินฉุกเฉินด้วย MRA/CTA ไมเกรน มีออร่ากล้ามเนื้อตาอัมพาตหายไปภายใน 72 ชั่วโมง (RP ON นานกว่า 2 สัปดาห์)
ชวานโนมาของเส้นประสาทกล้ามเนื้อตาได้รับการวินิจฉัยผิดเป็น RP ON ถึง 13 รายในเอกสารทางการแพทย์ 7) ใน RP ON การเพิ่มความเข้มของสารทึบรังสีจะเกิดขึ้นเฉพาะในระยะเฉียบพลันและหายไปภายใน 12 สัปดาห์ แต่ในชวานโนมาจะพบการเพิ่มความเข้มแบบก้อนที่คงอยู่ หากการเพิ่มความเข้มไม่หายไปเป็นเวลานาน จำเป็นต้องประเมินซ้ำ
การตรวจทางคลินิกรวมถึงการวิเคราะห์น้ำไขสันหลัง (ปกติในกรณีทั่วไป เพื่อแยกจากมะเร็งและโรคปลอกประสาทเสื่อมแข็ง) 1) และการตรวจเลือดเพื่อแยกโรคเบาหวาน การติดเชื้อ การอักเสบ และโรคภูมิต้านตนเอง สำหรับการวินิจฉัยแยกโรคอัมพาตเส้นประสาทกล้ามเนื้อตา การตรวจภาพวินิจฉัย (MRI/MRA) การทดสอบเทนซิลอน การทดสอบถุงน้ำแข็ง และการวัดแอนติบอดีต่อตัวรับอะเซทิลโคลีนก็มีความสำคัญเช่นกัน
แม้ว่าอาการจะดีขึ้นเองหลังจากเริ่มมีอาการ แต่ระยะเวลาของการกำเริบอาจยาวนานขึ้นและกลายเป็นถาวรในบางกรณี ดังนั้นจึงแนะนำให้ใช้การรักษาด้วยยาต้านการอักเสบอย่างจริงจัง
คอร์ติโคสเตียรอยด์ สเตียรอยด์ 96.2% แสดงการปรับปรุงอย่างรวดเร็ว 2) แนะนำให้ใช้การรักษาด้วยยาต้านการอักเสบอย่างจริงจัง และสำหรับรอยโรคอักเสบของอัมพาตเส้นประสาทกล้ามเนื้อตา ให้ใช้เพรดนิโซโลน 50-60 มก./วัน เป็นเวลา 3 วันแรก จากนั้นค่อยๆ ลดขนาดยาลง โดยระวังการกลับเป็นซ้ำเมื่อลดขนาดยาเร็ว
สูตรยาสเตียรอยด์ หลักแสดงไว้ด้านล่าง
สูตรยา ขนาดและวิธีการใช้ รายงาน เมทิลเพรดนิโซโลน (เด็ก) 25-30 มก./กก./วัน (สูงสุด 1 กรัม/วัน) × 5 วัน Frattini 20231) , Nandana 20215) เมทิลเพรดนิโซโลน (ผู้ใหญ่) 250 มก. × 4 ครั้ง/วัน × 3 วัน → เพรดนิโซน 60 มก. ลดขนาดลง Koo 20242) เดกซาเมทาโซน (ฉีดเข้าหลอดเลือดดำ) 13.2 มก. เป็นเวลา 12 วัน Takemoto 20214)
การตอบสนองต่อสเตียรอยด์ มักไม่รุนแรงเท่ากับกลุ่มอาการ Tolosa-Hunt
ใน RP ON ที่ MRI ปกติ มีทางเลือกในการสังเกตอาการก่อนด้วย NSAID (ไอบูโพรเฟน 10 มก./กก./ครั้ง × 3 ครั้ง/วัน) มีรายงานการฟื้นตัวสมบูรณ์ภายใน 48 ชั่วโมงด้วยไอบูโพรเฟน1) และยังมีรายงานการฟื้นตัวสมบูรณ์เองภายใน 72 ชั่วโมงในผู้ป่วยมากกว่า 50%1)
หากมีการกลับเป็นซ้ำบ่อยครั้ง ให้พิจารณายาป้องกันดังต่อไปนี้
ยาต้านแคลเซียม : ฟลูนาริซีน 5 มก./วัน5) , เวราพามิลยาเบต้าบล็อกเกอร์ : โพรพราโนลอลยาต้านเศร้ากลุ่มไตรไซคลิก : การใช้อะมิทริปไทลีน 25 มก. ร่วมกับโซเดียมวาลโปรเอต 500 มก. รายงานว่าไม่มีการกลับเป็นซ้ำเป็นเวลา 1 ปี2) ยาต้านโรคลมชัก 6)
ข้อบ่งชี้ของการรักษาเชิงป้องกันคือการมีไมเกรน แบบทั่วไปที่มีอาการชักบ่อยครั้ง มิฉะนั้นหลักฐานยังไม่เพียงพอ เนื่องจากมีความเสี่ยงต่อภาวะแทรกซ้อนทางระบบประสาทถาวร (ความอ่อนแอของเส้นประสาทสมองที่เหลืออยู่, ความผิดปกติของรูม่านตา ) ในผู้ป่วย 30% จึงได้เน้นย้ำถึงความสำคัญของการรักษาตั้งแต่เนิ่นๆ และการป้องกัน2) .
Q
มียาป้องกันสำหรับ RPON หรือไม่?
A
ยาต้านแคลเซียม เช่น ฟลูนาริซีนและเวราพามิล ยาปิดกั้นเบตา เช่น โพรพราโนลอล และยาต้านโรคลมชัก เช่น กรดวาลโปรอิก กาบาเพนติน และโทพิราเมต ถูกใช้เป็นยาป้องกัน เนื่องจากมีความเสี่ยงต่อภาวะแทรกซ้อนถาวร 30% จึงสำคัญที่จะต้องพิจารณาการรักษาป้องกันเชิงรุกหากมีการกลับเป็นซ้ำบ่อยครั้ง 2) .
มีสมมติฐานหลายข้อเกี่ยวกับกลไกการเกิด RP ON และยังคงมีการถกเถียงกันอยู่
ทฤษฎีการทำลายปลอกไมอีลินและการอักเสบ (กระแสหลัก)
Lance & Zagami : ทฤษฎีโรคเส้นประสาทและเส้นประสาทอักเสบแบบทำลายปลอกไมอีลินซ้ำๆ โดยมีหลักฐานจากการเพิ่มความเข้มของเส้นประสาทกล้ามเนื้อตาในการตรวจ MRI
สมมติฐานคาร์โลว์ : การหลั่งสารนิวโรเปปไทด์จากแขนงจักษุของเส้นประสาทไทรเจมินัล กระตุ้นให้เกิดปฏิกิริยาการอักเสบของหลอดเลือดแบบปลอดเชื้อในวงแหวนวิลลิส การทำลายปลอกไมอีลินและการสร้างใหม่ซ้ำๆ ทำให้เกิดการเพิ่มจำนวนของเซลล์ชวานน์แบบหัวหอม 4) .
ทฤษฎีภาวะขาดเลือด
Ambrosetto และคณะ : การหดเกร็งของหลอดเลือด vasa nervorum ระหว่างไมเกรน → การทำลายเยื่อกั้นเลือด-เส้นประสาทแบบขาดเลือดที่สามารถฟื้นคืนได้ → อาการบวมน้ำจากหลอดเลือด (อธิบายการเพิ่มความเข้มและความหนาใน MRI)
Vijayan และคณะ : อาการบวมของผนัง ICA → การอุดตันของช่องเปิดหลอดเลือดขนาดเล็ก → การบาดเจ็บแบบกล้ามเนื้อตายบริเวณรอยต่อ การศึกษา SPECT โดย Shin ยืนยันภาวะขาดเลือดชั่วคราวที่สามารถกลับคืนได้ในด้านเดียวกันในบริเวณที่เลี้ยงโดยแขนงเจาะของ PCA
ทฤษฎีการกดทับเส้นประสาทและหลอดเลือด
Bui และคณะ รายงานกรณีเด็กชายอายุ 13 ปี ซึ่ง MRA ยืนยันการกดทับเส้นประสาทกล้ามเนื้อตา (oculomotor nerve) ที่จุดออกจากก้านสมองโดยห่วงแหลมของหลอดเลือดแดงสมองส่วนหลังซ้าย (PCA) 6) .
ข้อโต้แย้งต่อทฤษฎีการกดทับ: (1) ใน 23% รูม่านตา ยังคงปกติ (2) การตรวจหลอดเลือดแดงคาโรติดระหว่าง发作ไม่พบการตีบของหลอดเลือด (3) การฟื้นตัวของ RP ON ช้ากว่าหลังการคลายการกดทับ
ในบรรดาสมมติฐานเหล่านี้ ทฤษฎีการทำลายปลอกไมอีลินและการอักเสบเป็นทฤษฎีหลักในปัจจุบัน มีการชี้ให้เห็นความคล้ายคลึงกับรูปแบบการกลับเป็นซ้ำและทุเลาของ CI DP, MS และ MOGAD แต่การตรวจน้ำไขสันหลังมักปกติ และยังไม่มีหลักฐานโดยตรงของการติดเชื้อไวรัสหรือโรคเส้นประสาทที่เกิดจากภูมิคุ้มกัน RP ON แตกต่างจาก THS ตรงที่ไม่พบการเพิ่มความเข้มของภาพแบบก้อนในโพรงเลือดดำคาเวอร์นัส แม้จะมีอาการคล้ายกัน
เนื้อหาต่อไปนี้อยู่ในขั้นตอนการวิจัยหรือการทดลองทางคลินิกในปัจจุบัน และไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
Takemoto และคณะ (2021) รายงานกรณีเด็กหญิงอายุ 14 ปีที่มีอาการตาสองชั้นดีขึ้นอย่างเห็นได้ชัดภายในไม่กี่วัน และหนังตาตก และความผิดปกติของการเคลื่อนไหวของลูกตาหายไปอย่างสมบูรณ์หลังจากได้รับยาหยอดตา timolol maleate 0.5% สำหรับความดันลูกตา สูงที่เกิดจากสเตียรอยด์ 4) มีการตั้งสมมติฐานว่า timolol เฉพาะที่ออกฤทธิ์ต่อ RP ON ผ่านการยับยั้งนิวโรเปปไทด์ที่อาศัยระบบหลอดเลือดประสาทไตรเจมินัล (สมมติฐานของ Carlow) ยาหยอดตากลุ่ม beta-blocker อาจมีประสิทธิภาพแม้ไม่มีความดันลูกตา สูง และคาดว่าจะมีการศึกษาเชิงสำรวจเพิ่มเติมในอนาคต
Koo และคณะ (2024) จากการวิเคราะห์แบบรวมของ Liu และคณะ เสนอเกณฑ์การวินิจฉัยที่ปรับปรุงใหม่สำหรับ ICHD-III ปัจจุบัน: “อาการปวดหัวข้างเดียวอย่างน้อย 2 ครั้ง (เกือบพร้อมกันกับกล้ามเนื้อตาอัมพาตหรือก่อนหน้านั้นไม่เกิน 15 วัน)” บวกกับ “อาการทางคลินิกของเส้นประสาทสมองพิการหรือการเพิ่มความเข้มของ MRI” 2) การอภิปรายยังคงดำเนินต่อไปเพื่อรวมกรณีที่เริ่มมีอาการในผู้ใหญ่และกรณีที่ไม่ปกติ
Castillo-Guerrero และคณะ (2024) รายงานไมเกรน กล้ามเนื้อตาอัมพาตภายในระหว่างตั้งครรภ์ (ม่านตา ขยายทั้งสองข้างเท่านั้นโดยไม่มีกล้ามเนื้อตาอัมพาตภายนอก) 3) มีการยืนยันการทุเลาเองในวันที่ 5 หลังคลอด ซึ่งบ่งชี้ว่าการเปลี่ยนแปลงของฮอร์โมนและสรีรวิทยาอาจเกี่ยวข้องกับการเกิดโรค มีการใช้ memantine (ยาต้านตัวรับ NMDA) ขนาด 10 มก./วัน เพื่อป้องกันไมเกรน ในเชิงสำรวจ แต่หลักฐานการใช้ระหว่างตั้งครรภ์มีจำกัด
มีการรายงานความสัมพันธ์กับกลุ่มอาการแอนติบอดีต่อต้าน GQ1b และในกรณีที่กลับเป็นซ้ำซึ่งตอบสนองต่อสเตียรอยด์ อย่างรวดเร็ว แนะนำให้ค้นหากลุ่มอาการแอนติบอดีต่อต้าน GQ1b ที่ไม่ปกติ 1) นอกจากนี้ การประเมินการกดทับของเส้นประสาทและหลอดเลือดด้วย MRA ความละเอียดสูงมีความสำคัญมากขึ้นในการวินิจฉัย OM ในเด็ก และมีการยืนยันการกดทับทางออกของเส้นประสาทกล้ามเนื้อตาโดย PCA ในบางกรณี 6)
Frattini D, Iodice A, Spagnoli C, et al. Tolosa-Hunt syndrome and recurrent painful ophthalmoplegic neuropathy, case reports: what to do and when? Ital J Pediatr. 2023;49:157.
Koo H, Tsai K, Lee C, et al. A Case of Adult-Onset Recurrent Painful Ophthalmoplegic Neuropathy With Bilateral Ophthalmoplegia. Cureus. 2024;16(2):e54683.
Castillo-Guerrero B, Londoño-Juliao G, Pianetta Y, et al. Internal Ophthalmoplegic Migraine During Pregnancy: A Clinical Case. Neurol Int. 2024;16:1779-1787.
Takemoto D, Ohkubo S, Udagawa S, et al. A Case of Recurrent Painful Ophthalmoplegic Neuropathy Successfully Treated with Beta-blocker Eye Drop Instillation. Neuro-Ophthalmology. 2021;45(5):320-323.
Nandana J, Nair SS, Girdhar S, et al. Recurrent painful ophthalmoplegic neuropathy: a cause for recurrent third nerve palsy in a child. BMJ Case Rep. 2021;14:e246179.
Bui LT, Mainali G, Naik S, et al. Role of Neurovascular Compression of Oculomotor Nerve in Ophthalmoplegic Migraine. Cureus. 2022;14(3):e22919.
Mrabet S, Nasri A, Kessentini N, et al. Recurrent painful ophthalmoplegic neuropathy revealing oculomotor nerve schwannoma. La Tunisie Medicale. 2021;99(08/09):919-923.