动眼神经(第III对)

复发性疼痛性眼肌神经病(眼肌麻痹性偏头痛)
一目了然的要点
Section titled “一目了然的要点”1. 什么是复发性疼痛性眼肌神经病变?
Section titled “1. 什么是复发性疼痛性眼肌神经病变?”复发性疼痛性眼肌神经病(Recurrent Painful Ophthalmoplegic Neuropathy: RPON)是一种罕见的疾病,表现为反复发作的单侧头痛和同侧眼运动神经麻痹。以前称为“眼肌麻痹性偏头痛”(Ophthalmoplegic migraine: OM),但由于其更倾向于脱髓鞘性炎症性神经病而非偏头痛,在国际头痛分类第三版(ICHD-3)中更名为现名。
发病率为每百万人0.7例。主要发生于10岁以下儿童,首次发病年龄中位数报告为8岁。与普通偏头痛不同,儿童中男性略多见。成人发病也有报道,Liu等人的汇总分析(165例)显示平均发病年龄为22.1岁,34.2%在18岁及以上发病2)。
受累的脑神经以动眼神经(第III对)最多见,其次为外展神经(第VI对)和滑车神经(第IV对)。儿童中动眼神经麻痹最常见,但成人中外展神经麻痹有成为最多见的趋势5)。
历史上,Notta于1854年首次将其报告为“周期性眼肌麻痹”,Charcot使用了“眼肌麻痹性偏头痛”这一术语。Harold Wolff于1939年正式描述了该病3)。
也有成人发病的报道;Liu等人的分析显示,34.2%的病例发生在18岁及以上2)。但该病主要见于10岁以下儿童,成人相对罕见。
2. 主要症状与临床所见
Section titled “2. 主要症状与临床所见”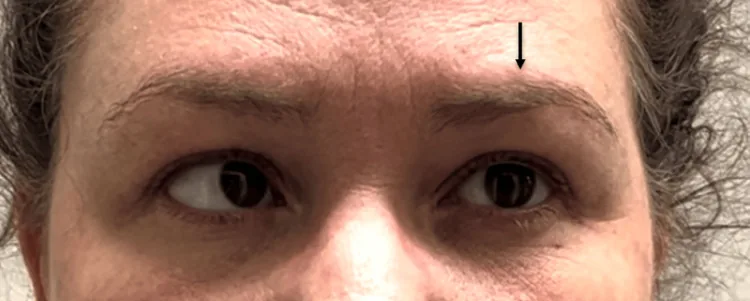
- 头痛:单侧性,眼眶周围或眼眶后部最剧烈。通常持续数天至一周左右,比典型偏头痛(少于72小时)更持久。
- 头痛性质:不一定像偏头痛(ICHD-III标准)。多达三分之一的患者没有典型的偏头痛特征。
- 伴随症状:畏光65%,恶心66%,呕吐69%(Gelfand等人的系统综述)。
- 复视:随着眼肌麻痹的出现而出现。
- 上睑下垂:当动眼神经受累时出现。
- 无先兆:未报告视觉、感觉或语言先兆,这是与典型偏头痛的重要鉴别点。
从头痛发作到出现眼肌麻痹,时间差从即刻到最长14天。眼肌麻痹通常在2周至3个月内自行消失,但反复发作后部分病例恢复不完全。长期复发病例中,54%出现持续性眼运动麻痹5)。
各受累脑神经的临床表现如下。
通常2周至3个月内自行消失,但反复发作后部分病例恢复不完全。据报道,长期复发病例中54%出现持续性眼运动麻痹5)。发病后自然改善,但每次发作持续时间可能延长,部分病例会永久化。
3. 原因和风险因素
Section titled “3. 原因和风险因素”RPON的确切原因尚不清楚,但已指出以下关联。
- 偏头痛病史:患者本人或家族中偏头痛病史的发生频率较高。
- 遗传易感性:家族聚集性提示可能存在遗传因素。
- 感染前驱:已有病毒性胃肠炎后6)和鼓膜炎后4)发病的病例报告。感染可能诱发免疫介导性神经病变。
- 妊娠:有妊娠19周发病、产后第5天自然缓解的病例报告,提示与激素和生理变化相关3)。
- 地区差异与遗传多样性:在尼日利亚人群中,还报告了与异常血红蛋白的关联。
4. 诊断与检查方法
Section titled “4. 诊断与检查方法”ICHD-III诊断标准
Section titled “ICHD-III诊断标准”RPON根据国际头痛分类第三版(ICHD-III)的诊断标准如下。
- A. 至少2次发作符合标准B
- B. (1) 单侧头痛,(2) 伴有同侧第III、IV、VI脑神经中至少一条的麻痹
- C. 通过适当检查排除眼眶、鞍旁或后颅窝病变
- D. 不能用其他ICHD-3诊断更好地解释
MRI是诊断最重要的检查。特征性表现为动眼神经脑池段的局灶性强化和增厚,文献综述52例中,MRI第三神经强化占75%,神经肿胀占76% 6)。但急性期25-81%的病例MRI可正常。强化通常在7-9周内消失,但部分病例可持续2-4年。
建议从首次发作起进行包括TOF-MRA在内的完整MRI评估 1)。在涉及瞳孔功能的动眼神经麻痹中,MRA对于排除大脑后动脉(PCA)动脉瘤尤为重要。
在急性期25~81%的病例中,MRI可能正常1)。对于MRI正常的RPON,有报道先使用NSAID观察反应的方法。但反复发作或持续病例必须复查MRI以排除其他器质性病变。
与表现类似症状的疾病进行鉴别很重要。
| 疾病 | 鉴别要点 |
|---|---|
| Tolosa-Hunt综合征(THS) | MRI显示海绵窦壁增厚。对类固醇反应显著。 |
| 动眼神经施万瘤 | 增强持续12周以上(RPON在12周内消失)7) |
| 重症肌无力 | 日间波动和易疲劳性。冰袋试验和抗AChR抗体 |
| 后交通动脉瘤 | 伴有瞳孔散大的动眼神经麻痹。紧急行MRA/CTA评估 |
| 有先兆偏头痛 | 眼肌麻痹在72小时内消失(RPON持续≥2周) |
临床检查包括脑脊液检查(通常正常,用于鉴别恶性肿瘤和多发性硬化)1),以及血液检查以排除糖尿病、感染、炎症和自身免疫性疾病。动眼神经麻痹的鉴别诊断中,影像学检查(MRI/MRA)、腾喜龙试验、冰袋试验和抗AChR抗体检测也很重要。
5. 标准治疗方法
Section titled “5. 标准治疗方法”虽然发病后会自然改善,但由于每次发作持续时间可能延长,部分病例会持续存在,因此建议积极进行抗炎治疗。
肾上腺皮质激素是最常见的急性期治疗。Liu等人的汇总分析显示,76例接受类固醇治疗的患者中96.2%迅速改善2)。推荐积极抗炎治疗。对于动眼神经麻痹的炎性病变,首先给予泼尼松龙50-60 mg/日,连用3天,然后逐渐减量,注意早期减量时复发。
主要类固醇方案如下。
| 方案 | 用法用量 | 报告 |
|---|---|---|
| 甲泼尼龙(儿童) | 25–30 mg/kg/天(最大1 g/天)×5天 | Frattini 20231)、Nandana 20215) |
| 甲泼尼龙(成人) | 250 mg×4次/天×3天→泼尼松60 mg逐渐减量 | Koo 20242) |
| 地塞米松(静脉注射) | 13.2 mg,共12天 | Takemoto 20214) |
对类固醇的反应通常不如Tolosa-Hunt综合征那样显著。
对于MRI正常的RPON,也可选择先用NSAID(布洛芬10 mg/kg/次,每日3次)观察。有报道称布洛芬可在48小时内完全恢复1)。此外,超过50%的患者在72小时内未经治疗即可完全恢复1)。
如果频繁复发,考虑以下预防药物。
- 钙拮抗剂:氟桂利嗪5 mg/日5),维拉帕米
- β受体阻滞剂:普萘洛尔
- 三环类抗抑郁药:阿米替林25 mg+丙戊酸钠500 mg的组合报道1年无复发2)
- 抗癫痫药:丙戊酸、加巴喷丁、托吡酯6)
预防治疗的适应证是伴有频繁发作的典型偏头痛,否则证据不足。由于30%的患者存在永久性神经后遗症(残留脑神经脆弱、瞳孔功能障碍)的风险,早期治疗和预防的重要性已被强调2)。
残留症状的管理
Section titled “残留症状的管理”氟桂利嗪、维拉帕米等钙拮抗剂,普萘洛尔等β受体阻滞剂,以及丙戊酸、加巴喷丁、托吡酯等抗癫痫药物被用作预防药物。由于有30%的永久性后遗症风险,在频繁复发时考虑积极的预防治疗非常重要2)。
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”关于RPON的发病机制,提出了多种假说,目前仍在讨论中。
脱髓鞘/炎症学说(主流)
Lance & Zagami:复发性脱髓鞘性神经病/神经炎学说。MRI上动眼神经强化被视为证据。
Carlow假说:三叉神经眼支的神经肽级联反应诱发Willis环的无菌性炎症血管反应。反复脱髓鞘和再髓鞘化导致施万细胞洋葱球样增生4)。
缺血学说
Ambrosetto等:偏头痛时神经滋养血管痉挛→血-神经屏障可逆性缺血破坏→血管源性水肿(解释MRI增强和增厚)。
Vijayan等:颈内动脉壁水肿→小血管开口闭塞→分水岭梗死样损伤。Shin等人的SPECT研究证实后交通动脉穿支区域的可逆性同侧缺血。
神经血管压迫学说
Bui等:报告一例13岁男孩,MRA显示左大脑后动脉(PCA)锐利袢压迫动眼神经出口处6)。
对压迫理论的反对意见:(1) 23%的患者瞳孔保留;(2) 发作期颈动脉造影未显示血管狭窄;(3) RPON的恢复比解除压迫后更缓慢。
在这些假说中,脱髓鞘/炎症理论目前是主流。已指出与CIDP、MS和MOGAD的复发缓解型模式相似,但脑脊液检查通常正常,且未获得病毒感染或免疫介导性神经病变的直接证据。虽然THS呈现类似症状,但RPON的不同之处在于海绵窦内没有肿块样强化。
7. 最新研究与未来展望(研究阶段报告)
Section titled “7. 最新研究与未来展望(研究阶段报告)”Takemoto等人(2021年)报告了一例14岁女性患者,因类固醇引起的眼压升高,使用0.5%马来酸噻吗洛尔滴眼液后,数日内复视显著改善,上睑下垂和眼球运动障碍完全消失4)。推测局部噻吗洛尔可能通过三叉神经血管系统的神经肽介导抑制对RPON发挥作用(Carlow假说)。即使没有眼压升高,β受体阻滞剂滴眼液也可能有效,期待未来的探索性研究。
Koo等人(2024年)基于Liu等人的汇总分析,提出了对现行ICHD-III诊断标准的修订建议:“至少2次单侧头痛发作(与眼肌麻痹几乎同时发生或在其前15天内)”加上“脑神经麻痹的临床表现或MRI增强”2)。关于纳入成人发病和非典型病例的讨论仍在继续。
Castillo-Guerrero等人(2024年)报告了一例妊娠期内眼肌麻痹性偏头痛(仅双侧瞳孔散大,无外眼肌麻痹)3)。产后第5天确认自然缓解,提示激素和生理变化可能参与发病。美金刚(NMDA受体拮抗剂)10毫克/日被探索性用于偏头痛预防,但妊娠期使用的证据有限。
已报道与抗GQ1b抗体综合征的关联,对于类固醇迅速起效的复发病例,建议筛查非典型抗GQ1b抗体综合征1)。此外,高分辨率MRA评估神经血管压迫在儿童OM诊断中日益重要,部分病例已确认PCA压迫动眼神经出口6)。
8. 参考文献
Section titled “8. 参考文献”- Frattini D, Iodice A, Spagnoli C, et al. Tolosa-Hunt syndrome and recurrent painful ophthalmoplegic neuropathy, case reports: what to do and when? Ital J Pediatr. 2023;49:157.
- Koo H, Tsai K, Lee C, et al. A Case of Adult-Onset Recurrent Painful Ophthalmoplegic Neuropathy With Bilateral Ophthalmoplegia. Cureus. 2024;16(2):e54683.
- Castillo-Guerrero B, Londoño-Juliao G, Pianetta Y, et al. Internal Ophthalmoplegic Migraine During Pregnancy: A Clinical Case. Neurol Int. 2024;16:1779-1787.
- Takemoto D, Ohkubo S, Udagawa S, et al. A Case of Recurrent Painful Ophthalmoplegic Neuropathy Successfully Treated with Beta-blocker Eye Drop Instillation. Neuro-Ophthalmology. 2021;45(5):320-323.
- Nandana J, Nair SS, Girdhar S, et al. Recurrent painful ophthalmoplegic neuropathy: a cause for recurrent third nerve palsy in a child. BMJ Case Rep. 2021;14:e246179.
- Bui LT, Mainali G, Naik S, et al. Role of Neurovascular Compression of Oculomotor Nerve in Ophthalmoplegic Migraine. Cureus. 2022;14(3):e22919.
- Mrabet S, Nasri A, Kessentini N, et al. Recurrent painful ophthalmoplegic neuropathy revealing oculomotor nerve schwannoma. La Tunisie Medicale. 2021;99(08/09):919-923.
