其他構成疾病①
先天性遺傳性角膜內皮營養不良症(CHED):一種體染色體隱性遺傳疾病,出生至1-2歲左右出現雙眼對稱性角膜水腫。由SLC4A11基因突變引起,眼壓不會升高。
後部多形性角膜營養不良症(PPCD):一種角膜內皮和Descemet膜的體染色體顯性遺傳疾病。表現為角膜水腫,但角膜直徑不增大。角膜內皮檢查有助於診斷。

前眼部發育異常(anterior segment developmental anomalies; ASDA),也稱為前眼部形成異常(anterior segment dysgenesis; ASD),是角膜、虹膜、水晶體、前房隅角等前眼部結構先天性發育障礙的總稱1)。
這些疾病在表現型和遺傳學上極為多樣,但基於房水流出路徑(小梁網和Schlemm管)發育異常導致的眼壓升高,即發育性青光眼,是常見的重要併發症1,2)。
ASDA包括的主要疾病有:後胚胎環、Axenfeld-Rieger症候群(ARS)、Peters異常、原發性先天性青光眼(PCG)、無虹膜症、先天性遺傳性角膜內皮營養不良(CHED)、後部多形性角膜營養不良(PPCD)、硬化性角膜、巨角膜、虹膜角膜內皮(ICE)症候群等。
前眼部的發育涉及神經嵴來源的間質細胞,這些細胞也參與小梁網和Schlemm管的發育。當前眼部形成異常時,房水流出路徑的結構也常同時受損,導致房水流出阻力增加,眼壓升高。因此,發育性青光眼是ASDA的常見併發症。
ARS是一種體染色體顯性遺傳疾病,表現眼部症狀和全身症狀。眼部表現包括後胚胎環(Schwalbe線前移和增厚)、虹膜發育不全、多瞳症、虹膜偏位。突出的Schwalbe線與虹膜沾黏稱為Axenfeld異常,進一步出現虹膜和實質萎縮稱為Rieger異常。伴有骨骼發育異常或牙齒異常等全身表現時稱為Rieger症候群。角膜通常正常,內皮結構也正常,但殘留物引起的物理接觸可導致繼發性混濁。PITX2(第4號染色體)和FOXC1(第6號染色體)轉錄因子基因突變是病因,50-75%合併青光眼1)。青光眼可能從嬰兒期發病,但多數在兒童期至青年期發病。FOXC1突變和PITX2突變的表型不同,有報導FOXC1突變中角膜異常佔50%,PITX2突變中佔16%2)。
一種先天性疾病,特徵為角膜中央混濁和角膜內皮及Descemet膜缺損。80%為雙眼性,可伴有虹膜角膜沾黏或水晶體角膜沾黏。PAX6、PITX2、CYP1B1突變相關。彼得斯-普拉斯症候群伴有唇裂、身材矮小、精神發育遲滯等全身異常,由B3GLCT基因突變(體染色體隱性)引起3)。重症病例需角膜移植,但合併水晶體角膜沾黏時預後不良3)。
一種由小樑網發育異常引起的體染色體隱性遺傳病。CYP1B1基因(GLC3A位點,2p21)突變最常見4)。在日本兒童青光眼隊列中,約20%檢測到CYP1B1突變,也發現FOXC1突變4)。在日本,發生率約為十萬分之一,75%為雙眼性,65%為男性,80%在出生後一年內發病。嬰幼兒高眼壓導致角膜直徑增大(牛眼)、角膜水腫混濁、Descemet膜破裂(Haab紋)。
一種以虹膜發育不全為主的體染色體顯性遺傳病,由PAX6基因(第11號染色體)突變引起5)。除虹膜部分至完全缺損外,可伴有水晶體脫位、角膜混濁、黃斑發育不全導致的視力障礙。合併鄰近WT1基因缺失時,有WAGR症候群(Wilms瘤、無虹膜症、泌尿生殖器異常、精神發育遲滯)的風險,需評估WT1。WT1缺失病例建議每3個月進行腎臟超音波檢查至8歲,並追蹤小兒腫瘤科5)。
其他構成疾病①
先天性遺傳性角膜內皮營養不良症(CHED):一種體染色體隱性遺傳疾病,出生至1-2歲左右出現雙眼對稱性角膜水腫。由SLC4A11基因突變引起,眼壓不會升高。
後部多形性角膜營養不良症(PPCD):一種角膜內皮和Descemet膜的體染色體顯性遺傳疾病。表現為角膜水腫,但角膜直徑不增大。角膜內皮檢查有助於診斷。
其他構成疾病②
鞏膜化角膜:不透明的鞏膜組織非發炎性、非進行性地侵入周邊角膜,使角膜與鞏膜的邊界模糊。與FOXE3、PAX6等基因突變相關。
巨大角膜:角膜直徑擴大至12.5mm以上的疾病,多為CHRDL1基因突變導致的X連鎖隱性遺傳。眼壓和內皮細胞通常正常。先天性巨大角膜無Haab條紋和視盤凹陷擴大,可與PCG鑑別。
發育性青光眼的初始症狀是眼壓升高引起的角膜上皮水腫刺激症狀。具體表現為無分泌物的流淚、畏光和眼瞼痙攣。如果高眼壓持續,角膜上皮水腫加重,導致角膜混濁。此外,眼球被膜(尤其是角鞏膜緣)被拉伸,導致角膜直徑增大(牛眼)和前房深度增加。
角膜被拉伸時,彈性較低的Descemet膜發生破裂(Haab條紋),房水流入角膜基質,使角膜水腫和混濁迅速惡化。Haab條紋留下永久性混濁,導致視力障礙。
| 所見 | 正常值/標準 |
|---|---|
| 新生兒角膜直徑 | 9.5-10.5mm(1歲時10.0-11.5mm)。出生後立即超過12.0mm時懷疑PCG |
| 視神經盤凹陷比(C/D比) | 嬰兒中0.3以上懷疑青光眼。雙眼差0.2以上也提示青光眼 |
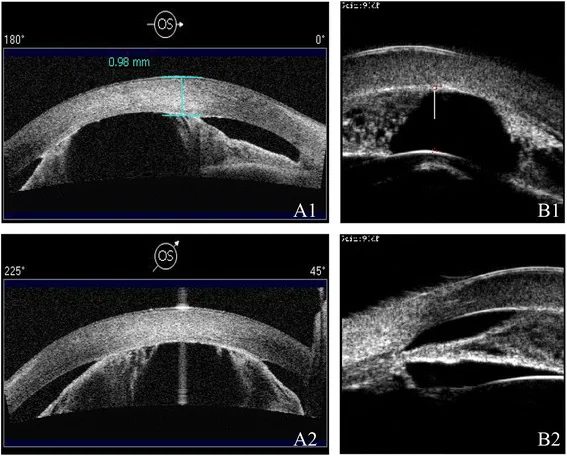
確認每種疾病特徵性的前眼部發現。後胎生環(Schwalbe線前移和增厚)與ARS和阿拉吉症候群相關。虹膜發育不全、多瞳症和虹膜偏位是ARS的特徵。中央角膜混濁和虹膜角膜粘連提示彼得斯異常。
根據青光眼診療指南(第5版)6)和國際兒童青光眼研究網絡(CGRN)分類7),滿足以下5項中的2項或以上即可診斷為兒童青光眼。
5歲以下兒童常需要在鎮靜或全身麻醉下進行檢查。全身麻醉下眼壓較清醒時降低,因此解讀測量值需謹慎。隅角檢查使用手持裂隙燈和Koeppe透鏡等直接型隅角鏡。當角膜混濁導致隅角鏡觀察困難時,超音波生物顯微鏡(UBM)很有用。
在分型診斷中,根據前節表現進行鑑別。檢查是否存在後胚胎環、虹膜異常(ARS)和白內障(彼得斯異常)。如果懷疑遺傳性,考慮對親屬進行青光眼檢查和基因檢測。
全身麻醉所用的所有藥物都會降低眼壓(唯一的例外是氯胺酮,可能輕微升高)。因此,僅憑全身麻醉下的眼壓測量值不能排除青光眼。盡可能在清醒時進行測量,並綜合評估角膜直徑、Haab紋、視盤凹陷等非眼壓指標非常重要。
早發型發育性青光眼是一種基本需要手術治療的疾病,藥物治療定位為術前短期降眼壓和術後輔助治療。由於患者是嬰幼兒,需要向家長充分解釋再次手術並不罕見,並獲得理解。
初次手術通常進行隅角切開術(goniotomy)或小梁切開術(trabeculotomy)。這些手術直接干預房水流出道的發育異常。如果不成功,則考慮濾過手術或引流管植入手術。
即使眼壓得到控制,也常需要弱視治療。屈光參差、不規則散光、角膜混濁和Haab紋可導致弱視,因此術後應定期檢查視力和屈光。
在角膜混濁嚴重的彼得斯異常中,角膜移植(穿透性角膜移植術)是適應症,但在合併水晶體角膜粘連的重症病例中,移植失敗的風險很高。
在前眼部發育中,表面外胚層來源的角膜上皮和晶狀體、神經外胚層來源的視網膜色素上皮與神經嵴來源的間質細胞相互作用,形成正常的前眼部結構。神經嵴細胞參與角膜基質、角膜內皮、小梁網和虹膜基質的形成。其遷移或分化異常導致前眼部發育異常。
已有超過50個基因被發現與ASDA相關,但仍有40%–75%的病例未確定遺傳原因。
| 基因 | 染色體 | 相關疾病 | 遺傳方式 |
|---|---|---|---|
| PITX2 | 4q25 | ARS、彼得斯異常 | 體染色體顯性 |
| FOXC1 | 6p25 | ARS、虹膜角膜角發育不全 | 體染色體顯性 |
| PAX6 | 11p13 | 無虹膜症、彼得斯異常 | 體染色體顯性 |
| CYP1B1 | 2p21 | 原發性先天性青光眼 | 體染色體隱性 |
在ARS中,FOXC1和PITX2物理相互作用,對神經嵴細胞的正常分化至關重要。任一基因的突變都可能因這種相互作用而產生相似的表現型。
並非所有病例都能確診。40%至75%的病例目前尚未確定遺傳原因。然而,基因檢測有助於鑑別疾病類型(例如,無虹膜症的PAX6突變與透過評估相鄰WT1基因排除WAGR症候群)、家族篩查和遺傳諮詢。特別是在ARS中,50%至75%的親屬可能發展為青光眼,因此建議進行基因檢測和家族眼壓/青光眼篩查。
一項韓國病例對照研究(582例 vs 1746名對照)報告,母親在受孕前3個月以及妊娠第一和第二孕期PM2.5暴露增加,與孩子罹患ASD(無虹膜症、虹膜發育不全、彼得斯異常、ARS、PCG)風險升高相關8)。除了遺傳因素外,妊娠期感染和致畸物質等環境因素也可能阻礙正常的眼前節發育。