รอยเส้นสีของจอประสาทตา (AS) เป็นโรคที่เกิดจากความเสื่อมของเส้นใยยืดหยุ่นทั่วร่างกายเนื่องจากปัจจัยทางพันธุกรรม ทำให้เกิดการแตกของเยื่อ Bruch ลักษณะเฉพาะของภาพพื้นตาคือการเปลี่ยนแปลงเป็นเส้นสีที่มีเม็ดสีร่วมด้วย ซึ่งแผ่ออกจากหัวประสาทตาเป็นรัศมี
โรคยืดหยุ่นเสื่อมเทียม (PXE ) เป็นโรคทางระบบที่เกี่ยวข้องมากที่สุด โดยผู้ป่วย PXE ร้อยละ 85-100 จะมี AS ร่วมด้วย 2)
โดยปกติไม่มีอาการ แต่หากมีเส้นเลือดใหม่ในคอรอยด์ (CNV ) ร่วมด้วย จะทำให้เกิดภาพบิดเบี้ยว จุดบอดกลาง และการมองเห็น ลดลงอย่างรวดเร็ว
การพยากรณ์โรคตามธรรมชาติของ CNV แย่มาก โดยจะลุกลามไปยังจอประสาทตา ส่วนกลางในระยะเวลาสั้น มักดื้อต่อการรักษาและกลับเป็นซ้ำบ่อยครั้ง
การรักษาทางเลือกแรกเมื่อมี CNV ร่วมคือการฉีดยา anti-VEGF เข้าแก้วตา ซึ่งมีรายงานว่าช่วยให้การมองเห็น คงที่หรือดีขึ้น 7), 8), 9)
การกลายพันธุ์ของยีน ABCC 6 เป็นสาเหตุ และการถ่ายทอดทางพันธุกรรมแบบออโตโซมัลรีเซสซีฟพบได้บ่อยที่สุด PXE ได้รับการกำหนดให้เป็นโรคหายากในปี 2015 3)
การบาดเจ็บแบบทื่อทำให้ Bruch membrane แตกได้ง่ายขึ้น ดังนั้นการป้องกันดวงตาระหว่างเล่นกีฬาจึงมีความสำคัญ
ภาวะเส้นสีจอประสาทตา (Angioid Streaks; AS) เป็นโรคที่เกิดจากความเสื่อมของเส้นใยยืดหยุ่นทั่วร่างกายเนื่องจากปัจจัยทางพันธุกรรม เส้นใยยืดหยุ่นของ Bruch membrane ก็เสื่อมและแตก ส่งผลให้เกิดการเปลี่ยนแปลงของจอประสาทตา ที่มีลักษณะเป็นเส้นสีขาวมีเม็ดสีเรียงตัวเป็นรัศมีจากหัวประสาทตา
เป็นโรคเนื้อเยื่อเกี่ยวพันที่เกิดจากความเสื่อมของเส้นใยยืดหยุ่นทั่วร่างกาย ทำให้ Bruch membrane อ่อนแอและแตก เกิดเป็นเส้นสีจอประสาทตา Doyne รายงานครั้งแรกในปี 1889 และ Knapp ตั้งชื่อว่า “angioid streaks” ในปี 1892
ทางระบาดวิทยา ความชุกของ PXE รายงานอยู่ที่ 1:25,000 ถึง 1:100,000 และผู้ป่วย PXE 85-100% มี AS ร่วมด้วย 2) AS พบได้ทั้งสองตาและพบบ่อยในเพศชาย
วิธีการจำโรคทางระบบที่เกี่ยวข้องคือ PEPSI เป็นที่รู้จัก
P : Pseudoxanthoma elasticum (PXE )E : กลุ่มอาการเอห์เลอร์ส-ดานลอส (Ehlers-Danlos syndrome)P : โรคพาเก็ท (Paget disease, อัตราการเกิดร่วมกับ AS 8–15%2) )S : โรคเม็ดเลือดแดงรูปเคียว (Sickle cell disease)I : ไม่ทราบสาเหตุ (Idiopathic)
PXE เป็นโรคที่เกี่ยวข้องที่พบบ่อยที่สุด และภาวะที่ PXE ร่วมกับรอยด่างสีของจอประสาทตา เรียกว่า Grönblad-Strandberg syndrome PXE เกิดจากการกลายพันธุ์ของยีน ABCC 6 และเป็นโรคทางระบบที่ส่งผลต่ออวัยวะ 3 ระบบ ได้แก่ ตา ผิวหนัง และระบบหัวใจและหลอดเลือด 3) ในช่วงไม่กี่ปีที่ผ่านมา อัตราการเกิดร่วมกับกลุ่มอาการเอห์เลอร์ส-ดานลอส ได้รับการประเมินใหม่ และปัจจุบันเชื่อว่ามีน้อยกว่า 1% 2)
เกณฑ์การวินิจฉัย PXE ของกระทรวงสาธารณสุข แรงงาน และสวัสดิการ : PXE ได้รับการขึ้นทะเบียนเป็นโรคหายากที่ได้รับการสนับสนุนค่าใช้จ่ายทางการแพทย์ในปี 2015
รายการวินิจฉัย เนื้อหา ①รอยโรคที่ผิวหนัง จุดเหลืองบริเวณรอยพับ ผิวหนังหย่อนคล้อย ฯลฯ ②พยาธิสภาพผิวหนัง การเสื่อมของเส้นใยยืดหยุ่นร่วมกับการมีหินปูนเกาะ ③ลักษณะที่พบในจอตา การมีรอยเส้นสีคล้ำที่จอตา ④ยีน การกลายพันธุ์ของยีน ABCC 6
การวินิจฉัยแน่นอน :(① หรือ ②) และ ③การวินิจฉัยสงสัย :(① หรือ ②) เท่านั้น หรือ ③ เท่านั้นหากสามารถพิสูจน์การกลายพันธุ์ของยีน④ในกรณีที่สงสัยได้ ให้ถือว่าแน่นอน
Q
รอยเส้นสีของจอประสาทตาเกี่ยวข้องกับโรคทางระบบใดบ้าง?
A
PXE (Pseudoxanthoma Elasticum) พบบ่อยที่สุด รองลงมาคือโรคพาเก็ท โรคเม็ดเลือดแดงรูปเคียว และไม่ทราบสาเหตุ วิธีจำคือ “PEPSI” (PXE , Ehlers-Danlos, Paget, Sickle cell, Idiopathic) ในผู้ป่วย PXE พบรอยเส้นสีของจอประสาทตา ได้ 85-100% 2)
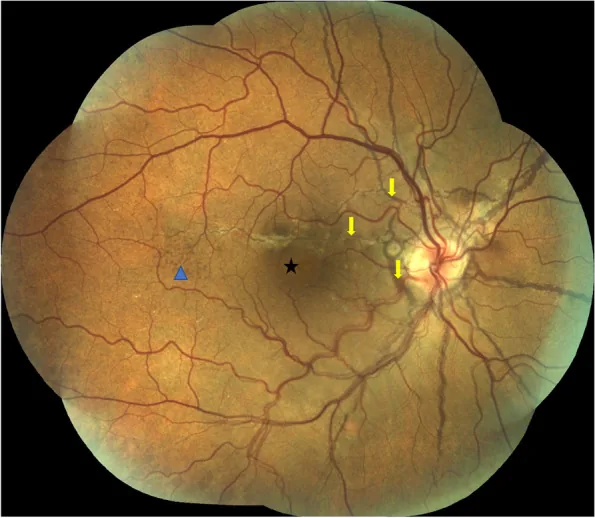
ภาพถ่ายจอประสาทตาของรอยเส้นสีของเม็ดสีจอประสาทตา Penas SC, et al. Central serous chorioretinopathy and angioid streaks: coincidental?. BMC Ophthalmol. 2022. Figure 1. PM
CI D: PMC9442979. License: CC BY.
ภาพถ่าย
จอประสาทตา สีของตาขวาแบบโมเสก แสดงรอยเส้นสีของเม็ดสี
จอประสาทตา สีน้ำตาลหลายเส้นที่แผ่ออกจากหัวประสาทตา มี
จอประสาทตาลอก แบบเซรุ่มเล็กน้อยที่จุดรับภาพกลาง และ peau d’orange ในบริเวณรอบนอกด้านขมับ ตรงกับรอยเส้นสีของเม็ดสี
จอประสาทตา ที่กล่าวถึงในหัวข้อ “2. อาการหลักและอาการแสดงทางคลินิก”
รอยเส้นสีของเม็ดสีจอประสาทตา มักไม่มีอาการ และมักถูกค้นพบโดยบังเอิญ มักไม่มีอาการที่ผู้ป่วยรับรู้จนกระทั่งเกิด CNV และอาจถูกตรวจพบโดยบังเอิญจากการตรวจตา หรือการตรวจผิวหนัง
เมื่อมี CNV ร่วมด้วย จะเกิดอาการดังต่อไปนี้
ภาพบิดเบี้ยว (มองเห็นสิ่งของผิดรูป)CNV จุดบอดกลาง การมองเห็น ลดลงอย่างรวดเร็วCNV ลุกลามถึงจอประสาทตา ส่วนกลาง
เมื่อเกิด CNV ขึ้นแล้ว มักจะดื้อต่อการรักษาและกลับมาเป็นซ้ำบ่อยครั้ง
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด และตรวจอวัยวะภายในตาจะพบอาการแสดงดังต่อไปนี้
รอยเส้นสี (angioid streaks) เป็นการเปลี่ยนแปลงของเส้นที่ไม่สม่ำเสมอซึ่งแผ่ออกจากหัวประสาทตาเป็นรัศมี (คล้ายดาวทะเล) โดยปกติแล้วเส้นเหล่านี้จะมีสีขาวร่วมกับการสะสมของเม็ดสี รูปร่างอาจเป็นแบบเปลวไฟหรือรูปดาวทะเล มักพบในตาทั้งสองข้าง
จอประสาทตา แบบเปลือกส้ม (peau d’orange fundus)PXE โดยพบการสะสมของเม็ดสีแบบเม็ดหยาบและจุดสีเหลืองขาวบริเวณรอบนอกผสมกันในภาพจอประสาทตา ตั้งแต่ขั้วหลังไปจนถึงบริเวณรอบกลาง นอกจากนี้ มักพบการฝ่อของจอประสาทตา และคอรอยด์ รอบหัวประสาทตา และดรูเซน ของหัวประสาทตาร่วมด้วย
AS เพียงอย่างเดียว
รอยเส้นรอบหัวประสาทตาเป็นรัศมี (peripapillary radial streaks): การเปลี่ยนแปลงเป็นเส้นที่แผ่ออกจากหัวประสาทตาเป็นรัศมี (คล้ายดาวทะเล) มีสีขาวร่วมกับการสะสมของเม็ดสี
จอประสาทตา แบบเปลือกส้มPXE
ฝ่อรอบหัวประสาทตา : เกิดการฝ่อของคอรอยด์ และจอประสาทตา รอบหัวประสาทตา
อาการ : ปกติไม่มีอาการ การมองเห็น ยังคงปกติ
ร่วมกับ CNV
รอยโรคยกนูนสีเทาขาว : เกิดเส้นเลือดใหม่บน RPE (type 2 CNV , Gass type 2) มักเกิดที่จอประสาทตา ส่วนกลางและลุกลามไปยังรอยบุ๋มจอตา
เลือดออกใต้จอประสาทตา : เลือดออกที่จอประสาทตา ส่วนกลางจากการแตกของ CNV อาจมีจอประสาทตาลอก แบบมีน้ำใต้จอประสาทตา และการลอกของ RPE ร่วมด้วย
อาการ : เกิดภาพบิดเบี้ยว จุดบอดกลาง ภาพ และการมองเห็น ลดลงอย่างรวดเร็ว
การดำเนินโรค : การพยากรณ์โรคตามธรรมชาติแย่มาก ลุกลามไปยังจอประสาทตา ส่วนกลางในระยะเวลาสั้น ดื้อต่อการรักษาและกลับเป็นซ้ำบ่อย
ในรายงานผู้ป่วย Mandura และคณะ (2021) รายงานผู้ป่วย PXE หญิงอายุ 27 ปี พบว่าการมองเห็น ทั้งสองข้าง 20/20 ความดันลูกตา ปกติ ไม่มี CNV และเลือดออกใต้จอประสาทตา ซึ่งแสดงให้เห็นว่าผู้ป่วย PXE อาจมีระยะที่ไม่เกิด CNV ร่วมด้วย 1)
Q
รอยเส้น pigment จอประสาทตาทำให้การมองเห็นลดลงหรือไม่?
A
รอยเส้น pigment จอประสาทตา เพียงอย่างเดียวมักไม่ทำให้การมองเห็น ลดลง รอยโรคที่อยู่ห่างจาก fovea จะยังคงรักษาการมองเห็น ปกติไว้ได้ 1) ความบกพร่องทางการมองเห็น ส่วนใหญ่เกิดขึ้นเมื่อมี CNV ร่วมด้วย การประเมินว่ามี CNV หรือไม่นั้นสำคัญที่จะต้องได้รับการตรวจตาเป็นประจำ
พยาธิสภาพพื้นฐานของรอยเส้น pigment จอประสาทตา คือการกลายเป็นปูนและความเปราะบางของ Bruch membrane โดยโรคที่เกี่ยวข้องมากที่สุดคือ PXE PXE เกิดจากการกลายพันธุ์ของยีน ABCC 6 และมีรูปแบบทางพันธุกรรม 3 แบบ การถ่ายทอดแบบ autosomal recessive พบได้บ่อยที่สุด 3)
ลักษณะทางคลินิกของแต่ละรูปแบบทางพันธุกรรมของ PXE แสดงดังนี้
รูปแบบทางพันธุกรรม ลักษณะทางคลินิก แบบ AR (autosomal recessive) รูปแบบทางพันธุกรรมที่พบบ่อยที่สุด มีรอยโรคใน 3 อวัยวะ ได้แก่ ตา ผิวหนัง และระบบหัวใจและหลอดเลือด AD type 1 (ถ่ายทอดทาง autosomal dominant) ผื่นตามข้อพับ โรคหลอดเลือดหัวใจตีบ ความดันโลหิตสูง จอประสาทตา อักเสบรุนแรง AD type 2 (ถ่ายทอดทาง autosomal dominant) ผื่นเป็นปื้น จอประสาทตา เสื่อมเล็กน้อย
การกลายพันธุ์ p.R1268Q ในยีน ABCC 6 มีรายงานว่าเกี่ยวข้องกับการเกิด angioid streaks ในระยะเริ่มต้น 3)
ABCC 6 เข้ารหัสโปรตีน MRP 6 (multidrug resistance-associated protein 6) ซึ่งแสดงออกสูงในตับและไต และเกี่ยวข้องกับการปล่อยสารต้านการกลายเป็นหินปูน (เช่น inorganic pyrophosphate และ fetuin A) เข้าสู่กระแสเลือด การกลายพันธุ์ของยีนทำให้ขาดสารต้านการกลายเป็นหินปูน ส่งผลให้แคลเซียมไปจับที่เนื้อเยื่อยืดหยุ่นทั่วร่างกาย 4)
ในโรคพาเก็ท (Paget disease) ซึ่งมีการหมุนเวียนของกระดูกเพิ่มขึ้นทำให้ serum ALP สูง อัตราการเกิด pseudoxanthoma elasticum ร่วมด้วยสูงถึง 8-15% 2) ในโรคเม็ดเลือดแดงรูปเคียว เฮโมโกลบิน S ทำให้เม็ดเลือดแดงผิดรูป นำไปสู่การสะสมของธาตุเหล็กที่ Bruch membrane ทำให้เยื่อนี้เปราะบาง 2) นอกจากนี้ การบาดเจ็บแบบทื่อสามารถกระตุ้นให้ Bruch membrane ฉีกขาด และเพิ่มความเสี่ยงในการเกิด choroidal neovascularization 2)
Q
ผู้ป่วย PXE สามารถทำอะไรเพื่อปกป้องดวงตาได้บ้าง?
A
การป้องกันการฉีกขาดของเยื่อบรูค จากบาดแผลเป็นสิ่งสำคัญที่สุด ควรสวมแว่นตาป้องกันชนิดแข็งระหว่างเล่นกีฬา และหลีกเลี่ยงการกระแทกโดยตรงต่อดวงตา ควรหลีกเลี่ยงการกดลูกตา และแนะนำให้ไปพบจักษุแพทย์อย่างสม่ำเสมอเพื่อตรวจหา CNV ตั้งแต่ระยะแรก 2)
การวินิจฉัยส่วนใหญ่เป็นการวินิจฉัยทางคลินิกโดยการตรวจอวัยวะภายในตา โดยพื้นฐานคือการตรวจหาเส้นลายลักษณะเฉพาะที่แผ่ออกจากหัวประสาทตา
ผลการตรวจหลักจากการตรวจภาพต่างๆ แสดงดังต่อไปนี้
การตรวจ ผลการตรวจหลัก FA (การตรวจหลอดเลือดด้วยฟลูออเรสซีน )บริเวณรอยเส้นสี: window defect + การย้อมสีเนื้อเยื่อ → เรืองแสงมากเกินไปชัดเจน บริเวณที่มีเม็ดสีสะสม: เรืองแสงน้อยจากการบดบัง CNV : ลักษณะของ CNV แบบคลาสสิก ICGA (การตรวจหลอดเลือดด้วยอินโดไซยานีนกรีน)บริเวณรอยเส้นสีจะชัดเจนที่สุดในระยะหลังจากการย้อมสีเนื้อเยื่อทำให้เรืองแสงมากเกินไป มีบทบาทสำคัญในการวินิจฉัยแยกโรค OCT ผู้ป่วยส่วนใหญ่มี CNV แบบแบนแผ่กว้างในแนวราบ ในช่วงที่มีการทำงานสูงจะมีไฟบรินใต้จอตา เลือดออกใต้จอตา และจอตาบวมน้ำ การประเมินชั้นของรอยโรคเส้นสีด้วย en face OCT มีประโยชน์5) FAF (การเรืองแสงอัตโนมัติของจอตา)ตรวจจับความเสียหายของ RPE ที่กว้างกว่าวิธีสังเกตอื่น มีประโยชน์ในการประเมินขอบเขตของรอยโรค
OCTA CNV แบบไม่รุกล้ำ มีประโยชน์เสริมในการติดตามกิจกรรมของ CNV และประเมินผลการรักษา 6)
หากให้ความสนใจเฉพาะรอยโรคที่จุดรับภาพ อาจวินิจฉัยผิดเป็นจอประสาทตา เสื่อมตามอายุ (AMD ) หรือโพลิปอยด์คอรอยด์ วาสคูโลพาที (PCV ) การสังเกตรอบหัวประสาทตาเป็นกุญแจสำคัญในการแยกโรค
AMD ・PCV CNV มักเกิดในอายุน้อยกว่า AMD และเป็นสองตามากกว่า ซึ่งเป็นจุดแยกโรครอยแตกแลกเกอร์ (Lacquer cracks) : รอยแตกของ Bruch membrane ที่เกิดร่วมกับสายตาสั้น รุนแรง แยกโรคโดยวัดความยาวแกนตา ค่าสายตา และตรวจชิ้นเนื้อผิวหนังการฉีกขาดของคอรอยด์
เมื่อสงสัย AS การตรวจดูผิวหนังด้วยสายตาเป็นสิ่งสำคัญ หากสงสัยว่ามี PXE ร่วมด้วย ควรปรึกษาแพทย์ผิวหนังและพิจารณาตัดชิ้นเนื้อผิวหนัง หากยืนยัน PXE แล้ว การตรวจหาความผิดปกติของระบบหัวใจและหลอดเลือดก็เป็นสิ่งจำเป็น
การตัดชิ้นเนื้อผิวหนัง : มาตรฐานทองคำในการวินิจฉัย PXE ยืนยันการกลายเป็นปูนของเส้นใยยืดหยุ่นALP・Ca/P : การคัดกรองโรคพาเก็ท 2) การตรวจฮีโมโกลบินอิเล็กโทรโฟรีซิส : การยืนยันโรคเม็ดเลือดแดงรูปเคียว 2)
Q
พบรอยเส้น pigment ที่จอประสาทตาได้อย่างไร?
A
ส่วนใหญ่ไม่มีอาการ จึงพบโดยบังเอิญจากการตรวจตาเป็นประจำหรือการไปพบแพทย์ผิวหนัง (เมื่อวินิจฉัย PXE ) อาจตรวจพบได้จากการตรวจตาคัดกรองในผู้ป่วยโรคพาเก็ทหรือโรคเม็ดเลือดแดงรูปเคียว เมื่อมีอาการภาพบิดเบี้ยว หรือสายตาลดลง มักมี CNV ร่วมด้วยแล้ว ดังนั้นในผู้ป่วยที่มีความเสี่ยงสูง การตรวจตาเป็นประจำแม้ไม่มีอาการจึงมีความสำคัญ
AS เพียงอย่างเดียว (ไม่มี CNV ร่วม) ไม่จำเป็นต้องได้รับการรักษาเฉพาะ การติดตามผลเป็นระยะเป็นพื้นฐาน ให้คำปรึกษาผู้ป่วยเพื่อหลีกเลี่ยงการบาดเจ็บ 2)
เมื่อเกิด CNV ระหว่างจานประสาทตา และจอประสาทตา ส่วนกลาง มักจะลุกลามไปยังจอประสาทตา ส่วนกลางในระยะเวลาอันสั้น การพยากรณ์โรคตามธรรมชาติแย่มาก จำเป็นต้องเริ่มการรักษาอย่างรวดเร็ว
การรักษาแบบเดิม (ประสิทธิภาพจำกัด) : การผ่าตัดเอาเส้นเลือดใหม่ การจี้ด้วยเลเซอร์ การรักษาด้วยแสงไดนามิก (PDT ) การฉีดสเตียรอยด์ เฉพาะที่ เคยถูกนำมาใช้ แต่ประสิทธิภาพการรักษาจำกัดและมักเกิดการกลับเป็นซ้ำ ทำให้การรักษายาก
ทางเลือกแรกในปัจจุบัน: การฉีดยา anti-VEGF เข้าแก้วตา
Ranibizumab 0.5mg/0.05mL : การศึกษาไปข้างหน้า (12 เดือน) พบว่าการมองเห็น เฉลี่ยคงที่ถึงดีขึ้น จำนวนการฉีดเฉลี่ย 3-5 ครั้งต่อปี 7) Bevacizumab 1.25mg/0.05mL (นอกข้อบ่งใช้) : มีรายงานว่าลดความหนาของจอประสาทตา ส่วนกลางและทำให้การมองเห็น คงที่ใน 6-12 เดือน 8) Aflibercept 2mg/0.05mL : ใน 12 เดือน พบว่าการมองเห็น คงที่ถึงดีขึ้น และความหนาของจอประสาทตา ส่วนกลางลดลงอย่างมีนัยสำคัญ 9) ระยะเริ่มต้นให้ฉีดเดือนละครั้ง รวม 3 ครั้ง หลังจากนั้นใช้วิธี PRN เป็นหลัก 7), 8)
การพยากรณ์โรคระยะยาวมีอัตราการกลับเป็นซ้ำสูง ผู้ป่วยจำนวนมากต้องฉีดยาต่อเนื่องเป็นเวลาหลายปี มีรายงานว่าการพยากรณ์การมองเห็น ระยะยาวมีข้อจำกัดเนื่องจากการลุกลามของฝ่อจอตา 10)
PDT เคยใช้รักษา CNV นอกโฟเวียก่อนยุค anti-VEGF แต่ปัจจุบันการรักษาหลักคือ anti-VEGF เพียงอย่างเดียว 2)
ปัจจุบันยังไม่มีการรักษาที่เป็นสาเหตุของรอยเส้น pigment epithelial tear
เมื่อมี CNV ร่วมด้วย ต้องเริ่มการรักษาทันที เนื่องจากการพยากรณ์โรคตามธรรมชาติแย่มาก หากมีอาการควรรีบไปพบจักษุแพทย์โดยด่วน
ควรหลีกเลี่ยงหัตถการที่ต้องกดลูกตา เพราะอาจกระตุ้นให้ Bruch membrane แตก
การตรวจติดตามอย่างสม่ำเสมอเพื่อค้นหา CNV ตั้งแต่ระยะแรกมีความสำคัญต่อการพยากรณ์การมองเห็น ที่ดีขึ้น
Q
การรักษามีประสิทธิภาพเพียงใดเมื่อเกิดเส้นเลือดใหม่ในคอรอยด์?
A
การฉีดยา anti-VEGF เข้าแก้วตา (ranibizumab, bevacizumab, aflibercept) รายงานว่าสามารถรักษาเสถียรภาพหรือทำให้การมองเห็น ดีขึ้นได้ใน 12 เดือน 7), 8), 9) อย่างไรก็ตาม อัตราการกลับเป็นซ้ำสูง และมักต้องฉีดยาเพิ่มเติมมากกว่าจอประสาทตา เสื่อมตามอายุ ในระยะยาว จุดภาพชัด อาจฝ่อลงและพยากรณ์โรคการมองเห็น จำกัดในบางราย 10)
เยื่อบรูค (Bruch membrane) เป็นโครงสร้าง 5 ชั้นที่อุดมด้วยอีลาสตินและคอลลาเจน อยู่ระหว่างเส้นเลือดฝอยคอรอยด์ และเซลล์เยื่อบุผิวรงควัตถุจอประสาทตา (RPE ) ทำหน้าที่ขนส่งของเสียและสารอาหาร 2)
ใน PXE การกลายพันธุ์ของยีน ABCC 6 ทำให้ MRP 6 ทำงานบกพร่อง ส่งผลให้การหลั่งสารต้านการกลายเป็นหินปูน เช่น ไพโรฟอสเฟตอนินทรีย์และเฟตูอินเอ จากตับลดลง ทำให้แคลเซียมไปจับที่เนื้อเยื่อยืดหยุ่นทั่วร่างกาย รวมถึงเยื่อบรูค ที่กลายเป็นหินปูน อ่อนแอ และแตกในที่สุด 4)
เส้นเลือดใหม่ชนิด type 2 CNV เกิดขึ้นผ่านบริเวณที่เยื่อบรูค แตกและ RPE เสียหาย การหนาตัวและการกลายเป็นหินปูนของเยื่อบรูค ยังพบได้ในรกของทารกในครรภ์ จึงสงสัยว่าเกิดจากการเปลี่ยนแปลงทางเมตาบอลิก
พยาธิสภาพของรอยเส้นจอประสาทตา ดำเนินไปเป็นระยะ
ระยะเริ่มต้น
เยื่อ Bruch หนาขึ้น : การกลายเป็นปูนเริ่มขึ้นและเยื่อหนาขึ้น
เม็ดสีลดลง : เม็ดสีใน RPE ลดลง
อาการ : ในระยะนี้ไม่มีอาการ
ระยะลุกลาม
การหลุดลอกของเม็ดสี : RPE หลุดลอกบางส่วน
การเกิดรอยด่างสี : ปรากฏเป็นเส้นรัศมีรอบหัวประสาทตาในจอตา
อาการ : โดยทั่วไปไม่มีอาการหากมีเพียงเส้น
ระยะสุดท้าย
การเกิด CNV : type 2 CNV แทรกผ่านรอยฉีกขาด (เหนือ RPE ) มักเกิดที่จุดภาพชัด และลุกลามไปยังรอยบุ๋มจอตา
เลือดออกใต้จอตา : เกิดจากการแตกของ CNV ทำให้มีเลือดออก
แผลเป็นรูปจาน : ในที่สุดเกิดแผลเป็นที่จุดภาพชัด ทำให้การมองเห็น ลดลงอย่างมาก
ความสัมพันธ์กับโรคทางระบบ : PXE เกิดจากการกลายพันธุ์ของยีน ABCC 6 ทำให้เกิดความเสียหายแบบก้าวหน้าต่อเส้นใยยืดหยุ่นทั่วร่างกาย เช่น ผิวหนัง ระบบหัวใจและหลอดเลือด ระบบทางเดินอาหาร และรก อาจมีโรคร่วมทางระบบหัวใจและหลอดเลือด (โรคหัวใจขาดเลือด ความดันโลหิตสูง โรคหลอดเลือดแดงส่วนปลาย เลือดออกในทางเดินอาหาร) ควรพิจารณาตรวจเพิ่มเติมโดยอายุรแพทย์โรคหัวใจร่วมกับแพทย์ผิวหนัง 2)
ทางพยาธิวิทยา พบการกลายเป็นปูนและหนาตัวของเยื่อบรูชอย่างกว้างขวาง บริเวณรอยฉีกขาด RPE จะบางลง และมีเนื้อเยื่อเส้นใยหลอดเลือดแทรกเข้าไป ทำให้เกิดเลือดออกใต้จอตา CNV และแผลเป็นรูปจาน 2)
เนื้อหาต่อไปนี้เป็นข้อมูลในระยะวิจัยหรืออยู่ระหว่างการทดลองทางคลินิกเท่านั้น ไม่ใช่การรักษามาตรฐานที่สามารถรับได้ในโรงพยาบาลทั่วไป เป็นข้อมูลอ้างอิงสำหรับผู้เชี่ยวชาญเกี่ยวกับความก้าวหน้าทางการแพทย์ในอนาคต
AS-CNV มีอัตราการกลับเป็นซ้ำสูงกว่า AMD -CNV จึงมีการถกเถียงถึงความจำเป็นของสูตรการให้ยาที่เข้มข้นมากขึ้น ผลลัพธ์ระยะยาว (เกิน 5 ปี) พบว่าผู้ป่วยจำนวนมากมีพยากรณ์โรคทางสายตาที่จำกัดเนื่องจากการลุกลามของจอประสาทตา เสื่อม การพัฒนาวิธีการรักษาที่ยับยั้งการลุกลามของจอประสาทตา เสื่อมจึงเป็นความท้าทายในอนาคต 10)
ความก้าวหน้าของ OCTA ทำให้สามารถประเมินโครงสร้างจุลภาคของ CNV ได้ ซึ่งคาดว่าจะช่วยเพิ่มความแม่นยำในการประเมินผลการรักษาและการตรวจพบการกลับเป็นซ้ำ 6) นอกจากนี้ยังมีรายงานการใช้ en face OCT ในการประเมินชั้นของรอยโรคเส้นใยสี 5)
สำหรับ PXE ที่เกิดจากการกลายพันธุ์ของยีน ABCC 6 มีรายงานการทดลองทางคลินิกเกี่ยวกับการรักษาด้วยการต้านการกลายเป็นหินปูน เช่น การเสริมไพโรฟอสเฟตอนินทรีย์และเอทิโดรเนต
Kranenburg และคณะ (2018) ได้ทำการทดลองแบบสุ่มควบคุม (RCT) เพื่อตรวจสอบประสิทธิภาพของ etidronate (bisphosphonate) ในการยับยั้งการดำเนินของภาวะหินปูนเกาะผิดที่ในผู้ป่วย PXE 11) พบว่าสามารถยับยั้งการดำเนินของหินปูนในบางส่วนได้ แต่จำเป็นต้องมีการศึกษาเพิ่มเติมเพื่อยืนยันประสิทธิภาพ
การวิเคราะห์พยาธิสภาพของ PXE โดยใช้แบบจำลองหนู (Abcc6-/-) กำลังดำเนินการอยู่ และการวิจัยพื้นฐานเกี่ยวกับการบำบัดด้วยยีน และการบำบัดแบบกำหนดเป้าหมายระดับโมเลกุลก็กำลังพัฒนาเช่นกัน 4)
Mandura RA, Radi RE. Angioid streaks in pseudoxanthoma elasticum. Cureus. 2021;13(6):e15720.
Georgalas I, Papaconstantinou D, Koutsandrea C, et al. Angioid streaks, clinical course, complications, and current therapeutic management. Ther Clin Risk Manag. 2009;5(1):81-89.
Chassaing N, Martin L, Calvas P, et al. Pseudoxanthoma elasticum: a clinical, pathophysiological and genetic update including 11 novel ABCC 6 mutations. J Med Genet. 2005;42(12):881-892.
Li Q, Jiang Q, Pfendner E, et al. Pseudoxanthoma elasticum: clinical phenotypes, molecular genetics and putative pathomechanisms. Exp Dermatol. 2009;18(1):1-11.
Takeuchi T, Hirai H, Ogata N, et al. En-face optical coherence tomography is useful for assessing striated lesions in angioid streaks: a case report. Cureus. 2023;15(9):e45983.
Corbelli E, Carnevali A, Marchese A, et al. Optical coherence tomography angiography features of angioid streaks. Retina. 2018;38(11):2128-2136.
Ladas ID, Kotsolis AI, Ladas DS, et al. Intravitreal ranibizumab treatment of macular choroidal neovascularization secondary to angioid streaks: one-year results of a prospective study. Retina. 2010;30(8):1227-1233.
Tilanus MA, Cuypers MH, Bemelmans NA, et al. Intravitreal bevacizumab in the treatment of choroidal neovascularization associated with angioid streaks. Acta Ophthalmol. 2007;85(8):918-920.
Esen E, Sizmaz S, Demircan N. Intravitreal aflibercept for management of subfoveal choroidal neovascularization secondary to angioid streaks. Indian J Ophthalmol. 2015;63(7):616-618.
Gliem M, Finger RP , Fimmers R, et al. Treatment of choroidal neovascularization due to angioid streaks: a comprehensive review. Retina. 2013;33(7):1300-1314.
Kranenburg G, de Jong PA, Bartstra JW, et al. Etidronate for prevention of ectopic mineralization in patients with pseudoxanthoma elasticum. J Am Coll Cardiol. 2018;71(10):1117-1126.