کراتوپلاستی نافذ (PKP)
میزان رد: حدود ۴٫۹ تا ۲۸٫۹٪7)
علت اصلی نارسایی: رد (زودرس) + نارسایی اندوتلیال (دیررس)3)
ویژگی: به دلیل شامل شدن تمام لایههای بافت اهداکننده، بیشترین آنتیژنیسیته را دارد

پیوند قرنیه یکی از موفقترین پیوندهای اعضا است. در اولین پیوند تماملایه قرنیه (PKP) در چشمهای کمخطر، میزان بقای ۵ ساله به ۹۵٪ میرسد. این موفقیت بالا به دلیل امتیاز ایمنی قرنیه است.
عوامل تشکیلدهنده امتیاز ایمنی قرنیه به شرح زیر است:
با این حال، در چشمهای پرخطر همراه با نئوواسکولاریزاسیون قرنیه، میزان نارسایی در ۳ سال ممکن است از ۳۵٪ فراتر رود. حتی در شرایط امتیاز ایمنی، شایعترین علت نارسایی پیوند، رد ایمونولوژیک غیرقابل برگشت است1).
«رد پیوند» به پاسخ ایمنی اختصاصی میزبان علیه قرنیه اهداکننده اشاره دارد. نارسایی اولیه پیوند (primary graft failure) وضعیتی است که در آن پیوند به دلیل نقص در بافت اهداکننده، ضربه جراحی یا نگهداری نامناسب ظرف ۸ هفته پس از جراحی شفاف نمیشود و با واسطه ایمنی نیست3). این عارضه در حدود ۰٫۱٪ از PKP رخ میدهد.
تشخیص رد تنها برای پیوندهایی انجام میشود که حداقل ۲ هفته پس از جراحی شفافیت خود را حفظ کردهاند. بیش از نیمی از موارد در سال اول پس از جراحی رخ میدهد، با اوج بروز بین ۶ ماه تا ۱ سال پس از جراحی. با این حال، ممکن است بیش از ۲۰ سال پس از جراحی نیز رخ دهد. میزان پیشرفت از رد به نارسایی حدود ۴۹٪ گزارش شده است.
پیوند قرنیه رایجترین پیوند بافتی در جهان است و بر اساس بررسی بینالمللی در سال ۲۰۱۲، PKP حدود ۷۰٪ از کل پیوندهای قرنیه را تشکیل میداد1). در سالهای اخیر، DSAEK و DMEK برای بیماریهای اندوتلیال به سرعت رواج یافتهاند و DALK برای قوز قرنیه و اسکارهای پس از کراتیت به گزینهای استاندارد تبدیل شده است، بنابراین ترکیب روشها به طور قابل توجهی تغییر کرده است. با این حال، PKP همچنان برای کدورتهای گسترده قرنیه و ناهنجاریها ضروری است و بالاترین خطر رد را به همراه دارد1).
کراتوپلاستی نافذ (PKP)
میزان رد: حدود ۴٫۹ تا ۲۸٫۹٪7)
علت اصلی نارسایی: رد (زودرس) + نارسایی اندوتلیال (دیررس)3)
ویژگی: به دلیل شامل شدن تمام لایههای بافت اهداکننده، بیشترین آنتیژنیسیته را دارد
کراتوپلاستی لایهای عمیق (DALK)
میزان رد: ۱ تا ۲۴٪4)
مزیت: خطر رد اندوتلیال را حذف میکند
چالش: رد استرومایی ممکن است رخ دهد4)
کراتوپلاستی اندوتلیال (DSAEK)
میزان رد: به طور متوسط ۱۰٪ (دامنه ۰ تا ۴۵٪)
میزان نارسایی اولیه: به طور متوسط ۵٪ (محدوده ۰ تا ۲۹٪)
ویژگیها: گزارش شده است که تفاوت معنیداری با PKP ندارد3)
پیوند غشای دسمه و اندوتلیوم قرنیه (DMEK)
میزان رد پیوند: به طور متوسط ۱.۹٪ (محدوده ۰ تا ۵.۹٪)7)
میزان نارسایی اولیه: ۱.۷٪
ویژگیها: کمترین آنتیژنیسیته و کمترین میزان رد3)
مطالعات کوهورت بزرگ نشان دادهاند که خطر رد پیوند در DMEK به طور معنیداری کمتر از PKP و DSAEK است3). در متاآنالیز مقایسه UT-DSAEK و DMEK، تفاوت معنیداری در خطر رد پیوند در ۱۲ ماه پس از جراحی مشاهده نشد2). در یک کارآزمایی تصادفیسازی شده چندمرکزی در هلند بر روی ۵۴ چشم، میزان دستیابی به دید ۲۰/۲۵ یا بهتر در ۱۲ ماه پس از جراحی در گروه DMEK به طور معنیداری بیشتر از گروه DSAEK بود (۶۶٪ در مقابل ۳۳٪، P=0.02)، در حالی که تفاوت معنیداری در تراکم سلولهای اندوتلیال یا تغییرات انکساری وجود نداشت11).
بیش از نیمی از موارد در سال اول پس از جراحی رخ میدهد، به ویژه بین ۶ ماه تا یک سال پس از جراحی. با این حال، رد پیوند ممکن است حتی پس از مدت طولانی نیز رخ دهد، بنابراین اگر سالها پس از جراحی علائمی مانند قرمزی، تاری دید یا کاهش بینایی ظاهر شد، باید فوراً به پزشک مراجعه کرد. مواردی از رد پیوند بیش از ۲۰ سال پس از جراحی به دنبال واکسیناسیون گزارش شده است10).
میزان رد پیوند در PKP حدود ۴.۹ تا ۲۸.۹٪ است، در حالی که در DMEK به طور متوسط ۱.۹٪ (محدوده ۰ تا ۵.۹٪) و به طور قابل توجهی کمتر است. این تفاوت عمدتاً به دلیل تفاوت در مقدار بافت اهداکننده پیوند شده است. در PKP، اپیتلیوم و استروما که حاوی سلولهای دندریتیک هستند نیز پیوند زده میشوند، بنابراین آنتیژنیسیته بالاتر است. در مقابل، در DMEK فقط غشای دسمه و اندوتلیوم پیوند زده میشود که آنتیژنیسیته پایینتری دارد و نیازی به بخیه نیست، بنابراین خطر کاهش مییابد. با این حال، گزارش شده است که پس از قطع استروئیدها، حدود ۶٪ از موارد DMEK نیز دچار رد پیوند میشوند، بنابراین ادامه طولانیمدت استروئیدها مهم است.
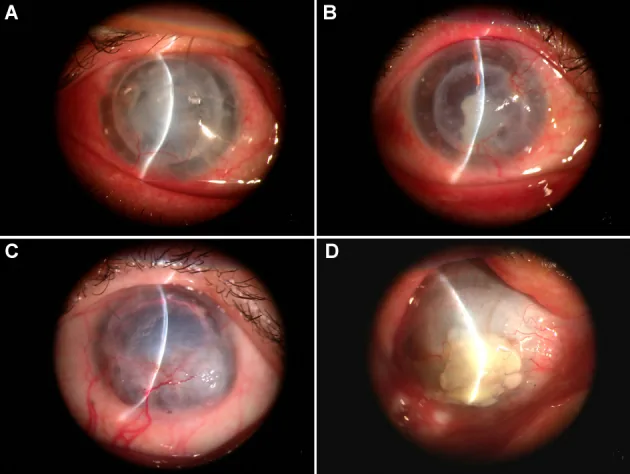
بیمار دچار تاری دید، قرمزی، درد چشم، احساس جسم خارجی و کاهش بینایی میشود. اوج بروز علائم در ۳ ماه و ۱ سال پس از جراحی است. در صورت بروز علائم، بیمار باید فوراً به پزشک مراجعه کند.
معیارهای تشخیص رد پیوند شامل قرمزی، ترس از نور، کاهش بینایی، سلول در اتاق قدامی، رسوبات پشت قرنیه (KP)، خط رد اندوتلیال یا اپیتلیال، نفوذهای زیر اپیتلیال و ادم موضعی پیوند است1).
KP محدود به پیوند مشخصه است و KP در قرنیه گیرنده دیده نمیشود. خط خودادوست یک رسوب خطی پشت قرنیه است که نمایانگر جبهه پیشروی رد اندوتلیال میباشد.
رد پیوند بر اساس لایه درگیر به سه نوع اپیتلیال، استرومایی و اندوتلیال تقسیم میشود. نوع اندوتلیال بیشترین تأثیر را بر پیشآگهی پیوند دارد و تأخیر در درمان منجر به نارسایی غیرقابل برگشت اندوتلیال و کاهش بینایی میشود.
| نوع رد پیوند | فراوانی | یافتههای اصلی |
|---|---|---|
| اپیتلیال | حدود ۲٪ | خط برجسته مهاجر از لیمبوس (خط رد اپیتلیال) |
| استرومایی | — | تنها یافته ادم استرومایی است |
| نوع اندوتلیال | حدود ۵۰٪ | KP، خط خدادوست، ادم |
رد اپیتلیال (epithelial rejection) با فراوانی حدود ۲٪ از کل موارد رد، نادر است. به عنوان ضایعه پیشدرآمد، نفوذهای زیراپیتلیال گرد به قطر ۰.۲ تا ۰.۵ میلیمتر درست زیر غشای بومن مشاهده میشود. با پیشرفت، یک ضایعه خطی برجسته و ادماتوز (خط رد اپیتلیال) تشکیل میدهد. این نوع به خودی خود تأثیر کمی بر بهبود شفاف پیوند دارد، اما میتواند محرکی برای رد اندوتلیال باشد.
رد استرومایی (stromal rejection) تنها با ادم استروما مشخص میشود. در DALK، ممکن است نفوذ استرومایی و نئوواسکولاریزاسیون در سطح مشترک به عنوان رد ایمنی استرومایی دیده شود4). افتراق آن از ادم قرنیه ناشی از رد اندوتلیال در چشمهای PKP دشوار است.
رد اندوتلیال (endothelial rejection) حدود ۵۰٪ از کل موارد رد را تشکیل میدهد و از نظر بالینی مهمترین نوع است. رسوبات محدود به سطح خلفی قرنیه در داخل پیوند، یافته مهمی هستند و در صورت تشکیل خط خدادوست، ادم استروما در همان ناحیه همراه است. نوع مختلط (اپیتلیال + اندوتلیال و غیره) در حدود ۳۰٪ موارد دیده میشود.
خط خدادوست یک رسوب خطی مشخص در سطح خلفی قرنیه در رد اندوتلیال است. این خط نشاندهنده جبهه پیشرونده رد است که به تدریج روی اندوتلیوم پیوند حرکت میکند. در نواحی عبور خط، سلولهای اندوتلیال آسیب دیده و ادم استروما ایجاد میشود. در صورت مشاهده خط خدادوست، باید فوراً درمان قوی با استروئید آغاز شود.
| یافته | رد پیوند | اندوتلییت HSV/VZV | اندوتلییت CMV |
|---|---|---|---|
| توزیع KP | محدود به داخل پیوند | همچنین خارج از پیوند | همچنین خارج از پیوند |
| رنگ KP | سفید تا خاکستری | قهوهای | قهوهای تا سفید |
| یافتههای مشخصه | خط خدادوست | مثلث آرلت | ضایعه سکهای |
بزرگترین ویژگی واکنش رد، KP محدود به پیوند است، در حالی که در اندوتلییت ویروسی، KP خارج از پیوند نیز دیده میشود که به تمایز کمک میکند. همچنین، رسوبات پشت قرنیه ممکن است در زمان پیوند از دهنده به گیرنده منتقل شوند، بنابراین ثبت توزیع KP در معاینات روزانه برای تشخیص افتراقی مفید است.
مواردی که در PKP مستعد واکنش رد هستند، چشمهای پرخطر نامیده میشوند و عوامل زیر شامل میشوند:
در DMEK، کاهش استروئید ممکن است باعث رد پیوند شود. در یک مورد، 15 ماه پس از DMEK، هنگام تغییر از بتامتازون به فلورومتولون، رد پیوند رخ داد7). چسبندگی قدامی محیطی عنبیه (PAS) نیز به عنوان یک عامل خطر برای رد DMEK گزارش شده است7).
در پیوند اعضا، مزیت تطابق HLA واضح است، اما در پیوند قرنیه نتایج متناقض است1). مطالعه پیگیری پیوند قرنیه II (CTFS II) که در بریتانیا انجام شد، یک کارآزمایی بالینی بزرگ آیندهنگر بود که تاثیر تطابق HLA کلاس II (HLA-DR) را در PKP پرخطر بررسی کرد1). از سال 1998 تا 2011، 1133 پیوند جمعآوری شد و تحت شرایط ناسازگاری HLA کلاس I ≤2 آنتیژن، بیماران به گروههای 0، 1 و 2 ناسازگاری HLA-DR تقسیم شدند1). برای تایپ بافتی دهنده و گیرنده از روشهای مبتنی بر DNA (PCR-SSP/PCR-SSO) برای جلوگیری از خطاهای روشهای سرولوژیکی استفاده شد1).
در CTFS II، رابطه واضحی بین تعداد ناسازگاری HLA-DR و میزان رد پیوند مشاهده نشد1). همانطور که در مدلهای جوندگان نشان داده شده است، مسیرهای ایمنی متعدد و متفاوتی در رد پیوند قرنیه نقش دارند و این افزونگی پاسخ ایمنی یکی از دلایل نتایج متناقض مطالعات تطابق HLA در نظر گرفته میشود1).
چندین مورد از واکنش رد پیوند قرنیه پس از واکسیناسیون COVID-19 گزارش شده است. این واکنش با واکسنهای mRNA (BNT162b2)، وکتور ویروسی (ChAdOx1) و غیرفعال (Sinopharm) مشاهده شده است.
دو مورد از واکنش حاد رد پیوند PKP دو هفته پس از اولین دوز واکسن BNT162b2 گزارش شده است6). هیچکدام سابقه قبلی رد پیوند نداشتند و به استروئید موضعی و سیستمیک پاسخ خوبی دادند6).
همچنین موردی از رد پیوند اندوتلیال پس از پیوند قرنیه با لیزر فمتوثانیه دو هفته پس از واکسن ChAdOx1 گزارش شده است8). خط Khodadoust و التهاب اتاق قدامی مشاهده شد و پس از درمان با استروئید، پنج هفته بعد بهبود یافت8).
دو مورد رد پیوند پس از واکسن غیرفعال Sinopharm نیز گزارش شده است9). در مرور متون، حداقل 20 مورد واکنش رد پیوند مرتبط با واکسن جمعآوری شده است که اکثر آنها با درمان استروئیدی بهبود یافتهاند9).
حتی در PKP بیش از 20 سال پس از جراحی، موردی از واکنش رد پیوند 10 روز پس از واکسن BNT162b2 گزارش شده است10).
اگرچه رابطه علّی هنوز تأیید نشده است، فرضیهای مطرح شده که واکسیناسیون ممکن است از طریق القای سلولهای ارائهدهنده آنتیژن کلاس II MHC باعث ایجاد واکنش رد پیوند شود9).
واکنش رد پیوند قرنیه پس از واکسیناسیون COVID-19 با واکسنهای mRNA، وکتور و غیرفعال گزارش شده است. معمولاً 1 تا 3 هفته پس از واکسیناسیون شروع میشود و اکثر موارد به درمان استروئیدی پاسخ میدهند. متاآنالیزها رد پیوند ناشی از واکسیناسیون در پیوند اعضای جامد را رد کردهاند، اما در مورد پیوند قرنیه موارد بیشتری جمعآوری شده است. از آنجایی که رابطه علّی تأیید نشده است، به بیماران پیوند قرنیه توصیه میشود قبل از واکسیناسیون دوز استروئید را افزایش داده و پس از واکسیناسیون زودتر مراجعه کنند.
KP موضعی پیوند، خط Khodadoust، ادم قرنیه و سلولهای اتاق قدامی تأیید میشوند. خط رد اپیتلیال از نزدیک عروق لیمبال پرخون شروع شده و از مرز پیوند عبور میکند.
بیماریهای اصلی که نیاز به افتراق از رد اندوتلیال دارند عبارتند از:
در رد پیوند، KP محدود به داخل پیوند است و افزایش فشار چشم نادر است. در اندوتلییت HSV/VZV، KP خارج از پیوند نیز دیده میشود و با افزایش حاد فشار چشم همراه است. در اندوتلییت CMV، KP به شکل سکه و افزایش مزمن فشار چشم مشخصه است. در صورت دشواری تشخیص قطعی، از PCR مایع اتاق قدامی، آزمایش آنتیبادی سرم و پاسخ به درمان استروئیدی به صورت ترکیبی استفاده میشود.
درمان رد پیوند اساساً بر پایه کاهش التهاب با استروئیدها است.
خفیف (اپیتلیال/استرومایی)
شدید (اندوتلیال/خط خدادوست مثبت)
رد حاد با درمان زودهنگام در بیش از 50% موارد بهبود مییابد، در حالی که تأخیر در شروع درمان منجر به از دست دادن غیرقابل برگشت سلولهای اندوتلیال و نارسایی پیوند میشود. آموزش بیمار برای شناسایی علائم پس از عمل (قرمزی، تاری دید، درد چشم، حساسیت به نور) و مراجعه زودهنگام در صورت بروز تغییرات ضروری است.
مدیریت پیشگیری از رد پس از پیوند قرنیه بر اساس یک پروتکل دو مرحلهای با توجه به طبقهبندی خطر انجام میشود.
مدیریت پس از عمل در چشمهای با خطر معمول
قطره استروئیدی: قطره لیندرون 0.01% (بتامتازون) 5 بار در روز → تغییر به قطره فلومترون 0.1% (فلورومتولون) 2-3 بار در روز (کاهش تدریجی طی 6 ماه)
تجویز سیستمیک: پردنیزون 20 میلیگرم برای چند روز، یا بدون تجویز
CsA: قطره چشمی همزمان، ادامه برای چند ماه
مدیریت پس از عمل در چشمهای پرخطر
قطره استروئیدی: بتامتازون 0.1% × 4 بار در روز → ادامه بیش از 1 سال
استروئید سیستمیک: تزریق لیندرون 0.4% 2 میلیگرم یک بار در روز انفوزیون وریدی از روز عمل به مدت 3 روز، سپس قرص لیندرون 0.5 میلیگرم 2 قرص در روز به مدت 2 هفته کاهش تدریجی
CsA: کپسول نئورال 25 میلیگرم 3 میلیگرم/کیلوگرم/روز، سطح پایه 70-100 نانوگرم/میلیلیتر
سیکلوسپورین A (CsA) در موارد پرخطر مانند تهاجم عروقی استرومای قرنیه در دو یا بیش از دو ربع، پیوند مجدد، یا سابقه رد پیوند استفاده میشود. در تجویز سیستمیک، سطح پایه در 70-100 نانوگرم/میلیلیتر حفظ شده و عوارض سیستمیک از جمله عملکرد کلیه پایش میشود. حدود 6 ماه پس از عمل ادامه مییابد.
در یک مورد PKP در یک بیمار 18 ساله با رد دوطرفه همزمان، پس از بهبودی با پالس متیلپردنیزولون داخل وریدی، به دلیل پاسخ استروئیدی، به قطره CsA 1% تغییر داده شد و با موفقیت حفظ شد5). قطره CsA 1% امکان کاهش زودهنگام استروئیدهای قوی را در بیماران با پاسخ استروئیدی فراهم کرده و برای حفظ طولانیمدت پیوند مفید است5).
تاکرولیموس به عنوان داروی جایگزین در بیمارانی که در حین مصرف خوراکی سیکلوسپورین دچار رد پیوند میشوند استفاده میشود. سطح پایه تا 2 ماه پس از عمل 8-10 نانوگرم/میلیلیتر و پس از آن 5-6 نانوگرم/میلیلیتر هدف است (پروگراف 0.05-0.1 میلیگرم/کیلوگرم/روز). گزارش شده است که قطره تاکرولیموس 0.03% در پیشگیری از رد پیوند در پیوند قرنیه پرخطر مؤثر است.
شل شدن یا شکستگی بخیهها میتواند باعث رد پیوند و عفونت دیررس شود، بنابراین در صورت مشاهده باید فوراً برداشته شوند. پس از برداشتن بخیه، درمان با قطره استروئید و آنتیبیوتیک به طور موقت تشدید میشود. ادامه طولانیمدت قطره استروئید پس از بهبودی میتواند از عود جلوگیری کند3).
در صورت شروع با بتامتازون 0.1%، ابتدا مرحله نگهدارنده 4 بار در روز به مدت چند ماه تا 1 سال ادامه مییابد، سپس به استروئید با غلظت پایینتر مانند فلورومتولون 0.1% 1-2 بار در روز برای نگهداری طولانیمدت تغییر مییابد. در صورت افزایش فشار چشم، تغییر به لوتپرادنول یا استفاده همزمان از قطرههای گلوکوم در نظر گرفته میشود.
در صورت افزایش فشار چشم ناشی از پاسخ استروئیدی، تغییر از پردنیزولون استات به لوتپرادنول که تأثیر کمتری بر فشار چشم دارد، یا ترکیب با قطره سیکلوسپورین A ۱٪ در نظر گرفته میشود. قطره سیکلوسپورین A ۱٪ امکان کاهش تدریجی زودهنگام استروئید را فراهم کرده و به مدیریت فشار چشم و مهار رد پیوند کمک میکند. در صورت نیاز، قطرههای ضد گلوکوم نیز تجویز میشوند.
قرنیه به دلیل انحراف ایمنی مرتبط با اتاق قدامی (ACAID) از تحمل ایمنی فیزیولوژیک برخوردار است. در ACAID، در محیط غالب TGF-β، سلولهای ارائهدهنده آنتیژن تحملزا شده و واکنش حساسیت ازدیاد نوع تأخیری و تولید آنتیبادیهای متصلشونده به کمپلمان علیه آنتیژنهای دهنده مهار میشود. با این حال، وجود عوامل خطر مانند عروقی شدن، التهاب و شل شدن بخیهها به راحتی این ایمنی ممتاز را از بین میبرد.
مکانیسم اصلی رد پیوند، واکنش حساسیت ازدیاد نوع تأخیری است و سلولهای مؤثر اصلی سلولهای CD4+ Th1 هستند. سلولهای Th1 فعال شده با تولید IFN-γ باعث القای سلولهای ارائهدهنده آنتیژن کلاس II MHC در تمام لایههای قرنیه پیوندی شده و پاسخ ایمنی سلولی پیشرفت میکند8). نقش مکانیسمهای وابسته به آنتیبادی نیز اخیراً مورد توجه قرار گرفته است و آنتیبادیهای ضد HLA ممکن است از طریق فعالسازی کمپلمان باعث آسیب مزمن سلولهای اندوتلیال شوند1).
تفاوت نرخ رد پیوند بین روشهای جراحی عمدتاً ناشی از مقدار و آنتیژنیسیته بافت دهنده پیوند شده است3).
چسبندگی قدامی عنبیه محیطی (PAS) به عنوان یک عامل خطر برای واکنش رد پس از DMEK مورد توجه قرار گرفته است. در مدل پیوند قرنیه موش، واکنش رد در گروه دارای PAS به طور معنیداری افزایش یافت7). تماس مستقیم عنبیه با اندوتلیوم دهنده از طریق PAS باعث القای فعالیت لنفوسیتهای T سیتوتوکسیک و تسریع واکنش رد میشود7).
واکنش رد پیوند قرنیه عمدتاً توسط ایمنی سلولی واسطهگری میشود، اما مطالعات روی جوندگان چندین مسیر ایمنی مختلف را که منجر به رد میشوند تأیید کرده است1). این افزونگی پاسخ ایمنی یکی از دلایل ناهماهنگی نتایج در مطالعات تطابق HLA در نظر گرفته میشود1). اخیراً نقش آنتیبادیهای ضد HLA و رد با واسطه آنتیبادی نیز مورد توجه قرار گرفته است که ممکن است به روشن شدن مکانیسم نارسایی دیررس اندوتلیوم کمک کند1).
واکسیناسیون COVID-19 یک پاسخ ایمنی سیستمیک ایجاد میکند و علاوه بر آنتیبادیهای خنثیکننده SARS-CoV-2، پاسخ سلولهای T CD8+ و Th1 CD4+ اختصاصی آنتیژن را القا میکند6). این افزایش ایمنی ممکن است از طریق واکنش متقاطع با قرنیه پیوندی یا فعالسازی غیراختصاصی ایمنی، واکنش رد را تحریک کند6). در واکسن غیرفعال (Sinopharm)، احتمال داده میشود که ایمنیزایی هیدروکسید آلومینیوم به عنوان ادجوانت عامل اصلی واکنش رد باشد9). با این حال، در سطح متاآنالیز، افزایش واکنش رد پس از واکسیناسیون COVID-19 در پیوند اعضای جامد تأیید نشده است و رابطه علّی در پیوند قرنیه نیز در حال حاضر قطعی نیست.
موارد رد پیوند قرنیه مرتبط با واکسن COVID-19 در سراسر جهان در حال گزارش است 9). مرور مقالات نشان داده است که بیش از 20 مورد جمعآوری شده، اکثر آنها موارد پیوند مجدد هستند، 1 تا 2 هفته پس از واکسیناسیون رخ میدهند و با درمان استروئیدی تقریباً همه بهبود مییابند 9). تجویز پیشگیرانه استروئید قبل از واکسیناسیون پیشنهاد شده است، اما هیچ کارآزمایی تصادفیسازی شدهای وجود ندارد و باید برای هر مورد به صورت جداگانه تصمیمگیری شود 8)9).
در مورد اثربخشی تطبیق HLA، مطالعه CTFS II به صورت آیندهنگر آن را بررسی کرد، اما در حال حاضر مزیت بالینی واضحی برای تطبیق HLA-DR در پیوند قرنیه نشان داده نشده است 1). با این حال، نقش آنتیبادیهای ضد HLA و رد با واسطه آنتیبادی در حال روشن شدن است و ممکن است به کشف مکانیسم نارسایی دیررس اندوتلیال کمک کند 1).
در مقایسه UT-DSAEK و DMEK، متاآنالیز Sela 2023 2) و کارآزمایی تصادفیسازی شده چندمرکزی Dunker 2020 11) نشان دادند که نرخ رد 12 ماهه تفاوت معنیداری ندارد، در حالی که در گروه DMEK دید اصلاح شده بهتری حاصل میشود. با این حال، نارسایی پیوند در گروه DMEK کمی بیشتر است 2) و انتخاب روش جراحی باید بر اساس بیماری چشمی، سابقه و تجربه مرکز برای هر بیمار به صورت جداگانه انجام شود.
جهتگیریهای آینده شامل موارد زیر است.