पूर्ण-मोटाई कॉर्नियल प्रत्यारोपण (PKP)
अस्वीकृति दर : लगभग 4.9–28.9% 7)
विफलता का मुख्य कारण : अस्वीकृति (प्रारंभिक) + एंडोथेलियल विफलता (देर से) 3)
विशेषताएँ : पूर्ण-मोटाई दाता ऊतक शामिल है, इसलिए सबसे अधिक एंटीजेनेसिटी

कॉर्निया प्रत्यारोपण सबसे सफल अंग प्रत्यारोपणों में से एक है। कम जोखिम वाली आंख में पहली बार पूर्ण मोटाई कॉर्निया प्रत्यारोपण (PKP) में 5 साल की जीवित रहने की दर 95% तक पहुँचती है। यह उच्च सफलता दर कॉर्निया की प्रतिरक्षा विशेषाधिकार स्थिति द्वारा समर्थित है।
कॉर्निया की प्रतिरक्षा विशेषाधिकार स्थिति बनाने वाले कारक इस प्रकार हैं:
हालांकि, कॉर्नियल नववाहिकीकरण वाली उच्च जोखिम वाली आँखों में, 3 वर्षों में विफलता दर 35% से अधिक हो सकती है। प्रतिरक्षा विशेषाधिकार के बावजूद, ग्राफ्ट विफलता का सबसे आम कारण अपरिवर्तनीय प्रतिरक्षात्मक अस्वीकृति है 1)।
“ग्राफ्ट अस्वीकृति” दाता कॉर्निया के प्रति मेजबान की विशिष्ट प्रतिरक्षा प्रतिक्रिया को संदर्भित करती है। प्राथमिक ग्राफ्ट विफलता (primary graft failure) वह स्थिति है जिसमें दाता ऊतक दोष, सर्जिकल आघात, या अनुचित संरक्षण के कारण सर्जरी के 8 सप्ताह के भीतर ग्राफ्ट पारदर्शी नहीं होता है, और यह प्रतिरक्षा-मध्यस्थ नहीं है 3)। यह लगभग 0.1% PKP में होता है।
अस्वीकृति का निदान केवल उन ग्राफ्टों के लिए किया जाता है जिन्होंने सर्जरी के बाद कम से कम 2 सप्ताह तक पारदर्शिता बनाए रखी हो। आधे से अधिक मामले सर्जरी के बाद पहले वर्ष के भीतर होते हैं, जिसमें 6 महीने से 1 वर्ष के बीच चरम होता है। हालांकि, यह सर्जरी के 20 साल बाद भी हो सकता है। अस्वीकृति से विफलता तक प्रगति की दर लगभग 49% बताई गई है।
कॉर्नियल प्रत्यारोपण दुनिया भर में सबसे अधिक बार किया जाने वाला ऊतक प्रत्यारोपण है। 2012 के एक अंतरराष्ट्रीय सर्वेक्षण के अनुसार, PKP सभी कॉर्नियल प्रत्यारोपणों का लगभग 70% था 1)। हाल के वर्षों में, एंडोथेलियल रोगों के लिए DSAEK और DMEK तेजी से लोकप्रिय हुए हैं, और केराटोकोनस और पोस्ट-केराटाइटिस निशान के लिए DALK एक मानक विकल्प बन गया है, जिससे सर्जिकल तकनीकों का अनुपात काफी बदल गया है। हालांकि, PKP व्यापक कॉर्नियल अपारदर्शिता और असामान्यताओं के लिए अपरिहार्य बना हुआ है, और इसमें अस्वीकृति का सबसे अधिक जोखिम होता है 1)।
पूर्ण-मोटाई कॉर्नियल प्रत्यारोपण (PKP)
अस्वीकृति दर : लगभग 4.9–28.9% 7)
विफलता का मुख्य कारण : अस्वीकृति (प्रारंभिक) + एंडोथेलियल विफलता (देर से) 3)
विशेषताएँ : पूर्ण-मोटाई दाता ऊतक शामिल है, इसलिए सबसे अधिक एंटीजेनेसिटी
गहरी लैमेलर कॉर्नियल प्रत्यारोपण (DALK)
अस्वीकृति दर : 1–24% 4)
लाभ : एंडोथेलियल अस्वीकृति के जोखिम को समाप्त करता है
चुनौती : स्ट्रोमल अस्वीकृति हो सकती है 4)
कॉर्नियल एंडोथेलियल प्रत्यारोपण (DSAEK)
अस्वीकृति दर : औसत 10% (सीमा 0–45%)
प्राथमिक विफलता दर : औसत 5% (सीमा 0-29%)
विशेषताएँ : कुछ रिपोर्टों के अनुसार PKP से कोई महत्वपूर्ण अंतर नहीं3)
डेसीमेट झिल्ली एंडोथेलियल कॉर्नियल प्रत्यारोपण (DMEK)
अस्वीकृति दर : औसत 1.9% (सीमा 0-5.9%)7)
प्राथमिक विफलता दर : 1.7%
विशेषताएँ : सबसे कम एंटीजेनिकता, अस्वीकृति दर सबसे कम3)
बड़े कोहोर्ट अध्ययनों में दिखाया गया है कि DMEK में PKP और DSAEK की तुलना में अस्वीकृति का जोखिम काफी कम है3)। UT-DSAEK और DMEK की तुलना करने वाले मेटा-विश्लेषण में पोस्ट-ऑप 12 महीनों में अस्वीकृति जोखिम में कोई महत्वपूर्ण अंतर नहीं पाया गया2)। 54 आँखों पर नीदरलैंड के बहुकेंद्रीय यादृच्छिक नियंत्रित परीक्षण में, DMEK समूह में पोस्ट-ऑप 12 महीनों में 20/25 या उससे अधिक प्राप्त करने की दर DSAEK समूह की तुलना में काफी अधिक थी (66% बनाम 33%, P=0.02), जबकि एंडोथेलियल कोशिका घनत्व या अपवर्तक परिवर्तनों में कोई महत्वपूर्ण अंतर नहीं था11)।
आधे से अधिक मामले पोस्ट-ऑप के पहले वर्ष के भीतर होते हैं, विशेष रूप से 6 महीने से 1 वर्ष के बीच। हालांकि, अस्वीकृति लंबे समय बाद भी हो सकती है, इसलिए यदि सर्जरी के वर्षों बाद भी लालिमा, धुंधली दृष्टि या दृष्टि में कमी जैसे लक्षण दिखाई दें, तो तुरंत डॉक्टर से परामर्श लेना चाहिए। पोस्ट-ऑप 20 वर्ष से अधिक समय बाद टीकाकरण से प्रेरित अस्वीकृति के मामले भी रिपोर्ट किए गए हैं10)।
PKP की अस्वीकृति दर लगभग 4.9-28.9% है, जबकि DMEK की औसत 1.9% (सीमा 0-5.9%) है, जो काफी कम है। यह अंतर मुख्य रूप से प्रत्यारोपित दाता ऊतक की मात्रा के कारण है। PKP में डेंड्रिटिक कोशिकाओं वाले एपिथेलियम और स्ट्रोमा का प्रत्यारोपण शामिल है, जिससे एंटीजेनिकता बढ़ जाती है। दूसरी ओर, DMEK में केवल डेसीमेट झिल्ली और एंडोथेलियम का प्रत्यारोपण होता है, जिसमें एंटीजेनिकता कम होती है और टांके की आवश्यकता नहीं होती, जिससे जोखिम कम हो जाता है। हालांकि, स्टेरॉयड बंद करने के बाद DMEK में भी लगभग 6% मामलों में अस्वीकृति होती है, इसलिए दीर्घकालिक स्टेरॉयड उपयोग महत्वपूर्ण है।
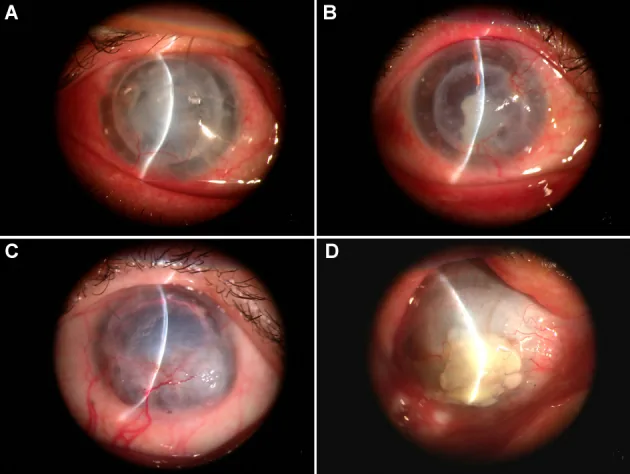
धुंधली दृष्टि, लालिमा, आँख में दर्द, विदेशी शरीर की अनुभूति और दृष्टि में कमी दिखाई देती है। सर्जरी के 3 महीने और 1 साल बाद चरम घटना होती है। यदि व्यक्तिपरक लक्षण दिखाई दें, तो तुरंत चिकित्सा सलाह लेनी चाहिए।
अस्वीकृति के निदान मानदंडों में लालिमा, प्रकाश के प्रति संवेदनशीलता, दृष्टि में कमी, पूर्वकाल कक्ष में कोशिकाएं, कॉर्नियल प्रीसिपिटेट्स (KP), एंडोथेलियल या एपिथेलियल अस्वीकृति रेखा, उप-उपकला घुसपैठ और स्थानीय ग्राफ्ट एडिमा शामिल हैं1)।
ग्राफ्ट-स्थानीयकृत KP विशेषता है; प्राप्तकर्ता कॉर्निया पर KP नहीं देखा जाता है। खोडाडाउस्ट रेखा कॉर्नियल प्रीसिपिटेट्स की एक रैखिक रेखा है जो एंडोथेलियल अस्वीकृति के बढ़ते मोर्चे को इंगित करती है।
अस्वीकृति को प्रभावित परत के अनुसार तीन प्रकारों में वर्गीकृत किया जाता है: एपिथेलियल, स्ट्रोमल और एंडोथेलियल। ग्राफ्ट के पूर्वानुमान पर सबसे अधिक प्रभाव एंडोथेलियल प्रकार का होता है; उपचार में देरी से अपरिवर्तनीय एंडोथेलियल विफलता और दृष्टि हानि होती है।
| अस्वीकृति प्रकार | आवृत्ति | मुख्य निष्कर्ष |
|---|---|---|
| एपिथेलियल | लगभग 2% | लिंबस से आगे बढ़ने वाली रैखिक उभार (epithelial rejection line) |
| स्ट्रोमल | — | एकमात्र निष्कर्ष के रूप में स्ट्रोमल एडिमा |
| एंडोथीलियल | लगभग 50% | KP · खोडाडाउस्ट रेखा · शोथ |
उपकला अस्वीकृति (epithelial rejection) सभी अस्वीकृतियों का लगभग 2% होती है, जो कम है। पूर्ववर्ती घाव के रूप में बोमैन झिल्ली के ठीक नीचे 0.2-0.5 मिमी के गोलाकार उपउपकला घुसपैठ देखे जाते हैं। बढ़ने पर ये शोथयुक्त उभरी हुई रेखीय घाव (epithelial rejection line) बनाते हैं। इसका ग्राफ्ट के पारदर्शी उपचार पर लगभग कोई प्रभाव नहीं होता, लेकिन यह एंडोथीलियल अस्वीकृति को ट्रिगर कर सकता है।
स्ट्रोमल अस्वीकृति (stromal rejection) में एकमात्र निष्कर्ष स्ट्रोमल शोथ है। DALK में स्ट्रोमल प्रतिरक्षा अस्वीकृति के रूप में स्ट्रोमल घुसपैठ या इंटरफ़ेस संवहनीकरण देखा जा सकता है 4)। PKP आंख में एंडोथीलियल अस्वीकृति के कारण कॉर्नियल शोथ से अंतर करना मुश्किल है।
एंडोथीलियल अस्वीकृति (endothelial rejection) सभी अस्वीकृतियों का लगभग 50% होती है और चिकित्सकीय रूप से सबसे महत्वपूर्ण है। ग्राफ्ट के भीतर सीमित कॉर्नियल एंडोथीलियल जमाव (KP) महत्वपूर्ण संकेत है, और जब खोडाडाउस्ट रेखा बनती है तो उस स्थान पर स्ट्रोमल शोथ होता है। मिश्रित प्रकार (उपकला + एंडोथीलियल आदि) लगभग 30% में देखे जाते हैं।
खोडाडाउस्ट रेखा एंडोथीलियल अस्वीकृति की विशेषता वाली रेखीय कॉर्नियल एंडोथीलियल जमाव है। यह ग्राफ्ट एंडोथीलियम पर धीरे-धीरे आगे बढ़ने वाली अस्वीकृति के अग्रभाग को दर्शाती है; जिस क्षेत्र से रेखा गुज़रती है, वहां एंडोथीलियल कोशिकाएं क्षतिग्रस्त हो जाती हैं और उस स्थान पर स्ट्रोमल शोथ होता है। यदि खोडाडाउस्ट रेखा दिखाई देती है, तो तुरंत शक्तिशाली स्टेरॉयड उपचार शुरू करना आवश्यक है।
| निष्कर्ष | अस्वीकृति | HSV/VZV एंडोथेलाइटिस | CMV एंडोथेलाइटिस |
|---|---|---|---|
| KP का वितरण | ग्राफ्ट के भीतर सीमित | ग्राफ्ट के बाहर भी | ग्राफ्ट के बाहर भी |
| KP का रंग | सफेद से भूरा-सफेद | भूरा | भूरा से सफेद |
| विशिष्ट निष्कर्ष | खोडाडाउस्ट रेखा | आर्ल्ट का त्रिकोण | सिक्का घाव |
अस्वीकृति प्रतिक्रिया की सबसे बड़ी विशेषता ग्राफ्ट के भीतर सीमित KP है, जबकि वायरल एंडोथेलाइटिस में ग्राफ्ट के बाहर भी KP पाए जाते हैं, जिससे इनमें अंतर किया जाता है। ध्यान दें कि कॉर्निया के पीछे के जमाव कभी-कभी कॉर्निया प्रत्यारोपण के समय दाता से जुड़ सकते हैं, इसलिए नियमित जांच के दौरान KP के वितरण को रिकॉर्ड करना विभेदक निदान में उपयोगी है।
PKP में अस्वीकृति की संभावना अधिक होने वाले मामलों को उच्च जोखिम वाली आंखें कहा जाता है, और निम्नलिखित कारक शामिल हैं।
DMEK में, स्टेरॉयड कम करने पर अस्वीकृति उत्पन्न हो सकती है। एक मामले में, DMEK के 15 महीने बाद बीटामेथासोन से फ्लोरोमेथोलोन में बदलने पर अस्वीकृति हुई7)। परिधीय पूर्वकाल सिनेशिया (PAS) को भी DMEK अस्वीकृति के जोखिम कारक के रूप में रिपोर्ट किया गया है7)।
अंग प्रत्यारोपण में HLA मिलान का लाभ स्पष्ट है, लेकिन कॉर्नियल प्रत्यारोपण में परिणाम असंगत हैं1)। यूके में आयोजित Corneal Transplant Follow-up Study II (CTFS II) एक बड़ा संभावित नैदानिक परीक्षण है जिसने उच्च जोखिम वाले पेनेट्रेटिंग केराटोप्लास्टी (PKP) में HLA क्लास II (HLA-DR) मिलान के प्रभाव की जांच की1)। 1998 से 2011 तक 1133 प्रत्यारोपण एकत्र किए गए, और HLA क्लास I मिसमैच ≤2 की शर्त के तहत HLA-DR मिसमैच 0, 1, 2 समूहों में स्तरीकृत किए गए1)। दाता-प्राप्तकर्ता ऊतक टाइपिंग सीरोलॉजिकल विधियों की त्रुटियों से बचने के लिए PCR-SSP/PCR-SSO DNA-आधारित विधियों द्वारा की गई1)।
CTFS II में HLA-DR मिसमैच की संख्या और अस्वीकृति की घटनाओं के बीच कोई स्पष्ट संबंध नहीं पाया गया1)। जैसा कि कृंतक मॉडल में दिखाया गया है, कॉर्नियल प्रत्यारोपण अस्वीकृति में कई अलग-अलग प्रतिरक्षा मार्ग शामिल होते हैं, और प्रतिरक्षा प्रतिक्रिया की यह अतिरेकता HLA मिलान अध्ययनों के असंगत परिणामों का आंशिक कारण मानी जाती है1)।
COVID-19 टीकाकरण के बाद कॉर्नियल प्रत्यारोपण अस्वीकृति के कई मामले सामने आए हैं। यह mRNA वैक्सीन (BNT162b2), वायरल वेक्टर वैक्सीन (ChAdOx1) और निष्क्रिय वैक्सीन (Sinopharm) तीनों के साथ देखा गया है।
BNT162b2 वैक्सीन की पहली खुराक के 2 सप्ताह बाद PKP की तीव्र अस्वीकृति के 2 मामले सामने आए6)। दोनों में पिछली अस्वीकृति का कोई इतिहास नहीं था और उन्होंने स्थानीय और प्रणालीगत स्टेरॉयड पर अच्छी प्रतिक्रिया दी6)।
ChAdOx1 वैक्सीन के 2 सप्ताह बाद फेमटोसेकंड लेज़र कॉर्नियल प्रत्यारोपण की एंडोथेलियल अस्वीकृति का एक मामला भी है8)। खोडाडौस्ट लाइन और पूर्वकाल कक्ष में सूजन देखी गई, और स्टेरॉयड उपचार से 5 सप्ताह में ठीक हो गया8)।
Sinopharm निष्क्रिय वैक्सीन के बाद अस्वीकृति के 2 मामले भी सामने आए9)। साहित्य समीक्षा में कम से कम 20 से अधिक वैक्सीन-संबंधित अस्वीकृति मामले एकत्र किए गए हैं, जिनमें से अधिकांश स्टेरॉयड उपचार से ठीक हो गए9)।
सर्जरी के 20 साल से अधिक समय बाद भी BNT162b2 टीकाकरण के 10 दिन बाद PKP में अस्वीकृति का एक मामला सामने आया है10)।
कारण संबंध अभी तक स्थापित नहीं हुआ है, लेकिन यह परिकल्पना प्रस्तुत की गई है कि टीकाकरण MHC class II एंटीजन प्रस्तुत करने वाली कोशिकाओं के प्रेरण के माध्यम से अस्वीकृति प्रतिक्रिया को ट्रिगर कर सकता है9)।
COVID-19 टीकाकरण के बाद कॉर्नियल प्रत्यारोपण अस्वीकृति mRNA, वेक्टर और निष्क्रिय टीकों सभी के साथ रिपोर्ट की गई है। यह आमतौर पर टीकाकरण के 1-3 सप्ताह बाद होता है और अधिकांश स्टेरॉयड उपचार पर प्रतिक्रिया करते हैं। मेटा-विश्लेषणों में ठोस अंग प्रत्यारोपण में टीकाकरण से अस्वीकृति को खारिज किया गया है, लेकिन कॉर्नियल प्रत्यारोपण के लिए मामले एकत्र हो रहे हैं। कारण संबंध स्थापित नहीं होने के कारण, कॉर्नियल प्रत्यारोपण रोगियों को टीकाकरण से पहले स्टेरॉयड बढ़ाने और टीकाकरण के बाद जल्दी चिकित्सा परामर्श लेने की सलाह दी जाती है।
ग्राफ्ट-सीमित KP, खोडाडौस्ट लाइन, कॉर्नियल एडिमा और पूर्वकाल कक्ष कोशिकाओं की जाँच की जाती है। उपकला अस्वीकृति रेखा भीड़भाड़ वाली लिंबल वाहिकाओं के पास शुरू होती है और ग्राफ्ट सीमा को पार करती है।
एंडोथेलियल अस्वीकृति से अलग करने वाली मुख्य स्थितियाँ निम्नलिखित हैं:
अस्वीकृति में, KP ग्राफ्ट के भीतर सीमित रहना सबसे बड़ी विशेषता है, और अंतःनेत्र दबाव वृद्धि दुर्लभ है। HSV/VZV एंडोथेलाइटिस में, KP ग्राफ्ट के बाहर भी चिपकते हैं और तीव्र अंतःनेत्र दबाव वृद्धि के साथ होते हैं। CMV एंडोथेलाइटिस में, सिक्के के घाव जैसे KP और क्रोनिक लगातार अंतःनेत्र दबाव वृद्धि विशेषता है। निश्चित निदान मुश्किल होने पर, पूर्वकाल कक्ष PCR, सीरम एंटीबॉडी परीक्षण और स्टेरॉयड के प्रति उपचार प्रतिक्रिया का समग्र मूल्यांकन किया जाता है।
अस्वीकृति प्रतिक्रिया का उपचार स्टेरॉयड द्वारा सूजन को कम करने पर आधारित है।
हल्का (उपकला/पैरेन्काइमल प्रकार)
गंभीर (एंडोथेलियल प्रकार, खोडाडौस्ट लाइन पॉजिटिव)
तीव्र अस्वीकृति का शीघ्र उपचार करने पर 50% से अधिक मामलों में सुधार होता है, जबकि उपचार में देरी से अपरिवर्तनीय एंडोथेलियल कोशिका हानि और ग्राफ्ट विफलता होती है। रोगी शिक्षा के रूप में, पश्चात के लक्षणों (लालिमा, धुंधली दृष्टि, आँख में दर्द, प्रकाश के प्रति संवेदनशीलता) के बारे में जागरूक करना और असामान्यता होने पर शीघ्र जांच कराना महत्वपूर्ण है।
कॉर्निया प्रत्यारोपण के बाद अस्वीकृति की रोकथाम के लिए जोखिम स्तरीकरण के अनुसार दो-चरणीय प्रोटोकॉल का उपयोग किया जाता है।
सामान्य जोखिम वाली आँख का पश्चात प्रबंधन
स्टेरॉयड आई ड्रॉप : रिंडरॉन आई ड्रॉप 0.01% (बीटामेथासोन) दिन में 5 बार → फ्लुमेथ्रोन आई ड्रॉप 0.1% (फ्लुओरोमेथोलोन) दिन में 2-3 बार (6 महीने में धीरे-धीरे कम करें)
प्रणालीगत प्रशासन : प्रेडनिसोन 20 मिलीग्राम कुछ दिनों के लिए, या कोई प्रशासन नहीं
CsA : आई ड्रॉप के साथ संयोजन, कई महीनों तक जारी रखें
उच्च जोखिम वाली आँखों का पश्चात प्रबंधन
स्टेरॉयड आई ड्रॉप : बीटामेथासोन 0.1% × 4 बार/दिन → 1 वर्ष से अधिक जारी रखें
प्रणालीगत स्टेरॉयड : रिंडरॉन इंजेक्शन 0.4% 2 मिलीग्राम दिन में एक बार अंतःशिरा जलसेक, ऑपरेशन के दिन से 3 दिनों तक, फिर रिंडरॉन टैबलेट 0.5 मिलीग्राम 2 गोलियाँ विभाजित खुराक 1, 2 सप्ताह में धीरे-धीरे कम करें
CsA : नियोरल कैप्सूल 25 मिलीग्राम 3 मिलीग्राम/किग्रा/दिन, ट्रफ स्तर 70-100 एनजी/एमएल
साइक्लोस्पोरिन ए (CsA) का उपयोग उच्च जोखिम वाले मामलों में किया जाता है जैसे कि दो या अधिक चतुर्थांशों में कॉर्नियल स्ट्रोमल संवहनी आक्रमण, पुन: प्रत्यारोपण, या अस्वीकृति का इतिहास। प्रणालीगत प्रशासन के दौरान, ट्रफ स्तर 70-100 एनजी/एमएल पर बनाए रखें और गुर्दे के कार्य सहित प्रणालीगत दुष्प्रभावों की निगरानी करें। ऑपरेशन के बाद लगभग छह महीने तक जारी रखें।
PKP के बाद द्विपक्षीय एक साथ अस्वीकृति वाले 18 वर्षीय रोगी में, IV मिथाइलप्रेडनिसोलोन पल्स द्वारा छूट के बाद, स्टेरॉयड प्रतिक्रिया के कारण, CsA 1% आई ड्रॉप पर स्विच करके सफलतापूर्वक रखरखाव किया गया5)। CsA 1% आई ड्रॉप स्टेरॉयड प्रतिक्रियाकर्ताओं में शक्तिशाली स्टेरॉयड की जल्दी कमी को सक्षम बनाता है और दीर्घकालिक ग्राफ्ट रखरखाव के लिए उपयोगी है5)।
टैक्रोलिमस का उपयोग उन रोगियों में स्विच दवा के रूप में किया जाता है जो मौखिक साइक्लोस्पोरिन के तहत अस्वीकृति विकसित करते हैं। ट्रफ स्तर ऑपरेशन के बाद 2 महीने तक 8-10 एनजी/एमएल, फिर 5-6 एनजी/एमएल (प्रोग्राफ 0.05-0.1 मिलीग्राम/किग्रा/दिन) लक्ष्य रखें। 0.03% टैक्रोलिमस आई ड्रॉप उच्च जोखिम वाले कॉर्नियल प्रत्यारोपण में अस्वीकृति को रोकने में प्रभावी होने की रिपोर्ट है।
टांके का ढीला होना या टूटना अस्वीकृति और देर से संक्रमण दोनों को ट्रिगर कर सकता है, इसलिए पाए जाने पर तुरंत टांके हटा दें। टांके हटाने के बाद, स्टेरॉयड और एंटीबायोटिक आई ड्रॉप उपचार को अस्थायी रूप से बढ़ाएँ। छूट के बाद भी, स्टेरॉयड आई ड्रॉप को लंबे समय तक जारी रखने से पुनरावृत्ति को रोकने में मदद मिल सकती है3)।
बीटामेथासोन 0.1% से शुरू करने पर, पहले कई महीनों से एक वर्ष तक दिन में 4 बार रखरखाव चरण जारी रखें, फिर फ्लुओरोमेथोलोन 0.1% जैसे कम सांद्रता वाले स्टेरॉयड पर दिन में 1-2 बार दीर्घकालिक रखरखाव के लिए स्विच करें। यदि अंतःनेत्र दबाव बढ़ता है, तो लोटेप्रेडनोल पर स्विच करने या ग्लूकोमा आई ड्रॉप जोड़ने पर विचार करें।
स्टेरॉयड प्रतिक्रिया के कारण अंतःनेत्र दबाव बढ़ने पर, प्रेडनिसोलोन एसीटेट से लोटेप्रेडनॉल पर स्विच करने पर विचार करें, जिसका दबाव पर कम प्रभाव पड़ता है, या CsA 1% आई ड्रॉप के साथ संयोजन करें। CsA 1% आई ड्रॉप स्टेरॉयड की जल्दी कमी को संभव बनाता है, जो दबाव प्रबंधन और अस्वीकृति दमन दोनों के लिए उपयोगी है। आवश्यकतानुसार ग्लूकोमा की आई ड्रॉप भी जोड़ी जा सकती हैं।
कॉर्निया पूर्वकाल कक्ष से जुड़ी प्रतिरक्षा विचलन (ACAID) के माध्यम से शारीरिक प्रतिरक्षा सहिष्णुता बनाए रखता है। ACAID में, TGF-β-प्रधान वातावरण में एंटीजन प्रस्तुत करने वाली कोशिकाएं सहिष्णुजनक बन जाती हैं, जिससे दाता एंटीजन के प्रति विलंबित प्रकार की अतिसंवेदनशीलता प्रतिक्रिया और पूरक-बाध्यकारी एंटीबॉडी उत्पादन दब जाता है। हालांकि, नव संवहनीकरण, सूजन, या टांके के ढीलेपन जैसे उच्च जोखिम कारकों की उपस्थिति में, यह प्रतिरक्षा विशेषाधिकार आसानी से टूट जाता है।
अस्वीकृति का केंद्रीय तंत्र विलंबित प्रकार की अतिसंवेदनशीलता प्रतिक्रिया है, जिसमें मुख्य प्रभावकारी कोशिकाएं CD4+ Th1 कोशिकाएं हैं। सक्रिय Th1 कोशिकाएं IFN-γ उत्पन्न करती हैं, जो प्रत्यारोपित कॉर्निया की पूरी मोटाई में MHC वर्ग II एंटीजन प्रस्तुत करने वाली कोशिकाओं को प्रेरित करती हैं, जिससे कोशिका-मध्यस्थ प्रतिरक्षा प्रतिक्रिया आगे बढ़ती है8)। हाल ही में एंटीबॉडी-मध्यस्थ तंत्र की भूमिका पर भी ध्यान दिया गया है, जिसमें सुझाव दिया गया है कि एंटी-HLA एंटीबॉडी पूरक सक्रियण के माध्यम से पुरानी एंडोथेलियल कोशिका क्षति का कारण बन सकते हैं1)।
सर्जिकल तकनीकों के बीच अस्वीकृति दर में अंतर मुख्य रूप से प्रत्यारोपित दाता ऊतक की मात्रा और एंटीजनिकता में अंतर के कारण होता है3)।
DMEK के बाद अस्वीकृति के जोखिम कारक के रूप में परिधीय आइरिस पूर्वकाल आसंजन (PAS) पर ध्यान दिया जा रहा है। माउस कॉर्नियल प्रत्यारोपण मॉडल में, PAS वाले समूह में अस्वीकृति में काफी वृद्धि हुई7)। माना जाता है कि PAS के कारण आइरिस और दाता एंडोथेलियम के बीच सीधा संपर्क साइटोटॉक्सिक टी लिम्फोसाइट गतिविधि को प्रेरित करता है और अस्वीकृति को बढ़ावा देता है7)।
कॉर्नियल प्रत्यारोपण अस्वीकृति मुख्य रूप से कोशिका-मध्यस्थ प्रतिरक्षा द्वारा होती है, लेकिन कृंतक अध्ययनों में अस्वीकृति की ओर ले जाने वाले कई अलग-अलग प्रतिरक्षा मार्गों की पहचान की गई है1)। माना जाता है कि प्रतिरक्षा प्रतिक्रिया की यह अतिरेकता HLA मिलान अध्ययनों में असंगत परिणामों का एक कारण है1)। हाल के वर्षों में, एंटी-HLA एंटीबॉडी और एंटीबॉडी-मध्यस्थ अस्वीकृति की भूमिका पर भी ध्यान दिया गया है, जो देर से एंडोथेलियल विफलता के तंत्र को स्पष्ट करने में मदद कर सकता है1)।
COVID-19 टीकाकरण एक प्रणालीगत प्रतिरक्षा प्रतिक्रिया उत्पन्न करता है, जो SARS-CoV-2 न्यूट्रलाइज़िंग एंटीबॉडी के साथ-साथ एंटीजन-विशिष्ट CD8+ और Th1 प्रकार CD4+ T कोशिका प्रतिक्रियाओं को प्रेरित करता है6)। यह प्रतिरक्षा सक्रियण प्रत्यारोपित कॉर्निया के खिलाफ क्रॉस-रिएक्शन या गैर-विशिष्ट प्रतिरक्षा सक्रियण के माध्यम से अस्वीकृति को ट्रिगर कर सकता है6)। निष्क्रिय टीके (Sinopharm) के लिए, यह सुझाव दिया गया है कि सहायक एल्युमिनियम हाइड्रॉक्साइड की इम्यूनोजेनेसिटी अस्वीकृति का मुख्य कारण हो सकती है9)। हालांकि, मेटा-विश्लेषण स्तर पर, ठोस अंग प्रत्यारोपण में COVID-19 टीकाकरण के बाद अस्वीकृति में वृद्धि की पुष्टि नहीं हुई है, और कॉर्नियल प्रत्यारोपण में कारण संबंध भी वर्तमान में स्थापित नहीं है।
COVID-19 वैक्सीन से संबंधित कॉर्नियल ग्राफ्ट अस्वीकृति के मामले दुनिया भर में रिपोर्ट किए जा रहे हैं 9)। साहित्य समीक्षा में 20 से अधिक मामले एकत्र किए गए हैं, जिनमें से अधिकांश पुनः प्रत्यारोपण के मामले हैं, टीकाकरण के 1-2 सप्ताह बाद लक्षण दिखाई देते हैं, और स्टेरॉयड उपचार से अधिकांश ठीक हो जाते हैं 9)। टीकाकरण से पहले स्टेरॉयड प्रोफिलैक्सिस की उपयोगिता प्रस्तावित की गई है, लेकिन कोई यादृच्छिक नियंत्रित परीक्षण मौजूद नहीं है, और प्रत्येक मामले में व्यक्तिगत रूप से निर्णय लेने की आवश्यकता है 8)9)।
HLA मैचिंग की प्रभावशीलता के संबंध में, CTFS II परीक्षण ने इसकी संभावित जांच की, लेकिन वर्तमान में कॉर्नियल प्रत्यारोपण में HLA-DR मैचिंग का स्पष्ट नैदानिक लाभ प्रदर्शित नहीं हुआ है 1)। हालांकि, एंटी-HLA एंटीबॉडी और एंटीबॉडी-मध्यस्थता अस्वीकृति की भूमिका स्पष्ट हो रही है, जो देर से एंडोथेलियल विफलता के तंत्र को स्पष्ट करने में योगदान कर सकती है 1)।
UT-DSAEK और DMEK की तुलना में, Sela 2023 मेटा-विश्लेषण 2) और Dunker 2020 बहुकेंद्र RCT 11) दोनों में, 12 महीने की अस्वीकृति दर में कोई महत्वपूर्ण अंतर नहीं है, जबकि DMEK समूह में बेहतर सुधारित दृश्य तीक्ष्णता प्राप्त हुई। हालांकि, ग्राफ्ट विफलता DMEK समूह में थोड़ी अधिक होती है 2), और सर्जिकल तकनीक का चयन रोगी की व्यक्तिगत आंख की स्थिति, इतिहास और संस्थान के अनुभव के आधार पर किया जाना चाहिए।
निम्नलिखित भविष्य की दिशाएँ ध्यान देने योग्य हैं।