Ceratoplastia Penetrante (PKP)
Taxa de rejeição: cerca de 4,9-28,9% 7)
Principal causa de falha: rejeição (precoce) + falha endotelial (tardia) 3)
Características: Contém tecido doador de espessura total, portanto a maior antigenicidade

O transplante de córnea é um dos transplantes de órgãos com maior taxa de sucesso. Na ceratoplastia penetrante (PKP) primária em olhos de baixo risco, a taxa de sobrevida em 5 anos atinge 95%. Esse alto sucesso é sustentado pelo privilégio imunológico da córnea.
Os fatores que constituem o privilégio imunológico da córnea são os seguintes:
No entanto, em olhos de alto risco com neovascularização corneana, a taxa de falha em 3 anos pode exceder 35%. Mesmo sob privilégio imunológico, a causa mais comum de falha do enxerto é a rejeição imunológica irreversível 1).
“Rejeição do enxerto” refere-se à resposta imune específica do hospedeiro contra a córnea do doador. Falha primária do enxerto é uma condição em que a córnea não se torna transparente dentro de 8 semanas após a cirurgia devido a defeitos no próprio tecido do doador, trauma cirúrgico ou preservação inadequada, e não é imunomediada 3). Ocorre em cerca de 0,1% das PKP.
O diagnóstico de rejeição é feito apenas para enxertos que mantiveram transparência por pelo menos 2 semanas após a cirurgia. Mais da metade dos casos de rejeição ocorre no primeiro ano pós-operatório, com pico entre 6 meses e 1 ano. No entanto, a rejeição também pode ocorrer mais de 20 anos após a cirurgia. A taxa de progressão de rejeição para falha é relatada em cerca de 49%.
O transplante de córnea é o transplante de tecido mais frequentemente realizado globalmente, e em uma pesquisa internacional de 2012, a PKP representava cerca de 70% de todos os transplantes de córnea 1). Nos últimos anos, DSAEK e DMEK para doenças endoteliais se espalharam rapidamente, e DALK para ceratocone e cicatrizes pós-ceratite tornaram-se opções padrão, alterando significativamente a proporção de técnicas cirúrgicas. No entanto, a PKP ainda é essencial para opacidades corneanas extensas e deformidades, e carrega o maior risco de rejeição 1).
Ceratoplastia Penetrante (PKP)
Taxa de rejeição: cerca de 4,9-28,9% 7)
Principal causa de falha: rejeição (precoce) + falha endotelial (tardia) 3)
Características: Contém tecido doador de espessura total, portanto a maior antigenicidade
Ceratoplastia Lamelar Profunda (DALK)
Taxa de rejeição: 1-24% 4)
Vantagem: Elimina o risco de rejeição endotelial
Desafio: Rejeição estromal ainda pode ocorrer 4)
Transplante de Endotélio Corneano (DSAEK)
Taxa de rejeição: média 10% (variação 0-45%)
Taxa de falha primária: Média de 5% (variação de 0 a 29%)
Características: Sem diferença significativa em comparação com PKP, conforme relatos3)
Transplante de Endotélio da Membrana de Descemet (DMEK)
Taxa de rejeição: Média de 1,9% (variação de 0 a 5,9%)7)
Taxa de falha primária: 1,7%
Características: Menor antigenicidade e menor taxa de rejeição3)
O DMEK demonstrou ter risco de rejeição significativamente menor em comparação com PKP e DSAEK em um grande estudo de coorte3). Em uma metanálise comparando UT-DSAEK e DMEK, não houve diferença significativa no risco de rejeição aos 12 meses de pós-operatório2). Em um ensaio clínico randomizado multicêntrico holandês com 54 olhos, a taxa de alcançar 20/25 ou melhor aos 12 meses foi significativamente maior no grupo DMEK do que no grupo DSAEK (66% vs 33%, P=0,02), enquanto não houve diferença significativa na densidade de células endoteliais ou na mudança refrativa11).
Mais da metade dos casos ocorre no primeiro ano após a cirurgia, especialmente entre 6 meses e 1 ano. No entanto, a rejeição pode ocorrer mesmo após um longo período, portanto, se sintomas como vermelhidão, visão turva ou diminuição da acuidade visual aparecerem anos após a cirurgia, o paciente deve consultar imediatamente. Há relatos de rejeição desencadeada por vacinação mais de 20 anos após a cirurgia10).
A taxa de rejeição do PKP varia de 4,9% a 28,9%, enquanto a do DMEK é em média 1,9% (variação de 0 a 5,9%), significativamente menor. Essa diferença se deve principalmente à quantidade de tecido doador transplantado. O PKP transplanta epitélio e estroma contendo células dendríticas, aumentando a antigenicidade. Em contraste, o DMEK transplanta apenas a membrana de Descemet e o endotélio, com baixa antigenicidade e sem necessidade de suturas, reduzindo o risco. No entanto, após a interrupção dos esteroides, a rejeição pode ocorrer em cerca de 6% dos casos de DMEK, portanto, o uso contínuo de esteroides a longo prazo é importante.
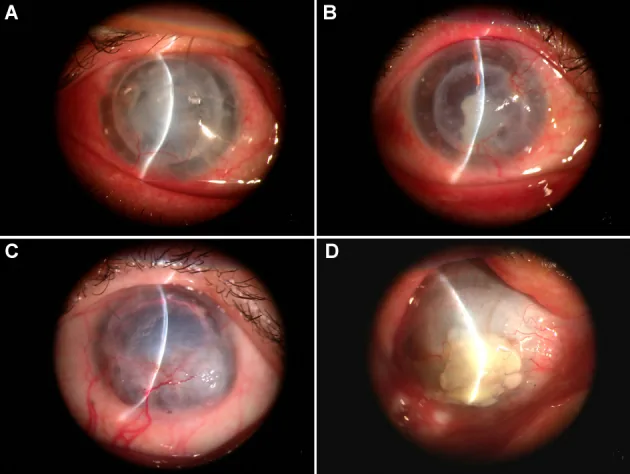
Apresenta visão turva, hiperemia, dor ocular, sensação de corpo estranho e diminuição da acuidade visual. Há picos de incidência aos 3 meses e 1 ano de pós-operatório. Se os sintomas aparecerem, é necessário consultar imediatamente.
Os critérios diagnósticos de rejeição incluem: hiperemia, fotofobia, diminuição da acuidade visual, células na câmara anterior, precipitados ceráticos (PC), linha de rejeição endotelial ou epitelial, infiltrados subepiteliais e edema localizado do enxerto1).
PC localizados no enxerto são característicos, e não há PC na córnea do receptor. A linha de Khodadoust é um precipitado linear na superfície posterior da córnea, indicando a frente de progressão da rejeição endotelial.
A rejeição é classificada em três tipos conforme a camada afetada: epitelial, estromal e endotelial. O tipo endotelial é o que mais impacta o prognóstico do enxerto; o atraso no tratamento leva à falência endotelial irreversível e perda de acuidade visual.
| Tipo de Rejeição | Frequência | Principais Achados |
|---|---|---|
| Epitelial | Cerca de 2% | Linha elevada que se move do limbo (linha de rejeição epitelial) |
| Estromal | — | Edema estromal é o único achado |
| Tipo endotelial | Cerca de 50% | KP • Linha de Khodadoust • Edema |
Rejeição epitelial (epithelial rejection) é rara, representando cerca de 2% de todas as rejeições. Como lesão precursora, observam-se infiltrados subepiteliais redondos de 0,2–0,5 mm logo abaixo da membrana de Bowman. Com a progressão, forma-se uma lesão linear elevada e edematosa (linha de rejeição epitelial). Não afeta significativamente a cicatrização transparente do enxerto, mas pode desencadear rejeição endotelial.
Rejeição estromal (stromal rejection) tem como único achado o edema estromal. Na DALK, podem ser observados infiltrado estromal e neovascularização da interface como rejeição imune estromal 4). É difícil diferenciar do edema corneano por rejeição endotelial em olhos com PKP.
Rejeição endotelial (endothelial rejection) representa cerca de 50% de todas as rejeições e é a mais importante clinicamente. Depósitos corneanos posteriores limitados ao enxerto são um achado importante, e quando formam a linha de Khodadoust, são acompanhados de edema estromal na mesma área. O tipo misto (epitelial + endotelial) é observado em cerca de 30% dos casos.
A linha de Khodadoust é um depósito corneano posterior linear característico da rejeição endotelial. Representa a frente de progressão da rejeição que se move gradualmente pela superfície endotelial do enxerto. Nas áreas por onde a linha passa, as células endoteliais são danificadas, causando edema estromal. Quando a linha de Khodadoust é identificada, deve-se iniciar imediatamente terapia esteroide potente.
| Achado | Rejeição | Endotelite por HSV/VZV | Endotelite por CMV |
|---|---|---|---|
| Distribuição do KP | Limitado ao enxerto | Também adere fora do enxerto | Também adere fora do enxerto |
| Cor do KP | Branco a branco-acinzentado | Castanho | Castanho a branco |
| Achados característicos | Linha de Khodadoust | Triângulo de Arlt | Lesão em moeda |
A rejeição é caracterizada por KP confinado ao enxerto, enquanto a endotelite viral apresenta KP também fora do enxerto, permitindo a diferenciação. Note que os depósitos na face posterior da córnea podem ser derivados do doador durante o transplante, portanto, registrar a distribuição do KP durante o exame de rotina é útil no diagnóstico diferencial.
Casos propensos a rejeição após PKP são chamados de olhos de alto risco, incluindo os seguintes fatores:
No DMEK, a rejeição pode ser desencadeada durante a redução de esteroides. Em um caso, a rejeição ocorreu 15 meses após DMEK ao mudar de betametasona para fluorometolona7). Sinéquia anterior periférica (PAS) também foi relatada como fator de risco para rejeição de DMEK7).
No transplante de órgãos, o benefício da compatibilidade HLA é claro, mas no transplante de córnea, os resultados são inconsistentes1). O Estudo de Acompanhamento de Transplante de Córnea II (CTFS II) realizado no Reino Unido é um grande ensaio clínico prospectivo que examinou o efeito da compatibilidade HLA classe II (HLA-DR) em PKP de alto risco1). Coletou 1133 transplantes de 1998 a 2011, e foram estratificados em grupos de 0, 1 e 2 incompatibilidades HLA-DR sob a condição de incompatibilidade HLA classe I ≤ 2 antígenos1). Métodos baseados em DNA (PCR-SSP/PCR-SSO) foram usados para tipagem tecidual do doador e receptor para evitar erros de métodos sorológicos1).
No CTFS II, não foi encontrada relação clara entre o número de incompatibilidades HLA-DR e a taxa de incidência de rejeição1). Como demonstrado em modelos de roedores, múltiplas vias imunes diferentes estão envolvidas na rejeição do transplante de córnea, e acredita-se que essa redundância da resposta imune explique parcialmente a inconsistência dos resultados dos estudos de compatibilidade HLA1).
Vários casos de rejeição de transplante de córnea após vacinação contra COVID-19 foram relatados. Isso foi observado com vacinas de mRNA (BNT162b2), vacinas de vetor viral (ChAdOx1) e vacinas inativadas (Sinopharm).
Dois casos de rejeição aguda de PKP foram relatados duas semanas após a primeira dose da vacina BNT162b26). Nenhum deles tinha histórico de rejeição anterior e ambos responderam bem a corticosteroides tópicos e sistêmicos6).
Há também um caso de rejeição endotelial em transplante de córnea a laser de femtosegundo duas semanas após a vacinação com ChAdOx18). Observou-se linha de Khodadoust e inflamação na câmara anterior, com recuperação após 5 semanas de tratamento com corticosteroides8).
Dois casos de rejeição após a vacina inativada Sinopharm também foram relatados9). Uma revisão da literatura mostra que pelo menos 20 casos de rejeição relacionada à vacina foram acumulados, e a grande maioria se recuperou com tratamento com corticosteroides9).
Mesmo em PKP com mais de 20 anos de pós-operatório, ocorreu rejeição 10 dias após a vacinação com BNT162b210).
Embora a relação causal não esteja estabelecida, foi levantada a hipótese de que a vacinação pode desencadear rejeição por meio da indução de células apresentadoras de antígeno MHC classe II9).
A rejeição do transplante de córnea após a vacinação contra COVID-19 foi relatada com vacinas de mRNA, vetor e inativadas. Geralmente ocorre 1 a 3 semanas após a vacinação, e a grande maioria responde ao tratamento com corticosteroides. Em meta-análises, a rejeição de transplante de órgãos sólidos devido à vacinação foi descartada, mas para transplante de córnea, os casos ainda estão sendo acumulados. Como a relação causal é incerta, recomenda-se que pacientes com transplante de córnea aumentem a dose de corticosteroides antes da vacinação e procurem atendimento precoce após a vacinação.
Confirme a presença de precipitados ceráticos localizados no enxerto, linha de Khodadoust, edema de córnea e células na câmara anterior. A linha de rejeição epitelial começa perto dos vasos límbicos congestos e se move através da borda do enxerto.
As principais condições que requerem diferenciação da rejeição endotelial são as seguintes.
Na rejeição, os precipitados são localizados dentro do enxerto, e o aumento da pressão intraocular é raro. Na endoteliite por HSV/VZV, os precipitados também aderem fora do enxerto e são acompanhados por aumento agudo da pressão intraocular. Na endoteliite por CMV, os precipitados são em forma de moeda e há aumento crônico e persistente da pressão intraocular. Se a confirmação for difícil, realize PCR do humor aquoso, teste de anticorpos séricos e avalie a resposta à terapia com esteroides de forma abrangente.
O tratamento da rejeição baseia-se no uso de esteroides para reduzir a inflamação.
Leve (tipo epitelial ou parenquimatoso)
Grave (tipo endotelial ou linha de Khodadoust positiva)
Com tratamento precoce, mais de 50% das rejeições agudas se recuperam, enquanto o atraso no tratamento leva à perda irreversível de células endoteliais e falência do enxerto. A educação do paciente sobre os sintomas subjetivos pós-operatórios (vermelhidão, visão turva, dor ocular, fotofobia) e a importância da consulta precoce em caso de alterações é crucial.
O manejo preventivo da rejeição após transplante de córnea utiliza um protocolo de duas etapas baseado na estratificação de risco.
Manejo Pós-Operatório para Olho de Risco Normal
Colírio de esteroide: Lindelon 0,01% (betametasona) 5 vezes/dia → mudar para Flumetron 0,1% (fluorometolona) 2-3 vezes/dia (redução gradual em 6 meses)
Administração sistêmica: Prednisona 20 mg por alguns dias, ou sem administração
CsA: Colírio concomitante, continuar por vários meses
Manejo pós-operatório de olhos de alto risco
Colírio de esteroide: Betametasona 0,1% × 4 vezes/dia → continuar por mais de 1 ano
Esteroide sistêmico: Injeção de Lindelon 0,4% 2 mg 1 vez/dia IV por 3 dias a partir do dia da cirurgia, depois comprimidos de Lindelon 0,5 mg 2 comprimidos divididos em 2 doses, reduzindo gradualmente em 2 semanas
CsA: Cápsulas Neoral 25 mg 3 mg/kg/dia, nível de vale 70-100 ng/mL
Ciclosporina A (CsA) é usada em casos de alto risco, como invasão vascular do estroma corneano em ≥2 quadrantes, casos de retransplante e histórico de rejeição. Na administração sistêmica, o nível de vale é mantido em 70-100 ng/mL, e os efeitos colaterais sistêmicos, incluindo função renal, são monitorados. Continuar por cerca de 6 meses após a cirurgia.
Em um caso de PKP em paciente de 18 anos com rejeição bilateral simultânea, após remissão com pulsoterapia de metilprednisolona IV, devido à resposta ao esteroide, foi trocado para colírio de CsA 1% e mantido com sucesso5). O colírio de CsA 1% permite a redução gradual precoce de esteroides potentes em respondedores a esteroides, sendo útil para a manutenção do enxerto a longo prazo5).
Tacrolimo é usado como medicamento de substituição em casos que desenvolvem rejeição durante o uso de ciclosporina oral. O nível de vale alvo é 8-10 ng/mL até 2 meses após a cirurgia, depois 5-6 ng/mL (Prograf 0,05-0,1 mg/kg/dia). Colírio de tacrolimo 0,03% é relatado como eficaz na prevenção de rejeição do enxerto em transplante de córnea de alto risco.
Suturas frouxas ou rompidas podem desencadear tanto rejeição quanto infecção tardia, portanto devem ser removidas imediatamente quando encontradas. Após a remoção da sutura, a terapia com colírio de esteroide e antibiótico é temporariamente intensificada. Mesmo após a remissão, a continuação de colírio de esteroide a longo prazo pode suprimir a recorrência3).
Ao iniciar com betametasona 0,1%, a fase de manutenção de 4 vezes/dia continua por vários meses a 1 ano, depois muda para esteroide de baixa concentração, como fluorometolona 0,1%, 1-2 vezes/dia para manutenção a longo prazo. Se houver aumento da pressão intraocular, considere a troca para loteprednol ou adição de colírio para glaucoma.
Em caso de aumento da pressão intraocular devido à resposta aos esteroides, considere a troca do acetato de prednisolona para loteprednol, que tem menor impacto na pressão intraocular, ou a combinação com colírio de ciclosporina 1%. O colírio de ciclosporina 1% permite a redução precoce dos esteroides, sendo útil para o controle da pressão intraocular e supressão da rejeição. Colírios para glaucoma também são usados conforme necessário.
A córnea mantém tolerância imunológica fisiológica através do desvio imune associado à câmara anterior (ACAID). No ACAID, as células apresentadoras de antígeno tornam-se tolerogênicas em um ambiente dominado por TGF-β, suprimindo a reação de hipersensibilidade tardia e a produção de anticorpos fixadores de complemento contra antígenos do doador. No entanto, a presença de fatores de risco como neovascularização, inflamação e frouxidão das suturas pode facilmente romper esse privilégio imune.
O mecanismo central da rejeição é a reação de hipersensibilidade tardia, e as principais células efetoras são as células Th1 CD4+. As células Th1 ativadas produzem IFN-γ, que induz células apresentadoras de antígeno de classe II do MHC em toda a espessura da córnea transplantada, progredindo a resposta imune celular8). O envolvimento de mecanismos mediados por anticorpos também tem recebido atenção recentemente, com evidências de que anticorpos anti-HLA podem causar dano endotelial crônico através da ativação do complemento1).
A diferença nas taxas de rejeição entre as técnicas cirúrgicas deve-se principalmente à quantidade de tecido doador transplantado e à sua antigenicidade3).
A sinéquia anterior periférica (PAS) tem sido identificada como fator de risco para rejeição após DMEK. Em modelo de transplante de córnea em camundongos, a rejeição aumentou significativamente no grupo com PAS 7). Acredita-se que o contato direto entre a íris e o endotélio do doador devido à PAS induza a atividade de linfócitos T citotóxicos, promovendo a rejeição 7).
A rejeição ao transplante de córnea é mediada principalmente pela imunidade celular, mas estudos em roedores identificaram múltiplas vias imunológicas distintas que levam à rejeição 1). Acredita-se que essa redundância da resposta imune seja uma das razões para a inconsistência dos resultados dos estudos de correspondência HLA 1). Recentemente, o papel dos anticorpos anti-HLA e da rejeição mediada por anticorpos tem recebido atenção, podendo ajudar a elucidar os mecanismos de falência endotelial tardia 1).
A vacinação contra a COVID-19 desencadeia uma resposta imune sistêmica, induzindo anticorpos neutralizantes contra o SARS-CoV-2, além de respostas de células T CD8+ e Th1 CD4+ específicas ao antígeno 6). Esse aumento da imunidade pode provocar rejeição ao enxerto de córnea por meio de reação cruzada ou ativação imune inespecífica 6). No caso da vacina inativada (Sinopharm), sugere-se que a imunogenicidade do hidróxido de alumínio (adjuvante) seja a principal causa da rejeição 9). No entanto, em nível de meta-análise, não foi confirmado aumento da rejeição após vacinação contra COVID-19 em transplante de órgãos sólidos, e a relação causal no transplante de córnea também não está estabelecida atualmente.
Relatos de casos de rejeição de transplante de córnea associada à vacina COVID-19 têm se acumulado globalmente 9). Uma revisão da literatura reuniu mais de 20 casos, a maioria sendo retransplantes, ocorrendo 1-2 semanas após a vacinação, e a maioria se recupera com tratamento com esteroides 9). A utilidade da administração profilática de esteroides antes da vacinação foi proposta, mas não há ensaios clínicos randomizados, e a decisão deve ser individualizada para cada caso 8)9).
Quanto à eficácia da compatibilidade HLA, o estudo CTFS II a examinou prospectivamente, mas atualmente não há benefício clínico claro da compatibilidade HLA-DR no transplante de córnea 1). No entanto, o papel dos anticorpos anti-HLA e da rejeição mediada por anticorpos está se tornando claro, o que pode contribuir para elucidar o mecanismo de falência endotelial tardia 1).
Na comparação entre UT-DSAEK e DMEK, tanto a metanálise de Sela 2023 2) quanto o ensaio clínico randomizado multicêntrico de Dunker 2020 11) mostraram nenhuma diferença significativa na taxa de rejeição em 12 meses, enquanto o grupo DMEK apresentou melhor acuidade visual corrigida. No entanto, a falência do enxerto foi ligeiramente mais frequente no grupo DMEK 2), e a escolha da técnica deve ser baseada na condição ocular individual, histórico e experiência do centro.
As seguintes direções futuras estão sendo observadas: