Keroplasti Penetrating (PKP)
Tingkat penolakan: sekitar 4,9-28,9% 7)
Penyebab utama kegagalan: penolakan (awal) + kegagalan endotel (akhir) 3)
Karakteristik: Mengandung jaringan donor seluruh ketebalan, sehingga antigenisitas tertinggi

Transplantasi kornea adalah salah satu transplantasi organ dengan tingkat keberhasilan tertinggi. Pada keratoplasti penetrasi (PKP) pertama untuk mata berisiko rendah, tingkat kelangsungan hidup 5 tahun mencapai 95%. Keberhasilan tinggi ini didukung oleh hak istimewa imun kornea.
Faktor-faktor yang membentuk hak istimewa imun kornea adalah sebagai berikut:
Namun, pada mata berisiko tinggi dengan neovaskularisasi kornea, tingkat kegagalan pada 3 tahun dapat melebihi 35%. Bahkan dalam kondisi hak istimewa imun, penyebab paling umum kegagalan cangkok adalah penolakan imunologis ireversibel 1).
“Penolakan cangkok” mengacu pada respons imun spesifik inang terhadap kornea donor. Kegagalan cangkok primer adalah kondisi di mana kornea tidak menjadi jernih dalam 8 minggu pascaoperasi karena cacat pada jaringan donor itu sendiri, trauma bedah, atau penyimpanan yang tidak tepat, dan tidak dimediasi imun 3). Terjadi pada sekitar 0,1% PKP.
Diagnosis penolakan hanya ditegakkan pada cangkok yang telah mempertahankan kejernihan setidaknya 2 minggu setelah operasi. Lebih dari separuh kasus penolakan terjadi dalam tahun pertama pascaoperasi, dengan puncak antara 6 bulan hingga 1 tahun. Namun, penolakan juga dapat terjadi lebih dari 20 tahun setelah operasi. Tingkat perkembangan dari penolakan ke kegagalan dilaporkan sekitar 49%.
Transplantasi kornea adalah transplantasi jaringan yang paling sering dilakukan secara global, dan dalam survei internasional tahun 2012, PKP mencakup sekitar 70% dari seluruh transplantasi kornea 1). Dalam beberapa tahun terakhir, DSAEK dan DMEK untuk penyakit endotel telah menyebar dengan cepat, dan DALK untuk keratokonus serta bekas luka pasca keratitis telah menjadi pilihan standar, sehingga proporsi teknik bedah telah berubah secara signifikan. Namun, PKP masih penting untuk kekeruhan kornea luas dan kelainan bentuk, dan membawa risiko penolakan tertinggi 1).
Keroplasti Penetrating (PKP)
Tingkat penolakan: sekitar 4,9-28,9% 7)
Penyebab utama kegagalan: penolakan (awal) + kegagalan endotel (akhir) 3)
Karakteristik: Mengandung jaringan donor seluruh ketebalan, sehingga antigenisitas tertinggi
Keroplasti Lamelar Dalam (DALK)
Tingkat penolakan: 1-24% 4)
Keuntungan: Menghilangkan risiko penolakan endotel
Tantangan: Penolakan stroma masih dapat terjadi 4)
Transplantasi Endotel Kornea (DSAEK)
Tingkat penolakan: rata-rata 10% (rentang 0-45%)
Tingkat kegagalan primer: Rata-rata 5% (rentang 0-29%)
Karakteristik: Tidak ada perbedaan signifikan dibandingkan dengan PKP menurut laporan3)
Transplantasi Endotel Membran Descemet (DMEK)
Tingkat penolakan: Rata-rata 1,9% (rentang 0-5,9%)7)
Tingkat kegagalan primer: 1,7%
Karakteristik: Antigenisitas terendah dan tingkat penolakan terendah3)
DMEK telah terbukti memiliki risiko penolakan yang jauh lebih rendah dibandingkan PKP dan DSAEK dalam studi kohort besar3). Dalam meta-analisis yang membandingkan UT-DSAEK dan DMEK, tidak ada perbedaan signifikan dalam risiko penolakan pada 12 bulan pasca operasi2). Dalam uji coba acak multisenter di Belanda yang melibatkan 54 mata, tingkat pencapaian 20/25 atau lebih baik pada 12 bulan pasca operasi secara signifikan lebih tinggi pada kelompok DMEK dibandingkan kelompok DSAEK (66% vs 33%, P=0,02), sementara tidak ada perbedaan signifikan dalam kepadatan sel endotel atau perubahan refraksi11).
Lebih dari setengah kasus terjadi dalam tahun pertama setelah operasi, terutama antara 6 bulan hingga 1 tahun. Namun, penolakan dapat terjadi bahkan setelah jangka waktu yang lama, sehingga jika gejala seperti kemerahan, penglihatan kabur, atau penurunan ketajaman penglihatan muncul bertahun-tahun setelah operasi, pasien harus segera berkonsultasi. Ada laporan kasus penolakan yang dipicu oleh vaksinasi lebih dari 20 tahun setelah operasi10).
Tingkat penolakan PKK berkisar antara 4,9% hingga 28,9%, sedangkan DMEK rata-rata 1,9% (rentang 0-5,9%), jauh lebih rendah. Perbedaan ini terutama disebabkan oleh jumlah jaringan donor yang ditransplantasikan. PKP mentransplantasikan epitel dan stroma yang mengandung sel dendritik, sehingga antigenisitasnya tinggi. Sebaliknya, DMEK hanya mentransplantasikan membran Descemet dan endotel, yang memiliki antigenisitas rendah dan tidak memerlukan jahitan, sehingga risikonya berkurang. Namun, setelah penghentian steroid, penolakan dapat terjadi pada sekitar 6% kasus DMEK, sehingga penggunaan steroid jangka panjang penting.
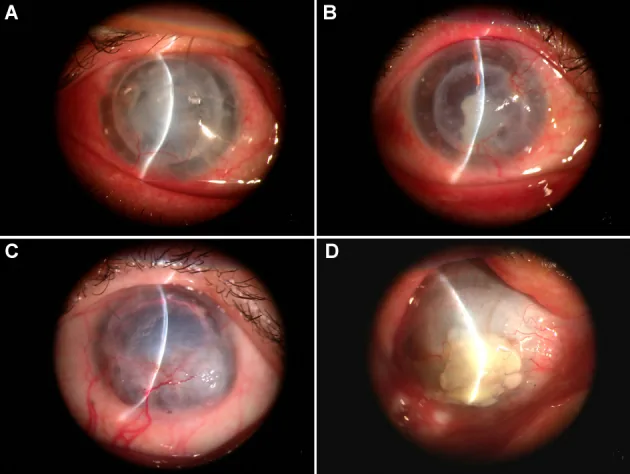
Gejala meliputi penglihatan kabur, mata merah, nyeri mata, sensasi benda asing, dan penurunan ketajaman penglihatan. Puncak kejadian pada 3 bulan dan 1 tahun pasca operasi. Jika gejala muncul, segera periksakan diri.
Kriteria diagnosis rejeksi meliputi: mata merah, fotofobia, penurunan ketajaman penglihatan, sel di bilik mata depan, keratic precipitates (KP), garis rejeksi endotel atau epitel, infiltrat subepitel, dan edema graft lokal1).
KP yang terlokalisasi pada graft bersifat khas, dan tidak ditemukan KP pada kornea resipien. Garis Khodadoust adalah presipitat linier pada permukaan posterior kornea, yang menandakan batas depan rejeksi endotel.
Rejeksi diklasifikasikan menjadi tiga tipe berdasarkan lapisan yang terkena: epitel, stroma, dan endotel. Tipe endotel paling berpengaruh pada prognosis graft; keterlambatan terapi menyebabkan kegagalan endotel ireversibel dan penurunan ketajaman penglihatan.
| Tipe Rejeksi | Frekuensi | Temuan Utama |
|---|---|---|
| Epitel | Sekitar 2% | Garis meninggi yang bergerak dari limbus (epithelial rejection line) |
| Stroma | — | Edema stroma adalah satu-satunya temuan |
| Tipe endotel | Sekitar 50% | KP • Garis Khodadoust • Edema |
Rejeksi epitel (epithelial rejection) jarang terjadi, hanya sekitar 2% dari seluruh rejeksi. Sebagai lesi prekursor, terlihat infiltrat subepitel bulat berdiameter 0,2–0,5 mm tepat di bawah membran Bowman. Saat berkembang, terbentuk lesi linier yang menonjol dan edema (garis rejeksi epitel). Tidak banyak mempengaruhi penyembuhan jernih graft itu sendiri, tetapi dapat menjadi pemicu rejeksi endotel.
Rejeksi stroma (stromal rejection) satu-satunya temuan adalah edema stroma. Pada DALK, dapat ditemukan infiltrasi stroma dan neovaskularisasi antarmuka sebagai rejeksi imun stroma 4). Sulit dibedakan dari edema kornea akibat rejeksi endotel pada mata PKP.
Rejeksi endotel (endothelial rejection) mencakup sekitar 50% dari seluruh rejeksi dan paling penting secara klinis. Endapan belakang kornea yang terbatas di dalam graft merupakan temuan penting, dan jika membentuk garis Khodadoust, disertai edema stroma di area tersebut. Tipe campuran (epitel + endotel) ditemukan pada sekitar 30% kasus.
Garis Khodadoust adalah endapan belakang kornea linier yang khas pada rejeksi endotel. Ini menunjukkan garis depan progresi rejeksi yang bergerak secara bertahap melintasi permukaan endotel graft. Di area yang dilewati garis, sel endotel rusak menyebabkan edema stroma. Jika ditemukan garis Khodadoust, terapi steroid kuat harus segera dimulai.
| Temuan | Rejeksi | Endothelitis HSV/VZV | Endothelitis CMV |
|---|---|---|---|
| Distribusi KP | Terbatas di dalam graft | Juga menempel di luar graft | Juga menempel di luar graft |
| Warna KP | Putih hingga abu-abu keputihan | Coklat | Coklat hingga putih |
| Temuan khas | Garis Khodadoust | Segitiga Arlt | Coin lesion |
Reaksi penolakan ditandai dengan KP yang terbatas pada cangkok, sedangkan endotelitis virus menunjukkan KP di luar cangkok, sehingga dapat dibedakan. Perlu dicatat bahwa endapan di permukaan belakang kornea dapat berasal dari donor saat transplantasi kornea, sehingga mencatat distribusi KP selama pemeriksaan rutin berguna dalam diagnosis banding.
Kasus yang rentan mengalami reaksi penolakan pada PKP disebut mata berisiko tinggi, dengan faktor-faktor berikut:
Pada DMEK, penolakan dapat dipicu saat pengurangan steroid. Pada satu kasus, penolakan terjadi 15 bulan setelah DMEK saat beralih dari betametason ke fluorometolon7). Perlekatan iris anterior perifer (PAS) juga dilaporkan sebagai faktor risiko penolakan DMEK7).
Pada transplantasi organ, manfaat pencocokan HLA jelas, tetapi pada transplantasi kornea, hasilnya tidak konsisten1). Studi Tindak Lanjut Transplantasi Kornea II (CTFS II) yang dilakukan di Inggris adalah uji klinis prospektif besar yang meneliti pengaruh pencocokan HLA kelas II (HLA-DR) pada PKP berisiko tinggi1). Mengumpulkan 1133 transplantasi dari tahun 1998 hingga 2011, dan dikelompokkan menjadi 0, 1, dan 2 ketidakcocokan HLA-DR dengan syarat ketidakcocokan HLA kelas I ≤ 2 antigen1). Metode berbasis DNA (PCR-SSP/PCR-SSO) digunakan untuk pengetikan jaringan donor dan penerima untuk menghindari kesalahan metode serologis1).
Pada CTFS II, tidak ditemukan hubungan yang jelas antara jumlah ketidakcocokan HLA-DR dan angka kejadian penolakan1). Seperti yang ditunjukkan pada model hewan pengerat, beberapa jalur imun yang berbeda terlibat dalam penolakan transplantasi kornea, dan redundansi respons imun ini dianggap sebagai salah satu penjelasan untuk ketidakkonsistenan hasil studi pencocokan HLA1).
Beberapa kasus penolakan cangkok kornea setelah vaksinasi COVID-19 telah dilaporkan. Hal ini diamati pada vaksin mRNA (BNT162b2), vaksin vektor virus (ChAdOx1), dan vaksin yang tidak aktif (Sinopharm).
Dua kasus penolakan akut PKP dilaporkan dua minggu setelah dosis pertama vaksin BNT162b26). Keduanya tidak memiliki riwayat penolakan sebelumnya dan merespons dengan baik terhadap steroid topikal dan sistemik6).
Ada juga kasus penolakan endotel pada transplantasi kornea femtosecond laser dua minggu setelah vaksinasi ChAdOx18). Terdapat garis Khodadoust dan peradangan bilik mata depan, dan pulih setelah 5 minggu terapi steroid8).
Dua kasus penolakan setelah vaksin Sinopharm yang tidak aktif juga dilaporkan9). Tinjauan literatur menunjukkan setidaknya 20 kasus penolakan terkait vaksin telah terkumpul, dan sebagian besar pulih dengan terapi steroid9).
Bahkan pada PKP yang telah lebih dari 20 tahun pasca operasi, terjadi penolakan 10 hari setelah vaksinasi BNT162b210).
Meskipun hubungan kausal belum pasti, telah diajukan hipotesis bahwa vaksinasi dapat memicu penolakan melalui induksi sel penyaji antigen MHC kelas II9).
Penolakan cangkok kornea setelah vaksinasi COVID-19 telah dilaporkan pada vaksin mRNA, vektor, dan yang tidak aktif. Sering terjadi 1-3 minggu setelah vaksinasi, dan sebagian besar merespons terapi steroid. Meta-analisis menolak penolakan transplantasi organ padat akibat vaksinasi, tetapi untuk transplantasi kornea, kasus masih terus dikumpulkan. Karena hubungan kausal belum pasti, pasien transplantasi kornea disarankan untuk meningkatkan dosis steroid sebelum vaksinasi dan melakukan kunjungan dini setelah vaksinasi.
Konfirmasi adanya keratic precipitate lokal pada cangkok, garis Khodadoust, edema kornea, dan sel di bilik mata depan. Garis penolakan epitel dimulai di dekat pembuluh limbus yang mengalami kongesti dan bergerak melintasi batas cangkok.
Kondisi utama yang perlu dibedakan dari penolakan endotel adalah sebagai berikut.
Pada penolakan, presipitat terlokalisasi di dalam graft, dan peningkatan tekanan intraokular jarang terjadi. Pada endothelitis HSV/VZV, presipitat juga melekat di luar graft dan disertai peningkatan tekanan intraokular akut. Pada endothelitis CMV, presipitat seperti koin dan peningkatan tekanan intraokular kronis persisten. Jika sulit dipastikan, lakukan PCR aqueous humor, tes antibodi serum, dan evaluasi respons terhadap terapi steroid secara komprehensif.
Pengobatan penolakan didasarkan pada penggunaan steroid untuk mengurangi peradangan.
Ringan (tipe epitelial atau parenkim)
Berat (tipe endotelial atau garis Khodadoust positif)
Dengan pengobatan dini, lebih dari 50% penolakan akut dapat pulih, sementara keterlambatan pengobatan menyebabkan kehilangan sel endotel ireversibel dan kegagalan cangkok. Edukasi pasien tentang gejala subjektif pasca operasi (kemerahan, penglihatan kabur, nyeri mata, fotofobia) dan pentingnya kunjungan dini jika terjadi perubahan sangat penting.
Manajemen pencegahan penolakan setelah transplantasi kornea menggunakan protokol dua tahap berdasarkan stratifikasi risiko.
Manajemen Pasca Operasi untuk Mata Risiko Normal
Tetes steroid: Tetes Lindelon 0,01% (betametason) 5 kali sehari → beralih ke tetes Flumetron 0,1% (fluorometolon) 2-3 kali sehari (tapering selama 6 bulan)
Pemberian sistemik: Prednison 20 mg selama beberapa hari, atau tanpa pemberian
CsA: Tetes mata tambahan, dilanjutkan beberapa bulan
Manajemen pasca operasi pada mata berisiko tinggi
Tetes steroid: Betametason 0,1% × 4 kali/hari → dilanjutkan lebih dari 1 tahun
Steroid sistemik: Injeksi Lindelon 0,4% 2 mg sekali sehari intravena selama 3 hari mulai hari operasi, kemudian tablet Lindelon 0,5 mg 2 tablet dibagi 2 dosis diturunkan bertahap selama 2 minggu
CsA: Kapsul Neoral 25 mg 3 mg/kg/hari, kadar trough 70-100 ng/mL
Siklosporin A (CsA) digunakan pada kasus berisiko tinggi seperti invasi vaskular stroma kornea ≥2 kuadran, kasus transplantasi ulang, dan riwayat reaksi penolakan. Saat pemberian sistemik, kadar trough dipertahankan pada 70-100 ng/mL, dan efek samping sistemik termasuk fungsi ginjal dipantau. Dilanjutkan sekitar 6 bulan setelah operasi.
Pada kasus PKP usia 18 tahun dengan penolakan bilateral simultan, setelah remisi dengan metilprednisolon IV, karena respons steroid, dialihkan ke tetes CsA 1% dan berhasil dipertahankan5). Tetes CsA 1% memungkinkan tapering awal steroid kuat pada responden steroid, dan berguna untuk mempertahankan graft jangka panjang5).
Takrolimus digunakan sebagai obat pengganti pada kasus yang mengalami penolakan saat mengonsumsi siklosporin oral. Kadar trough target 8-10 ng/mL hingga 2 bulan pasca operasi, kemudian 5-6 ng/mL setelahnya (Prograf 0,05-0,1 mg/kg/hari). Tetes takrolimus 0,03% dilaporkan efektif mencegah penolakan graft pada transplantasi kornea berisiko tinggi.
Jahitan yang longgar atau putus dapat memicu baik penolakan maupun infeksi lanjut, sehingga harus segera dilepas saat ditemukan. Setelah pelepasan jahitan, terapi tetes steroid dan antibiotik ditingkatkan sementara. Bahkan setelah remisi, tetes steroid jangka panjang diharapkan dapat menekan kekambuhan3).
Jika dimulai dengan betametason 0,1%, fase maintenance 4 kali sehari dilanjutkan selama beberapa bulan hingga 1 tahun, kemudian beralih ke steroid konsentrasi rendah seperti fluorometolon 0,1% 1-2 kali sehari untuk maintenance jangka panjang. Jika terjadi peningkatan tekanan intraokular, pertimbangkan penggantian ke loteprednol atau penambahan tetes glaukoma.
Jika terjadi peningkatan tekanan intraokular akibat respons steroid, pertimbangkan penggantian dari prednisolon asetat ke loteprednol yang lebih sedikit memengaruhi tekanan intraokular, atau kombinasikan dengan tetes siklosporin 1%. Tetes siklosporin 1% memungkinkan pengurangan steroid lebih awal, berguna untuk mengelola tekanan intraokular dan menekan penolakan. Tetes glaukoma juga diberikan sesuai kebutuhan.
Kornea mempertahankan toleransi imun fisiologis melalui deviasi imun terkait bilik mata depan (ACAID). Dalam ACAID, sel penyaji antigen menjadi tolerogenik dalam lingkungan yang didominasi TGF-β, menekan reaksi hipersensitivitas tipe lambat dan produksi antibodi pengikat komplemen terhadap antigen donor. Namun, adanya faktor risiko seperti neovaskularisasi, inflamasi, dan longgarnya jahitan dapat dengan mudah mengganggu privilese imun ini.
Mekanisme sentral penolakan adalah reaksi hipersensitivitas tipe lambat, dengan sel efektor utama sel Th1 CD4+. Sel Th1 yang teraktivasi memproduksi IFN-γ, yang menginduksi sel penyaji antigen MHC kelas II di seluruh lapisan kornea cangkok, sehingga respons imun seluler berlangsung8). Peran mekanisme yang dimediasi antibodi juga mendapat perhatian akhir-akhir ini, dengan bukti bahwa antibodi anti-HLA dapat menyebabkan kerusakan endotel kronis melalui aktivasi komplemen1).
Perbedaan angka penolakan antar teknik operasi terutama berasal dari perbedaan jumlah jaringan donor yang ditransplantasikan dan antigenisitasnya3).
Perlekatan iris anterior perifer (PAS) telah diidentifikasi sebagai faktor risiko penolakan setelah DMEK. Pada model transplantasi kornea tikus, penolakan meningkat secara signifikan pada kelompok dengan PAS 7). Kontak langsung antara iris dan endotel donor akibat PAS diduga menginduksi aktivitas limfosit T sitotoksik dan mempercepat penolakan 7).
Penolakan transplantasi kornea terutama dimediasi oleh imunitas seluler, namun penelitian pada hewan pengerat telah mengidentifikasi beberapa jalur imun berbeda yang mengarah pada penolakan 1). Redundansi respons imun ini dianggap sebagai salah satu penyebab inkonsistensi hasil studi pencocokan HLA 1). Akhir-akhir ini, peran antibodi anti-HLA dan penolakan yang dimediasi antibodi juga menjadi perhatian, yang berpotensi menjelaskan mekanisme kegagalan endotel lanjut 1).
Vaksinasi COVID-19 memicu respons imun sistemik, menginduksi antibodi netralisasi SARS-CoV-2 serta respons sel T CD8+ dan Th1 CD4+ spesifik antigen 6). Peningkatan imunitas ini dapat memicu penolakan terhadap kornea transplantasi melalui reaksi silang atau aktivasi imun nonspesifik 6). Pada vaksin yang tidak aktif (Sinopharm), imunogenisitas aluminium hidroksida sebagai adjuvan diduga menjadi penyebab utama penolakan 9). Namun, pada tingkat meta-analisis, peningkatan penolakan setelah vaksinasi COVID-19 pada transplantasi organ padat belum dikonfirmasi, dan hubungan kausal pada transplantasi kornea juga belum ditetapkan saat ini.
Laporan kasus penolakan transplantasi kornea terkait vaksin COVID-19 telah terakumulasi secara global 9). Tinjauan literatur mengumpulkan lebih dari 20 kasus, sebagian besar merupakan kasus transplantasi ulang, terjadi dalam 1-2 minggu setelah vaksinasi, dan sebagian besar pulih dengan terapi steroid 9). Manfaat pemberian steroid profilaksis sebelum vaksinasi telah diusulkan, tetapi tidak ada uji coba acak terkontrol, dan keputusan harus dibuat secara individual untuk setiap kasus 8)9).
Mengenai efektivitas pencocokan HLA, uji coba CTFS II telah menelitinya secara prospektif, tetapi saat ini belum ada manfaat klinis yang jelas dari pencocokan HLA-DR dalam transplantasi kornea 1). Namun, peran antibodi anti-HLA dan penolakan yang dimediasi antibodi semakin jelas, yang mungkin berkontribusi pada pemahaman mekanisme kegagalan endotel lanjut 1).
Dalam perbandingan UT-DSAEK dan DMEK, meta-analisis Sela 2023 2) dan uji coba acak multisenter Dunker 2020 11) menunjukkan tidak ada perbedaan signifikan dalam tingkat penolakan 12 bulan, sementara kelompok DMEK menunjukkan ketajaman visual terkoreksi yang lebih baik. Namun, kegagalan graft sedikit lebih sering pada kelompok DMEK 2), dan pemilihan teknik harus didasarkan pada kondisi mata individu, riwayat, dan pengalaman pusat.
Arah masa depan berikut ini menarik perhatian: