Penetran Keratoplasti (PKP)
Red oranı: Yaklaşık %4,9–28,97)
Başarısızlığın ana nedeni: Red (erken) + endotel yetmezliği (geç)3)
Özellik: Tüm katman donör dokusunu içerdiğinden en yüksek antijeniteye sahiptir

Kornea nakli en başarılı organ nakillerinden biridir. Düşük riskli gözlerde ilk tam kat kornea naklinde (PKP) 5 yıllık sağkalım oranı %95’e ulaşır. Bu yüksek başarı, korneanın immün ayrıcalığı sayesindedir.
Korneanın immün ayrıcalığını oluşturan faktörler şunlardır:
Ancak kornea neovaskülarizasyonu olan yüksek riskli gözlerde 3 yılda başarısızlık oranı %35’i aşabilir. Bağışıklık ayrıcalığı altında bile greft başarısızlığının en yaygın nedeni geri dönüşümsüz immünolojik reddir1).
«Greft reddi», donör korneaya karşı konakçının spesifik immün yanıtını ifade eder. Primer greft yetmezliği (primary graft failure), donör dokusunun kendisindeki kusur, cerrahi travma veya uygunsuz saklama nedeniyle ameliyattan sonraki 8 hafta içinde saydamlaşmama durumudur ve immün aracılı değildir3). PKP’lerin yaklaşık %0,1’inde görülür.
Red tanısı, yalnızca ameliyattan en az 2 hafta sonra saydamlığını koruyan greftler için konur. Olguların yarısından fazlası ameliyattan sonraki ilk yıl içinde yoğunlaşır ve özellikle ameliyattan 6 ay ile 1 yıl arasında bir tepe noktası vardır. Ancak ameliyattan 20 yıldan fazla süre sonra da ortaya çıkabilir. Redden başarısızlığa ilerleme oranı yaklaşık %49 olarak bildirilmiştir.
Kornea nakli, dünya çapında en sık yapılan doku naklidir ve 2012 yılındaki uluslararası bir araştırmada PKP, tüm kornea nakillerinin yaklaşık %70’ini oluşturuyordu1). Son yıllarda endotel hastalıkları için DSAEK ve DMEK hızla yaygınlaşmış, keratokonus ve keratit sonrası skarlar için DALK standart bir seçenek haline gelmiştir, bu nedenle cerrahi yöntemlerin oranı büyük ölçüde değişmiştir. Bununla birlikte PKP, geniş kornea opasiteleri ve anomalileri için hala vazgeçilmezdir ve en yüksek red riskini taşıyan cerrahidir1).
Penetran Keratoplasti (PKP)
Red oranı: Yaklaşık %4,9–28,97)
Başarısızlığın ana nedeni: Red (erken) + endotel yetmezliği (geç)3)
Özellik: Tüm katman donör dokusunu içerdiğinden en yüksek antijeniteye sahiptir
Derin Lameller Keratoplasti (DALK)
Red oranı: %1–244)
Avantaj: Endotel reddi riskini ortadan kaldırır
Zorluk: Stromal red meydana gelebilir4)
Endotel Keratoplastisi (DSAEK)
Red oranı: Ortalama %10 (aralık %0–45)
Primer yetmezlik oranı: Ortalama %5 (aralık %0-29)
Özellikler: PKP ile karşılaştırıldığında anlamlı fark olmadığı bildirilmiştir3)
Descemet Membran Endotelyal Keratoplasti (DMEK)
Reddetme oranı: Ortalama %1.9 (aralık %0-5.9)7)
Primer yetmezlik oranı: %1.7
Özellikler: En düşük antijenite ve en düşük reddetme oranı3)
Büyük kohort çalışmaları, DMEK’te reddetme riskinin PKP ve DSAEK’e göre anlamlı derecede daha düşük olduğunu göstermiştir3). UT-DSAEK ve DMEK karşılaştırmalı meta-analizinde, postoperatif 12. ayda reddetme riskinde anlamlı fark bulunmamıştır2). 54 göz üzerinde yapılan Hollanda çok merkezli randomize kontrollü çalışmada, DMEK grubunda postoperatif 12. ayda 20/25 veya daha iyi görme başarı oranı DSAEK grubuna göre anlamlı derecede yüksekti (%66 vs %33, P=0.02), ancak endotel hücre yoğunluğu veya refraktif değişikliklerde anlamlı fark yoktu11).
Vakaların yarısından fazlası ameliyattan sonraki ilk yıl içinde, özellikle 6. ay ile 1. yıl arasında ortaya çıkar. Ancak reddetme reaksiyonu uzun süre sonra da gelişebileceğinden, ameliyattan yıllar sonra kızarıklık, bulanık görme veya görme azalması gibi belirtiler ortaya çıkarsa derhal doktora başvurulmalıdır. Ameliyattan 20 yıldan fazla süre sonra aşılamayı tetikleyen reddetme vakaları bildirilmiştir10).
PKP’de reddetme oranı yaklaşık %4.9-28.9 iken, DMEK’te ortalama %1.9 (aralık %0-5.9) ile önemli ölçüde daha düşüktür. Bu fark esas olarak nakledilen donör doku miktarındaki farktan kaynaklanır. PKP’de dendritik hücreler içeren epitel ve stroma da nakledildiği için antijenite daha yüksektir. Buna karşılık DMEK’te sadece Descemet membranı ve endotel nakledilir, antijenite düşüktür ve sütür gerekmez, bu nedenle risk azalır. Bununla birlikte, steroidlerin kesilmesinden sonra DMEK’te de yaklaşık %6 oranında reddetme bildirilmiştir, bu nedenle uzun süreli steroid kullanımı önemlidir.
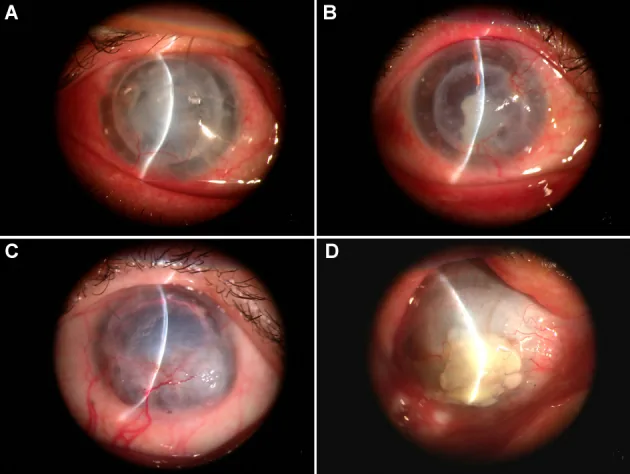
Bulanık görme, kızarıklık, göz ağrısı, yabancı cisim hissi ve görme azalması görülür. Semptomların pik yaptığı dönemler ameliyattan sonra 3. ay ve 1. yıldır. Semptomlar ortaya çıktığında acilen doktora başvurulmalıdır.
Reddetme reaksiyonu tanı kriterleri arasında kızarıklık, fotofobi, görme azalması, ön kamarada hücre, kornea arka yüzeyinde çökeltiler (KP), endotel veya epitel red çizgisi, subepitelyal infiltratlar ve lokalize greft ödemi bulunur1).
Greftle sınırlı KP karakteristiktir ve alıcı korneasında KP görülmez. Khodadoust çizgisi, lineer kornea arka yüzey çökeltisi olup endotel reddinin ilerleme cephesini gösterir.
Reddetme reaksiyonu, etkilenen tabakaya göre epitel, stromal ve endotel olmak üzere üç tipe ayrılır. Greft prognozunu en çok etkileyen endotel tipidir ve tedavide gecikme geri dönüşümsüz endotel yetmezliği ve görme kaybına yol açar.
| Reddetme Tipi | Sıklık | Başlıca Bulgular |
|---|---|---|
| Epitel | Yaklaşık %2 | Limbustan ilerleyen kabarık çizgi (epitel red çizgisi) |
| Stromal | — | Tek bulgu stromal ödemdir |
| Endotelyal tip | Yaklaşık %50 | KP, Khodadoust çizgisi, ödem |
Epitelyal red (epithelial rejection), tüm red vakalarının yaklaşık %2’sini oluşturarak nadirdir. Öncü lezyon olarak Bowman membranının hemen altında 0.2-0.5 mm çapında yuvarlak subepitelyal infiltratlar gözlenir. İlerledikçe ödemli, kabarık bir lineer lezyon (epitelyal red çizgisi) oluşturur. Greftin saydam iyileşmesini kendi başına çok az etkiler, ancak endotelyal red için tetikleyici olabilir.
Stromal red (stromal rejection), tek bulgu olarak stromal ödem ile karakterizedir. DALK’da, stromal immün red olarak stromal infiltrasyon ve arayüz neovaskülarizasyonu görülebilir4). PKP gözlerinde endotelyal red bağlı kornea ödeminden ayırt edilmesi zordur.
Endotelyal red (endothelial rejection), tüm red vakalarının yaklaşık %50’sini oluşturur ve klinik olarak en önemlisidir. Greft içinde sınırlı kornea arka yüzey birikintileri önemli bir bulgudur ve Khodadoust çizgisi oluştuğunda aynı bölgede stromal ödem eşlik eder. Karışık tip (epitelyal + endotelyal vb.) yaklaşık %30’unda görülür.
Khodadoust çizgisi, endotelyal redde karakteristik lineer kornea arka yüzey birikintisidir. Greft endotel yüzeyinde ilerleyici olarak hareket eden reddin ilerleme cephesini gösterir; çizginin geçtiği alanlarda endotel hücreleri hasar görür ve aynı bölgede stromal ödem oluşur. Khodadoust çizgisi görüldüğünde derhal güçlü steroid tedavisi başlatılmalıdır.
| Bulgular | Red | HSV/VZV endoteliti | CMV endoteliti |
|---|---|---|---|
| KP dağılımı | Greft içinde sınırlı | Greft dışında da | Greft dışında da |
| KP rengi | Beyaz ila grimsi beyaz | Kahverengi | Kahverengi ila beyaz |
| Karakteristik bulgular | Khodadoust çizgisi | Arlt üçgeni | Coin lezyonu |
Red reaksiyonunun en önemli özelliği, greftle sınırlı KP’dir; viral endotelitte ise greft dışında da KP görülür ve bu ayırt edici bir özelliktir. Ayrıca, kornea arka yüzey birikintileri kornea nakli sırasında donör kaynaklı olarak da gelebileceğinden, günlük muayenelerde KP dağılımının kaydedilmesi ayırıcı tanıda faydalıdır.
PKP’de red reaksiyonuna yatkın olgular yüksek riskli gözler olarak adlandırılır ve aşağıdaki faktörler sayılabilir:
DMEK’te steroid azaltımı red reaksiyonunu tetikleyebilir. Bir vakada DMEK’ten 15 ay sonra betametazondan florometolona geçiş sırasında red reaksiyonu gelişmiştir7). Periferik iris ön yapışıklığı (PAS) da DMEK reddi için risk faktörü olarak bildirilmiştir7).
Organ naklinde HLA uyumunun yararı açık olmakla birlikte, kornea naklinde sonuçlar tutarlı değildir1). Birleşik Krallık’ta yürütülen Kornea Nakli Takip Çalışması II (CTFS II), yüksek riskli PKP’de HLA sınıf II (HLA-DR) uyumunun etkisini prospektif olarak inceleyen büyük bir klinik çalışmadır1). 1998’den 2011’e kadar 1133 nakil toplanmış ve HLA sınıf I uyumsuzluğu ≤2 antijen koşulu altında, hastalar 0, 1 ve 2 HLA-DR uyumsuzluğu gruplarına ayrılmıştır1). Donör ve alıcı doku tiplendirmesinde serolojik yöntemlerin hatalarından kaçınmak için DNA tabanlı yöntemler (PCR-SSP/PCR-SSO) kullanılmıştır1).
CTFS II’de HLA-DR uyumsuzluğu sayısı ile red reaksiyonu insidansı arasında net bir ilişki bulunmamıştır1). Kemirgen modellerinde gösterildiği gibi, kornea nakli reddinde birden fazla farklı immün yolak rol oynar ve bu bağışıklık yanıtının fazlalığı, HLA uyum çalışmalarının tutarsız sonuçlarını açıklayan nedenlerden biri olarak düşünülmektedir1).
COVID-19 aşısı sonrası kornea nakli red reaksiyonu birden çok kez rapor edilmiştir. mRNA aşısı (BNT162b2), viral vektör aşısı (ChAdOx1) ve inaktif aşı (Sinopharm) ile de görülmektedir.
BNT162b2 aşısının ilk dozundan 2 hafta sonra akut PKP red reaksiyonu gösteren 2 vaka rapor edilmiştir6). Her ikisinde de önceki red öyküsü yoktu ve lokal/sistemik steroide iyi yanıt verdiler6).
ChAdOx1 aşısından 2 hafta sonra femtosaniye lazer kornea naklinde endotelyal red reaksiyonu olan bir vaka da vardır8). Khodadoust çizgisi ve ön kamara inflamasyonu görülmüş, steroid tedavisi ile 5 hafta sonra düzelmiştir8).
Sinopharm inaktif aşısı sonrası red reaksiyonu da 2 vakada rapor edilmiştir9). Literatür taramasında en az 20 vaka aşı ilişkili red reaksiyonu birikmiştir ve çoğu steroid tedavisi ile düzelmiştir9).
Ameliyattan 20 yıldan fazla süre geçmiş PKP’de bile BNT162b2 aşısından 10 gün sonra red reaksiyonu gelişen bir vaka vardır10).
Nedensellik ilişkisi kesinleşmemiş olmakla birlikte, aşılamanın MHC sınıf II antijen sunan hücrelerin indüksiyonu yoluyla red reaksiyonunu tetikleyebileceği hipotezi öne sürülmüştür9).
COVID-19 aşısı sonrası kornea nakli red reaksiyonu mRNA, vektör ve inaktif aşıların tümünde rapor edilmiştir. Genellikle aşıdan 1-3 hafta sonra başlar ve çoğu steroid tedavisine yanıt verir. Meta-analizler katı organ naklinde aşıya bağlı red reaksiyonunu reddetmiştir, ancak kornea naklinde vaka birikimi devam etmektedir. Nedensellik kesinleşmediğinden, kornea nakli hastalarına aşı öncesi steroid doz artışı ve aşı sonrası erken başvuru önerilir.
Greft sınırlı KP, Khodadoust çizgisi, kornea ödemi ve ön kamara hücreleri doğrulanır. Epitelyal red çizgisi hiperemik limbal damarların yakınından başlayarak greft sınırını aşar.
Endotelyal redden ayırt edilmesi gereken başlıca durumlar şunlardır:
Redde KP greft içinde sınırlıdır ve göz içi basınç yüksekliği nadirdir. HSV/VZV endotelitinde KP greft dışında da görülür ve akut göz içi basınç yüksekliği eşlik eder. CMV endotelitinde coin lezyon benzeri KP ve kronik kalıcı göz içi basınç yüksekliği karakteristiktir. Kesin tanı zorsa, ön kamara sıvısı PCR, serum antikor testi ve steroide tedavi yanıtı birlikte değerlendirilir.
Reddetme reaksiyonunun tedavisi, steroidlerle iltihabın azaltılmasına dayanır.
Hafif (epitelyal/parankimal)
Şiddetli (endotelyal/Khodadoust çizgisi pozitif)
Akut reddetme reaksiyonu erken tedavi ile %50’den fazla oranda düzelirken, tedaviye geç başlanması geri dönüşümsüz endotel hücre kaybına ve greft yetmezliğine yol açar. Hasta eğitimi olarak, postoperatif semptomların (kızarıklık, bulanık görme, göz ağrısı, fotofobi) farkında olunması ve değişiklik durumunda erken başvurunun önemi vurgulanmalıdır.
Kornea nakli sonrası reddetme reaksiyonu profilaksisi, risk sınıflamasına göre iki aşamalı bir protokol ile yapılır.
Normal Riskli Gözlerde Postoperatif Yönetim
Steroid göz damlası: Linderon göz damlası %0.01 (betametazon) günde 5 kez → Flumetron göz damlası %0.1 (florometolon) günde 2-3 keze geçiş (6 ayda kademeli azaltma)
Sistemik uygulama: Prednizon 20 mg birkaç gün süreyle veya uygulama yok
CsA: Göz damlası eşzamanlı, birkaç ay devam
Yüksek riskli gözlerde postoperatif yönetim
Steroid göz damlası: Betametazon %0.1 × 4 kez/gün → 1 yıldan uzun süre devam
Sistemik steroid: Linderon enjeksiyon %0.4 2 mg günde 1 kez intravenöz infüzyon ameliyat gününden itibaren 3 gün, ardından Linderon tablet 0.5 mg 2 tablet/gün 2 haftada kademeli azaltma
CsA: Neoral kapsül 25 mg 3 mg/kg/gün, çukur seviye 70-100 ng/mL
Siklosporin A (CsA), iki veya daha fazla kadranda korneal stromal vasküler invazyon, yeniden nakil, red öyküsü gibi yüksek riskli vakalarda kullanılır. Sistemik uygulamada çukur seviye 70-100 ng/mL’de tutulur ve böbrek fonksiyonu dahil sistemik yan etkiler izlenir. Ameliyattan sonra yaklaşık 6 ay devam edilir.
18 yaşında bilateral eşzamanlı red gösteren bir PKP vakasında, IV metilprednizolon puls ile remisyondan sonra steroid yanıtı nedeniyle CsA %1 göz damlasına geçilmiş ve başarıyla sürdürülmüştür5). CsA %1 göz damlası, steroid yanıtlılarda potent steroidlerin erken azaltılmasını sağlar ve uzun dönem greft korunmasında faydalıdır5).
Takrolimus, siklosporin oral kullanımı sırasında red gelişen vakalarda geçiş ilacı olarak kullanılır. Çukur seviye postoperatif 2 aya kadar 8-10 ng/mL, sonrasında 5-6 ng/mL hedeflenir (Prograf 0.05-0.1 mg/kg/gün). %0.03 takrolimus göz damlasının yüksek riskli kornea naklinde red önlemede etkili olduğu bildirilmiştir.
Sütürlerin gevşemesi veya kırılması hem red hem de geç enfeksiyona neden olabileceğinden, tespit edildiğinde hemen alınmalıdır. Sütür alındıktan sonra steroid ve antibiyotik göz damlası tedavisi geçici olarak yoğunlaştırılır. Remisyondan sonra steroid göz damlasının uzun süreli devamı nüksü önleyebilir3).
Betametazon %0.1 ile başlandığında, önce günde 4 kez idame fazı birkaç ay-1 yıl sürdürülür, ardından florometolon %0.1 gibi düşük konsantrasyonlu steroide geçilerek günde 1-2 kez uzun süreli idame yapılır. Göz içi basıncı yükselirse loteprednole geçiş veya glokom damlalarının eklenmesi düşünülür.
Steroid yanıtına bağlı göz içi basıncı yükselmesi durumunda, prednizolon asetattan göz içi basıncına daha az etkili olan loteprednole geçiş veya %1 CsA damla ile kombinasyon düşünülür. %1 CsA damla, steroidin erken azaltılmasına olanak tanır ve göz içi basıncı yönetimi ile red baskılanmasının dengelenmesinde faydalıdır. Gerektiğinde glokom damlaları da eklenir.
Kornea, ön kamara ile ilişkili bağışıklık sapması (ACAID) yoluyla fizyolojik immün toleransı korur. ACAID’de, TGF-β baskın ortamda antijen sunan hücreler tolerojenik hale gelir ve donör antijenlerine karşı gecikmiş tip aşırı duyarlılık reaksiyonu ve kompleman bağlayıcı antikor üretimi baskılanır. Ancak vaskülarizasyon, inflamasyon ve sütür gevşemesi gibi yüksek risk faktörleri varlığında bu bağışıklık ayrıcalığı kolayca bozulur.
Reddin temel mekanizması gecikmiş tip aşırı duyarlılık reaksiyonudur ve ana efektör hücreler CD4+ Th1 hücreleridir. Aktive Th1 hücreleri IFN-γ üreterek greft korneasının tüm katmanlarında MHC sınıf II antijen sunan hücrelerin indüklenmesine ve hücresel immün yanıtın ilerlemesine neden olur8). Antikor aracılı mekanizmaların rolü de son yıllarda dikkat çekmektedir; anti-HLA antikorlarının kompleman aktivasyonu yoluyla kronik endotel hasarına yol açabileceği öne sürülmüştür1).
Cerrahi yöntemler arasındaki red oranı farkı, esas olarak nakledilen donör dokusunun miktarı ve antijenitesindeki farklılıktan kaynaklanır3).
DMEK sonrası red reaksiyonu için risk faktörü olarak periferik iris ön yapışıklığı (PAS) dikkat çekmektedir. Fare kornea nakli modelinde, PAS’ı olan grupta red reaksiyonu anlamlı derecede artmıştır7). PAS yoluyla iris ile donör endotelinin doğrudan temasının, sitotoksik T lenfosit aktivitesini indüklediği ve red reaksiyonunu hızlandırdığı düşünülmektedir7).
Kornea nakli red reaksiyonu esas olarak hücresel bağışıklık tarafından yönlendirilir, ancak kemirgen çalışmaları redde yol açan birden fazla farklı immün yol olduğunu doğrulamıştır1). Bu immün yanıt yedekliliğinin, HLA uyum çalışmalarında sonuçların tutarsız olmasının bir nedeni olduğu düşünülmektedir1). Son yıllarda anti-HLA antikorları ve antikor aracılı red reaksiyonunun rolü de dikkat çekmekte olup, geç endotel yetmezliğinin mekanizmasının aydınlatılmasına katkıda bulunabilir1).
COVID-19 aşısı, sistemik bir immün yanıt oluşturur ve SARS-CoV-2 nötralize edici antikorlarının yanı sıra antijene özgü CD8+ ve Th1 tipi CD4+ T hücre yanıtlarını indükler6). Bu immün aktivasyon, nakledilen korneaya karşı çapraz reaksiyon veya spesifik olmayan immün aktivasyon yoluyla red reaksiyonunu tetikleyebilir6). İnaktive aşıda (Sinopharm), adjuvan olan alüminyum hidroksitin immünojenitesinin red reaksiyonunun ana nedeni olabileceği öne sürülmüştür9). Bununla birlikte, meta-analiz düzeyinde katı organ naklinde COVID-19 aşısı sonrası red reaksiyonunda artış doğrulanmamıştır ve kornea naklinde nedensellik ilişkisi de şu anda kesin değildir.
COVID-19 aşısıyla ilişkili kornea nakli reddi vakaları dünya çapında rapor edilmektedir 9). Literatür taramasında 20’den fazla vaka toplanmış, çoğunluğunun yeniden nakil vakaları olduğu, aşılamadan 1-2 hafta sonra ortaya çıktığı ve steroid tedavisiyle neredeyse tamamının düzeldiği ortaya konmuştur 9). Aşılama öncesi profilaktik steroid kullanımı önerilmiştir, ancak randomize kontrollü çalışma bulunmamaktadır ve her vaka için ayrı ayrı karar verilmelidir 8)9).
HLA uyumunun etkinliği CTFS II çalışmasıyla prospektif olarak incelenmiş, ancak şu anda kornea naklinde HLA-DR uyumunun net bir klinik faydası gösterilmemiştir 1). Bununla birlikte, anti-HLA antikorları ve antikor aracılı reddin rolü giderek aydınlanmakta ve geç endotel yetmezliğinin mekanizmasının anlaşılmasına katkıda bulunabilir 1).
UT-DSAEK ve DMEK karşılaştırmasında, Sela 2023 meta-analizi 2) ve Dunker 2020 çok merkezli RCT’si 11), 12 aylık red oranında anlamlı fark olmadığını, ancak DMEK grubunda daha iyi düzeltilmiş görme keskinliği elde edildiğini göstermiştir. Bununla birlikte, greft yetmezliği DMEK grubunda biraz daha fazla eğilim göstermektedir 2) ve cerrahi yöntem seçimi, hastanın bireysel göz patolojisi, öyküsü ve merkez deneyimi dikkate alınarak yapılmalıdır.
Gelecekteki yönelimler aşağıda belirtilmiştir.