LASIK

屈光矫正手术的第二诊疗意见
1. 什么是屈光手术的第二诊疗意见?
Section titled “1. 什么是屈光手术的第二诊疗意见?”第二诊疗意见是指向当前主治医生以外的眼科专家征求诊断和治疗方案的意见。这仅仅是咨询,与更换医疗机构或主治医生的转诊有本质区别。它有助于参考其他医生的意见,并促进与主治医生的进一步讨论。因此,提供第二诊疗意见的医疗机构不进行新的诊察或检查,而是根据提供的诊疗信息提供书提出意见。由于不属于健康保险范围,费用由患者自付。
屈光手术是对正常眼前段进行侵入性操作的不可逆治疗。由于长期预后存在不确定因素,需要慎重判断手术适应症1)。术者除了需要具备日本眼科学会认定的眼科专科医师资格外,还必须精通包括角膜和晶状体在内的眼前段的生理、疾病和眼光学。同时,必须参加日本眼科学会指定的屈光手术讲习会以及制造商主办的讲习会1)。
屈光手术中需要第二诊疗意见的主要情况如下。
- 术前:对适应症判断有疑虑时(疑似圆锥角膜、角膜薄、高度屈光不正)
- 术前:希望其他专家确认是否有手术适应症时
- 术后:预期视力未达到或比术前更差时
- 术后:出现光晕、眩光、干眼等并发症时
- 考虑再次手术时:判断增强手术的适应性(剩余角膜厚度、扩张风险)
在获取知情同意时,需要明确告知患者可以获得第二诊疗意见,并在同意书中记录患者的意愿。
屈光手术是不可逆的,因此在术前对适应症判断有疑虑时(如疑似圆锥角膜、角膜薄、高度屈光不正等),或术后未达到预期视力、并发症持续、被建议进行增强手术但对适应性有疑问时,第二诊疗意见非常有用。与转诊不同,其目的是获得有助于与主治医生重新讨论的意见。费用需自费,但这是患者公认的权利。
2. 主要症状和临床所见(寻求第二诊疗意见的契机)
Section titled “2. 主要症状和临床所见(寻求第二诊疗意见的契机)”术前寻求第二诊疗意见的契机
Section titled “术前寻求第二诊疗意见的契机”- 术前检查提示疑似圆锥角膜
- 角膜薄,难以确保足够的残余角膜基质床(RSB)以进行矫正
- 高度屈光不正(等效球镜超过-10D),担心角膜矫正的极限
- 年轻(18-20岁),担心屈光稳定性
- 希望确认术前筛查是否充分进行
术后寻求第二诊疗意见的契机
Section titled “术后寻求第二诊疗意见的契机”如果术后出现进行性视力下降,早期评估医源性角膜扩张症尤为重要3)。
第二诊疗意见门诊的应对原则
Section titled “第二诊疗意见门诊的应对原则”从客观和专业的角度提供意见。基于科学证据陈述观点,不评论当前就诊的医疗机构或医生、医疗事故或诉讼相关事项,以及自身专业领域以外的内容。咨询结束后,撰写意见书并发送给主治医生。
3. 原因和风险因素(不适当手术的风险)
Section titled “3. 原因和风险因素(不适当手术的风险)”屈光手术后并发症的主要原因大致分为禁忌症遗漏、矫正量超限和知情同意不充分。
遗漏禁忌症的风险
Section titled “遗漏禁忌症的风险”以下是绝对禁忌症,遗漏可能导致严重并发症1)。
- 圆锥角膜:术后进展为扩张症
- 活动性外眼炎症:术后感染风险极高
- 白内障(核性近视):容易误判适应症
- 重度干眼症:术后恶化,视觉质量下降
- 妊娠期和哺乳期:激素波动导致屈光不稳定
- 潜伏性圆锥角膜漏诊:当BAD-D、上皮厚度映射等检查不充分时发生3)
谨慎病例包括青光眼、结缔组织疾病、服用精神药物、角膜疱疹病史和屈光手术史1)。
超出矫正量的风险
Section titled “超出矫正量的风险”准分子激光手术(LASIK、PRK、SMILE)原则上适用于6D以内,在知情同意下最大可达10D。必须确保残留角膜基质床厚度≥250μm1)。有晶状体眼人工晶体(phakic IOL)适用于近视≥6D,3D至6D以下为谨慎适应,超过15D需谨慎1)。
知情同意不充分的风险
Section titled “知情同意不充分的风险”如果以下说明不充分,可能导致术后患者不满和诉讼纠纷1)。
4. 诊断和检查方法(第二诊疗意见应确认的检查项目)
Section titled “4. 诊断和检查方法(第二诊疗意见应确认的检查项目)”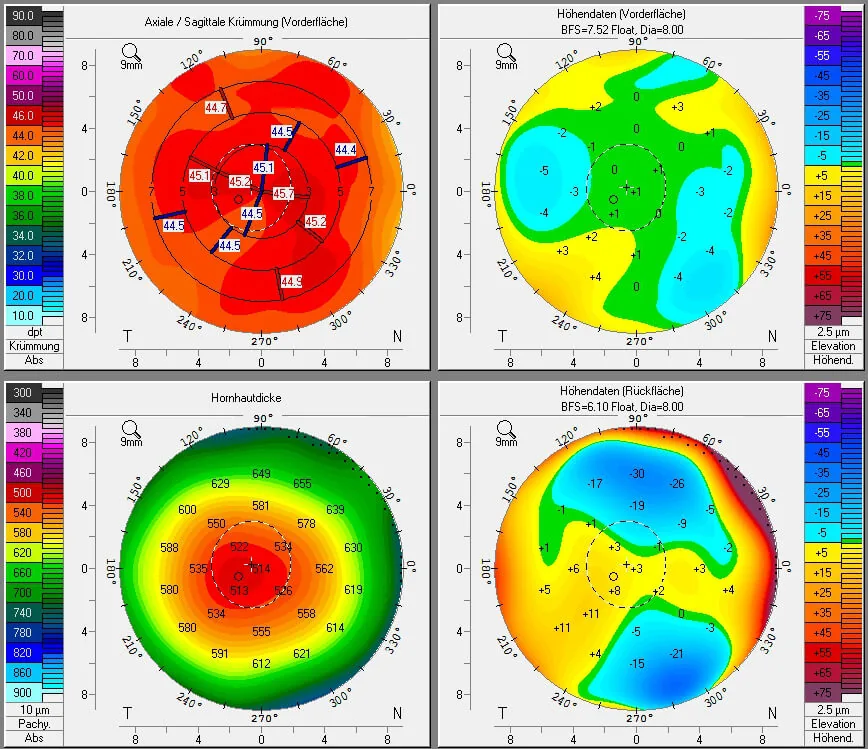
术前筛查检查列表
Section titled “术前筛查检查列表”屈光手术指南(第8版)规定的术前筛查检查如下1)。
| 检查项目 | 目的 |
|---|---|
| 视力检查(裸眼和矫正) | 确认屈光矫正量 |
| 屈光度(主观、客观、散瞳下) | 准确度数评估,排除假性近视 |
| 角膜曲率半径测量 | 检测陡峭或扁平角膜 |
| 裂隙灯显微镜检查 | 筛查炎症、白内障、角膜疾病 |
| 角膜形态检查(地形图/断层扫描) | 检测亚临床圆锥角膜和不规则散光 |
| 角膜厚度测量 | RSB计算、禁忌判断 |
| 泪液检查 | 干眼评估 |
| 眼底检查 | 确认视网膜疾病及近视性变化 |
| 眼压测量 | 青光眼筛查 |
| 瞳孔直径测量 | 光学区设定所需 |
| 角膜直径测量 | 瓣/帽直径设计 |
| 角膜内皮细胞检查(有晶体眼IOL附加) | 内皮损伤风险评估 |
| 眼前节图像分析(有晶体眼IOL附加) | 前房深度及晶状体拱高计算 |
扩张症风险评估指标
Section titled “扩张症风险评估指标”| 指标 | 正常值 | 特征 |
|---|---|---|
| BAD-D | <1.6:正常,>2.6:异常 | 前后高度差与角膜厚度的综合评估3) |
| PTA(组织改变百分比) | <40%:低风险 | (瓣厚度+切削深度)÷术前中央角膜厚度7) |
| Randleman评分 | 0–2:低风险,4及以上:高风险 | 年龄、角膜厚度、地形图、RSB、矫正量的综合 |
| 上皮厚度映射 | 上皮甜甜圈模式=扩张症 | 可与CL变形鉴别 |
BAD-D是基于前后表面高度差和角膜厚度的五个参数(dp、db、df、dt、dy)整合的评分3)。PTA≥40%即使在术前角膜形态正常的眼中也与角膜扩张显著相关7)。上皮厚度映射显示,扩张性疾病在角膜陡峭区域伴有上皮变薄的“上皮甜甜圈模式”,可与隐形眼镜引起的角膜变形(陡峭区域上皮增厚)相鉴别3)。
为排除隐形眼镜引起的角膜变形(warpage),术前检查应在软性隐形眼镜停戴约2周、硬性隐形眼镜停戴约3周后进行3)。
5. 标准治疗方法(术式选择的判断标准)
Section titled “5. 标准治疗方法(术式选择的判断标准)”
术式特点比较
Section titled “术式特点比较”PRK
SMILE / KLEx
有晶状体眼人工晶体(phakic IOL)
确认矫正量和剩余角膜厚度
Section titled “确认矫正量和剩余角膜厚度”LASIK的切削深度通过Munnerlyn公式估算。
t = S²D / 3(t:切削深度〔μm〕,S:光学区直径〔mm〕,D:等效球镜度数)
RSB(残余角膜基质床)= 中央角膜厚度 − 切削深度 − 角膜瓣厚度,确保至少250μm(安全范围300μm)。SMILE采用保持最小RST 220μm和总未切削基质厚度300μm的计划方案2)。光学区直径超过瞳孔直径15%以上可有效抑制高阶像差3)。
并发症风险的术前说明确认
Section titled “并发症风险的术前说明确认”在知情同意时,需要充分说明不同术式的并发症1)。
- 准分子激光(LASIK/PRK):疼痛、角膜感染、眩光/光晕、不规则散光、激素性青光眼、上皮下混浊(PRK)、医源性角膜扩张、角膜瓣异常(LASIK)、DLK(弥漫性层间角膜炎)、干眼症
- 有晶状体眼IOL:术后感染性眼内炎、眩光/光晕、角膜内皮损伤、眼压升高、白内障、闭角型青光眼、视网膜脱离、晶体偏位/脱位、大疱性角膜病变
- SMILE:角膜疼痛、DLK、角膜扩张、透镜问题(不完全取出/断裂)、眩光/光晕
6. 病理生理学与详细发病机制
Section titled “6. 病理生理学与详细发病机制”不同术式的光学原理与生物力学影响
Section titled “不同术式的光学原理与生物力学影响”屈光手术的基本原理是通过改变角膜或眼内屈光力,使光线聚焦于视网膜上。
使用准分子激光(193nm波长)切削角膜基质,改变角膜曲率。近视矫正时使中央区变平,散光矫正时进行非对称切削。LASIK和PRK从表面进入,而SMILE通过角膜帽取出透镜,保留角膜前表面结构。对生物力学强度的影响依次为LASIK > PRK > SMILE。
有晶状体眼人工晶体(phakic IOL):
这种方法是在晶状体前方植入附加镜片,以增加光学系统的屈光力。由于不切削角膜,角膜形态得以保留。但前房内存在异物会带来长期风险,包括角膜内皮细胞密度下降、眼压波动和白内障形成。
角膜扩张症的发病机制
Section titled “角膜扩张症的发病机制”术后角膜扩张症的发生基础是切削和去除导致角膜基质的生物力学强度下降。当残余角膜基质床不足(RSB <250μm)或手术在存在潜伏性圆锥角膜的情况下进行时,发病风险增加3)。扩张症的最小进展标准记录为以下至少两项:前表面变陡、后表面变陡和变薄3)。
由于PRK和SMILE不制作角膜瓣,将LASIK式的PTA计算直接应用于SMILE可能会高估扩张症风险2)。
LASIK术后增强手术的风险
Section titled “LASIK术后增强手术的风险”LASIK术后增强手术(掀瓣)中上皮植入的发生率较高,约为32%5)。有报道称,在增强术后第一天快速进展的上皮植入病例中,角膜地形图显示鼻下象限的前方高度差随时间增加,同一区域角膜增厚,不规则斜轴散光从第一天的0.6D增加到第五天的2.0D5)。
7. 最新研究与未来展望
Section titled “7. 最新研究与未来展望”人工智能驱动的列线图调整
Section titled “人工智能驱动的列线图调整”列线图调整直接影响激光手术的准确性和可预测性2)。术前等效球镜度是最重要的调整因素,年龄、眼别、角膜曲率、角膜直径和角膜生物力学特性也相关。利用人工智能(AI)进行个性化调整备受关注,有望超越传统多元回归分析的精度2)。
TG-LASIK的高患者满意度
Section titled “TG-LASIK的高患者满意度”Rush等人的前瞻性研究中,使用Phorcides分析软件进行地形图引导的LASIK(TG-LASIK),PROWL问卷的整体视觉满意度指数从术前的4.07提高到术后的5.00(最高值),100%的患者报告术后满意度最高4)。双眼裸眼视力在26周时100%达到20/16或更好4)。夜视力、眩光、光晕和干眼症状的所有指标均有显著改善4)。
角膜生物力学的临床应用
Section titled “角膜生物力学的临床应用”据报道,角膜硬度低的患者在KLEx术后残余屈光不正的风险高出2-3倍2)。将生物力学指标与地形图参数相结合,可使KLEx的预测精度提高25%以上2)。
角膜密度测量的有用性
Section titled “角膜密度测量的有用性”使用Scheimpflug相机的角膜密度测量是一种客观测量角膜透明度的技术,以0-100 GSU(灰度单位)表示。Balparda等人的前瞻性研究(110只眼)显示,在10mm以下的区域具有出色的可重复性,1.0 GSU以上的变化可判定为临床显著的透明度变化6)。它可能有助于PRK后角膜混浊的定量评估6)。
8. 参考文献
Section titled “8. 参考文献”- 日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
- Ang M, Gatinel D, Reinstein DZ, et al. Evidence-based guidelines for keratorefractive lenticule extraction. Ophthalmology. 2025;132(4):404-418.
- American Academy of Ophthalmology Corneal Ectasia PPP Panel. Corneal Ectasia Preferred Practice Pattern. Ophthalmology. 2024.
- Rush SW, Pickett CJ, Wilson BJ, Rush RB. Topography-guided LASIK: a prospective study evaluating patient-reported outcomes. Clin Ophthalmol. 2023;17:2815-2824.
- Li X, Gu Y. Unusual visual impairment after enhancement refractive surgery. J Surg Case Rep. 2024;2:rjae074.
- Balparda K, MesaMesa S, MayaNaranjo MI, et al. Determination of the repeatability of corneal densitometry as measured with a Scheimpflug camera device in refractive surgery candidates. Indian J Ophthalmol. 2023;71:63-68.
- Santhiago MR, Smadja D, Gomes BF, et al. Association between the percent tissue altered and post-laser in situ keratomileusis ectasia in eyes with normal preoperative topography. Am J Ophthalmol. 2014;158(1):87-95.
