LASIK

屈折矯正手術のセカンドオピニオン
1. 屈折矯正手術のセカンドオピニオンとは
Section titled “1. 屈折矯正手術のセカンドオピニオンとは”セカンドオピニオンとは、現在の担当医以外の眼科専門医から診断・治療方針について意見を求めることである。これはあくまで相談であり、医療機関や主治医を変更する転医とは本質的に異なる。ほかの医師の見解を参照し、主治医との再度の相談を助けるものである。そのため、セカンドオピニオンを提供する医療機関では、新たな診察や検査を実施するのではなく、提供された診療情報提供書に基づいて意見を述べる。健康保険の対象外となるため、費用は自己負担となる。
屈折矯正手術は、正常な前眼部に侵襲を加える不可逆的治療である。長期予後に不確定要素があることから、手術適応の慎重な判断が求められる1)。術者には日本眼科学会認定眼科専門医の資格に加え、角膜・水晶体を含む前眼部の生理・疾病・眼光学への精通が必要である。日本眼科学会指定の屈折矯正手術講習会および製造業者主催の講習会受講も必須とされる1)。
屈折矯正手術でセカンドオピニオンが求められる主な状況は以下のとおりである。
- 術前: 適応判定に不安がある場合(円錐角膜疑い・薄い角膜・高度屈折異常)
- 術前: 手術適応があるかを別の専門家に確認したい場合
- 術後: 期待された視力が得られない場合や術前より低下した場合
- 術後: ハロー・グレア・ドライアイなどの合併症が生じた場合
- 再手術検討時: Enhancement手術の適応判断(残存角膜厚・拡張症リスク)
インフォームドコンセントの取得においても、セカンドオピニオンが取得できる旨を患者に明示し、同意書に本人の意思を記録することが求められる。
2. 主な症状と臨床所見(セカンドオピニオンを求める契機)
Section titled “2. 主な症状と臨床所見(セカンドオピニオンを求める契機)”術前のセカンドオピニオン契機
Section titled “術前のセカンドオピニオン契機”- 術前検査で円錐角膜疑いを指摘された
- 角膜厚が薄く、矯正量に対し残余角膜実質床(RSB)の確保が困難と判定された
- 高度屈折異常(等価球面度数−10D超)で角膜矯正の限界が懸念される
- 若年(18〜20歳)で屈折安定性への懸念がある
- 術前スクリーニング検査が十分に実施されたか確認したい
術後のセカンドオピニオン契機
Section titled “術後のセカンドオピニオン契機”- 遠方・近方視力が期待と異なる
- 夜間視(グレア・ハロー)が手術後も改善しない
- ドライアイ症状が持続し、日常生活に支障をきたす
- 眼精疲労・頭痛が術後も続く
- 角膜トポグラフィで拡張症の進行が疑われる
- Enhancement(増強)手術を提案されたが、適応に不安がある
術後に進行性の視力低下がある場合は、医原性角膜拡張症(iatrogenic ectasia)の早期評価が特に重要である3)。
セカンドオピニオン外来での対応原則
Section titled “セカンドオピニオン外来での対応原則”客観的かつ専門的な立場から意見を提供する。科学的根拠に基づく見解を述べ、現在受診している医療機関・医師の評価や、医療事故・訴訟に関わる事項、自らの専門領域外の内容については言及しない。相談終了後は意見書を作成し、主治医宛に送付する。
3. 原因とリスク要因(不適切な手術のリスク)
Section titled “3. 原因とリスク要因(不適切な手術のリスク)”屈折矯正手術後に合併症が生じる主な原因は、禁忌の見落とし・矯正量の限界超過・インフォームドコンセント(IC)の不備に大別される。
禁忌を見落とすリスク
Section titled “禁忌を見落とすリスク”以下は絶対的禁忌であり、見落とすと重篤な合併症につながる1)。
- 円錐角膜: 術後に拡張症へ進行する
- 活動性外眼部炎症: 術後感染リスクが著しく高い
- 白内障(核性近視): 誤った適応になりやすい
- 重症ドライアイ: 術後悪化、視質低下
- 妊娠中・授乳中: ホルモン変動で屈折が不安定
- 潜伏性円錐角膜の検出漏れ: BAD-D・上皮厚マッピング等の検査が不十分な場合に生じる3)
慎重例として、緑内障・結合組織疾患・向精神薬服用・角膜ヘルペス既往・屈折矯正手術既往などがある1)。
矯正量の限界を超えるリスク
Section titled “矯正量の限界を超えるリスク”エキシマレーザー手術(LASIK・PRK・SMILE)では原則6D、インフォームドコンセントのもとで最大10D まで適応とされる。残存角膜実質床250μm以上の確保が必須である1)。有水晶体眼内レンズ(phakic IOL)は近視6D以上が対象であり、3D以上6D未満は慎重適応、15D超は慎重とされる1)。
IC不備のリスク
Section titled “IC不備のリスク”以下の説明が不十分な場合、術後に患者の不満・訴訟トラブルにつながる1)。
- 合併症・問題点の十分な説明(術式別に10項目程度)
- 眼鏡・コンタクトレンズなどの代替矯正手段の存在
- 3D以内の近視では老視年齢においてデメリットがある旨
- 術後に他院受診時は屈折矯正手術既往の申告が必要なこと
4. 診断と検査方法(セカンドオピニオンで確認すべき検査項目)
Section titled “4. 診断と検査方法(セカンドオピニオンで確認すべき検査項目)”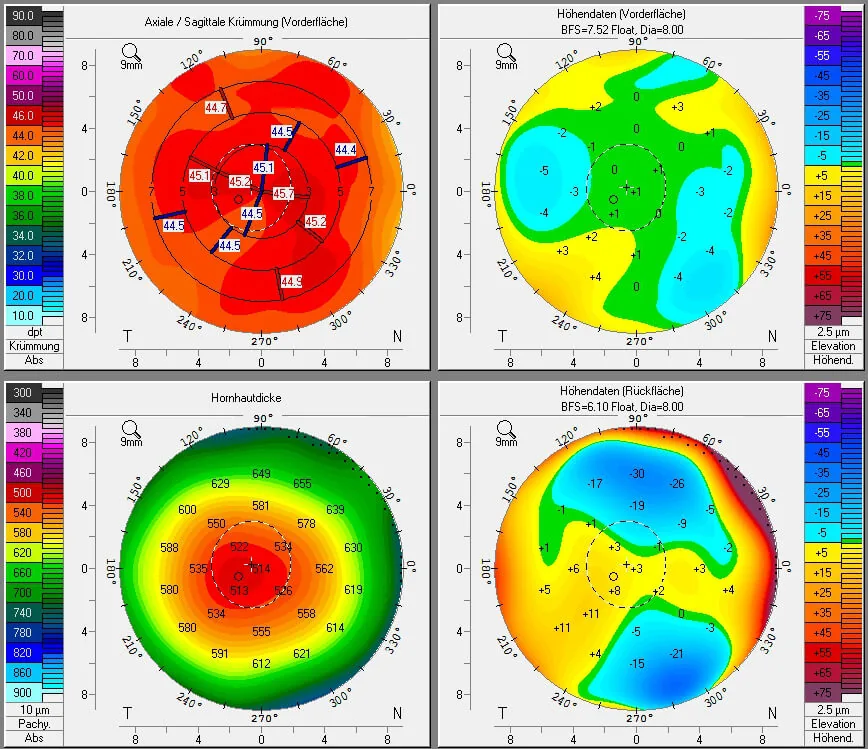
術前スクリーニング検査一覧
Section titled “術前スクリーニング検査一覧”屈折矯正手術ガイドライン(第8版)が規定する術前スクリーニング検査は以下のとおりである1)。
| 検査項目 | 目的 |
|---|---|
| 視力検査(裸眼・矯正) | 屈折矯正量の確認 |
| 屈折値(自覚・他覚・散瞳下) | 正確な度数把握、偽近視除外 |
| 角膜曲率半径計測 | 急峻・扁平角膜の確認 |
| 細隙灯顕微鏡検査 | 炎症・白内障・角膜疾患のスクリーニング |
| 角膜形状検査(トポグラフィ/トモグラフィ) | 潜伏性円錐角膜・不正乱視の検出 |
| 角膜厚測定 | RSB計算、禁忌判断 |
| 涙液検査 | ドライアイ評価 |
| 眼底検査 | 網膜疾患・近視性変化の確認 |
| 眼圧測定 | 緑内障スクリーニング |
| 瞳孔径測定 | 光学帯設定に必要 |
| 角膜径測定 | フラップ・キャップ径の設計 |
| 角膜内皮細胞検査(有水晶体IOL追加) | 内皮障害リスク評価 |
| 前眼部画像解析(有水晶体IOL追加) | 前房深度・レンズボールト計算 |
拡張症リスク評価指標
Section titled “拡張症リスク評価指標”| 指標 | 基準値 | 特徴 |
|---|---|---|
| BAD-D | <1.6: 正常、>2.6: 異常 | 前後面高低差+角膜厚の統合評価3) |
| PTA(組織変化率) | <40%: 低リスク | (フラップ厚+切削深)÷術前中心角膜厚7) |
| Randlemanスコア | 0〜2: 低リスク、4以上: 高リスク | 年齢・角膜厚・トポグラフィ・RSB・矯正量の複合 |
| 上皮厚マッピング | 上皮ドーナツパターン=拡張症 | CLワーページとの鑑別が可能 |
BAD-Dは前後面の高低差と角膜厚に基づく5つのパラメータ(dp・db・df・dt・dy)を統合したスコアである3)。PTA 40%以上は、術前角膜形状が正常な眼においても角膜拡張症と有意に関連する7)。上皮厚マッピングでは、拡張性疾患で角膜急峻化部位に上皮菲薄化を伴う「上皮ドーナツパターン」を呈し、コンタクトレンズワーページ(急峻化部に上皮肥厚)と鑑別できる3)。
コンタクトレンズによる角膜変形(ワーページ)を除外するため、術前検査はソフトレンズで約2週間、ハードレンズで約3週間の休止期間後に施行する3)。
5. 標準的な治療法(術式選択の判断基準)
Section titled “5. 標準的な治療法(術式選択の判断基準)”
術式の特徴比較
Section titled “術式の特徴比較”PRK
SMILE / KLEx
有水晶体眼内レンズ(phakic IOL)
矯正量と残存角膜厚の確認
Section titled “矯正量と残存角膜厚の確認”LASIKの切除深はムネリンの公式で推定される。
t = S²D / 3(t:切除深〔μm〕、S:光学帯径〔mm〕、D:等価球面度数)
RSB(残余角膜実質床)= 中心角膜厚 − 切除深 − フラップ厚 として計算し、最低250μm(安全域300μm)を確保する。SMILEでは最小RST 220μm・総未切断実質厚300μmを保持する計画プロトコルが採用されている2)。光学帯は瞳孔径を15%超上回る設定で高次収差を効果的に抑制できる3)。
合併症リスクの事前説明確認
Section titled “合併症リスクの事前説明確認”IC時に術式別の合併症を十分に説明することが求められる1)。
- エキシマレーザー(LASIK・PRK): 疼痛、角膜感染症、ハロー・グレア、不正乱視、ステロイド緑内障、上皮下混濁(PRK)、医原性角膜拡張、フラップ異常(LASIK)、DLK(びまん性層間角膜炎)、ドライアイ
- 有水晶体IOL: 術後感染性眼内炎、ハロー・グレア、角膜内皮障害、眼圧上昇、白内障、閉塞隅角緑内障、網膜剥離、レンズ偏位・脱臼、水疱性角膜症
- SMILE: 角膜疼痛、DLK、角膜拡張、レンチクルトラブル(不完全摘出・断裂)、ハロー・グレア
6. 病態生理学・詳細な発症機序
Section titled “6. 病態生理学・詳細な発症機序”術式別の光学原理と生体力学的影響
Section titled “術式別の光学原理と生体力学的影響”屈折矯正手術の基本原理は、角膜または眼内の屈折力を変化させることで網膜上に焦点を合わせることである。
角膜実質をエキシマレーザー(193nm波長)で蒸散し、角膜曲率を変更する。近視矯正では中央部を平坦化し、乱視矯正では非対称な蒸散を行う。LASIK・PRKでは表面からアクセスするが、SMILEはレンチクルをキャップ下から摘出するため角膜前面構造を温存する。生体力学的強度への影響はLASIK > PRK・SMILEの順に大きい。
水晶体前方に追加レンズを挿入し、光学系の屈折力を付加する方式である。角膜を削らないため角膜形状は温存される。ただし前房内に異物が入ることで、長期的な角膜内皮細胞密度減少・眼圧変動・白内障形成のリスクが存在する。
角膜拡張症の発症機序
Section titled “角膜拡張症の発症機序”術後の角膜拡張症は、切削・除去による角膜実質の生体力学的強度低下が素因となる。残余角膜実質床が不十分(RSB <250μm)な場合、または潜伏性円錐角膜が存在した状態で手術が行われた場合に発症リスクが高まる3)。拡張症の最小進行基準は、前面の急峻化・後面の急峻化・菲薄化のうち少なくとも2つの記録とされる3)。
PRK・SMILEではフラップを作成しないため、LASIK式のPTA計算をSMILEにそのまま適用すると拡張症リスクを過剰に見積もる可能性がある2)。
LASIK後増強手術のリスク
Section titled “LASIK後増強手術のリスク”LASIK後の増強手術(フラップリフト)では上皮迷入が約32%と高頻度に報告されている5)。増強手術後第1日目に急速に進行した上皮迷入では、角膜トポグラフィで鼻下方象限の前方高低差の経時的増加と同部位の角膜肥厚を認め、不正斜乱視が第1日の0.6Dから第5日に2.0Dに増大した例が報告されている5)。
7. 最新の研究と今後の展望
Section titled “7. 最新の研究と今後の展望”AI駆動のノモグラム調整
Section titled “AI駆動のノモグラム調整”ノモグラム調整はレーザー手術の精度と予測可能性に直結する2)。術前等価球面度数が最も重要な調整因子であり、年齢・眼左右差・角膜曲率・角膜径・角膜生体力学特性なども関連する。人工知能(AI)による個別化調整が注目されており、従来の多変量回帰分析を超える精度が期待されている2)。
TG-LASIKの高い患者満足度
Section titled “TG-LASIKの高い患者満足度”Rushらの前向き研究では、Phorcides解析ソフトウェアを用いたトポグラフィガイド下LASIK(TG-LASIK)において、PROWL質問票による全体的視覚満足度指数が術前4.07から術後5.00(最高値)に改善し、100%の患者が術後最高満足度を報告した4)。両眼裸眼視力は26週時に100%が20/16以上を達成した4)。夜間視力・グレア・ハロー・ドライアイ症状のすべてで有意な改善が認められた4)。
角膜バイオメカニクスの臨床実装
Section titled “角膜バイオメカニクスの臨床実装”角膜の剛性が低い患者ではKLEx後の残余屈折誤差リスクが2〜3倍高いことが報告されている2)。バイオメカニクス指標をトポグラフィパラメータと組み合わせることで、KLExの予測精度が25%以上向上したとの報告もある2)。
角膜デンシトメトリの有用性
Section titled “角膜デンシトメトリの有用性”Scheimpflugカメラによる角膜デンシトメトリは、角膜透明性を0〜100 GSU(グレースケールユニット)で客観的に測定する技術である。Balpardaらの前向き研究(110眼)では、10mm以下の領域で優れた再現性を示し、1.0 GSU以上の変化が臨床的に有意な透明性変化と判定できることが示された6)。PRK後の角膜ヘイズの定量評価に有用となる可能性がある6)。
8. 参考文献
Section titled “8. 参考文献”- 日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
- Ang M, Gatinel D, Reinstein DZ, et al. Evidence-based guidelines for keratorefractive lenticule extraction. Ophthalmology. 2025;132(4):404-418.
- American Academy of Ophthalmology Corneal Ectasia PPP Panel. Corneal Ectasia Preferred Practice Pattern. Ophthalmology. 2024.
- Rush SW, Pickett CJ, Wilson BJ, Rush RB. Topography-guided LASIK: a prospective study evaluating patient-reported outcomes. Clin Ophthalmol. 2023;17:2815-2824.
- Li X, Gu Y. Unusual visual impairment after enhancement refractive surgery. J Surg Case Rep. 2024;2:rjae074.
- Balparda K, MesaMesa S, MayaNaranjo MI, et al. Determination of the repeatability of corneal densitometry as measured with a Scheimpflug camera device in refractive surgery candidates. Indian J Ophthalmol. 2023;71:63-68.
- Santhiago MR, Smadja D, Gomes BF, et al. Association between the percent tissue altered and post-laser in situ keratomileusis ectasia in eyes with normal preoperative topography. Am J Ophthalmol. 2014;158(1):87-95.
