การขอความเห็นที่สองสำหรับการผ่าตัดแก้ไขสายตาเป็นสิทธิของผู้ป่วยในการขอความคิดเห็นจากจักษุแพทย์ผู้เชี่ยวชาญอื่นที่ไม่ใช่แพทย์ผู้ดูแลหลักเกี่ยวกับการประเมินความเหมาะสมและแนวทางการรักษา
แนวทางการผ่าตัดแก้ไขสายตา (ฉบับที่ 8) กำหนดเกณฑ์สำหรับการประเมินก่อนผ่าตัด ข้อห้าม และการให้ข้อมูลยินยอม1)
การคัดกรองก่อนผ่าตัดจำเป็นต้องประเมินความเสี่ยงของการเกิดภาวะกระจกตา ยื่นโป่งพองโดยใช้หลายตัวชี้วัด เช่น การวิเคราะห์รูปร่างกระจกตา (topography/tomography) การวัดความหนากระจกตา BAD-D และ PTA 3)
ความเสี่ยงของภาวะกระจกตา ยื่นโป่งพองตามวิธีผ่าตัดเรียงจากน้อยไปมากคือ PRK, SMILE และ LASIK โดยต้องเหลือความหนาของเนื้อกระจกตา ส่วนที่เหลืออย่างน้อย 250 ไมครอน1)
การขอความเห็นที่สองแตกต่างจากการเปลี่ยนแพทย์และไม่ครอบคลุมโดยประกันสุขภาพ แต่เป็นระบบสำคัญที่ช่วยสนับสนุนการตัดสินใจของผู้ป่วย
ในกรณีที่หลังผ่าตัดไม่ได้รับสายตาตามที่คาดหวังหรือเกิดภาวะแทรกซ้อน ควรปรึกษาจักษุแพทย์ผู้เชี่ยวชาญคนที่สาม
การขอความเห็นที่สอง (Second opinion) หมายถึงการขอความคิดเห็นเกี่ยวกับการวินิจฉัยและแผนการรักษาจากจักษุแพทย์ผู้เชี่ยวชาญคนอื่นที่ไม่ใช่แพทย์ผู้ดูแลหลักในปัจจุบัน ซึ่งเป็นเพียงการปรึกษาเท่านั้น และแตกต่างจากการเปลี่ยนสถานพยาบาลหรือแพทย์ผู้รักษาโดยสิ้นเชิง การขอความเห็นที่สองช่วยให้ผู้ป่วยได้อ้างอิงความคิดเห็นของแพทย์ท่านอื่นเพื่อประกอบการปรึกษากับแพทย์ผู้ดูแลหลักอีกครั้ง ดังนั้น สถานพยาบาลที่ให้ความเห็นที่สองจะไม่ทำการตรวจหรือทดสอบใหม่ แต่จะให้ความเห็นตามเอกสารส่งต่อข้อมูลทางการแพทย์ที่ได้รับมา เนื่องจากไม่ครอบคลุมในหลักประกันสุขภาพ ผู้ป่วยจึงต้องรับผิดชอบค่าใช้จ่ายเอง
การผ่าตัดแก้ไขสายตาเป็นการรักษาที่ไม่สามารถย้อนกลับได้ ซึ่งต้องทำการรุกรานต่อส่วนหน้าของดวงตาที่ปกติ เนื่องจากมีความไม่แน่นอนในผลระยะยาว จึงจำเป็นต้องพิจารณาความเหมาะสมในการผ่าตัดอย่างรอบคอบ1) ศัลยแพทย์ต้องมีคุณสมบัติเป็นจักษุแพทย์ที่ได้รับการรับรองจากสมาคมจักษุวิทยาแห่งประเทศญี่ปุ่น รวมถึงมีความเชี่ยวชาญด้านสรีรวิทยา โรค และทัศนศาสตร์ของส่วนหน้าของดวงตาที่รวมถึงกระจกตา และเลนส์แก้วตา นอกจากนี้ยังต้องเข้ารับการอบรมหลักสูตรการผ่าตัดแก้ไขสายตาที่กำหนดโดยสมาคมจักษุวิทยาแห่งประเทศญี่ปุ่นและการอบรมที่จัดโดยผู้ผลิตอุปกรณ์1)
สถานการณ์หลักที่จำเป็นต้องขอความเห็นที่สองสำหรับการผ่าตัดแก้ไขสายตามีดังนี้
ก่อนผ่าตัด: เมื่อมีความกังวลเกี่ยวกับการประเมินความเหมาะสม (เช่น สงสัยโรคกระจกตา รูปกรวย กระจกตา บาง สายตาผิดปกติระดับสูง)
ก่อนผ่าตัด: เมื่อต้องการยืนยันกับผู้เชี่ยวชาญท่านอื่นว่ามีข้อบ่งชี้ในการผ่าตัดหรือไม่
หลังผ่าตัด: เมื่อไม่ได้รับสายตาตามที่คาดหวัง หรือสายตาแย่ลงกว่าก่อนผ่าตัด
หลังผ่าตัด: เมื่อเกิดภาวะแทรกซ้อน เช่น รัศมีแสง (halo) แสงจ้า (glare) หรือตาแห้ง
เมื่อพิจารณาผ่าตัดซ้ำ: การประเมินความเหมาะสมของการผ่าตัดเสริม (Enhancement) โดยพิจารณาความหนากระจกตา ที่เหลือและความเสี่ยงต่อภาวะกระจกตา ขยายตัว (ectasia)
ในการขอความยินยอมโดยแจ้งข้อมูล จำเป็นต้องแจ้งให้ผู้ป่วยทราบว่าสามารถขอความเห็นที่สองได้ และบันทึกความประสงค์ของผู้ป่วยในเอกสารยินยอม
Q
ควรขอความเห็นที่สองในกรณีใดบ้าง?
A
การผ่าตัดแก้ไขสายตาเป็นการผ่าตัดที่ไม่สามารถย้อนกลับได้ ดังนั้นการขอความเห็นที่สองจึงมีประโยชน์ในกรณีที่มีความกังวลเกี่ยวกับการประเมินความเหมาะสมก่อนผ่าตัด (เช่น สงสัยโรคกระจกตา รูปกรวย กระจกตา บาง สายตาผิดปกติระดับสูง) หรือในกรณีที่หลังผ่าตัดไม่ได้รับสายตาตามที่คาดหวัง มีภาวะแทรกซ้อนต่อเนื่อง หรือได้รับการเสนอให้ทำการผ่าตัดเสริมแต่มีข้อสงสัยเกี่ยวกับความเหมาะสม การขอความเห็นที่สองแตกต่างจากการเปลี่ยนแพทย์ โดยมีวัตถุประสงค์เพื่อรับความคิดเห็นที่จะช่วยในการปรึกษากับแพทย์ผู้รักษาอีกครั้ง ค่าใช้จ่ายเป็นภาระส่วนตัว แต่เป็นสิทธิที่ผู้ป่วยได้รับ
ได้รับการแจ้งว่าสงสัยโรคกระจกตา รูปกรวยจากการตรวจก่อนผ่าตัด
กระจกตา บาง ทำให้ยากต่อการรักษาพื้นผิวกระจกตา ที่เหลือ (RSB) ให้เพียงพอสำหรับปริมาณการแก้ไขสายตาผิดปกติระดับสูง (ค่าสายตาเทียบเท่าทรงกลมเกิน -10D) ทำให้กังวลเกี่ยวกับขีดจำกัดของการแก้ไขด้วยกระจกตา
อายุน้อย (18-20 ปี) มีความกังวลเกี่ยวกับความคงที่ของค่าสายตา
ต้องการยืนยันว่าการตรวจคัดกรองก่อนผ่าตัดได้ดำเนินการอย่างเพียงพอ
การมองเห็น ระยะไกล/ใกล้ไม่เป็นไปตามที่คาดหวังอาการมองเห็น ตอนกลางคืน (แสงจ้า/รัศมี) ไม่ดีขึ้นหลังผ่าตัด
อาการตาแห้ง ยังคงอยู่และรบกวนชีวิตประจำวัน
อาการปวดตา /ปวดศีรษะยังคงอยู่หลังผ่าตัด
ผลตรวจภูมิประเทศกระจกตา แสดงความสงสัยว่ามีการลุกลามของโรคกระจกตา โป่งพอง
ได้รับการเสนอให้ทำการผ่าตัดเสริม (Enhancement) แต่กังวลเกี่ยวกับข้อบ่งชี้
หากมีภาวะสายตาแย่ลงแบบก้าวหน้าหลังการผ่าตัด การประเมินภาวะกระจกตาโป่งพอง จากสาเหตุทางการแพทย์ (iatrogenic ectasia) ตั้งแต่เนิ่นๆ มีความสำคัญเป็นพิเศษ3)
ให้ความเห็นจากมุมมองที่เป็นกลางและเชี่ยวชาญ กล่าวถึงความเห็นตามหลักฐานทางวิทยาศาสตร์ โดยไม่กล่าวถึงการประเมินของสถานพยาบาลหรือแพทย์ที่ผู้ป่วยกำลังรักษาอยู่ ประเด็นที่เกี่ยวข้องกับอุบัติเหตุทางการแพทย์หรือการฟ้องร้อง หรือเนื้อหานอกเหนือจากความเชี่ยวชาญของตนเอง หลังจากสิ้นสุดการปรึกษา ให้จัดทำเอกสารความเห็นและส่งไปยังแพทย์เจ้าของไข้
สาเหตุหลักของภาวะแทรกซ้อนหลังการผ่าตัดแก้ไขสายตา แบ่งได้เป็นการมองข้ามข้อห้าม การแก้ไขเกินขีดจำกัด และความบกพร่องในการให้ข้อมูลและขอความยินยอม (IC)
ต่อไปนี้เป็นข้อห้ามเด็ดขาด หากมองข้ามจะนำไปสู่ภาวะแทรกซ้อนรุนแรง1)
โรคกระจกตา รูปกรวย (Keratoconus) : อาจลุกลามเป็นภาวะกระจกตาโป่งพอง หลังผ่าตัดการอักเสบของผิวตาส่วนนอกที่ยังดำเนินอยู่ : มีความเสี่ยงสูงมากต่อการติดเชื้อหลังผ่าตัดต้อกระจก (สายตาสั้น จากนิวเคลียส)ภาวะตาแห้ง รุนแรง : อาจแย่ลงหลังผ่าตัด ส่งผลให้คุณภาพการมองเห็น ลดลงการตั้งครรภ์และให้นมบุตร : การเปลี่ยนแปลงของฮอร์โมนทำให้ค่าสายตาไม่คงที่การตรวจไม่พบโรคกระจกตา รูปกรวยระยะแฝง : เกิดขึ้นเมื่อการตรวจ เช่น BAD-D หรือการทำแผนที่ความหนาของเยื่อบุผิวยังไม่เพียงพอ3)
ตัวอย่างกรณีที่ต้องใช้ความระมัดระวัง ได้แก่ โรคต้อหิน โรคเนื้อเยื่อเกี่ยวพัน การใช้ยาออกฤทธิ์ต่อจิตประสาท ประวัติโรคเริมที่กระจกตา และประวัติการผ่าตัดแก้ไขสายตา1)
การผ่าตัดด้วยเลเซอร์เอ็กไซเมอร์ (LASIK , PRK, SMILE ) โดยหลักการแล้วสามารถแก้ไขได้ถึง 6D และสูงสุด 10D ภายใต้การให้ข้อมูลและยินยอม ต้องมั่นใจว่าความหนาของเนื้อกระจกตา ที่เหลืออยู่ (stromal bed) อย่างน้อย 250 ไมครอน 1) การใส่เลนส์แก้วตาเทียม ในตาที่ยังมีเลนส์ธรรมชาติ (phakic IOL ) เหมาะสำหรับสายตาสั้น ตั้งแต่ 6D ขึ้นไป ส่วน 3D ถึงน้อยกว่า 6D ต้องพิจารณาอย่างรอบคอบ และมากกว่า 15D ต้องระมัดระวัง 1)
หากคำอธิบายต่อไปนี้ไม่เพียงพอ อาจนำไปสู่ความไม่พอใจและการฟ้องร้องหลังการผ่าตัด 1)
การอธิบายภาวะแทรกซ้อนและปัญหาอย่างละเอียด (ประมาณ 10 ข้อตามวิธีการผ่าตัด)
การมีทางเลือกอื่นในการแก้ไขสายตา เช่น แว่นตา หรือคอนแทคเลนส์
ในกรณีสายตาสั้น ไม่เกิน 3D การผ่าตัดอาจมีข้อเสียเมื่อถึงวัยสายตายาวตามอายุ
จำเป็นต้องแจ้งประวัติการผ่าตัดแก้ไขสายตาเมื่อไปพบแพทย์ที่โรงพยาบาลอื่นหลังการผ่าตัด
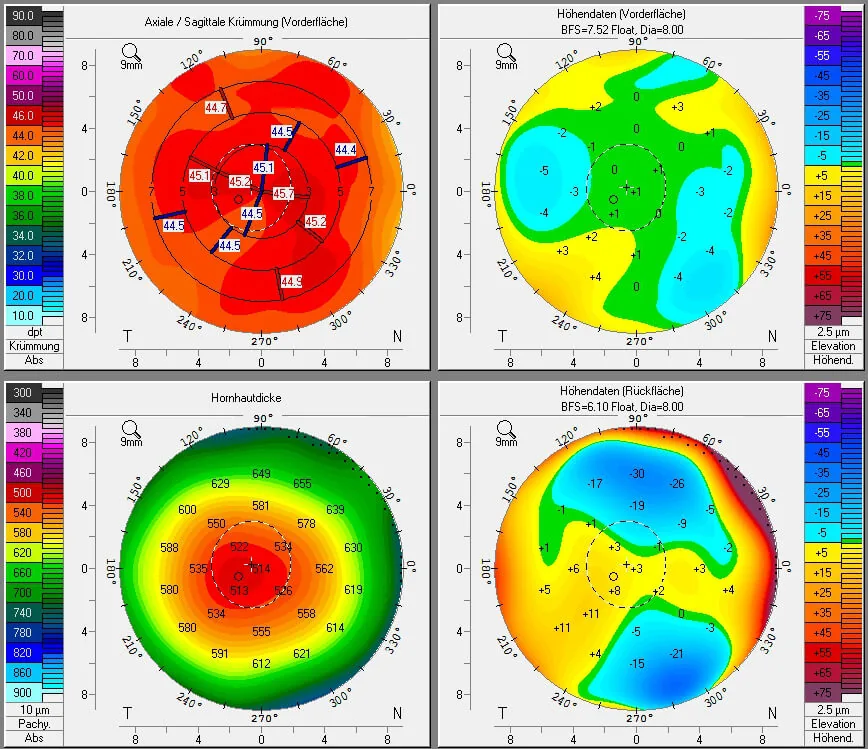
ภาพตัดขวางกระจกตา Pentacam 4 แผงสำหรับการคัดกรองก่อน LASIK: ความโค้งตามแนวแกน, ระดับความสูงด้านหน้า, ความหนากระจกตา, ระดับความสูงด้านหลัง ภาพตัดขวาง
กระจกตา 4 แผงด้วย Pentacam (กล้อง Scheimpflug) ที่ได้ก่อนการผ่าตัด LAS
IK ซ้ายบน: แผนที่ความโค้งตามแนวแกน/แนวทัล (ส่วนกลาง 44-46D, การกระจายสม่ำเสมอ) ขวาบน: แผนที่ระดับความสูงด้านหน้า (BFS 7.52, ค่าเบี่ยงเบนปกติภายใน +4 μm) ซ้ายล่าง: แผนที่ความหนา
กระจกตา (จุดบางที่สุด 514 μm, ส่วนกลางประมาณ 530 μm) ขวาล่าง: แผนที่ระดับความสูงด้านหลัง (BFS 6.10, ภายใน ±5 μm จากศูนย์กลาง) สอดคล้องกับการตรวจรูปร่าง
กระจกตา (topography/tomography) การวัดความหนา
กระจกตา และการประเมินความเสี่ยงต่อการขยายตัวของ
กระจกตา ที่กล่าวถึงในหัวข้อ “4. การวินิจฉัยและวิธีการตรวจ (รายการตรวจที่ควรยืนยันด้วยความเห็นที่สอง)“
การตรวจคัดกรองก่อนการผ่าตัดตามแนวทางการผ่าตัดแก้ไขสายตา (ฉบับที่ 8) มีดังนี้1)
รายการตรวจ วัตถุประสงค์ การตรวจวัดสายตา (โดยไม่สวมแว่น/โดยสวมแว่น)การยืนยันค่าสายตาที่ต้องแก้ไข ค่าสายตา (โดยการรับรู้ของผู้ป่วย/โดยเครื่องมือ/ภายใต้การขยายม่านตา ) การประเมินค่าสายตาที่แม่นยำ การแยกภาวะสายตาสั้นเทียม การวัดรัศมีความโค้งของกระจกตา การตรวจหากระจกตา โค้งชันหรือแบน การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด การคัดกรองภาวะอักเสบ ต้อกระจก และโรคกระจกตา การตรวจรูปร่างกระจกตา (topography/tomography) การตรวจหาโรคกระจกตา รูปกรวยแฝงและสายตาเอียง ผิดปกติ การวัดความหนากระจกตา การคำนวณ RSB และการประเมินข้อห้าม การตรวจน้ำตา การประเมินภาวะตาแห้ง การตรวจอวัยวะภายในลูกตา การตรวจหาโรคจอประสาทตา และการเปลี่ยนแปลงจากสายตาสั้น การวัดความดันลูกตา การคัดกรองต้อหิน การวัดขนาดรูม่านตา จำเป็นสำหรับการตั้งค่า optical zone การวัดเส้นผ่านศูนย์กลางกระจกตา การออกแบบขนาด flap/cap การตรวจเซลล์เยื่อบุผนังกระจกตา (สำหรับการใส่ IOL แบบ phakic เพิ่มเติม) การประเมินความเสี่ยงต่อความเสียหายของเยื่อบุผนังกระจกตา การวิเคราะห์ภาพส่วนหน้าของดวงตา (การเพิ่ม IOL ในตาแบบมีเลนส์) ความลึกของช่องหน้าดวงตาและการคำนวณเลนส์วอลต์
ดัชนี ค่าอ้างอิง ลักษณะ BAD-D <1.6: ปกติ, >2.6: ผิดปกติ การประเมินร่วมของความแตกต่างของความสูงด้านหน้า-หลังและความหนาของกระจกตา 3) PTA (อัตราการเปลี่ยนแปลงของเนื้อเยื่อ) <40%: ความเสี่ยงต่ำ (ความหนาของแผ่นปิด + ความลึกที่ตัด) ÷ ความหนากระจกตา ส่วนกลางก่อนผ่าตัด7) คะแนน Randleman 0–2: ความเสี่ยงต่ำ, 4 ขึ้นไป: ความเสี่ยงสูง รวมอายุ ความหนากระจกตา ลักษณะภูมิประเทศ ความหนาที่เหลือหลังผ่าตัด และปริมาณการแก้ไข การทำแผนที่ความหนาของเยื่อบุผิว รูปแบบโดนัทของเยื่อบุผิว = ภาวะกระจกตาโป่งพอง สามารถแยกจากภาวะแทรกซ้อนจากการใส่คอนแทคเลนส์ได้
BAD-D เป็นคะแนนที่รวมพารามิเตอร์ 5 ตัว (dp, db, df, dt, dy) ซึ่งอิงจากความแตกต่างของความสูงด้านหน้า-หลังและความหนาของกระจกตา 3) PTA 40% ขึ้นไปมีความสัมพันธ์อย่างมีนัยสำคัญกับภาวะกระจกตาโป่งพอง แม้ในตาที่มีรูปร่างกระจกตา ปกติก่อนผ่าตัด 7) การทำแผนที่ความหนาของเยื่อบุผิวในโรคกระจกตา โป่งพองจะแสดง “รูปแบบโดนัทของเยื่อบุผิว” ซึ่งมีการบางของเยื่อบุผิวบริเวณที่กระจกตา ชันร่วมด้วย และสามารถแยกจากภาวะกระจกตา ผิดรูปจากคอนแทคเลนส์ (ซึ่งมีการหนาของเยื่อบุผิวบริเวณที่ชัน) ได้ 3)
เพื่อแยกภาวะกระจกตา ผิดรูปจากคอนแทคเลนส์ (warpage) การตรวจก่อนผ่าตัดควรทำหลังจากหยุดใส่คอนแทคเลนส์ชนิดอ่อนประมาณ 2 สัปดาห์ และชนิดแข็งประมาณ 3 สัปดาห์ 3)
Q
ควรนำข้อมูลการตรวจใดมาด้วยเมื่อขอความเห็นที่สอง?
A
ข้อมูลการวิเคราะห์รูปร่างกระจกตา ก่อนผ่าตัด (topography/tomography) ค่าสายตาและค่าสายตาที่แก้ไขแล้วก่อนและหลังผ่าตัด รวมถึงบันทึกการติดตามหลังผ่าตัด (รายละเอียดการจัดการภาวะแทรกซ้อน) มีความสำคัญเป็นพิเศษ หากเป็นไปได้ ควรนำข้อมูลการวิเคราะห์รูปร่างกระจกตา ปัจจุบันและ OCT ส่วนหน้าตาด้วย ซึ่งจะช่วยในการประเมินความก้าวหน้าของภาวะกระจกตาโป่งพอง การขอความเห็นที่สองจะให้ความเห็นตามเอกสารส่งต่อข้อมูลการรักษา ดังนั้นจึงแนะนำให้นัดหมายหลังจากที่แพทย์เจ้าของไข้จัดเตรียมเอกสารส่งต่อข้อมูลการรักษาให้แล้ว
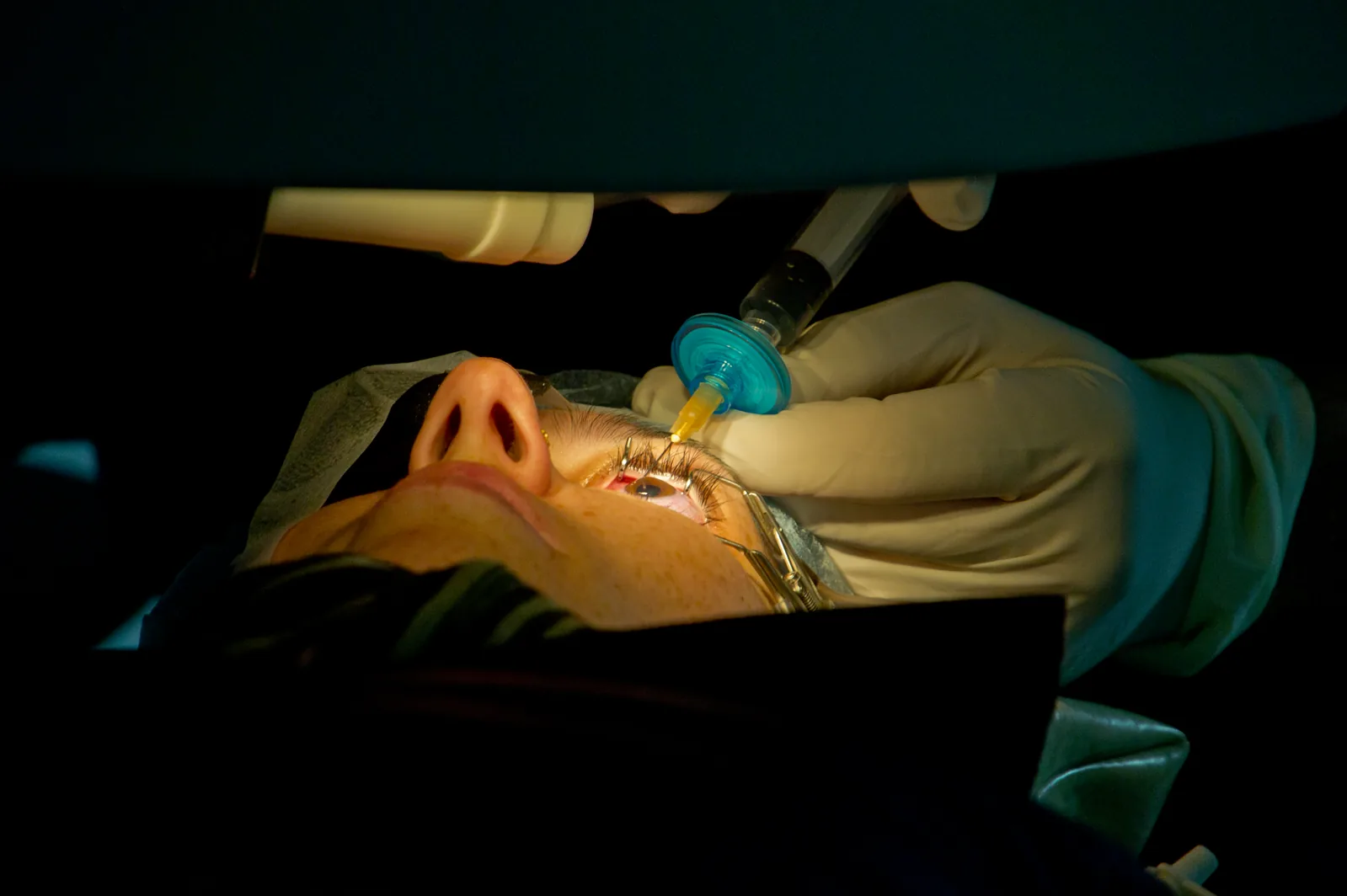
ภาพถ่ายระหว่างการผ่าตัด LASIK: แสดงวงแหวนดูดยึดติดกับลูกตา ก่อนการสร้างแผ่นกระจกตาปิด ภาพขณะที่ศัลยแพทย์กำลังวางแหวนดูดตรึงลูกตา (สีน้ำเงิน) บนตาของผู้ป่วยระหว่างการผ่าตัด LAS
IK ก่อนที่จะสร้างแผ่นปิด
กระจกตา ด้วยไมโครเคราโตม เปลือกตาถูกตรึงด้วยเครื่องเปิดเปลือกตา และบริเวณผ่าตัดถูกส่องสว่างด้วยกล้องจุลทรรศน์ผ่าตัด ภาพนี้สอดคล้องกับภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด
กระจกตา ของ LAS
IK (ฟรีแคป รอยย่นของแผ่นปิด และการบุกรุกของเยื่อบุผิว) ที่กล่าวถึงในหัวข้อ “5. วิธีการรักษามาตรฐาน (เกณฑ์การเลือกวิธีการผ่าตัด)“
LASIK
ข้อบ่งชี้ : การแก้ไขสายตาสั้น และสายตาเอียง (โดยทั่วไปสูงสุด 6D, สูงสุด 10D)
ลักษณะ : แก้ไขสายตาสั้น และสายตาเอียง พร้อมกัน มีภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิดกระจกตา (ฟรีแคป รอยย่นของแผ่นปิด และการบุกรุกของเยื่อบุผิว)
การผ่าตัดเสริม : สามารถผ่าตัดซ้ำได้โดยการยกแผ่นปิดกระจกตา
ความเสี่ยงต่อภาวะกระจกตาโป่งพอง : สูงกว่า PRK และ SMILE
PRK
กลุ่มเป้าหมาย : การแก้ไขสายตาสั้น และสายตาเอียง
ลักษณะเด่น : ไม่ต้องสร้างฟลัป ทำให้ชั้นเนื้อเยื่อกระจกตา หนาขึ้น ลดความเสี่ยงของภาวะกระจกตาโป่งพอง
ข้อควรระวัง : มีความเสี่ยงต่อการเกิดฝ้าที่กระจกตา หลังผ่าตัด ป้องกันโดยการใช้ยาไมโตมัยซินซี (MMC) และยาหยอดตาสเตียรอยด์
การฟื้นตัว : ใช้เวลาในการฟื้นฟูการมองเห็น นานกว่า LASIK และ SMILE
SMILE / KLEx
กลุ่มเป้าหมาย : สายตาสั้น ไม่เกิน 10D สายตาเอียง ไม่เกิน 3D1)
ลักษณะเด่น : ไม่มีฟลัป เอาชิ้นเนื้อเยื่อออก รักษาเส้นประสาทรับความรู้สึกที่กระจกตา ลดความเสี่ยงของภาวะตาแห้ง 2)
การวางแผน : รักษาความหนากระจกตา ส่วนที่เหลือน้อยที่สุด (RST) 220 ไมครอน และความหนากระจกตา ที่ยังไม่ถูกตัดรวม 300 ไมครอน2)
ชีวกลศาสตร์ : แคปซูลรักษาความแข็งแรงทางชีวกลศาสตร์ของกระจกตา
เลนส์แก้วตาเทียมในตาที่ยังมีเลนส์ธรรมชาติ (phakic IOL)
กลุ่มเป้าหมาย : สายตาสั้น ตั้งแต่ 6D ขึ้นไป อายุ 21–45 ปี1)
ลักษณะ : ใส่เลนส์เพิ่มเติมโดยคงเลนส์ธรรมชาติไว้ เหมาะกับสายตาสั้น ระดับสูง
ข้อห้าม : ช่องหน้าตาตื้น ความผิดปกติของเซลล์บุผนังกระจกตา
ภาวะแทรกซ้อน : เยื่อบุตาอักเสบ ติดเชื้อ รัศมี แสงจ้า ความผิดปกติของเซลล์บุผนังกระจกตา ความดันลูกตา สูง ต้อกระจก ต้อหินมุมปิด จอประสาทตาลอก 1)
ความลึกของการตัด LASIK ประมาณโดยใช้สูตรของ Munnerlyn
t = S²D / 3 (t: ความลึกตัด [μm], S: เส้นผ่านศูนย์กลางโซนออปติคัล [mm], D: ค่าสายตาเทียบเท่าทรงกลม)
RSB (เตียงเนื้อเยื่อกระจกตา ที่เหลือ) = ความหนากระจกตา ส่วนกลาง − ความลึกตัด − ความหนาแผ่นปิด โดยคำนวณให้เหลืออย่างน้อย 250 μm (ปลอดภัย 300 μm) สำหรับ SMILE ใช้โปรโตคอลที่รักษา RST ขั้นต่ำ 220 μm และความหนาเนื้อเยื่อที่ไม่ได้ตัดรวม 300 μm 2) การตั้งค่าโซนออปติคัลให้ใหญ่กว่าเส้นผ่านศูนย์กลางรูม่านตา 15% สามารถลดความคลาดเคลื่อนลำดับสูงได้อย่างมีประสิทธิภาพ 3)
ในขั้นตอนการให้ข้อมูลยินยอม จำเป็นต้องอธิบายภาวะแทรกซ้อนเฉพาะของแต่ละวิธีผ่าตัดอย่างเพียงพอ 1)
เลเซอร์เอ็กไซเมอร์ (LASIK /PRK): อาการปวด, การติดเชื้อที่กระจกตา , ภาพซ้อน /แสงจ้า, สายตาเอียง ผิดปกติ, ต้อหินจากสเตียรอยด์ , ฝ้าขุ่นใต้เยื่อบุผิว (PRK), กระจกตา โป่งพองจากหัตถการ, ความผิดปกติของแผ่นปิด (LASIK ), DLK (กระจกตา อักเสบแบบกระจายชั้น), ภาวะตาแห้ง
IOL ชนิดยึดเลนส์ในตา: เยื่อบุตาอักเสบ ติดเชื้อหลังผ่าตัด, ภาพซ้อน /แสงจ้า, ความเสียหายต่อเซลล์บุผนังกระจกตา , ความดันลูกตา สูง, ต้อกระจก , ต้อหินมุมปิด , จอประสาทตาลอก , เลนส์เคลื่อน/หลุด, กระจกตาบวมน้ำ SMILE : อาการปวดกระจกตา , DLK , กระจกตา โป่งพอง, ปัญหาเลนส์ชั้น (การนำออกไม่สมบูรณ์/ฉีกขาด), ภาพซ้อน /แสงจ้า
Q
หากมีข้อเสนอให้เลือกหลายวิธีผ่าตัด ควรเลือกอย่างไร?
A
การเลือกวิธีการผ่าตัดขึ้นอยู่กับค่าสายตา รูปร่างกระจกตา วิถีชีวิต และอายุ โดยทั่วไป SMILE เหมาะสำหรับสายตาสั้น ระดับปานกลางที่มีความกังวลเรื่องตาแห้ง สำหรับสายตาสั้น สูง (มากกว่า -10D) ควรพิจารณาใส่เลนส์แก้วตาเทียม แบบมีเลนส์ธรรมชาติ (phakic IOL ) ส่วน PRK มีความเสี่ยงต่อภาวะกระจกตาโป่งพอง ต่ำที่สุด และเลือกใช้ในกรณีกระจกตา บางหรือการแก้ไขซ้ำ การขอความเห็นที่สองช่วยให้ผู้ป่วยตรวจสอบจากบุคคลที่สามว่าเหตุผลในการเลือกวิธีการผ่าตัด (เช่น ความหนากระจกตา ที่เหลือ ค่า PTA ค่า BAD-D) เหมาะสมหรือไม่
หลักการพื้นฐานของการผ่าตัดแก้ไขสายตาคือการเปลี่ยนแปลงกำลังการหักเหของกระจกตา หรือภายในตาเพื่อให้โฟกัสภาพบนจอประสาทตา
เลเซอร์เอกไซเมอร์ (LASIK , PRK, SMILE ):
ใช้เลเซอร์เอกไซเมอร์ (ความยาวคลื่น 193 นาโนเมตร) ระเหยเนื้อกระจกตา เพื่อเปลี่ยนความโค้งของกระจกตา สำหรับแก้ไขสายตาสั้น จะทำให้ส่วนกลางแบนลง ส่วนสายตาเอียง จะระเหยแบบไม่สมมาตร LASIK และ PRK เข้าถึงจากผิวกระจกตา ส่วน SMILE จะนำเลนส์ขนาดเล็กออกจากใต้ฝาปิด จึงรักษาโครงสร้างด้านหน้าของกระจกตา ไว้ ผลกระทบต่อความแข็งแรงทางชีวกลศาสตร์เรียงจากมากไปน้อยคือ LASIK > PRK และ SMILE
เลนส์แก้วตาเทียม แบบมีเลนส์ธรรมชาติ (phakic IOL ):
เป็นการใส่เลนส์เพิ่มเติมด้านหน้าเลนส์ธรรมชาติเพื่อเพิ่มกำลังการหักเหของระบบแสง โดยไม่ต้องกรอกระจกตา จึงรักษารูปร่างกระจกตา ไว้ อย่างไรก็ตาม การมีสิ่งแปลกปลอมในช่องหน้าม่านตา อาจทำให้เกิดความเสี่ยงระยะยาว เช่น การลดลงของจำนวนเซลล์เยื่อบุผิวจอตา ความดันลูกตา ผันผวน และการเกิดต้อกระจก
ภาวะกระจกตา ขยายตัวหลังการผ่าตัดมีสาเหตุจากความแข็งแรงทางชีวกลศาสตร์ของเนื้อกระจกตา ที่ลดลงเนื่องจากการตัดและเอาออก หากเตียงเนื้อกระจกตา ที่เหลือไม่เพียงพอ (RSB <250 μm) หรือมีการผ่าตัดในขณะที่มีภาวะกระจกตา รูปกรวยแฝงอยู่ ความเสี่ยงในการเกิดโรคจะเพิ่มขึ้น3) เกณฑ์ขั้นต่ำสำหรับการลุกลามของภาวะกระจกตา ขยายตัวคือการบันทึกอย่างน้อย 2 ใน 3 อย่าง ได้แก่ การโค้งนูนด้านหน้าเพิ่มขึ้น การโค้งนูนด้านหลังเพิ่มขึ้น และการบางลงของกระจกตา 3)
เนื่องจาก PRK และ SMILE ไม่ได้สร้างแผ่นปิดกระจกตา การใช้การคำนวณ PTA แบบ LASIK กับ SMILE โดยตรงอาจประเมินความเสี่ยงของภาวะกระจกตา ขยายตัวสูงเกินไป2)
การผ่าตัดเสริมหลัง LASIK (การยกแผ่นปิด) มีรายงานการเกิดเยื่อบุผิวเข้าไปอยู่ใต้แผ่นปิดบ่อยครั้งถึงประมาณ 32%5) มีรายงานกรณีที่เยื่อบุผิวเข้าไปอยู่ใต้แผ่นปิดลุกลามอย่างรวดเร็วในวันแรกหลังการผ่าตัดเสริม โดยพบว่าความแตกต่างของความสูงด้านหน้าของกระจกตา ในจตุภาคล่าง-จมูกเพิ่มขึ้นตามเวลาและกระจกตา บริเวณนั้นหนาขึ้น และสายตาเอียง แบบไม่สม่ำเสมอเพิ่มขึ้นจาก 0.6D ในวันแรกเป็น 2.0D ในวันที่ห้า5)
การปรับโนโมแกรมส่งผลโดยตรงต่อความแม่นยำและความสามารถในการทำนายผลของการผ่าตัดด้วยเลเซอร์2) ค่าการหักเหของสายตาที่เทียบเท่าทรงกลมก่อนผ่าตัดเป็นปัจจัยปรับที่สำคัญที่สุด และยังเกี่ยวข้องกับอายุ ความแตกต่างระหว่างตาซ้ายขวา ความโค้งของกระจกตา เส้นผ่านศูนย์กลางกระจกตา และคุณสมบัติทางชีวกลศาสตร์ของกระจกตา การปรับเฉพาะบุคคลด้วยปัญญาประดิษฐ์ (AI) กำลังได้รับความสนใจ โดยคาดว่าจะมีความแม่นยำเหนือกว่าการวิเคราะห์การถดถอยพหุตัวแปรแบบดั้งเดิม2)
ในการศึกษาไปข้างหน้าของ Rush และคณะ พบว่าการทำ LASIK แบบนำทางด้วยภูมิประเทศ (TG-LASIK ) โดยใช้ซอฟต์แวร์วิเคราะห์ Phorcides ดัชนีความพึงพอใจทางสายตาโดยรวมจากแบบสอบถาม PROWL เพิ่มขึ้นจาก 4.07 ก่อนผ่าตัดเป็น 5.00 (ค่าสูงสุด) หลังผ่าตัด และผู้ป่วย 100% รายงานความพึงพอใจสูงสุดหลังผ่าตัด4) การมองเห็น โดยไม่ใช้แว่นตาทั้งสองข้างที่ 26 สัปดาห์ 100% บรรลุ 20/16 หรือดีกว่า4) อาการมองเห็น ตอนกลางคืน อาการแสงจ้า อาการรัศมี และอาการตาแห้ง ทั้งหมดดีขึ้นอย่างมีนัยสำคัญ4)
มีรายงานว่าผู้ป่วยที่มีความแข็งของกระจกตา ต่ำมีความเสี่ยงต่อความคลาดเคลื่อนของค่าสายตาที่เหลืออยู่หลัง KLEx สูงกว่า 2-3 เท่า2) การรวมตัวชี้วัดทางชีวกลศาสตร์เข้ากับพารามิเตอร์ทางภูมิประเทศช่วยเพิ่มความแม่นยำในการทำนาย KLEx ได้มากกว่า 25%2)
การวัดความหนาแน่นของกระจกตา ด้วยกล้อง Scheimpflug เป็นเทคนิคที่วัดความโปร่งใสของกระจกตา เป็นค่า 0-100 GSU (หน่วยระดับสีเทา) อย่างเป็นกลาง การศึกษาไปข้างหน้าของ Balparda และคณะ (110 ตา) แสดงให้เห็นถึงความสามารถในการทำซ้ำที่ดีเยี่ยมในบริเวณที่น้อยกว่า 10 มม. และการเปลี่ยนแปลง 1.0 GSU ขึ้นไปถือเป็นการเปลี่ยนแปลงความโปร่งใสที่มีนัยสำคัญทางคลินิก6) อาจมีประโยชน์ในการประเมินปริมาณฝ้าของกระจกตา หลัง PRK6)
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Ang M, Gatinel D, Reinstein DZ, et al. Evidence-based guidelines for keratorefractive lenticule extraction. Ophthalmology. 2025;132(4):404-418.
American Academy of Ophthalmology Corneal Ectasia PPP Panel. Corneal Ectasia Preferred Practice Pattern. Ophthalmology. 2024.
Rush SW, Pickett CJ, Wilson BJ, Rush RB. Topography-guided LASIK : a prospective study evaluating patient-reported outcomes. Clin Ophthalmol. 2023;17:2815-2824.
Li X, Gu Y. Unusual visual impairment after enhancement refractive surgery. J Surg Case Rep. 2024;2:rjae074.
Balparda K, MesaMesa S, MayaNaranjo MI, et al. Determination of the repeatability of corneal densitometry as measured with a Scheimpflug camera device in refractive surgery candidates. Indian J Ophthalmol. 2023;71:63-68.
Santhiago MR, Smadja D, Gomes BF, et al. Association between the percent tissue altered and post-laser in situ keratomileusis ectasia in eyes with normal preoperative topography. Am J Ophthalmol. 2014;158(1):87-95.