คำจำกัดความ : การผ่าตัดเลสิกเพื่อแก้ไขค่าสายตาที่เหลืออยู่และสายตาเอียง หลังการปลูกถ่ายกระจกตา แบบทะลุทะลวง (PKP )
ความเป็นมา : หลัง PKP เกิดสายตาเอียง เฉลี่ย 4-5 D ผู้ป่วยน้อยกว่าครึ่งหนึ่งบรรลุค่าสายตาภายใน 2 D จากค่าสายตาปกติ
ข้อบ่งชี้ : กรณีที่แก้ไขได้ยากด้วยแว่นตาหรือคอนแทคเลนส์ โดยชิ้นปลูกถ่ายคงที่และความหนากระจกตา ≥500 ไมครอน
ผลลัพธ์ : ในการติดตามผล 5 ปี ดวงตา 86-98% บรรลุ BCVA 20/40 หรือดีกว่า อัตราการผ่าตัดซ้ำ 9.1-51.6%
ข้อได้เปรียบ : เมื่อเทียบกับ PRK, การกรีดคลายตัว และการตัดรูปลิ่ม เลสิกแสดงประสิทธิภาพสูงสุดและอัตราภาวะแทรกซ้อนต่ำสุด
แม้หลัง PKP ประสบความสำเร็จ การมองเห็น มักไม่เพียงพอเนื่องจากสายตาเอียง สูง สายตาสั้น ภาวะสายตาต่างกัน หรือสายตายาว ค่าเฉลี่ยทรงกระบอกหลัง PKP คือ 4-5 D โดยสายตาเอียง หลังผ่าตัดอยู่ในช่วง 2-8 D ผู้ป่วยน้อยกว่าครึ่ง (48%) บรรลุค่าสายตาภายใน 2 D จากค่าสายตาปกติ 1)
ในกรณีที่แก้ไขได้ยากด้วยแว่นตาหรือคอนแทคเลนส์ เลสิกถือเป็นทางเลือกในการผ่าตัดแก้ไขสายตา 2) นอกจากเลสิกแล้ว ยังมีเทคนิคอื่นๆ เช่น PRK, การกรีดคลายตัว และการตัดรูปลิ่ม แต่เลสิกแสดงประสิทธิภาพสูงสุดและอัตราภาวะแทรกซ้อนต่ำสุด 1,2) ในการวิเคราะห์ระยะยาวโดย Hardten และคณะ (2002) ใน 57 ดวงตา ค่า UCVA เฉลี่ยในการติดตามผลครั้งสุดท้ายคือ 20/30, ค่า SE เฉลี่ย -0.35 D, และสายตาเอียง คงเหลือเฉลี่ย 1.06 D 1) อย่างไรก็ตาม ภาวะแทรกซ้อน เช่น การเจริญของเยื่อบุผิว (16%) และการปลูกถ่ายซ้ำ (9%) พบบ่อยกว่าเลสิกทั่วไป 1)
Q
สามารถทำเลสิกหลังปลูกถ่ายกระจกตาได้เมื่อใด?
A
ยังไม่มีฉันทามติเกี่ยวกับช่วงเวลาที่เหมาะสมระหว่างการปลูกถ่ายกระจกตา และเลสิก การศึกษาส่วนใหญ่แนะนำให้รออย่างน้อย 12 เดือนหลังปลูกถ่าย โดยทั่วไปเห็นพ้องให้รอระยะคงที่ 3-6 เดือนหลังการตัดไหม บางแห่งแนะนำช่วงเวลาที่ยาวนานกว่า 2-3 ปี เงื่อนไขเบื้องต้นคือการยืนยันความคงที่ของค่าสายตาและโครงสร้างของชิ้นปลูกถ่าย
ข้อร้องเรียนด้านการมองเห็น หลัง PKP พบบ่อย ที่พบบ่อยที่สุดคือการมองเห็นที่แก้ไขแล้ว ลดลงเนื่องจากสายตาเอียง สูง ความไม่สบายทางการมองเห็น จากภาวะสายตาต่างกัน การมองเห็น ระยะไกลลดลงจากสายตาสั้น การเห็นภาพซ้อน เดียวหรือภาพซ้อน จากสายตาเอียง ไม่สม่ำเสมอ
ค่าสายตาผิดปกติ ความถี่/ช่วง สายตาเอียง หลังผ่าตัด2-8 D ค่าสายตาเทียบเท่าทรงกลม 2-12 D ภายใน 2 D ของสายตาปกติ น้อยกว่า 48%
ความไม่เสถียรของค่าสายตาหลังการปลูกถ่ายกระจกตา แบบทะลุทะลวงเป็นเรื่องปกติมาก สายตาเอียง แบบปกติและผิดปกติระดับสูงพบได้บ่อย หลังการผ่าตัดร่วมระหว่างการปลูกถ่ายกระจกตา แบบทะลุทะลวงและการสกัดต้อกระจก (ขั้นตอนสามอย่าง) มีผู้ป่วยเพียง 39% เท่านั้นที่ได้สายตาปกติภายใน 2 D ช่วงความคลาดเคลื่อนของค่าสายตาหลังผ่าตัดอยู่ที่ -9.75 ถึง +12.88 D
สิ่งสำคัญคือต้องยืนยันการมีอยู่ของสายตาเอียง ผิดปกติผ่านการวิเคราะห์ภูมิประเทศของกระจกตา หากสายตาเอียง ของกระจกตา และสายตาเอียง ของค่าสายตาแตกต่างกันมาก ก็จำเป็นต้องประเมินตำแหน่งการยึดของเลนส์แก้วตาเทียม ด้วย
ความคลาดเคลื่อนของค่าสายตาหลังการปลูกถ่ายกระจกตา แบบทะลุทะลวงเกิดจากความไม่สม่ำเสมอของความโค้ง ความหนา และแรงตึงของไหมเย็บระหว่างชิ้นปลูกถ่ายและกระจกตา ของผู้รับ การปรับโครงสร้างของชิ้นปลูกถ่ายในระหว่างกระบวนการหายเป็นสาเหตุหลักของความผันผวนของค่าสายตา
ข้อห้าม (ปัจจัยเสี่ยง) ของเลสิกหลังการปลูกถ่ายกระจกตา ได้แก่ หลอดเลือดใหม่บริเวณขอบกระจกตา เนื้อเยื่อผู้รับบางลง การโป่งพองของแผล ชิ้นปลูกถ่ายเหลื่อมหรือไม่เข้ากัน หากความหนาของกระจกตา น้อยกว่า 500 ไมครอน เลสิกก็ไม่เหมาะสมเช่นกัน
หลังการปลูกถ่ายกระจกตา โปรดติดตามการเปลี่ยนแปลงของค่าสายตาผ่านการตรวจตาเป็นประจำ หากสามารถใส่คอนแทคเลนส์ได้ แนะนำให้ลองแก้ไขด้วยคอนแทคเลนส์ก่อน เมื่อพิจารณาการแก้ไขด้วยการผ่าตัด ตรวจสอบให้แน่ใจว่าชิ้นปลูกถ่ายมีความเสถียรเพียงพอและปรึกษาผู้เชี่ยวชาญ
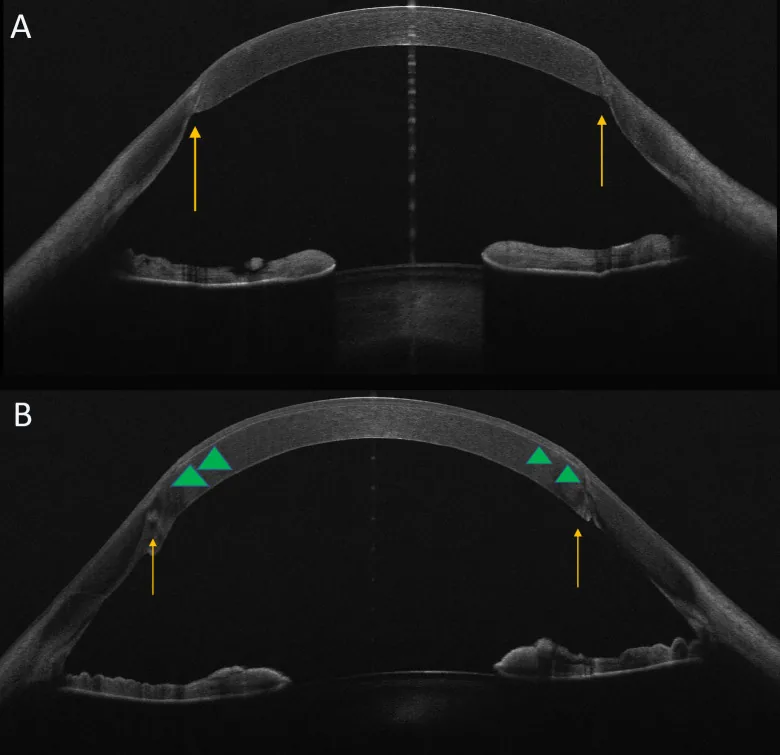
ภาพการผ่าตัดเลสิกหลังการปลูกถ่ายกระจกตา Mucciolo DP, Albani G, Terracciano L, Branchetti M, et al. Femtosecond laser-assisted in situ keratomileusis for the correction of residual ametropia after penetrating keratoplasty: 1-year follow-up. Front Ophthalmol (Lausanne). 2025 Apr 11;5:1562555. Figure 1. PM
CI D: PMC12022508. License: CC BY.
ภาพตัดขวาง
OCT ส่วนหน้าของตา แสดงขอบของแผ่นปิด LAS
IK ภายใน
กระจกตา ที่ปลูกถ่ายและพื้นผิวที่ตัดภายในสโตรมา สามารถยืนยันความลึกที่แผ่นปิดถูกสร้างขึ้นเมื่อเทียบกับ
กระจกตา หลังปลูกถ่าย
รายการประเมินก่อนผ่าตัด
การวัดความหนาของกระจกตา : ประเมินความหนาของกระจกตา ที่ส่วนกลางและทั้งสองข้างของ graft ต้องมีความหนาอย่างน้อย 500 μm
จำนวนเซลล์เยื่อบุผนังกระจกตา : วัดเท่าที่เป็นไปได้เพื่อยืนยันการทำงานของเยื่อบุผนัง
การวิเคราะห์รูปทรงกระจกตา สายตาเอียง ไม่สม่ำเสมอโดยใช้ videokeratography หากมีสายตาเอียง ไม่สม่ำเสมอ อาจพิจารณา LASIK แบบ wavefront-guided
การประเมินภาวะแทรกซ้อนทางระบบและทางตา
ประวัติการปฏิเสธ graft : หากมีประวัติ ต้องพิจารณาความเสี่ยงของการกลับเป็นซ้ำหลัง LASIK
ประวัติเริมที่ตา : การผ่าตัดอาจกระตุ้นให้เกิดการกลับมาเป็นซ้ำ
ตาแห้ง และเปลือกตาอักเสบ
ความดันลูกตา ภาวะความดันลูกตาสูง โดยการวัดความดันลูกตา แบบ applanation
แว่นตาเหมาะสำหรับกรณีที่มี anisometropia <3.0 D และสายตาเอียง <4.0 D คอนแทคเลนส์เป็นทางเลือกแรกสำหรับการแก้ไขสายตาหลังปลูกถ่ายกระจกตา ประสบความสำเร็จใน 80-90% ของกรณี สำหรับสายตาเอียง ปกติเล็กน้อย ใช้คอนแทคเลนส์ชนิดนิ่ม สำหรับสายตาเอียง ไม่สม่ำเสมอ ใช้คอนแทคเลนส์ชนิดแข็งซึมผ่านก๊าซ (RGP ) สำหรับกรณีรุนแรง ใช้คอนแทคเลนส์ชนิด scleral
วิธีการ ลักษณะ เลสิกแบบขั้นตอนเดียว สร้างแผ่นปิด + ฉายแสงในวันเดียวกัน เลสิกแบบสองขั้นตอน ยืนยันความคงที่หลังสร้างแผ่นปิด
เลสิกสามารถแก้ไขสายตาสั้น และสายตาเอียง ได้พร้อมกัน ในช่วงไม่กี่ปีที่ผ่านมา การสร้างแผ่นปิดด้วยเลเซอร์เฟมโตวินาที เป็นที่นิยม เลสิกแบบนำทางด้วยคลื่นหน้าคลื่นมีประโยชน์ในการแก้ไขสายตาเอียง ที่ไม่สม่ำเสมอ และยังใช้ในกรณีสายตาเอียง ที่ไม่สม่ำเสมอซึ่งไม่สามารถแก้ไขได้ด้วยการผ่าตัดเปิดกระจกตา แบบกรวย (เพื่อแก้ไขสายตาเอียง จากโรคกระจกตาอักเสบจากอะแคนทามีบา ) หรือ LRI (การผ่าตัดเปิดผ่อนคลายบริเวณลิมบัส )
ในวิธีสองขั้นตอน จะติดตามภูมิประเทศของกระจกตา เป็นเวลาหลายเดือนหลังสร้างแผ่นปิด และทำการฉายแสงเลเซอร์หลังจากยืนยันความคงที่แล้ว แม้ว่าการวิเคราะห์เวกเตอร์จะแสดงผลลัพธ์ที่ดี แต่ไม่มีความแตกต่างอย่างมีนัยสำคัญในความคมชัดของการมองเห็น สุดท้ายเมื่อเทียบกับวิธีขั้นตอนเดียว และมีข้อเสียคือระยะเวลารอคอยนาน
PRK (การผ่าตัดแก้ไขสายตาด้วยเลเซอร์ที่ผิวกระจกตา)
ประสิทธิผล : มีประสิทธิภาพในการปรับปรุงสายตาสั้น และสายตาเอียง
ข้อเสีย : ปัญหาหลักคือการเพิ่มขึ้นของความขุ่นของกระจกตา (haze) ผู้ป่วยหลังปลูกถ่ายกระจกตา มีแนวโน้มที่จะเกิดความขุ่นของกระจกตา รุนแรงกว่าประชากรทั่วไป แม้จะใช้ยาไมโตมัยซิน C (MMC) ผลลัพธ์ก็ยังด้อยกว่าเลสิก
ข้อบ่งชี้ : บางครั้งเลือกใช้ในสถานการณ์พิเศษที่แผ่นปิดเลสิกหลุดง่าย (เช่น กีฬาต่อสู้)
การผ่าตัดเปิดผ่อนคลายและการตัดลิ่ม
ประสิทธิผล : มีประสิทธิภาพในการแก้ไขสายตาเอียง แต่ไม่สามารถจัดการกับสายตาสั้น ได้
ข้อเสีย : อัตราการเกิดแผลแยกและการสมานแผลที่ไม่คงที่สูง
การผ่าตัดเปิดผ่อนคลายบริเวณลิมบัส (LRI ) : ทำการผ่าตัดเปิดผ่อนคลายตามแนวเมริเดียนหลักที่แข็งแรงเพื่อทำให้กระจกตา อ่อนลง ใช้มีดเพชรหรือเลเซอร์เฟมโตวินาที
Q
LASIK กับ PRK อันไหนดีกว่ากัน?
A
ในการแก้ไขค่าสายตาหลังปลูกถ่ายกระจกตา LASIK ให้ผลลัพธ์ที่ดีกว่า PRK PRK มีปัญหาสำคัญคือการเพิ่มขึ้นของความขุ่นของกระจกตา และค่าสายตาที่ดีที่สุดที่แก้ไขแล้วมีแนวโน้มลดลงอย่างน้อยหนึ่งบรรทัด แม้จะใช้ mitomycin C ก็ไม่สามารถระงับความขุ่นได้อย่างสมบูรณ์ LASIK มีอาการปวดหลังผ่าตัดน้อยกว่าและฟื้นฟูการมองเห็น เร็วกว่า อย่างไรก็ตาม หากความหนาของกระจกตา ไม่เพียงพอ อาจเลือก PRK
Q
การมองเห็นโดยไม่ใช้แว่นจะฟื้นตัวหรือไม่?
A
เป้าหมายหลักของ LASIK หลังปลูกถ่ายกระจกตา คือการลดความผิดปกติของสายตาให้อยู่ในระดับที่แก้ไขได้ด้วยแว่นตาหรือคอนแทคเลนส์ การปรับปรุงการมองเห็น โดยไม่ใช้แว่นเป็นเป้าหมายรองและอาจไม่สามารถบรรลุได้เสมอไป ในการติดตามผล 5 ปี ดวงตา 86-98% มีค่าสายตาที่ดีที่สุดที่แก้ไขแล้ว 20/40 หรือดีกว่า อย่างไรก็ตาม อาจเกิดการถดถอยอย่างมีนัยสำคัญ และอัตราการผ่าตัดซ้ำรายงานอยู่ระหว่าง 9.1% ถึง 51.6%
ความผิดปกติของสายตาหลังปลูกถ่ายกระจกตา แบบทะลุทะลวงเกิดจากหลายปัจจัย ความแตกต่างของความโค้งระหว่าง graft และกระจกตา ผู้รับ ความตึงของไหมเย็บที่ไม่สม่ำเสมอ และการปรับโครงสร้างระหว่างการสมานแผลทำให้เกิดสายตาเอียง และความผิดปกติของทรงกลม ความผันผวนของค่าสายตาอาจดำเนินต่อไปแม้หลังการตัดไหม
การสร้าง flap LASIK เองจะเปลี่ยนกลศาสตร์ชีวภาพของกระจกตา อาจส่งผลต่อความมั่นคงของโครงสร้างที่รอยต่อระหว่าง host-graft ดังนั้นในวิธีสองขั้นตอน แนะนำให้รอให้คงที่หลังสร้าง flap ก่อนทำเลเซอร์
เนื่องจากเยื่อบุกระจกตา ไม่ได้ถูกปอกออกเป็นแผ่น LASIK จึงทำให้เจ็บหลังผ่าตัดน้อยและฟื้นฟูการมองเห็น เร็ว การตัดเส้นประสาทรับความรู้สึกของกระจกตา ขณะสร้าง flap ทำให้ตาแห้ง ชั่วคราวซึ่งดีขึ้นตามเวลา ต้องรักษาความหนาของกระจกตา ที่เหลือไว้อย่างน้อย 250 μm
การนำเลเซอร์ femtosecond มาใช้ช่วยเพิ่มความแม่นยำและความปลอดภัยในการสร้าง flap เมื่อเทียบกับ microkeratome ให้ความเสถียรของแนวและความลึกของรอยผ่า จึงมีความเป็นปริมาณมากกว่า ในกรณีที่มีความขุ่นของกระจกตา อาจจำเป็นต้องใช้ microkeratome หรือเลือก PRK
ด้วยการแพร่หลายของ LASIK แบบนำทางด้วย wavefront ทำให้สามารถวัดความคลาดเคลื่อนลำดับสูงก่อนผ่าตัดและสะท้อนในการออกแบบเลเซอร์ได้ ซึ่งมีประโยชน์สำหรับกรณีสายตาเอียง ไม่สม่ำเสมอที่ไม่สามารถแก้ไขได้ด้วยวิธีดั้งเดิม เช่น กระจกตา อักเสบจาก Acanthamoeba หรือ LRI
ในบรรดาการผ่าตัดแก้ไขสายตาหลังปลูกถ่ายกระจกตา LASIK แสดงประสิทธิภาพสูงสุดและอัตราภาวะแทรกซ้อนต่ำที่สุด อย่างไรก็ตาม เนื่องจากความเสี่ยงต่อภาวะแทรกซ้อนสูงกว่า LASIK ทั่วไป การประเมินข้อบ่งชี้อย่างรอบคอบและการประเมินก่อนผ่าตัดอย่างละเอียดจึงเป็นสิ่งจำเป็น
การนำ SMILE (การสกัดเลนติคูลผ่านแผลเล็ก) ซึ่งรักษาชั้นเยื่อบุกระจกตา และไม่สร้างแผ่นปิดกำลังถูกนำมาใช้ และการประยุกต์ใช้เพื่อแก้ไขสายตาหลังการปลูกถ่ายกระจกตา อาจเป็นความท้าทายในอนาคต
Hardten DR, Chittcharus A, Lindstrom RL. Long-term analysis of LASIK for the correction of refractive errors after penetrating keratoplasty. Trans Am Ophthalmol Soc. 2002;100:143-152.
Buzard K, Febbraro JL, Fundingsland BR. Laser in situ keratomileusis for the correction of residual ametropia after penetrating keratoplasty. J Cataract Refract Surg. 2004;30(5):1006-1013.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต