ภาวะที่ไม่ได้รับการมองเห็น หรือคุณภาพการมองเห็น (QOV) ตามที่คาดหวังหลังการผ่าตัด LASIK โดยทั่วไปเรียกว่า “ผู้ประสบภัยเลสิก”
การแก้ไขเกิน (สายตายาว ) เป็นสาเหตุหลักของปัญหาการมองเห็น ใกล้ ตาล้า และปวดศีรษะ และอาจปรากฏชัดขึ้นตามอายุ
แนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) กำหนดเป้าหมายเพื่อหลีกเลี่ยงการแก้ไขเกินหลังการผ่าตัด รวมถึงในอนาคต1)
การจัดการเบื้องต้นคือการแก้ไขแบบอนุรักษ์นิยมด้วยแว่นตาหรือคอนแทคเลนส์ และยืนยันความคงที่ของค่าสายตาเป็นเวลาอย่างน้อย 6 เดือน
ในการผ่าตัดเสริม (การยกแผ่นปิด) มีรายงานการเกิดเยื่อบุผิวเข้าไปอยู่ใต้แผ่นปิดสูงถึง 32% และจำเป็นต้องตรวจสอบความหนาของกระจกตา ที่เหลือก่อนการผ่าตัด6)
มีการใช้ตัวบ่งชี้ความเสี่ยงต่อการโป่งพองของกระจกตา หลายตัว เช่น BAD-D, PTA และคะแนน Randleman เพื่อประเมินข้อบ่งชี้ในการผ่าตัดเพิ่มเติมอย่างรอบคอบ
SMILE (KLEx) ไม่ต้องใช้แผ่นปิด จึงหลีกเลี่ยงภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด และความเสี่ยงต่อการโป่งพองของกระจกตา ต่ำกว่า LASIK 2) กลุ่มผู้ป่วยที่ไม่ได้รับการมองเห็น ที่ดีขึ้นตามที่คาดหวังหลังการผ่าตัด LASIK (laser in situ keratomileusis) หรือมีคุณภาพการมองเห็น (QOV) ลดลง โดยทั่วไปเรียกว่า “ผู้ประสบภัยเลสิก” คำนี้ไม่ใช่คำจำกัดความทางวิชาการ แต่เป็นสำนวนเฉพาะของญี่ปุ่นที่สะท้อนถึงความเป็นจริงของผู้ป่วยที่แสวงหาความช่วยเหลือในสถานพยาบาลอื่น
การแก้ไขเกินคือภาวะที่มีการแก้ไขมากเกินไปไปทางสายตายาว หลังการผ่าตัด LASIK เพื่อแก้ไขสายตาสั้น ปัญหาหลักคืออาการตาล้า ปวดศีรษะ และมองเห็นใกล้ลำบากเมื่อทำงานระยะใกล้ (อ่านหนังสือ ทำงานคอมพิวเตอร์) ในวัยสายตายาวตามอายุ การมองเห็น ไกลดีแต่การมองเห็น ระยะกลางและใกล้บกพร่องอย่างชัดเจน ส่งผลกระทบอย่างมากต่อคุณภาพชีวิตของผู้ป่วย
แนวทางการผ่าตัดแก้ไขสายตาผิดปกติ (ฉบับที่ 8) กำหนดหลักการพื้นฐานดังต่อไปนี้1)
เป้าหมายคือเพื่อหลีกเลี่ยงการแก้ไขเกินหลังการผ่าตัด รวมถึงในอนาคต
ปริมาณการแก้ไขสายตาสั้น โดยหลักการคือ 6D สูงสุดถึง 10D โดยได้รับความยินยอมที่ได้รับข้อมูลอย่างเพียงพอ
รับประกันความหนาของกระจกตา ที่เหลือ ≥250 μm
สำหรับสายตาสั้น ภายใน 3D อธิบายข้อเสียของการมองเห็น ระยะใกล้ที่ลดลงในวัยสายตายาวตามอายุ อย่างเพียงพอก่อนการผ่าตัด
การลดลงของ QOV ไม่ได้เกิดจากการแก้ไขมากเกินไปเท่านั้น การเพิ่มขึ้นของความคลาดเคลื่อนลำดับสูง (ฮาโล แสงจ้า แสงกระจายเป็นดาว) ภาวะตาแห้ง (การลดลงของน้ำตาจากการตัดเส้นประสาทรับความรู้สึกของกระจกตา ) สายตาเอียง ไม่ปกติ (การตัดเยื้องศูนย์ รอยย่นของแผ่นปิด) และ DLK (diffuse lamellar keratitis) ก็เป็นสาเหตุสำคัญเช่นกัน ภาวะตาแห้ง ดีขึ้นในหลายกรณีภายใน 3-6 เดือนหลังผ่าตัด แต่ในบางกรณีอาจยืดเยื้อ
Q
ผู้ลี้ภัยเลสิกคืออะไร?
A
「ผู้ลี้ภัยเลสิก」เป็นคำสแลงภาษาญี่ปุ่นที่หมายถึงผู้ป่วยที่ไม่ได้รับการทำงานทางการมองเห็น ที่น่าพอใจหลังการผ่าตัดเลสิกและแสวงหาความช่วยเหลือในสถานพยาบาลอื่น การแก้ไขมากเกินไป (กลายเป็นสายตายาว ) ภาวะตาแห้ง การเพิ่มขึ้นของความคลาดเคลื่อนลำดับสูง สายตาเอียง ไม่ปกติ และภาวะกระจกตาโป่งพอง อาจเกิดขึ้นร่วมกันได้ สิ่งสำคัญคือการระบุสาเหตุผ่านการตรวจอย่างละเอียดในสถานพยาบาลเฉพาะทางและดำเนินการจัดการเป็นขั้นตอน
อาการจากการแก้ไขมากเกินไป :
มองเห็นระยะใกล้ลำบาก (อ่านหนังสือหรือทำงานคอมพิวเตอร์ลำบาก)
ปวดตา และปวดศีรษะจากความพยายามในการปรับโฟกัสอย่างต่อเนื่องการมองเห็น ระยะไกลดี แต่ระยะกลางถึงใกล้ไม่ดีในวัยสายตายาวตามอายุ การมองเห็น ระยะใกล้บกพร่องอย่างเด่นชัด
ความคลาดเคลื่อนลำดับสูงและคุณภาพเชิงแสงที่ลดลง :
ฮาโล แสงจ้า แสงกระจายเป็นดาว (เป็นปัญหาโดยเฉพาะเมื่อขับรถตอนกลางคืน)
ภาพซ้อน /ภาพซ้อน ในตาเดียว (เนื่องจากการตัดเยื้องศูนย์หรือสายตาเอียง ไม่สม่ำเสมอ)การมองเห็น ลดลงในที่มืด (เมื่อเส้นผ่านศูนย์กลางของโซนแสงมีขนาดเล็กกว่าเส้นผ่านศูนย์กลางของรูม่านตา ในที่มืด)
อาการที่เกี่ยวข้องกับตาแห้ง :
ความรู้สึกแห้ง สิ่งแปลกปลอม แสบร้อน
การหลั่งน้ำตาลดลงเนื่องจากการตัดเส้นประสาทรับความรู้สึกของกระจกตา (มักฟื้นตัวภายใน 3-6 เดือน)
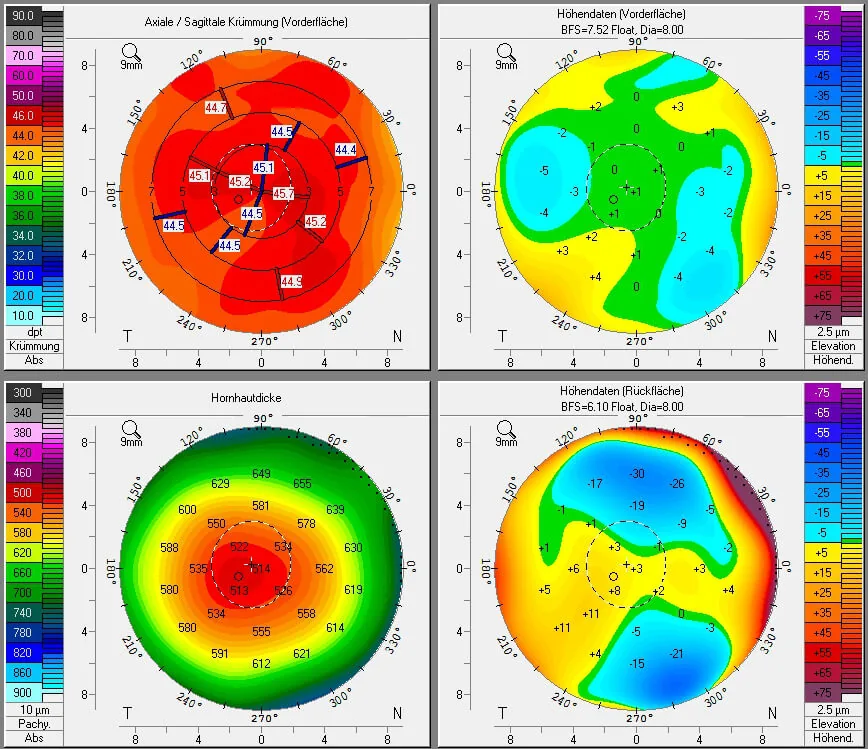
แผนที่กระจกตา : การแบนราบมากเกินไปบริเวณส่วนกลางหลัง LASIK เพื่อแก้ไขสายตาสั้น (แก้ไขเกิน)
เมื่อภาวะกระจกตาโป่งพอง ดำเนินไป: เข้าเกณฑ์ ≥2 ข้อจาก: ความโค้งด้านหน้า + ด้านหลัง + การบางลง3)
BAD-D (คะแนนการโป่งพองของ Belin-Ambrósio) > 2.6: ถือว่าผิดปกติสำหรับการโป่งพอง3)
PTA (ร้อยละของเนื้อเยื่อที่เปลี่ยนแปลง) ≥ 40%: แม้กระจกตา ปกติก่อนผ่าตัดก็มีความเสี่ยงต่อการโป่งพองเพิ่มขึ้นอย่างมีนัยสำคัญ7)
AS-OCT : การประเมินความหนาของแผ่นปิดและความหนาของเนื้อกระจกตา ที่เหลืออย่างเป็นกลางการบุกรุกของเยื่อบุผิวหลังการผ่าตัดเสริม: การเพิ่มขึ้นของความแตกต่างของความสูงด้านหน้าส่วนล่างทางจมูก กระจกตา หนาขึ้น การลุกลามอย่างรวดเร็วของสายตาเอียง ไม่สม่ำเสมอ6)
ข้อผิดพลาดในการตั้งค่าโนโมแกรม : การตัดเนื้อเยื่อมากเกินไปด้วยเลเซอร์เอกไซเมอร์การแก้ไขเกินแฝง : การแก้ไขที่รวมองค์ประกอบสายตาสั้นเทียม จากการปรับโฟกัสในคนหนุ่มสาวการเปลี่ยนแปลงไปทางสายตายาวตามอายุ : โดยเฉพาะเมื่อผู้ป่วยสายตาสั้น ภายใน 3D ถึงวัยสายตายาวตามอายุ 1) ความแปรผันของการตอบสนองการสมานแผลกระจกตา : ความผันผวนของผลการตัดเนื่องมาจากความแตกต่างระหว่างบุคคล
เส้นผ่านศูนย์กลางโซนแสง < เส้นผ่านศูนย์กลางรูม่านตา ในที่มืด → เพิ่มความคลาดทรงกลม ด้วยโซนแสง 7 มม. ไม่มีการเพิ่มความคลาดลำดับสูงอย่างมีนัยสำคัญเมื่อแก้ไข 3.50 D
การตัดเยื้องศูนย์ → ความคลาดแบบดาวหาง
ตาแห้ง : การหลั่งน้ำตาลดลงเนื่องจากการตัดเส้นประสาทรับความรู้สึกของกระจกตา DLK (diffuse lamellar keratitis): การอักเสบที่ไม่ติดเชื้อใต้แผ่นปิด
การโป่งพองเป็นภาวะแทรกซ้อนที่ต้องจัดการเป็นพิเศษในบรรดาสาเหตุของการลดลงของ QOV 3)
อายุน้อย (การปรับโครงสร้างกระจกตา ยังทำงานอยู่)
ค่าสเฟียริคอลอิควิวาเลนต์สายตาผิดปกติตามอัตนัยสูง
ความหนากระจกตา ลดลง
ความหนาของเตียงสโตรมาที่เหลือ (RSB) บาง
แผนที่กระจกตา ก่อนผ่าตัดผิดปกติ (โรคกระจกตา รูปกรวยแฝง)
โดยรวมแล้ว PRK และ SMILE มีความเสี่ยงต่อการเกิดภาวะกระจกตา ยื่นน้อยกว่าเมื่อเทียบกับ LASIK 3)
เมื่อพิจารณาทำ LASIK สำหรับสายตาสั้น ภายใน 3D ต้องอธิบายความเสี่ยงที่การมองเห็น ระยะใกล้จะลดลงเมื่อถึงวัยสายตายาวตามอายุ ก่อนการผ่าตัด การเปลี่ยนแปลงไปทางสายตายาวตามอายุ อาจทำให้การแก้ไขมากเกินไปปรากฏชัดขึ้น นอกจากนี้ หลักการคือรออย่างน้อย 6 เดือนหลังผ่าตัดเพื่อยืนยันความคงที่ของค่าสายตาก่อนพิจารณาการแทรกแซงเพิ่มเติม
แผนที่ภูมิประเทศสี่ส่วนของ Pentacam สำหรับการคัดกรองก่อน LASIK ภาพภูมิประเทศสี่แผงจาก Pentacam ที่ถ่ายก่อน LAS
IK แสดงแผนที่ความโค้งของผิวหน้าดวงตา แผนที่ความสูงต่างของผิวหน้าและหลัง และแผนที่การกระจายความหนาของ
กระจกตา ในหน้าจอเดียว สอดคล้องกับการประเมินภูมิประเทศซึ่งเป็นพื้นฐานในการคำนวณดัชนีการคัดกรองภาวะ
กระจกตา ยื่น (BAD-D, PTA) ที่กล่าวถึงในหัวข้อ “การวินิจฉัยและวิธีการตรวจ”
ยืนยันสายตายาว หลังผ่าตัดด้วยการตรวจวัดค่าสายตาแบบอัตนัยและวัตถุวิสัย
การตรวจวัดค่าสายตาภายใต้การหยุดการปรับตา (ยาหยดไซโคลเพนโทเลต): การวัดปริมาณสายตายาว แฝงที่แม่นยำ
การทดสอบสองสี (แดง-เขียว): หากตัวอักษรบนพื้นหลังสีแดงดูชัดเจนกว่า แสดงถึงจุดโฟกัสหน้าเรตินา (การแก้ไขมากเกินไป)
ภูมิประเทศกระจกตา : รูปแบบการแบนมากเกินไปบริเวณส่วนกลาง
ดัชนี ค่าอ้างอิง ลักษณะเฉพาะ BAD-D <1.6 ปกติ, 1.6-2.6 สงสัย, >2.6 ผิดปกติ การประเมินร่วมของความแตกต่างความสูงด้านหน้า-หลังและความหนาของกระจกตา 3) PTA <40% ความเสี่ยงต่ำ (ความหนาของแผ่นปิด + ความลึกของการตัด) / ความหนากระจกตา ส่วนกลางก่อนผ่าตัด 7) KISA% 60-100% โรคกระจกตา รูปกรวยแฝง K กลาง + I-S + SRAX คะแนน Randleman 0-2 คะแนน ความเสี่ยงต่ำ, 4 คะแนนขึ้นไป ความเสี่ยงสูง อายุ + ความหนากระจกตา + รูปแบบภูมิประเทศ + RSB + ปริมาณการแก้ไข
สูตร Munnerlyn t = S²D / 3 (t: ความลึกของการตัด [μm], S: เส้นผ่านศูนย์กลางโซนแสง [mm], D: ค่าสเฟียริคอลสมมูล) เพื่อคำนวณความลึกของการตัด และตรวจสอบ RSB = CCT − ความลึกของการตัด − ความหนาของแผ่นปิด ต้องมั่นใจว่ามีอย่างน้อย 250 μm 1) .
การวัดความหนาของแผ่นปิดและความหนาของสโตรมาที่เหลืออย่างเป็นกลาง
การทำแผนที่ความหนาของเยื่อบุผิว: รูปแบบโดนัทของเยื่อบุผิว (เยื่อบุผิวบางบริเวณส่วนที่โป่ง + หนาขึ้นรอบๆ) บ่งชี้ถึงภาวะกระจกตา ยืดขยาย
การแยกความแตกต่างจาก CL warpage: เยื่อบุผิวหนาขึ้น + ความหนากระจกตา ปกติแยกจากภาวะกระจกตา ยืดขยาย
Q
การแก้ไขมากเกินไปสามารถเกิดขึ้นได้แม้หลายปีหลังการผ่าตัดหรือไม่?
A
ใช่ สามารถเกิดขึ้นได้ แม้ว่าการแก้ไขหลัง LASIK ในวัยหนุ่มสาวจะเหมาะสม แต่การเปลี่ยนแปลงไปสู่สายตายาวตามอายุ อาจทำให้การแก้ไขมากเกินไปปรากฏชัดเจนในช่วงอายุ 40-50 ปีขึ้นไป โดยเฉพาะในกรณีที่แก้ไขสายตาสั้น ภายใน 3D การมองเห็น ระยะใกล้ที่ลดลงอย่างมากจะกลายเป็นปัญหาเมื่อถึงวัยสายตายาวตามอายุ ดังนั้นการอธิบายก่อนการผ่าตัดจึงสำคัญ และแนะนำให้ติดตามผลด้วยการตรวจวัดค่าสายตาเป็นระยะหลังการผ่าตัด
การจัดการกับการแก้ไขมากเกินไปจะทำแบบเป็นขั้นตอน โดยเริ่มจากการแก้ไขแบบอนุรักษ์นิยม
การรักษาแบบอนุรักษ์นิยม (ทางเลือกแรก)
การแก้ไขด้วยแว่นตา : แว่นตาสำหรับแก้ไขสายตายาว โดยพิจารณาเพิ่มค่าสายตายาวตามอายุ
คอนแทคเลนส์ : สำหรับการแก้ไขมากเกินไปในสายตายาว ใช้ RGP หรือคอนแทคเลนส์ชนิดนิ่ม สำหรับสายตาเอียง ไม่สม่ำเสมอ ใช้ RGP หรือเลนส์สเคลอรัล
การสังเกต : รอให้ค่าสายตาคงที่อย่างน้อย 6 เดือนหลังผ่าตัด ก่อนพิจารณาการแทรกแซงเพิ่มเติม
การผ่าตัดเพิ่มเติม (พิจารณาอย่างรอบคอบ)
การผ่าตัดเสริม (Enhancement) : ยกแผ่นปิดและยิงเลเซอร์ excimer เพิ่ม ความเสี่ยงเยื่อบุผิวเข้าไปอยู่ใต้แผ่นปิด 32% 6)
PRK : ในกรณียกแผ่นปิดได้ยาก ความเสี่ยงต่อการเกิดฝ้าที่กระจกตา (haze) ใช้ MMC (mitomycin C) ป้องกัน
TG-LASIK : มีประโยชน์สำหรับสายตาเอียง ไม่สม่ำเสมอและความคลาดเคลื่อนลำดับสูง การวางแผนด้วยซอฟต์แวร์วิเคราะห์ Phorcides อย่างเป็นกลาง 5)
การผ่าตัดเสริม (Enhancement) โดยการฉายแสงเลเซอร์เอกไซเมอร์เพิ่มเติมหลังจากยกแผ่นปิด (flap) จะดำเนินการหลังจากยืนยันว่าสภาพการหักเหของแสง ไม่มีการลุกลามและความหนาของกระจกตา ที่เหลือเพียงพอ 1) Li & Gu รายงานการบุกรุกของเยื่อบุผิวที่ดำเนินไปอย่างรวดเร็วตั้งแต่วันแรกหลังการผ่าตัดเสริม และได้รับการยืนยันโดยการตรวจภูมิประเทศของกระจกตา พบว่ามีความแตกต่างของความสูงด้านหน้าเพิ่มขึ้นในจตุภาคล่างด้านจมูกและกระจกตา หนาขึ้นในบริเวณเดียวกัน สายตาเอียง ที่ไม่สม่ำเสมอเพิ่มขึ้นจาก 0.6D ในวันแรกเป็น 2.0D ในวันที่ห้า 6)
TG-LASIK เป็นเทคนิคที่ลดความคลาดเคลื่อนลำดับสูงโดยการกร่อนแบบกำหนดเองตามข้อมูลภูมิประเทศของกระจกตา ในการศึกษาไปข้างหน้าโดย Rush และคณะโดยใช้การวิเคราะห์ Phorcides ใน TG-LASIK ดัชนีความพึงพอใจทางการมองเห็น โดยรวมจากแบบสอบถาม PROWL ดีขึ้นจาก 4.07 ก่อนผ่าตัดเป็น 5.00 (สูงสุด) หลังผ่าตัด และผู้ป่วยทุกรายรายงานความพึงพอใจสูงสุด 5) พบการปรับปรุงอย่างมีนัยสำคัญหลังผ่าตัดในการมองเห็น ตอนกลางคืน อาการแสงจ้า รัศมี และอาการตาแห้ง 5)
ตาแห้ง ตาเทียม (หยอดบ่อยๆ), สารละลายไดควาฟอซอลโซเดียม 3% 6 ครั้งต่อวัน, ยาหยอดรีบามิไพด์DLK สเตียรอยด์ (ความถี่สูงตั้งแต่แรกเริ่ม) ระดับ 1-2 ส่วนใหญ่ดีขึ้นด้วยยาหยอดเพียงอย่างเดียว
IOL แบบมีเลนส์แก้วตา อยู่ (ICL ฯลฯ)สายตายาว ที่เหลืออยู่ −3 ถึง +3D หลีกเลี่ยงความเสี่ยงที่เกี่ยวข้องกับแผ่นปิดการนำเลนส์แก้วตา ออก + ใส่ IOL : สำหรับกรณีที่มีต้อกระจก อายุมากกว่า 45 ปี สามารถพิจารณาเลือก IOL แก้ไขสายตายาวตามอายุ
SMILE (KLEx: keratorefractive lenticule extraction) ไม่สร้างแผ่นปิด ดังนั้นจึงหลีกเลี่ยงภาวะแทรกซ้อนที่เกี่ยวข้องกับแผ่นปิด (รอยยับของแผ่นปิด การบุกรุกของเยื่อบุผิว ฝาปิดหลุด) 2) ใน KLEx ฝาปิดจะรักษาโครงสร้างด้านเยื่อโบว์แมนด้านหน้าและรักษาความแข็งแรงทางชีวกลศาสตร์ ดังนั้นความเสี่ยงของการเกิด ectasia จึงต่ำกว่า LASIK 2) มีรายงานโปรโตคอลการวางแผนที่รักษาค่า RST ขั้นต่ำ 220 ไมครอนและความหนาสโตรมาที่ไม่ได้ตัดทั้งหมด 300 ไมครอน 2)
Q
สามารถผ่าตัดซ้ำเพื่อแก้ไขการแก้ไขเกินได้หรือไม่?
A
หากเป็นไปตามเงื่อนไข สามารถทำการผ่าตัดเสริม (Enhancement) หรือการแก้ไขเพิ่มเติมด้วย PRK ได้ อย่างไรก็ตาม ต้องเป็นไปตามเงื่อนไขทั้งหมดต่อไปนี้: ① การหักเหของแสง คงที่เป็นเวลาอย่างน้อย 6 เดือนหลังผ่าตัด ② ความหนาของกระจกตา ที่เหลือเพียงพอ (อย่างน้อย 250 ไมครอน) ③ ไม่มีการลุกลามของ ectasia ④ ตัวบ่งชี้ความเสี่ยงต่อการเกิด ectasia (BAD-D, PTA ฯลฯ) อยู่ในช่วงที่ยอมรับได้ มีรายงานการบุกรุกของเยื่อบุผิวใน 32% ของกรณีการผ่าตัดเสริมโดยการยกแผ่นปิด ซึ่งต้องมีการจัดการอย่างระมัดระวังโดยศัลยแพทย์ที่มีประสบการณ์
เลเซอร์เอกไซเมอร์เป็นพัลส์อัลตราไวโอเลต 193 นาโนเมตรที่ทำให้เนื้อกระจกตา ระเหย และความลึกของการตัดประมาณโดยสูตร Munnerlyn t = S²D/3 การแก้ไขเกินเกิดขึ้นเมื่อปริมาณการตัดเกินเป้าหมาย หรือเมื่อผลการตัดเพิ่มขึ้นในระหว่างกระบวนการสมานแผลกระจกตา ผลลัพธ์คือพื้นผิวด้านหน้าของกระจกตาแบน เกินไป ลดกำลังการหักเหของสายตาสั้น และทำให้เกิดสายตายาว
การสร้างแผ่นปิดใน LASIK จะตัดโครงสร้างชั้นของกระจกตา ซึ่งเปลี่ยนแปลงความแข็งแรงทางชีวกลศาสตร์ของกระจกตา ทำให้เกิดความเสี่ยงต่อการโป่งด้านหน้าของกระจกตา (ectasia) หลังการผ่าตัด แผ่นปิดที่สร้างด้วยเลเซอร์เฟมโตวินาที (100-120 ไมครอน) มีความสม่ำเสมอและบางกว่าไมโครเคราโตมแบบกลไก (เฉลี่ย 120 ไมครอน มีความแปรปรวน) ซึ่งเป็นประโยชน์ต่อการรักษาความหนาของเนื้อกระจกตา ที่เหลือ
ใน PRK ไม่มีการสร้างแผ่นปิดกระจกตา และความหนาของเนื้อกระจกตา ที่เหลือมากกว่าใน LASIK ทำให้มีความได้เปรียบทางชีวกลศาสตร์ โดยมีความเสี่ยงต่อการเกิด ectasia ต่ำกว่า อย่างไรก็ตาม เนื่องจากเยื่อโบว์แมนถูกตัดออก จึงมีความเสี่ยงต่อการขุ่นของกระจกตา หลังผ่าตัด (haze) การใช้ MMC เพื่อป้องกันจะยับยั้งการขุ่นของกระจกตา
ใน KLEx แคปจะรักษาโครงสร้างด้านหน้า (ด้านเยื่อโบว์แมน) เนื่องจากชั้นด้านหน้ายังต่อเนื่องกัน ความต้านทานแรงดันของกระจกตา จึงสูงกว่าใน LASIK มีรายงานว่าความเสี่ยงของความคลาดเคลื่อนของการหักเหที่เหลือหลัง KLEx สูงกว่า 2-3 เท่าในผู้ป่วยที่มีความแข็งของกระจกตา ต่ำ 2) และการประเมินชีวกลศาสตร์ก่อนผ่าตัดมีส่วนช่วยปรับปรุงความแม่นยำของการวางแผนการผ่าตัด
ในภาวะกระจกตาโป่งพอง (ectasia) เยื่อบุผิวจะบางลงในบริเวณที่เนื้อกระจกตา ยื่นออกมา เกิดเป็นรูปแบบโดนัทของเยื่อบุผิวโดยรอบ การปรับโครงสร้างเยื่อบุผิวนี้อาจทำให้ประเมินระดับของ ectasia ต่ำเกินไปหากใช้เพียง topography การเพิ่มแผนที่ความหนาของเยื่อบุผิว (AS-OCT ) ช่วยปรับปรุงความแม่นยำในการแยกความแตกต่างระหว่าง ectasia และการบิดเบี้ยวจากคอนแทคเลนส์
การวิเคราะห์ topography และ tomography โดยใช้อัลกอริทึมการเรียนรู้ของเครื่องกำลังปรับปรุงความแม่นยำในการตรวจหา ectasia มีรายงานว่าความแม่นยำของ AI ใกล้เคียงกับผู้เชี่ยวชาญด้านกระจกตา ในการแยกความแตกต่างระหว่างกระจกตา ปกติ กระจกตา ผิดปกติที่น่าสงสัย และกระจกตา รูปกรวย
ในผู้ป่วยที่มีความแข็งของกระจกตา ต่ำ ความเสี่ยงของความคลาดเคลื่อนของการหักเหที่เหลือหลัง KLEx สูงกว่า 2-3 เท่า 2) มีรายงานว่าการรวมดัชนีชีวกลศาสตร์กับพารามิเตอร์ topography ช่วยปรับปรุงความแม่นยำในการทำนายของ KLEx มากกว่า 25% 2) การประเมินก่อนผ่าตัดด้วย Corvis ST และ Ocular Response Analyzer กำลังถูกใช้มากขึ้นเพื่อปรับแต่งแผนการผ่าตัดเป็นรายบุคคล
การปรับโนโมแกรมเกี่ยวข้องโดยตรงกับความแม่นยำและความสามารถในการคาดการณ์ของการผ่าตัดด้วยเลเซอร์ ค่าสายตาสเฟียริคอลสมมูลก่อนผ่าตัดเป็นปัจจัยที่สำคัญที่สุด และอายุ ความแตกต่างระหว่างตาซ้ายขวา ความโค้งของกระจกตา เส้นผ่านศูนย์กลางกระจกตา และคุณสมบัติทางชีวกลศาสตร์ของกระจกตา ก็เกี่ยวข้องด้วย 2) การวิจัยเกี่ยวกับการปรับเฉพาะบุคคลโดยใช้การวิเคราะห์การถดถอยพหุตัวแปรและ AI กำลังดำเนินอยู่
การวัดความหนาแน่นของกระจกตา ด้วยกล้อง Scheimpflug เป็นวิธีการวัดความโปร่งใสของกระจกตา แบบวัตถุวิสัย 4) การศึกษาไปข้างหน้าโดย Balparda และคณะ (110 ตา) แสดงให้เห็นถึงความสามารถในการทำซ้ำได้ดีเยี่ยมในพื้นที่น้อยกว่า 10 มม. และแสดงให้เห็นว่าการเปลี่ยนแปลง ≥1.0 GSU ถือได้ว่าเป็นการเปลี่ยนแปลงความโปร่งใสที่แท้จริง 4) อาจมีประโยชน์ในการประเมินเชิงปริมาณของฝ้าที่กระจกตา หลัง PRK
日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
Ang M, Gatinel D, Reinstein DZ, et al. Evidence-based guidelines for keratorefractive lenticule extraction. Ophthalmology. 2025;132(4):404-418.
American Academy of Ophthalmology Corneal Ectasia PPP Panel. Corneal Ectasia Preferred Practice Pattern. Ophthalmology. 2024.
Balparda K, MesaMesa S, MayaNaranjo MI, et al. Determination of the repeatability of corneal densitometry as measured with a Scheimpflug camera device in refractive surgery candidates. Indian J Ophthalmol. 2023;71:63-68.
Rush SW, Pickett CJ, Wilson BJ, Rush RB. Topography-guided LASIK : a prospective study evaluating patient-reported outcomes. Clin Ophthalmol. 2023;17:2815-2824.
Li X, Gu Y. Unusual visual impairment after enhancement refractive surgery. J Surg Case Rep. 2024;2:rjae074.
Santhiago MR, Smadja D, Gomes BF, et al. Association between the percent tissue altered and post-laser in situ keratomileusis ectasia in eyes with normal preoperative topography. Am J Ophthalmol. 2014;158(1):87-95.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต