مدیریت محافظهکارانه (خط اول)

مدیریت بیماران ناراضی از لیزیک و اصلاح بیش از حد
1. برخورد با پناهندگان لیزیک و اصلاح بیش از حد
Section titled “1. برخورد با پناهندگان لیزیک و اصلاح بیش از حد”به گروهی از بیماران که پس از جراحی LASIK (کراتومیلئوزیس داخل استرومایی با لیزر) به بهبود بینایی مورد انتظار دست نمییابند یا دچار کاهش کیفیت بینایی (کاهش QOV) میشوند، اصطلاحاً «پناهندگان لیزیک» گفته میشود. این اصطلاح یک تعریف علمی نیست، بلکه بیانگر وضعیت بیمارانی است که از مراکز دیگر به دنبال درمان هستند و یک عبارت خاص ژاپنی است.
اصلاح بیش از حد (overcorrection) به وضعیتی گفته میشود که پس از LASIK برای اصلاح نزدیکبینی، انکسار به سمت دوربینی بیش از حد اصلاح شود. مشکلات اصلی شامل خستگی چشم، سردرد و مشکل در دید نزدیک (مطالعه، کار با کامپیوتر) است. در سنین پیرچشمی، حتی اگر دید دور خوب باشد، اختلال در دید میانی و نزدیک قابل توجه است و کیفیت زندگی بیمار را به شدت تحت تأثیر قرار میدهد.
دستورالعمل جراحی انکساری (ویرایش هشتم) اصول اساسی زیر را تعیین کرده است 1):
- هدف این است که میزان انکسار پس از جراحی، حتی در آینده، به سمت اصلاح بیش از حد نرود.
- میزان اصلاح نزدیکبینی اصولاً 6 دیوپتر (D) و با رضایت آگاهانه کامل تا 10 D
- ضخامت باقیمانده قرنیه حداقل 250 میکرومتر تضمین شود
- برای نزدیکبینی کمتر از 3 D، معایب کاهش دید نزدیک در سن پیرچشمی قبل از عمل به طور کامل توضیح داده شود
کاهش کیفیت بینایی (QOV) تنها به دلیل اصلاح بیش از حد نیست. افزایش انحرافات مرتبه بالا (هاله، تابش خیرهکننده، ستارهای شدن)، خشکی چشم (کاهش اشک به دلیل قطع عصب حسی قرنیه)، آستیگماتیسم نامنظم (برش خارج از مرکز، چین خوردگی فلپ)، و کراتیت لاملار منتشر (DLK) نیز از علل مهم هستند. خشکی چشم در بسیاری از موارد طی 3 تا 6 ماه پس از عمل بهبود مییابد، اما در برخی موارد طولانی میشود.
«لازیک پناهنده» اصطلاحی عامیانه در ژاپن برای بیمارانی است که پس از عمل LASIK به عملکرد بینایی رضایتبخشی دست نمییابند و به دنبال درمان در مراکز دیگر هستند. اصلاح بیش از حد (دوربینی)، خشکی چشم، افزایش انحرافات مرتبه بالا، آستیگماتیسم نامنظم، و اکتازی قرنیه ممکن است همزمان رخ دهند. شناسایی علت با معاینات دقیق در مراکز تخصصی و انجام اقدامات مرحلهای اهمیت دارد.
2. علائم اصلی و یافتههای بالینی
Section titled “2. علائم اصلی و یافتههای بالینی”علائم ذهنی
Section titled “علائم ذهنی”علائم ناشی از اصلاح بیش از حد:
- مشکل در دید نزدیک (مشکل در مطالعه یا کار با کامپیوتر)
- خستگی چشم و سردرد ناشی از تلاش مداوم برای تطابق
- دید دور خوب است اما دید متوسط تا نزدیک ضعیف است
- در سن پیرچشمی، اختلال دید نزدیک به ویژه بارز است
انحرافات مرتبه بالا و کاهش کیفیت نوری:
- هاله، تابش خیرهکننده، ستارهای شدن (به ویژه در رانندگی شبانه مشکلساز است)
- تصویر شبحی / دوبینی یک چشمی (ناشی از برش غیرمرکزی یا آستیگماتیسم نامنظم)
- کاهش دید در محیط تاریک (زمانی که قطر ناحیه نوری کوچکتر از قطر مردمک در تاریکی باشد)
علائم مرتبط با خشکی چشم:
- احساس خشکی، وجود جسم خارجی، سوزش
- کاهش ترشح اشک به دلیل قطع اعصاب حسی قرنیه (معمولاً طی ۳ تا ۶ ماه پس از جراحی بهبود مییابد)
یافتههای بالینی
Section titled “یافتههای بالینی”- توپوگرافی قرنیه: مسطحشدگی بیش از حد مرکزی پس از LASIK اصلاح نزدیکبینی (بیشاصلاحی)
- در پیشرفت اکتازی: برآورده شدن حداقل دو معیار از: شیبدار شدن سطح قدامی + شیبدار شدن سطح خلفی + نازکشدگی3)
- BAD-D (نمره اکتازی Belin-Ambrósio) > 2.6: غیرطبیعی تشخیص داده میشود3)
- PTA (درصد بافت تغییر یافته) ≥ 40%: حتی در قرنیههای طبیعی قبل از عمل، خطر اکتازی به طور معنیداری افزایش مییابد7)
- AS-OCT: ارزیابی عینی ضخامت فلپ و ضخامت باقیمانده استروما
- نفوذ اپیتلیال پس از جراحی تقویتی: افزایش اختلاف ارتفاع قدامی-خلفی در ناحیه تحتانی-بینی، ضخیمشدگی قرنیه و پیشرفت سریع آستیگماتیسم نامنظم6)
3. علل و عوامل خطر
Section titled “3. علل و عوامل خطر”علل بیشاصلاحی
Section titled “علل بیشاصلاحی”- خطا در تنظیم نوموگرام: برداشت بیش از حد توسط اگزایمر لیزر
- بیشتصحیح نهفته: تصحیح شامل مؤلفه نزدیکبینی کاذب تطابقی در جوانان
- تغییر به سمت دوربینی با افزایش سن: بهویژه در بیماران نزدیکبین با 3- دیوپتر یا کمتر که به سن پیرچشمی میرسند1)
- تنوع در پاسخ ترمیم زخم قرنیه: تغییر در اثر برش به دلیل تفاوتهای فردی
علل کاهش کیفیت بینایی
Section titled “علل کاهش کیفیت بینایی”- قطر نوری < قطر مردمک در تاریکی → افزایش انحراف کروی. در ناحیه نوری 7 میلیمتر، با تصحیح 3.50 دیوپتر تقریباً هیچ افزایشی در انحرافات مرتبه بالا دیده نمیشود
- برش خارج از مرکز → انحراف دنبالهداری (کما)
- خشکی چشم: کاهش ترشح اشک به دلیل قطع عصبهای حسی قرنیه
- کراتیت لاملار منتشر (DLK): التهاب غیرعفونی بین لایههای فلپ
عوامل خطر اکتازی قرنیه
Section titled “عوامل خطر اکتازی قرنیه”اکتازی از جمله عوارض کاهش کیفیت بینایی است که مدیریت آن اهمیت ویژهای دارد3).
- سن پایین (بازسازی فعال قرنیه)
- معادل کروی ذهنی بالا
- کاهش ضخامت قرنیه
- ضخامت کم بستر باقیمانده قرنیه (RSB)
- توپوگرافی غیرطبیعی قبل از عمل (قوز قرنیه نهفته)
- به طور کلی، PRK و SMILE در مقایسه با LASIK خطر کمتری برای اکتازی دارند 3)
4. روشهای تشخیص و آزمایش
Section titled “4. روشهای تشخیص و آزمایش”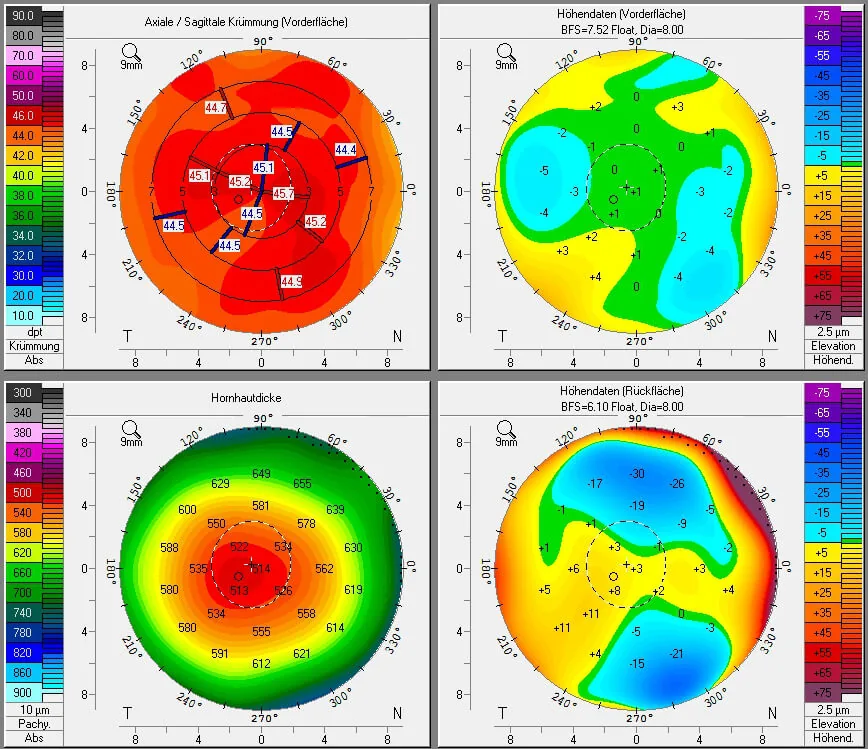
تشخیص اصلاح بیش از حد
Section titled “تشخیص اصلاح بیش از حد”- تأیید دوربینی پس از عمل با آزمایش انکساری ذهنی و عینی
- آزمون انکساری تحت سیکلوپلژی (قطره سیکلوپنتولات): اندازهگیری دقیق دوربینی پنهان
- تست دو رنگ (قرمز-سبز): اگر حروف روی زمینه قرمز تیرهتر دیده شوند، نشاندهنده تمرکز جلوی شبکیه (اصلاح بیش از حد) است
- توپوگرافی قرنیه: الگوی مسطح شدن بیش از حد مرکزی
شاخصهای غربالگری اکتازی
Section titled “شاخصهای غربالگری اکتازی”| شاخص | مقدار مرجع | ویژگی |
|---|---|---|
| BAD-D | <1.6 طبیعی، 1.6 تا 2.6 مشکوک، >2.6 غیرطبیعی | ارزیابی ترکیبی اختلاف ارتفاع قدامی-خلفی + ضخامت قرنیه 3) |
| PTA | <40% خطر کم | (ضخامت فلپ + عمق برش) / ضخامت مرکزی قرنیه قبل از عمل 7) |
| KISA% | 60-100% KC نهفته | K مرکزی + I-S + SRAX |
| نمره رندلمن | 0-2 خطر کم، 4 و بالاتر خطر بالا | سن + ضخامت قرنیه + الگوی توپوگرافی + ضخامت بستر باقیمانده + میزان تصحیح |
عمق برش با استفاده از فرمول Munnerlyn t = S²D / 3 (t: عمق برش [μm]، S: قطر ناحیه نوری [mm]، D: معادل کروی) محاسبه میشود و ضخامت بستر باقیمانده (RSB) به صورت RSB = CCT - عمق برش - ضخامت فلپ تعیین میگردد. حداقل 250 میکرومتر باید تضمین شود 1).
ارزیابی با AS-OCT
Section titled “ارزیابی با AS-OCT”- اندازهگیری عینی ضخامت فلپ و ضخامت بستر باقیمانده
- نقشهبرداری ضخامت اپیتلیوم: الگوی دونات اپیتلیال (نازک شدن اپیتلیوم در ناحیه برجسته + ضخیم شدن اپیتلیوم اطراف) نشاندهنده اکتازی است
- تشخیص CL warp: ضخیم شدن اپیتلیوم + ضخامت طبیعی قرنیه آن را از اکتازی متمایز میکند
بله، ممکن است رخ دهد. حتی اگر LASIK در سنین جوانی با تصحیح مناسب انجام شده باشد، با افزایش سن و شیفت دوربینی، بیشتصحیحی ممکن است در دهه ۴۰-۵۰ سالگی آشکار شود. به ویژه در موارد تصحیح نزدیکبینی تا ۳ دیوپتر، هنگام رسیدن به سن پیرچشمی، کاهش قابل توجه دید نزدیک مشکلساز میشود. بنابراین توضیحات قبل از جراحی مهم است و پیگیری منظم با معاینات انکساری پس از جراحی توصیه میشود.
۵. روشهای درمانی استاندارد
Section titled “۵. روشهای درمانی استاندارد”مدیریت بیشتصحیحی به صورت مرحلهای از تصحیح محافظهکارانه شروع میشود.
جراحی اضافی (با احتیاط در انتخاب بیمار)
جراحی تقویتی (Enhancement): تابش اضافی اگزایمر لیزر با بلند کردن فلپ. خطر رشد اپیتلیال ۳۲٪ 6)
PRK: در صورت دشواری بلند کردن فلپ. خطر کدورت قرنیه (haze). استفاده پیشگیرانه از MMC (میتومایسین C)
TG-LASIK: مفید برای آستیگماتیسم نامنظم و انحرافات مرتبه بالا. برنامهریزی عینی با نرمافزار Phorcides 5)
جراحی تقویتی (Enhancement)
Section titled “جراحی تقویتی (Enhancement)”جراحی تقویتی (Enhancement) که پس از بلند کردن فلپ با تابش اضافی لیزر اگزایمر انجام میشود، باید پس از تأیید عدم پیشرفت وضعیت انکساری و کافی بودن ضخامت باقیمانده قرنیه انجام شود1). لی و گو (Li & Gu) گزارش کردند که تهاجم اپیتلیال از روز اول پس از جراحی تقویتی به سرعت پیشرفت کرده است و توپوگرافی قرنیه افزایش اختلاف ارتفاع در ربع تحتانی-بینی و ضخیمشدگی قرنیه در همان ناحیه را تأیید کرد. آستیگماتیسم نامنظم از 0.6 دیوپتر در روز اول به 2.0 دیوپتر در روز پنجم افزایش یافت6).
TG-LASIK (لیزیک هدایتشده با توپوگرافی)
Section titled “TG-LASIK (لیزیک هدایتشده با توپوگرافی)”TG-LASIK روشی است که با تراش سفارشی بر اساس دادههای توپوگرافی قرنیه، انحرافات مرتبه بالا را کاهش میدهد. در مطالعه آیندهنگر راش و همکاران (Rush et al.) با استفاده از تحلیل Phorcides در TG-LASIK، شاخص رضایت کلی بینایی بر اساس پرسشنامه PROWL از 4.07 قبل از عمل به 5.00 (حداکثر) بعد از عمل بهبود یافت و همه بیماران حداکثر رضایت را گزارش کردند5). بهبود معنیداری پس از عمل در دید شبانه، تابشخوردگی (glare)، هاله (halo) و علائم خشکی چشم مشاهده شد5).
درمان دارویی
Section titled “درمان دارویی”- خشکی چشم: اشک مصنوعی (مکرر)، قطره چشمی دی کافوسورنات سدیم 3% 6 بار در روز، قطره رِبامیپید
- DLK (کراتیت منتشر لاملار): قطره استروئیدی (با دفعات بالا از مراحل اولیه). درجه 1 تا 2 اغلب تنها با قطره بهبود مییابد
جراحی سیستم عدسی
Section titled “جراحی سیستم عدسی”- IOL فاکیک (ICL و غیره): قابل استفاده برای باقیمانده دوربینی -3 تا +3 دیوپتر. از خطرات مرتبط با فلپ جلوگیری میکند
- استخراج عدسی + کاشت IOL: برای موارد ترکیبی با آب مروارید در سن بالای 45 سال. انتخاب IOL اصلاحکننده پیرچشمی نیز در نظر گرفته شود
جایگاه SMILE (KLEx)
Section titled “جایگاه SMILE (KLEx)”SMILE (KLEx: استخراج لنتیکول کراتورفرکتیو) از آنجایی که فلپ ایجاد نمیکند، از عوارض مرتبط با فلپ (چروک فلپ، تهاجم اپیتلیال، کلاهک آزاد) جلوگیری میکند2). در KLEx، کلاهک ساختار سمت غشای بومن قدامی را حفظ کرده و استحکام بیومکانیکی را نگه میدارد، بنابراین خطر اکتازی نسبت به LASIK کمتر است2). حداقل ضخامت استرومای باقیمانده (RST) 220 میکرومتر و ضخامت استرومای برشنخورده کل 300 میکرومتر در پروتکل برنامهریزی گزارش شده است2).
در صورت رعایت شرایط، جراحی تقویتی (Enhancement) یا اصلاح اضافی با PRK امکانپذیر است. با این حال، شرایط زیر باید همه برآورده شوند: ① ثبات انکساری حداقل 6 ماه پس از عمل، ② ضخامت کافی باقیمانده قرنیه (حداقل 250 میکرومتر)، ③ عدم پیشرفت اکتازی، ④ شاخصهای خطر اکتازی (BAD-D، PTA و غیره) در محدوده قابل قبول. در جراحی تقویتی با بلند کردن فلپ، تهاجم اپیتلیال با فراوانی 32% گزارش شده است که نیاز به مدیریت دقیق توسط جراح مجرب دارد.
6. پاتوفیزیولوژی و مکانیسم دقیق بروز
Section titled “6. پاتوفیزیولوژی و مکانیسم دقیق بروز”تراش قرنیه با لیزر اگزایمر و اصلاح بیش از حد
Section titled “تراش قرنیه با لیزر اگزایمر و اصلاح بیش از حد”لیزر اگزایمر با پالسهای فرابنفش ۱۹۳ نانومتری استرومای قرنیه را تبخیر میکند و عمق برداشت با فرمول Munnertyn t = S²D/3 تخمین زده میشود. اصلاح بیش از حد زمانی رخ میدهد که میزان برداشت از مقدار هدف فراتر رود یا در فرآیند ترمیم زخم قرنیه، اثر برداشت افزایش یابد. در نتیجه، صافشدگی بیش از حد سطح قدامی قرنیه رخ میدهد و قدرت انکساری نزدیکبینی کاهش یافته و دوربینی ایجاد میشود.
ساخت فلپ و بیومکانیک قرنیه
Section titled “ساخت فلپ و بیومکانیک قرنیه”ساخت فلپ در LASIK باعث برش ساختار لایهای قرنیه میشود. این امر استحکام بیومکانیکی قرنیه را تغییر میدهد و خطر برآمدگی قدامی قرنیه (اکتازی) پس از عمل را ایجاد میکند. فلپ ساخته شده با لیزر فمتوثانیه (۱۰۰-۱۲۰ میکرومتر) یکنواختتر و نازکتر از میکروکراتوم مکانیکی (متوسط ۱۲۰ میکرومتر با پراکندگی) است و برای حفظ ضخامت باقیمانده استروما (RSB) مفیدتر است.
بیومکانیک PRK در مقابل LASIK
Section titled “بیومکانیک PRK در مقابل LASIK”در PRK فلپ قرنیه ساخته نمیشود و ضخامت استرومای باقیمانده بیشتر از LASIK است. بنابراین از نظر بیومکانیکی برتری دارد و خطر اکتازی کمتر است. با این حال، به دلیل برداشت غشای بومن، خطر کدورت قرنیه (haze) پس از عمل وجود دارد. استفاده پیشگیرانه از MMC کدورت قرنیه را مهار میکند.
برتری بیومکانیکی KLEx (SMILE)
Section titled “برتری بیومکانیکی KLEx (SMILE)”در KLEx، کلاهک ساختار قدامی (سمت غشای بومن) را حفظ میکند. از آنجایی که لایههای قدامی پیوسته هستند، مقاومت فشاری قرنیه بیشتر از LASIK است. گزارش شده است که در بیماران با سفتی قرنیه پایین، خطر خطای انکساری باقیمانده پس از KLEx ۲ تا ۳ برابر بیشتر است2) و ارزیابی بیومکانیکی قبل از عمل به دقت برنامهریزی جراحی کمک میکند.
بازسازی اپیتلیوم و تأثیر آن بر تشخیص
Section titled “بازسازی اپیتلیوم و تأثیر آن بر تشخیص”در اکتازی قرنیه، اپیتلیوم در ناحیه برجسته استروما نازک میشود و یک الگوی دونات اپیتلیال در اطراف تشکیل میدهد. این بازسازی اپیتلیال ممکن است باعث شود که شدت اکتازی تنها با توپوگرافی دستکم گرفته شود. افزودن نقشهبرداری ضخامت اپیتلیوم (AS-OCT) دقت تمایز بین اکتازی و وارپاژ ناشی از لنز تماسی را بهبود میبخشد.
۷. تحقیقات جدید و چشمانداز آینده
Section titled “۷. تحقیقات جدید و چشمانداز آینده”تشخیص اکتازی با تحلیل تصویر هوش مصنوعی
Section titled “تشخیص اکتازی با تحلیل تصویر هوش مصنوعی”تحلیل توپوگرافی و توموگرافی با استفاده از الگوریتمهای یادگیری ماشین، دقت تشخیص اکتازی را بهبود میبخشد. گزارش شده است که هوش مصنوعی در دقت تشخیص قرنیه طبیعی، قرنیه نامنظم مشکوک و قوز قرنیه به نتایج نزدیک به متخصصان قرنیه دست یافته است.
کاربرد بالینی بیومکانیک قرنیه
Section titled “کاربرد بالینی بیومکانیک قرنیه”در بیماران با سفتی قرنیه پایین، خطر خطای انکساری باقیمانده پس از KLEx ۲ تا ۳ برابر بیشتر است2). گزارش شده است که ترکیب شاخصهای بیومکانیکی با پارامترهای توپوگرافی دقت پیشبینی KLEx را بیش از ۲۵٪ بهبود میبخشد2). ارزیابی قبل از عمل با Corvis ST و Ocular Response Analyzer برای شخصیسازی برنامهریزی جراحی در حال استفاده است.
شخصیسازی تنظیم نوموگرام
Section titled “شخصیسازی تنظیم نوموگرام”تنظیم نوموگرام مستقیماً با دقت و قابلیت پیشبینی جراحی لیزر مرتبط است. معادل کروی قبل از عمل مهمترین عامل است و سن، تفاوت چشم چپ و راست، انحنای قرنیه، قطر قرنیه و ویژگیهای بیومکانیکی قرنیه نیز مرتبط هستند 2). تحقیقات در مورد تنظیم فردی با استفاده از تحلیل رگرسیون چندمتغیره و هوش مصنوعی در حال پیشرفت است.
کاربرد دانسیتومتری قرنیه
Section titled “کاربرد دانسیتومتری قرنیه”دانسیتومتری قرنیه با دوربین Scheimpflug یک روش عینی برای اندازهگیری شفافیت قرنیه است 4). مطالعه آیندهنگر بالپاردا (110 چشم) نشان داد که در ناحیه 10 میلیمتر یا کمتر، تکرارپذیری عالی دارد و تغییر بیش از 1.0 GSU را میتوان به عنوان تغییر واقعی شفافیت در نظر گرفت 4). این روش میتواند برای ارزیابی کمی کدورت قرنیه پس از PRK مفید باشد.
8. منابع
Section titled “8. منابع”- 日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
- Ang M, Gatinel D, Reinstein DZ, et al. Evidence-based guidelines for keratorefractive lenticule extraction. Ophthalmology. 2025;132(4):404-418.
- American Academy of Ophthalmology Corneal Ectasia PPP Panel. Corneal Ectasia Preferred Practice Pattern. Ophthalmology. 2024.
- Balparda K, MesaMesa S, MayaNaranjo MI, et al. Determination of the repeatability of corneal densitometry as measured with a Scheimpflug camera device in refractive surgery candidates. Indian J Ophthalmol. 2023;71:63-68.
- Rush SW, Pickett CJ, Wilson BJ, Rush RB. Topography-guided LASIK: a prospective study evaluating patient-reported outcomes. Clin Ophthalmol. 2023;17:2815-2824.
- Li X, Gu Y. Unusual visual impairment after enhancement refractive surgery. J Surg Case Rep. 2024;2:rjae074.
- Santhiago MR, Smadja D, Gomes BF, et al. Association between the percent tissue altered and post-laser in situ keratomileusis ectasia in eyes with normal preoperative topography. Am J Ophthalmol. 2014;158(1):87-95.
