保守處理(首選)

LASIK難民及過矯正的處理
1. LASIK難民與過矯正的處理
Section titled “1. LASIK難民與過矯正的處理”LASIK(雷射原位角膜磨鑲術)術後未能獲得預期視力改善或出現視覺品質下降(QOV下降)的患者群體俗稱「LASIK難民」。該術語並非學術定義,而是描述在其他機構尋求救助的患者實際情況的日本特有表達。
過矯正是指近視LASIK術後矯正過度,導致遠視化狀態。近距離工作(閱讀、電腦操作)時出現眼睛疲勞、頭痛和近距離困難是主要問題。在老視年齡,遠視力可能良好,但中、近視力障礙顯著,嚴重影響患者的生活品質。
屈光矯正手術指南(第8版)規定了以下基本方針1):
QOV下降不僅由過矯引起。高階像差增加(光暈、眩光、星芒)、乾眼(角膜神經切斷導致淚液減少)、不規則散光(偏心切削、瓣皺褶)和DLK(瀰漫性層間角膜炎)也是重要原因。乾眼在術後3-6個月多數改善,但部分會長期化。
2. 主要症狀與臨床所見
Section titled “2. 主要症狀與臨床所見”過矯引起的症狀:
高階像差與光學品質下降:
- 光暈、眩光、星芒(夜間駕駛時尤其成問題)
- 鬼影/單眼複視(由偏心切削或不規則散光引起)
- 暗處視力下降(當光學區直徑小於暗光瞳孔直徑時)
乾眼相關症狀:
- 乾燥感、異物感、灼熱感
- 角膜神經切斷導致淚液分泌減少(術後3-6個月大多恢復)
- 角膜地形圖:近視LASIK術後中央過度平坦化(過矯)
- 擴張症進展時:滿足前表面陡峭化、後表面陡峭化、變薄中至少2項標準 3)
- BAD-D(Belin-Ambrósio擴張症評分)> 2.6:判定為擴張症異常 3)
- PTA(組織改變百分比)≥ 40%:即使術前角膜正常,擴張症風險也顯著增加 7)
- AS-OCT:客觀評估瓣厚度和殘餘基質厚度
- 增效手術後上皮植入:鼻下方前表面高度差增加、角膜增厚、不規則散光快速進展 6)
3. 原因與風險因素
Section titled “3. 原因與風險因素”- 諾模圖設定誤差:準分子雷射過度切削
- 潛伏性過矯:包括年輕患者的調節性假性近視成分的矯正
- 年齡相關的遠視偏移:特別是3D以內的近視患者達到老視年齡時1)
- 角膜傷口癒合反應的變異性:個體差異導致的切削效果波動
QOV下降的原因
Section titled “QOV下降的原因”- 光學區直徑 < 暗光瞳孔直徑 → 球面像差增加。7mm光學區矯正3.50D時幾乎無高階像差增加
- 偏心切削 → 彗形像差
- 乾眼症:角膜神經切斷導致淚液分泌減少
- DLK(瀰漫性層狀角膜炎):瓣下非感染性層間炎症
角膜擴張症的風險因素
Section titled “角膜擴張症的風險因素”擴張症是QOV下降中尤其需要謹慎管理的併發症3)。
4. 診斷與檢查方法
Section titled “4. 診斷與檢查方法”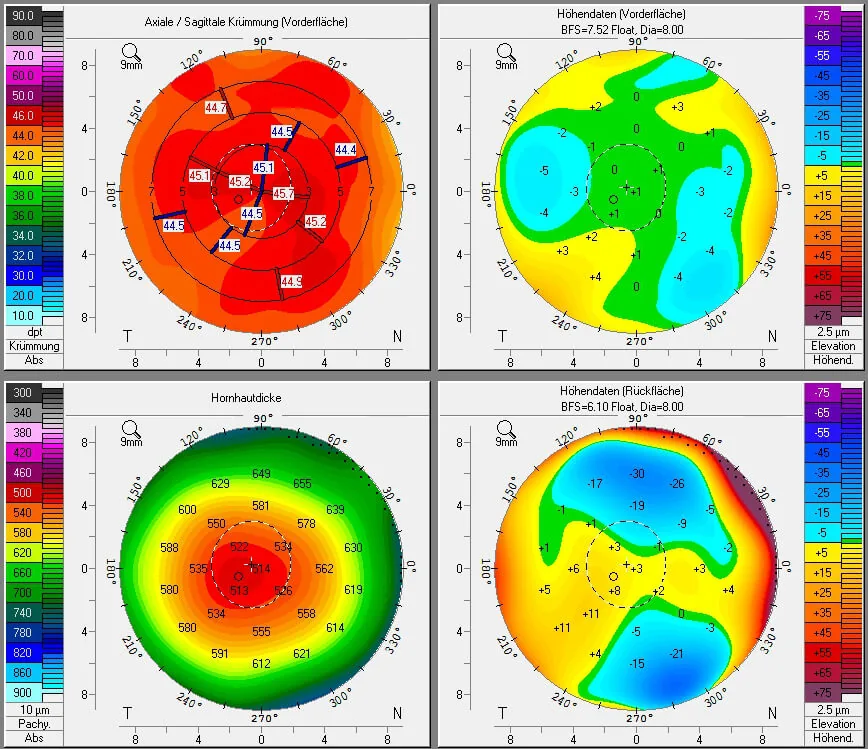
- 通過主觀和客觀屈光檢查確認術後遠視化
- 調節麻痺下屈光檢查(環戊通滴眼液):準確量化潛伏性遠視
- 雙色(紅綠)測試:若紅色背景上的字母看起來更清晰,提示視網膜前焦點(過矯)
- 角膜地形圖:中央過度平坦化模式
擴張症篩檢指標
Section titled “擴張症篩檢指標”| 指標 | 參考值 | 特徵 |
|---|---|---|
| BAD-D | <1.6正常、1.6~2.6可疑、>2.6異常 | 前後高度差與角膜厚度的綜合評估3) |
| PTA | <40%低風險 | (瓣厚度+切削深度)/術前中央角膜厚度7) |
| KISA% | 60~100%提示頓挫型圓錐角膜 | 中央K+I-S+SRAX |
| Randleman評分 | 0~2分低風險、4分以上高風險 | 年齡+角膜厚度+地形圖模式+RSB+矯正量 |
使用Munnerlyn公式 t = S²D / 3(t:切削深度[μm],S:光學區直徑[mm],D:等效球面度數)計算切削深度,並透過RSB = CCT − 切削深度 − 瓣厚度確認殘餘角膜基質厚度。必須確保至少250μm1)。
AS-OCT評估
Section titled “AS-OCT評估”- 客觀測量瓣厚度與殘餘基質厚度
- 上皮厚度映射:上皮甜甜圈模式(中央變薄伴周圍增厚)提示擴張症
- 與CL翹曲的鑑別:上皮增厚且角膜厚度正常可與擴張症區分
5. 標準治療方法
Section titled “5. 標準治療方法”過矯的處理從保守矯正開始逐步介入。
追加手術(謹慎判斷適應症)
增強手術是指在掀開角膜瓣後追加準分子雷射照射,在確認屈光狀態為非進行性且殘餘角膜厚度足夠後進行1)。Li & Gu報告了增強術後第1天起快速進展的上皮植入,角膜地形圖顯示鼻下象限前方高度差增加及同部位角膜增厚。不規則散光從第1天的0.6D增加到第5天的2.0D6)。
TG-LASIK(地形圖引導的LASIK)
Section titled “TG-LASIK(地形圖引導的LASIK)”TG-LASIK是一種基於角膜地形圖數據進行定製切削以減少高階像差的手術方式。Rush等人的前瞻性研究中,使用Phorcides分析的TG-LASIK,PROWL問卷的整體視覺滿意度指數從術前的4.07改善至術後的5.00(最高值),所有患者均報告最高滿意度5)。夜間視力、眩光、光暈和乾眼症狀在術後均有顯著改善5)。
- 乾眼:人工淚液點眼液(頻繁使用)、3%地夸磷索鈉點眼液每日6次、瑞巴派特點眼液
- DLK:類固醇點眼液(早期開始高頻次使用)。1~2級大多僅用點眼液即可改善
SMILE(KLEx)的定位
Section titled “SMILE(KLEx)的定位”SMILE(KLEx:角膜屈光性透鏡取出術)不製作角膜瓣,因此可避免角膜瓣相關併發症(角膜瓣皺褶、上皮植入、游離瓣)2)。KLEx中,角膜帽保留了前彈力層側結構,維持了生物力學強度,因此擴張症風險被認為低於LASIK2)。已有報告採用最小RST 220μm、總未切基質厚度300μm的規劃方案2)。
如果滿足條件,可以進行增強手術或通過PRK進行額外矯正。但必須滿足以下所有條件:①術後6個月以上屈光穩定,②殘餘角膜厚度足夠(最低250μm),③無擴張症進展,④擴張症風險指標(BAD-D、PTA等)在可接受範圍內。掀瓣增強手術中上皮植入的報告發生率高達32%,需要經驗豐富的手術醫生進行謹慎管理。
6. 病理生理學·詳細發病機制
Section titled “6. 病理生理學·詳細發病機制”準分子雷射角膜切削與過矯
Section titled “準分子雷射角膜切削與過矯”準分子雷射使用193 nm的紫外脈衝汽化角膜基質,切削深度由Munnerlyn公式t = S²D/3估算。過矯正在切削量超過目標值或角膜傷口癒合過程中切削效應增強時發生。結果導致角膜前表面過度平坦化,近視屈光力降低,出現遠視化。
角膜瓣製作與角膜生物力學
Section titled “角膜瓣製作與角膜生物力學”LASIK的角膜瓣製作會切斷角膜的板層結構。這改變了角膜的生物力學強度,產生術後角膜前凸(擴張症)的風險。飛秒雷射製作的角膜瓣(100–120 μm)比機械式微型角膜刀(平均120 μm,有變異)更均勻、更薄,有利於保留殘餘基質床(RSB)。
PRK與LASIK的生物力學比較
Section titled “PRK與LASIK的生物力學比較”PRK不製作角膜瓣,殘餘基質床比LASIK更厚。因此具有生物力學優勢,擴張症風險較低。但由於Bowman層被切削,存在術後角膜混濁(haze)的風險。預防性使用MMC可抑制角膜混濁。
KLEx(SMILE)的生物力學優勢
Section titled “KLEx(SMILE)的生物力學優勢”KLEx中,角膜帽保留了前部結構(Bowman層側)。由於前部板層保持連續,角膜的耐壓性高於LASIK。據報導,角膜剛度低的患者KLEx後殘餘屈光誤差的風險高出2–3倍2),術前生物力學評估有助於提高手術計劃的準確性。
上皮重塑及其對診斷的影響
Section titled “上皮重塑及其對診斷的影響”在角膜擴張症中,基質突出區域的上皮變薄,並在周圍形成上皮甜甜圈樣圖案。這種上皮重塑可能導致僅憑地形圖低估擴張症的程度。增加上皮厚度映射(AS-OCT)可提高區分擴張症與CL壓痕的準確性。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”基於AI圖像分析的擴張症檢測
Section titled “基於AI圖像分析的擴張症檢測”利用機器學習演算法進行地形圖和斷層圖分析,正在提高擴張症的檢測準確性。在區分正常角膜、可疑不規則角膜和圓錐角膜方面,AI已報告達到接近角膜專科醫生的結果。
角膜生物力學的臨床應用
Section titled “角膜生物力學的臨床應用”角膜剛度低的患者KLEx後殘餘屈光誤差的風險高出2–3倍2)。將生物力學指標與地形圖參數相結合,已報告可將KLEx的預測準確性提高25%以上2)。使用Corvis ST和Ocular Response Analyzer進行術前評估正被用於個性化手術計劃。
諾模圖調整的個性化
Section titled “諾模圖調整的個性化”列線圖調整直接關係到雷射手術的準確性和可預測性。術前等效球鏡度數是最重要的因素,年齡、眼別、角膜曲率、角膜直徑和角膜生物力學特性也相關2)。基於多變量回歸分析和人工智慧的個性化調整研究正在進展中。
角膜密度測量的應用
Section titled “角膜密度測量的應用”使用Scheimpflug相機的角膜密度測量是客觀評估角膜透明性的方法4)。Balparda等人的前瞻性研究(110眼)顯示,在10mm以下區域具有優異的重複性,1.0 GSU以上的變化可判定為真正的透明性變化4)。該方法可能有助於PRK術後角膜混濁的定量評估。
8. 參考文獻
Section titled “8. 參考文獻”- 日本眼科学会屈折矯正委員会. 屈折矯正手術のガイドライン(第8版). 日眼会誌. 2024;128(2):135-138.
- Ang M, Gatinel D, Reinstein DZ, et al. Evidence-based guidelines for keratorefractive lenticule extraction. Ophthalmology. 2025;132(4):404-418.
- American Academy of Ophthalmology Corneal Ectasia PPP Panel. Corneal Ectasia Preferred Practice Pattern. Ophthalmology. 2024.
- Balparda K, MesaMesa S, MayaNaranjo MI, et al. Determination of the repeatability of corneal densitometry as measured with a Scheimpflug camera device in refractive surgery candidates. Indian J Ophthalmol. 2023;71:63-68.
- Rush SW, Pickett CJ, Wilson BJ, Rush RB. Topography-guided LASIK: a prospective study evaluating patient-reported outcomes. Clin Ophthalmol. 2023;17:2815-2824.
- Li X, Gu Y. Unusual visual impairment after enhancement refractive surgery. J Surg Case Rep. 2024;2:rjae074.
- Santhiago MR, Smadja D, Gomes BF, et al. Association between the percent tissue altered and post-laser in situ keratomileusis ectasia in eyes with normal preoperative topography. Am J Ophthalmol. 2014;158(1):87-95.
