上皮植入的治療
整塊切除+角膜移植:旨在完全清除侵入組織的標準治療
冷凍凝固術:適用於局限性病例。有角膜內皮損傷的風險
前房內注射MTX:400 μg/0.1 mL,每週一次。微創替代治療2)

上皮植入(也稱為epithelial ingrowth)是眼球穿通傷或眼前段手術後,結膜或角膜來源的非角化複層鱗狀上皮細胞通過閉合不全的傷口進入眼內,並在各種眼內組織上增殖的併發症。上皮呈片狀生長,覆蓋角膜、虹膜、小樑網、睫狀體、水晶體或人工水晶體、玻璃體和視網膜。
上皮植入引起的青光眼主要是由於增殖的上皮覆蓋和阻塞小樑網所致,炎症性周邊虹膜前粘連和瞳孔阻滯也參與其中。根據EGS指南,治療包括降眼壓藥物、侵入組織的切除/破壞、抗代謝藥物聯合濾過手術(成功率有限)、引流裝置和睫狀體破壞術1)。
大多數病例在致病事件後一年內發生,但範圍從術後3個月到10年不等。儘管手術技術的進步使發生率大幅下降,但由於其侵襲性強且威脅視功能,認識這一臨床實體非常重要。
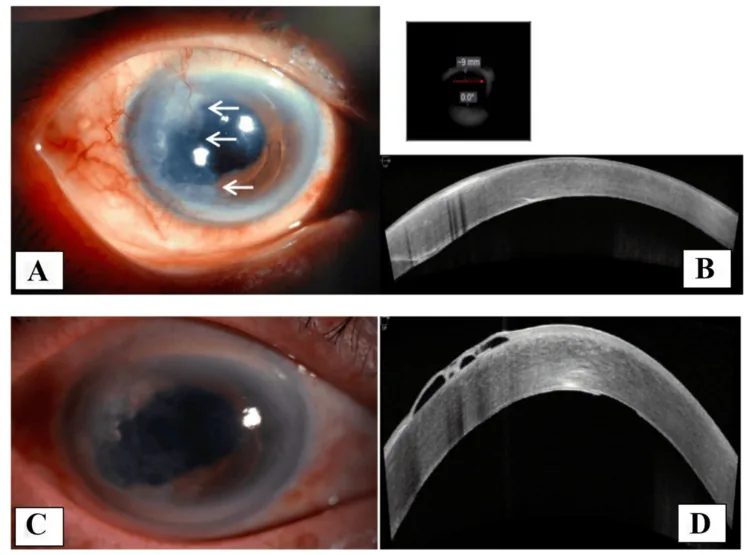
典型情況下,在裂隙燈顯微鏡檢查中可見從手術傷口延伸的扇貝狀邊緣的半透明膜。如果診斷可疑,對虹膜上的膜進行氬雷射照射測試是有用的。如果存在膜,照射區域會變蒼白或變白;而正常虹膜則出現暗色熱凝固斑。此外,可抽吸房水進行細胞學檢查,以確認是否存在游離的上皮細胞。房角鏡檢查有時可發現房角內的上皮片,但敏感性不高,許多病例表現為正常所見。
| 風險因子 | 詳細說明 |
|---|---|
| 多次眼內手術 | 手術次數越多,風險越高 |
| 傷口癒合不良 | 不完全或延遲的傷口癒合 |
| 傷口瘻管 | 持續的上皮侵入路徑 |
即使採用現代手術方式,風險仍然存在。透明角膜切口的白內障手術、青光眼引流裝置植入術、DSAEK和LASIK均有病例報告。
在上皮植入相關的青光眼中,房水流出顯著減少,因此單純藥物治療通常不足。
上皮植入的治療
整塊切除+角膜移植:旨在完全清除侵入組織的標準治療
冷凍凝固術:適用於局限性病例。有角膜內皮損傷的風險
前房內注射MTX:400 μg/0.1 mL,每週一次。微創替代治療2)
青光眼的管理
瀰漫性片狀型
形態:上皮呈片狀增生,覆蓋角膜、虹膜、小樑網和睫狀體。
侵襲性:高。難以去除,易復發。
青光眼:常合併發生。
治療:需廣泛整塊切除合併角膜移植。
囊腫型
形態:增生細胞來源於與傷口相連的包涵囊腫。
侵襲性:通常較良性,生長緩慢。
青光眼:快速增大時可能引起視軸遮蔽或瞳孔阻滯性青光眼。
治療:因復發時可能轉變為片狀型,手術干預需謹慎判斷。
上皮植入性青光眼是多因素導致的。
EGS指南指出,眼前段手術後或穿通性外傷後的上皮或纖維植入可導致炎性膜形成,並可能引起繼發性青光眼1)。
涉及多種機制。最主要的機制是增殖的上皮片直接覆蓋小梁網,阻斷房水流出。此外,異位結膜杯狀細胞分泌的黏蛋白堵塞小梁網、炎症導致周邊虹膜前粘連形成和小梁網壞死、以及玻璃體與虹膜粘連引起的瞳孔阻滯也參與其中。治療中使用的類固醇眼藥水也可能導致進一步的眼壓升高。由於這些多因素導致嚴重的房水流出障礙,單純藥物治療往往難以控制眼壓,需要引流裝置。
Salari等人報導了在Ahmed閥植入術後發生的上皮植入中,每週一次前房內注射甲氨蝶呤(MTX)400 μg/0.1 mL2)。初始注射7次,1個月後因再增殖追加4次,共11次注射後上皮植入消失,在11個月的追蹤期間未觀察到復發2)。MTX的抗增殖作用被認為有助於抑制上皮植入2)。
儘管MTX在玻璃體視網膜淋巴瘤的眼內給藥中已顯示出安全性和有效性,但前房內給藥的安全性仍需進一步證據2)。已指出可能存在神經視網膜毒性,需要建立劑量-反應曲線2)。與手術切除相比,最大的優點是微創。
白內障手術技術的進步(更小、更精確的切口製作)顯著降低了上皮植入的發生率。然而,即使在透明角膜切口、青光眼引流裝置植入、DSAEK、LASIK等現代術式中,仍有散發病例報導。
預防仍然是最重要的,持續改進手術技術有望進一步降低發生率。
- European Glaucoma Society. European Glaucoma Society Terminology and Guidelines for Glaucoma, 5th Edition. Br J Ophthalmol. 2025.
- Salari F, Fakhraie G, Asadi Amoli F, ZareiGhanavati M. Intracameral Injection of Methotrexate for Treatment of Epithelial Ingrowth. J Curr Ophthalmol. 2022;34:115-7.