การผ่าตัดกระจกตา แบบรัศมี (RK) เป็นการผ่าตัดแก้ไขสายตาสั้น ที่เริ่มใช้ในปี 1970 แต่ปัจจุบันแทบไม่มีการทำแล้ว
ผู้ป่วยมากถึง 60% มีความผันผวนของสายตาในแต่ละวัน และ 43% ของดวงตามีสายตายาว เพิ่มขึ้น ≥1 D ภายใน 10 ปีหลังผ่าตัด
มีรายงานภาวะแทรกซ้อนที่หลากหลาย เช่น กระจกตา ทะลุ สายตาเอียง ไม่สม่ำเสมอ กระจกตา อักเสบติดเชื้อ และเยื่อบุผิวรุกล้ำ
ในการผ่าตัดต้อกระจก หลัง RK การคำนวณกำลังเลนส์แก้วตาเทียม ทำได้ยาก และต้องระวังความเสี่ยงของแผลผ่าตัดแยกออกจากกัน
สำหรับการจัดการความผิดปกติของการหักเหของแสง แนะนำให้ใช้ PRK มากกว่า LASIK เนื่องจากสามารถหลีกเลี่ยงความเสี่ยงที่แผลผ่าตัดจะเปิดออกจากการสร้างแผ่นปิด
การผ่าตัดกระจกตา แบบรัศมี (RK) คือการผ่าตัดที่ใช้มีดเพชรกรีดกระจกตา เป็นแนวรัศมีจนใกล้เยื่อหุ้มเดสเซเมท โดยเว้าบริเวณรูม่านตา เพื่อทำให้กระจกตาแบน ลงและแก้ไขสายตาสั้น เริ่มใช้ในปี 1970 และทำในผู้ป่วยหลายหมื่นคน
อย่างไรก็ตาม ปัญหาต่างๆ เช่น ความผันผวนของสายตาในแต่ละวัน อาการแสงจ้า และสายตายาว ที่เพิ่มขึ้นเรื่อยๆ ปรากฏชัดเจน และปัจจุบันถูกแทนที่ด้วยการผ่าตัดแก้ไขสายตาด้วยเลเซอร์เอกไซเมอร์ ตามการศึกษา PERK ผู้ป่วยน้อยกว่า 1% มีสายตาลดลงหลัง RK แต่ผลกระทบระยะยาวยังคงส่งผลต่อเนื่องหลายปีหลังผ่าตัด
ในการผ่าตัดต้อกระจก หลัง RK แผลผ่าตัดแยกออกจากกันและความผันผวนของค่าผิดปกติของการหักเหของแสง เป็นปัญหา 1) หากแนวกรีดรัศมีที่มีอยู่ตัดกับแนวกรีดผ่าตัดต้อกระจก อาจเกิดแผลแยก การหายช้า และสายตาเอียง ไม่สม่ำเสมอ 1)
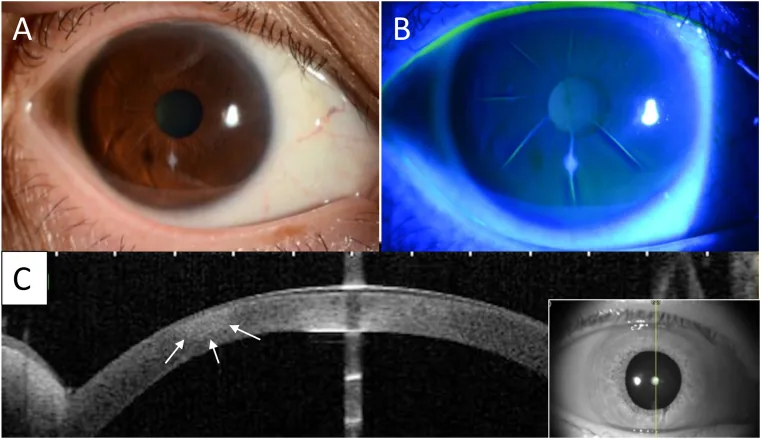
ภาพทางคลินิกของภาวะแทรกซ้อนหลังการผ่าตัดกระจกตาแบบรัศมีและ OCT Kawasaki M, Fukuoka H, Kawabata M, et al. A rare case of infectious keratitis that developed 27-years after radial keratotomy. American Journal of Ophthalmology Case Reports. 2021 Dec 7; 25:101240. Figure 3. PM
CI D: PMC8665298. License: CC BY.
ภาพจาก slit lamp,
การย้อมฟลูออเรสซีน ,
OCT ส่วนหน้าของตา แสดงการแยกของแผลผ่าตัด
กระจกตา แบบรัศมีและการเปลี่ยนแปลงรูปร่างของ
กระจกตา รอบข้าง การเปิดของแผล, บริเวณที่ย้อมสี, และความไม่สม่ำเสมอในภาพตัดขวางสามารถเห็นได้สอดคล้องกัน
ต่อไปนี้คืออาการหลักที่ผู้ป่วยหลังการผ่าตัด RK มักประสบ
อาการที่เกี่ยวข้องกับการมองเห็น
ความผันผวนในแต่ละวัน : ผู้ป่วยมากถึง 60% ประสบ อาการผันผวนมากที่สุดในช่วงสองสามชั่วโมงแรกหลังตื่นนอน
อาการแสงจ้าและรัศมี : เกิดขึ้นเมื่อบริเวณรับภาพมีขนาดเล็กหรือรอยผ่าลึก ทำให้ความคลาดเคลื่อนลำดับสูงเพิ่มขึ้น
อาการแสงแตกเป็นแฉก : ปรากฏการณ์ที่แสงดูเหมือนกระจายเป็นรัศมีในเวลากลางคืน
การมองเห็น ระยะใกล้ลดลง
การเปลี่ยนแปลงที่ดำเนินไป
สายตายาว ที่ดำเนินไปสายตายาว 1D หรือมากกว่าในช่วง 6 เดือนถึง 10 ปีหลังการผ่าตัด
ความไม่เสถียรของการมองเห็น : ในการศึกษา PERK พบว่า 12% ของดวงตามีการเปลี่ยนแปลงต่อเนื่อง 1D หรือมากกว่าในช่วง 1-3 ปีหลังการผ่าตัด
การไม่ทนต่อคอนแทคเลนส์ : การใส่เป็นเวลานานอาจทำให้เกิดอาการระคายเคือง, ภาวะขาดออกซิเจน, การขยายของแผล, และการดำเนินของสายตายาว
การตรวจด้วย slit lamp และการตรวจภาพต่างๆ พบอาการแสดงดังต่อไปนี้
รอยแผลเป็นจากการผ่าตัดกระจกตา : รอยแผลเป็นแบบรัศมีหลงเหลืออยู่บนกระจกตา ระดับของแผลเป็นแตกต่างกันมากในแต่ละบุคคลเส้นเลือด新生ที่ตำแหน่งรอยผ่า : พบโดยเฉพาะในผู้ใส่คอนแทคเลนส์เมื่อรอยผ่าลามไปถึงลิมบัส สายตาเอียง ไม่สม่ำเสมอความผิดปกติของแผนที่กระจกตา : พบความไม่สม่ำเสมอของรูปทรงกระจกตา ตามแนวรอยผ่า นอกจากนี้ยังมีประโยชน์ในการประเมินการเปลี่ยนแปลงของรูปทรงเมื่อเวลาผ่านไป
ในการศึกษา PERK ที่ 3 ปีหลังผ่าตัด 58% ของดวงตาอยู่ในระยะ 1.00 D จากภาวะสายตาปกติ แต่ 26% แก้ไขน้อยไป และ 16% แก้ไขมากไปเกิน 1.00 D
Q
ทำไมจึงเกิดความผันผวนในระหว่างวันหลังการผ่าตัด RK?
A
หลังการผ่าตัด RK กระจกตา จะอ่อนแอลงทางโครงสร้างเนื่องจากรอยผ่า ในระหว่างการหลับตาตอนกลางคืน กระจกตา จะแบนลง และหลังจากตื่นนอนจะค่อยๆ โค้งขึ้น การเปลี่ยนแปลงรูปทรงกระจกตา ในระหว่างวันนี้รับรู้ได้ว่าเป็นการเปลี่ยนแปลงค่าสายตา ความผันผวนจะมากที่สุดในช่วงสองสามชั่วโมงแรกหลังตื่นนอน และมีแนวโน้มคงที่เมื่อเวลาผ่านไป
ภาวะแทรกซ้อนหลัง RK เกี่ยวข้องกับเทคนิคการผ่าตัด ปัจจัยผู้ป่วย และการดูแลหลังผ่าตัด
การทะลุกระจกตา เกิดขึ้นระหว่างการผ่าตัด RK ด้วยความถี่ 2.3% ปัจจัยต่อไปนี้มีส่วนเกี่ยวข้อง:
ขาดประสบการณ์ในการใช้ใบมีดผ่าตัด
รอยผ่าแบบเซนทริเพทัล (centripetal incision)
ความดันลูกตา สูงขึ้นระหว่างการผ่าการผ่าซ้ำ
กระจกตา แห้งเป็นเวลานานระหว่างการผ่าตัดข้อผิดพลาดในการวัดความหนาของกระจกตา
การเคลื่อนไหวที่ไม่คาดคิดของผู้ป่วย
บริเวณใส (บริเวณกลางที่ไม่มีการกรีด) เล็กเกินไป
รอยกรีดลึกเกินไป
การกรีดแนวรัศมีถึงลิมบัส
การผ่าตัดแก้ไขเพิ่มเติมหลายครั้ง
ละเลยการตรวจวัดค่าสายตาภายใต้ฤทธิ์ยาหยุดปรับตา (cycloplegia) ก่อนผ่าตัด
การนวดลูกตาหลังผ่าตัด
ตำแหน่งกรีดกระจกตา มีความแข็งแรงลดลงเมื่อเทียบกับกระจกตา ปกติ จึงมีความเสี่ยงสูงต่อการแตกจากการบาดเจ็บโดยตรง ควรหลีกเลี่ยงกิจกรรมที่มีความเสี่ยงสูงโดยไม่ใช้อุปกรณ์ป้องกันดวงตาที่เหมาะสม
ในผู้ป่วยที่ได้รับการผ่าตัด RK ตำแหน่งกรีดกระจกตา จะอ่อนแอลงทางโครงสร้าง ควรสวมแว่นตาป้องกันระหว่างเล่นกีฬาหรือทำงาน นอกจากนี้ การมองเห็น อาจเปลี่ยนแปลงระหว่างเช้าและเย็นเนื่องจากความผันผวนในแต่ละวัน โปรดใช้ความระมัดระวังขณะขับรถหรือทำงานที่ต้องการความแม่นยำ
Q
กระจกตาหลัง RK เปราะบางต่อการบาดเจ็บหรือไม่?
A
ตำแหน่งกรีดของ RK อ่อนแอกว่ากระจกตา ปกติ แม้ผ่านไปหลายปีหลังผ่าตัด รอยกรีดก็ไม่ฟื้นตัวเต็มที่ถึงความแข็งแรงเดิม ดังนั้นจึงมีความเสี่ยงที่รอยกรีดจะแตกจากการบาดเจ็บโดยตรง แนะนำให้สวมแว่นตาป้องกันระหว่างเล่นกีฬาหรือทำงานที่อันตราย
เพื่อประเมินภาวะแทรกซ้อนหลังการผ่าตัด RK จะทำการตรวจดังต่อไปนี้:
การตรวจด้วยกล้องจุลทรรศน์ชนิดกรีด (Slit Lamp)แผนที่กระจกตา (Corneal Topography) : ประเมินความไม่สม่ำเสมอของรูปทรงกระจกตา และระดับสายตาเอียง ที่ไม่สม่ำเสมอในเชิงปริมาณ ใช้เพื่อยืนยันความคงที่ของค่าสายตาก่อนการผ่าตัดเพิ่มเติมการตรวจวัดค่าสายตา : ตรวจวัดค่าสายตาแบบอัตนัยและภายใต้การหยอดยาหยุดการปรับตา เพื่อประเมินระดับการแก้ไขเกินหรือแก้ไขน้อยการวัดความหนากระจกตา : ตรวจสอบความหนาของชั้นสโตรมาที่เหลืออยู่ ซึ่งจำเป็นเมื่อพิจารณาการผ่าตัดด้วยเลเซอร์เพิ่มเติม
ในการผ่าตัดต้อกระจก หลัง RK การคำนวณกำลังเลนส์แก้วตาเทียม เป็นเรื่องยากเป็นพิเศษ 1) เนื่องจากความยากในการกำหนดกำลังการหักเหของกระจกตา ที่แท้จริงและการทำนายตำแหน่งเลนส์ที่ได้ผล
ปัญหา รายละเอียด การประเมินกำลังกระจกตา สูงเกินไป เครื่องวัดความโค้งกระจกตา วัดเฉพาะบริเวณส่วนกลาง แต่กระจกตา หลัง RK แบนตรงกลางและชันบริเวณรอบนอก การดำเนินของสายตายาว ค่าสายตาอาจเปลี่ยนแปลงต่อไปหลังการผ่าตัด ความแม่นยำของสูตรคำนวณกำลังเลนส์แก้วตาเทียม ได้มีการเสนอสูตรเฉพาะ เช่น วิธี Double-K และสูตร Barrett True K
หลังการผ่าตัด RK เมื่อใส่เลนส์แก้วตาเทียม โดยกำหนดเป้าหมายเป็น plano พบว่าผู้ป่วย 83.4% มีภาวะสายตายาว การกำหนดเป้าหมายเป็นสายตาสั้น สามารถลดความถี่ของสายตายาว ลงเหลือ 42.0% แต่ไม่สามารถกำจัดได้ทั้งหมด 2)
การจัดการความผิดปกติของการหักเหของแสง
แว่นตาและคอนแทคเลนส์ : เป็นวิธีการแก้ไขพื้นฐานที่สุด คอนแทคเลนส์ RGP มีประสิทธิภาพสำหรับสายตาเอียง ไม่สม่ำเสมอ
PRK : เป็นวิธีการรักษาที่คาดการณ์ได้มากที่สุดสำหรับสายตายาว หรือสายตาเอียง ไม่สม่ำเสมอที่เกิดจาก RK แนะนำให้ใช้ PRK แบบนำทางด้วยคลื่นหน้า
การเย็บกระจกตา : การเย็บแบบวงกลมเดี่ยว วงกลมคู่ หรือการเย็บสี่เหลี่ยมที่รอยผ่าสามารถทำให้ความผิดปกติของการหักเหคงที่ได้
การจัดการภาวะแทรกซ้อนอื่นๆ
การทะลุของกระจกตา : รอยทะลุขนาดเล็กจัดการแบบประคับประคองด้วยยาหยอดตาคลายกล้ามเนื้อปรับตา ยายับยั้งการสร้างอารมณ์ขันในน้ำ และยาปฏิชีวนะ รอยทะลุขนาดใหญ่ต้องเย็บด้วยไนลอน 10-0
กระจกตา อักเสบติดเชื้อ
สายตาเอียง ไม่สม่ำเสมอ (กรณีรุนแรง)เลนส์ RGP ให้พิจารณาผ่าตัดปลูกถ่ายกระจกตา ทั้งชั้น (PKP )
ต้องวางตำแหน่งรอยผ่าตัดต้อกระจก เพื่อไม่ให้ตัดผ่านรอยผ่าแนวรัศมีที่มีอยู่ 1) รอยผ่าตัดตาขาว สั้นมีข้อดีในการหลีกเลี่ยงการตัดผ่านรอยผ่าแนวรัศมี 1) อาการบวมน้ำของกระจกตา หลังผ่าตัดและความดันลูกตา ที่เพิ่มขึ้นอาจขยายผลของรอยผ่า RK ทำให้เกิดสายตายาว ชั่วคราวและความผันผวนของสายตาเอียง 1) การผ่าตัดแก้ไขสายตาเพิ่มเติมควรรอจนกว่าค่าการหักเหจะคงที่ 1)
Q
ข้อควรระวังในการผ่าตัดต้อกระจกหลัง RK มีอะไรบ้าง?
A
ในการผ่าตัดต้อกระจก หลัง RK สิ่งสำคัญคือ: ① การวางแนวแผลผ่าตัดที่ไม่ตัดกับแนวแผลรัศมีเดิม ② การใช้สูตรคำนวณกำลังเลนส์แก้วตาเทียม เฉพาะ ③ การกำหนดเป้าหมายสายตาสั้น (เพื่อป้องกันภาวะสายตายาว )1) 2) หลังผ่าตัด ค่าสายตาอาจใช้เวลาหลายสัปดาห์ขึ้นไปจึงจะคงที่ และการตัดสินใจผ่าตัดเพิ่มเติมควรทำอย่างระมัดระวัง
Q
LASIK สามารถใช้รักษาภาวะสายตายาวหลัง RK ได้หรือไม่?
A
สำหรับภาวะสายตายาว หลัง RK แนะนำให้ใช้ PRK มากกว่า LASIK เนื่องจากในขณะสร้างแผ่นปิด (flap) ของ LASIK แผล RK อาจเปิดออก ทำให้เกิดความเสี่ยงต่อการบุกรุกของเยื่อบุผิว PRK แบบนำทางด้วยคลื่นหน้า (Wavefront-guided PRK) ถือเป็นวิธีการรักษาที่คาดการณ์ได้มากที่สุดสำหรับสายตาเอียง ไม่สม่ำเสมอ
ใน RK มีการกรีดลึกถึงชั้นสโตรมาของกระจกตา ใกล้กับเยื่อหุ้มเดสเซเมท ทำให้ความสมบูรณ์ของโครงสร้างกระจกตา ถูกทำลาย แผลผ่าตัดจะถูกซ่อมแซมโดยการสมานแผล แต่ไม่สามารถฟื้นฟูความแข็งแรงเดิมได้อย่างสมบูรณ์
ในขณะหลับตาตอนกลางคืน ความดันลูกตา จะสูงขึ้น ทำให้แผลผ่าตัดที่อ่อนแอขยายกว้างขึ้นและกระจกตาแบน ลง หลังจากตื่นนอน ความดันลูกตา จะลดลง และกระจกตา จะค่อยๆ โค้งขึ้น การทำซ้ำนี้รับรู้ได้ว่าเป็นการเปลี่ยนแปลงในแต่ละวัน
การสมานแผลของกระจกตา ดำเนินไปเป็นระยะเวลานาน การปรับเปลี่ยนเนื้อเยื่อแผลเป็นทำให้แผลผ่าตัดขยายกว้างขึ้นและกระจกตา ส่วนกลางแบนลงมากขึ้น เชื่อว่านี่คือสาเหตุของภาวะสายตายาว ที่ดำเนินไป ในการศึกษา PERK การเปลี่ยนแปลงไปในทิศทางสายตายาว ยังคงดำเนินต่อไปแม้หลังผ่าตัด 10 ปี
การติดเชื้อระยะแรกหลังผ่าตัดเกิดจากแบคทีเรียเข้าทางแผลผ่าตัด แต่ก็มีรายงานการติดเชื้อระยะหลัง (1-3 ปีหลังผ่าตัด) เช่นกัน การสมานแผลช้าหลัง RK ถือเป็นปัจจัยโน้มนำให้เกิดการติดเชื้อระยะหลัง มีรูปแบบการกระจายตัวที่ลักษณะเฉพาะ โดยมีการแทรกซึมภายในแผลผ่าตัดกระจกตา
American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(1):P1-P126.
European Society of Cataract and Refractive Surgeons (ESCRS ). ESCRS Cataract Surgery Guideline. 2024.
ถาม AI เกี่ยวกับบทความนี้
คัดลอกข้อความบทความแล้ววางในผู้ช่วย AI ที่คุณต้องการใช้
เปิดผู้ช่วย AI ด้านล่าง แล้ววางข้อความที่คัดลอกลงในช่องแชต