
兒童全身麻醉下檢查(EUA)
一目瞭然的要點
Section titled “一目瞭然的要點”1. 什麼是小兒全身麻醉下檢查(EUA)
Section titled “1. 什麼是小兒全身麻醉下檢查(EUA)”全身麻醉下檢查(Examination Under Anesthesia: EUA)是指對年幼兒童或不合作患者使用全身麻醉或鎮靜藥物進行眼科檢查。嬰幼兒難以配合檢查,準確的眼壓測量、眼底檢查和電生理檢查需要充分安靜。因此,對於年幼兒童,僅透過常規門診檢查往往難以進行精確評估。
在眼科手術中,需要全身麻醉的對象包括兒童、老年人、長時間手術以及難以制動的患者。
EUA包括兩種程度:使用鎮靜藥和鎮痛藥進行以檢查為目的的操作性鎮靜(procedural sedation),以及伴有完全意識消失的全身麻醉(general anesthesia)。
麻醉/鎮靜的深度分類:
- 鎮靜(sedation):意識保留,氣道反射保持完整。使用口服或栓劑鎮靜藥,適用於門診短時間檢查。
- 全身麻醉: 完全意識喪失,需要氣道保護。適用於手術室內的長時間、精細檢查。
眼科主治醫師在申請全身麻醉時應總結麻醉相關問題,並根據需要諮詢麻醉科或其他專科醫師。
2. 適應症與臨床發現
Section titled “2. 適應症與臨床發現”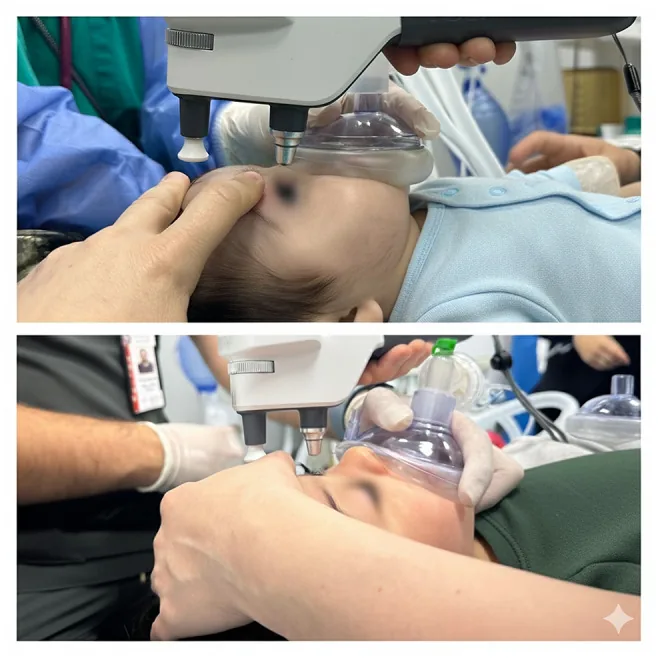
EUA主要適用於以下檢查和疾病:
EUA的適應症檢查
Section titled “EUA的適應症檢查”| 檢查 | 理由/對象 |
|---|---|
| 眼底檢查 | 視網膜母細胞瘤篩檢等,嬰幼兒及不合作患兒的精密眼底檢查 |
| 眼壓測量 | 發育性青光眼的診斷和追蹤。使用Goldmann眼壓計或Tonopen |
| 屈光檢查(睫狀肌麻痺下) | 嬰兒內斜視和發育性青光眼的屈光不正評估 |
| 超音波生物測量(眼軸長度測量) | 發育性青光眼的進展評估 |
| ERG(視網膜電圖) | 全色盲、先天性靜止性夜盲等視網膜功能評估 |
| VEP(視覺誘發電位) | 弱視和視神經疾病的客觀評估 |
| 角膜直徑測量和隅角檢查 | 發育性青光眼的診斷和追蹤 |
主要目標疾病群
Section titled “主要目標疾病群”- 視網膜母細胞瘤:EUA對於定期眼底篩檢不可或缺。高風險兒童從出生早期就需要重複進行EUA 1)。
- 發育性青光眼:綜合測量眼壓、角膜直徑、前房角檢查和眼軸長度,進行診斷和追蹤評估。
- 先天性白內障:用於術前評估和術後追蹤。
- 需要ERG/VEP的疾病:在全色盲、先天性靜止性夜盲和弱視的電生理診斷中可實現客觀評估。
主要對象為不合作的嬰幼兒和發展障礙患者。當常規門診檢查無法確保足夠精確度時,選擇EUA。
檢查中需確認的事項
Section titled “檢查中需確認的事項”系統性評估眼壓(注意麻醉藥導致的下降)、角膜直徑、前房深度、隅角檢查結果、眼底檢查結果和眼軸長度。在發育性青光眼中,與正常新生兒角膜直徑(約10毫米)和1歲時(約11.5毫米)的比較是診斷的指標。
3. 術前評估與安全管理
Section titled “3. 術前評估與安全管理”在眼科診療室和手術室可能發生的小兒緊急情況包括:①鎮靜藥和鎮痛藥引起的呼吸循環抑制,②對所有藥物的過敏反應,③眼心反射(OCR)引起的症狀性心搏過緩或心臟驟停。術前應評估每種風險並做好適當準備。
呼吸系統的術前評估
Section titled “呼吸系統的術前評估”手術前的感冒症狀會增加氣道高反應性。建議在感冒好轉後2至4週再延後全身麻醉。尤其在兒童中,氣道高反應性可能導致插管時喉痙攣,或因分泌物過多導致呼吸狀況惡化。如非緊急情況,應與麻醉科協商後考慮延後。
困難氣道風險評估
Section titled “困難氣道風險評估”對於預計呼吸道處理困難的患者,術前應整理以下要點並諮詢麻醉科。
- 唐氏症候群:易合併小頜、巨舌、喉氣管軟化
- 其他染色體異常:根據個別併發症進行風險評估
- 腺樣體增生和扁桃體肥大:呼吸道狹窄導致通氣困難的風險
| 攝取物 | 禁食時間 |
|---|---|
| 清澈液體 | 2小時 |
| 母乳 | 4小時 |
| 配方奶 | 6小時 |
| 輕食 | 6小時 |
感冒症狀會導致氣道反應性增加,提高插管時喉痙攣和分泌物過多的風險。若非緊急,建議在感冒改善後延後2-4週。與麻醉科協商後決定。
4. 在EUA下進行的檢查
Section titled “4. 在EUA下進行的檢查”使用Goldmann壓平眼壓計或Tonopen。全身麻醉藥(吸入性麻醉藥、丙泊酚等)會降低眼壓,因此解讀測量值時需注意。對於發育性青光眼,建議在甦醒後立即或淺麻醉狀態下測量眼壓。
角膜直徑測量
Section titled “角膜直徑測量”在發育性青光眼中,角膜直徑增大是診斷和追蹤的重要指標。正常新生兒的角膜直徑約為10毫米,1歲時約為11.5毫米,以此作為參考進行評估。
使用直接隅角鏡(如Koeppe鏡)。評估發育性青光眼的隅角結構異常(如Barkan膜)。
在散瞳下使用間接檢眼鏡進行廣角眼底檢查。對於視網膜母細胞瘤,合併鞏膜壓迫仔細檢查周邊視網膜。
超音波生物測量
Section titled “超音波生物測量”使用A型超音波測量眼軸長度。這對評估發育性青光眼的進展很重要,通過比較系列測量值判斷病情進展。
ERG(視網膜電圖)
Section titled “ERG(視網膜電圖)”全視野ERG可客觀評估視網膜功能。對於診斷全色盲和先天性靜止性夜盲至關重要,對於無法保持安靜的嬰幼兒需要進行EUA。
VEP(視覺誘發電位)
Section titled “VEP(視覺誘發電位)”VEP用於評估視覺傳導路徑的功能。作為弱視和視神經疾病的客觀篩查工具非常有用。
透過睫狀肌麻痹下檢影法評估屈光不正。用於嬰兒內斜視的屈光不正評估和發育性青光眼的追蹤。
5. 鎮靜和麻醉方法
Section titled “5. 鎮靜和麻醉方法”5-a. 不使用鎮靜藥物的方法(首選)
Section titled “5-a. 不使用鎮靜藥物的方法(首選)”最有效的預防方法是「不使用鎮靜藥物」。根據年齡、發育狀況和兒童性格,在家庭配合下,透過知情同意和準備措施來消除患兒的不安非常重要。
按年齡的準備措施:
- 新生兒及嬰兒早期:用毛巾或襁褓包裹,使用安撫奶嘴
- 嬰兒後期:家長陪伴,用發出聲音或光線的玩具安撫
- 學齡兒童:解釋檢查的必要性和內容,提供選擇
5-b. 門診處置鎮靜
Section titled “5-b. 門診處置鎮靜”當選擇門診處置鎮靜用於短時間門診檢查時,使用以下藥物。
| 藥物 | 商品名 | 劑型 | 用量 |
|---|---|---|---|
| 三氯福司鈉 | Tricloryl® | 糖漿 | 20~80 mg/kg(最大2 g) |
| 水合氯醛 | Escre® | 栓劑/灌腸 | 30~50 mg/kg(最大1.5 g) |
| 苯巴比妥 | Wakobital® | 栓劑 | 4–7 mg/kg |
| 羥嗪 | Atarax®-P | 注射 | 1 mg/kg |
| 地西泮 | 塞爾辛® | 注射 | 0.3–0.5 mg/kg(最大1 mg/kg) |
| 咪達唑侖 | 導眠靜® | 注射 | 0.1–0.3 mg/kg |
5-c. 全身麻醉
Section titled “5-c. 全身麻醉”在手术室進行精密檢查、長時間檢查,或鎮靜效果不足時,選擇全身麻醉。
吸入麻醉藥:
- 使用七氟烷、地氟烷等。主要機制是通過增強GABA受體和鉀通道的信號傳導來抑制神經活動。
- 吸入麻醉藥的禁忌與注意事項如下。
| 藥物 | 禁忌/注意事項 |
|---|---|
| 氟烷 | 不明原因的肝病史 |
| 異氟烷 | 重度哮喘/支氣管痙攣 |
| 七氟烷 | 腎功能障礙 |
誘導藥物:
- 使用丙泊酚、硫噴妥鈉、依託咪酯等。這些藥物具有降低眼壓的作用。
笑氣(一氧化二氮):
- 玻璃體內氣體填充後4至6週內禁忌使用。
5-d. 鎮靜後返家標準
Section titled “5-d. 鎮靜後返家標準”院內觀察時間至少確保30分鐘至1小時。
所有鎮靜藥物都有呼吸抑制的風險。注射藥物還有循環抑制作用。鎮靜後約24小時內可能仍有興奮或頭暈,應指導家長回家後注意看護兒童,防止發生意外。
惡性高熱過去被認為是全身麻醉的禁忌症,但現在可以透過適當的預先計劃(如避免使用觸發藥物:琥珀膽鹼、吸入麻醉藥)來實施。應與麻醉科充分協商後決定處理方案。
6. 小兒解剖特點與麻醉生理
Section titled “6. 小兒解剖特點與麻醉生理”小兒氣道解剖特點
Section titled “小兒氣道解剖特點”嬰幼兒的氣道具有以下特徵,與成人相比管理風險較高。
- 氣道狹窄:分泌物導致阻塞的風險高
- 舌根後墜:因頭部大、頸後部短,易發生舌根後墜
- 喉頭位置高:喉頭位於C3-4水平,存在誤吸風險
基於這些特徵,兒童全身麻醉時需要特別注意氣道管理。
眼心反射(OCR)的機制
Section titled “眼心反射(OCR)的機制”壓迫或牽拉眼球或眼眶會刺激三叉神經(眼支V1)作為傳入路徑,通過迷走神經中樞形成反射弧,引起心臟抑制(心動過緩、心律不整、心臟驟停)。兒童的發生頻率和強度高於成人。
對策是術前或發生時給予阿托品0.02 mg/kg。停止眼球或眼眶的操作通常可迅速恢復,但重症病例需要給予阿托品。有報告指出,Tenon囊下注射布比卡因有助於降低OCR的發生率。
全身麻醉藥對眼壓的影響
Section titled “全身麻醉藥對眼壓的影響”誘導藥物(丙泊酚、硫噴妥鈉、依託咪酯)和吸入麻醉藥(七氟烷等)可降低眼壓。在發育性青光眼中,建議在清醒後立即或淺麻醉下測量眼壓的原因正是這種藥理作用。為了準確評估眼壓,測量時機的選擇很重要。
對需要反覆全身麻醉的疾病的考量
Section titled “對需要反覆全身麻醉的疾病的考量”對於需要反覆進行EUA的疾病,如視網膜母細胞瘤,每次鎮靜後應在院內觀察(至少30分鐘至1小時)。定期與麻醉科討論累積的麻醉風險非常重要。
7. 最新研究與未來展望
Section titled “7. 最新研究與未來展望”麻醉藥對小兒神經發育的影響
Section titled “麻醉藥對小兒神經發育的影響”關於嬰幼兒期反覆全身麻醉是否影響神經發育的討論仍在進行。對於需要反覆EUA的疾病(如視網膜母細胞瘤),這是特別需要考慮的問題,未來需要累積更多證據。
非鎮靜方法的進展
Section titled “非鎮靜方法的進展”針對發展障礙、自閉症譜系障礙等特殊需求患者的眼科檢查方法正在研究中。行為療法方法和對感覺過敏的考量等避免EUA的努力正在推進。
可攜式檢查設備的發展
Section titled “可攜式檢查設備的發展”手持式眼底相機和可攜式ERG設備的普及可能減少需要EUA的頻率。透過實現更精確的門診檢查,有望降低全身麻醉風險。
8. 參考文獻
Section titled “8. 參考文獻”- American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2020.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):S1-S126.
- Gupta Y, Shanmugam C, K P, Mandal S, Tandon R, Sharma N. Pediatric keratoconus. Surv Ophthalmol. 2025;70(2):296-330. PMID: 39396644.
