
การตรวจเด็กภายใต้การดมยาสลบ (EUA)
ประเด็นสำคัญโดยสังเขป
หัวข้อที่มีชื่อว่า “ประเด็นสำคัญโดยสังเขป”1. การตรวจภายใต้การดมยาสลบ (EUA) ในเด็กคืออะไร?
หัวข้อที่มีชื่อว่า “1. การตรวจภายใต้การดมยาสลบ (EUA) ในเด็กคืออะไร?”การตรวจภายใต้การดมยาสลบ (Examination Under Anesthesia: EUA) คือการตรวจตาโดยใช้การดมยาสลบหรือยาระงับประสาทในเด็กเล็กหรือผู้ป่วยที่ไม่ให้ความร่วมมือ ทารกและเด็กเล็กให้ความร่วมมือในการตรวจได้ยาก และการอยู่นิ่งอย่างเพียงพอเป็นสิ่งจำเป็นสำหรับการวัดความดันตาที่แม่นยำ การตรวจอวัยวะภายในตา และการตรวจทางไฟฟ้าสรีรวิทยา ดังนั้น การประเมินที่แม่นยำมักทำได้ยากด้วยการตรวจผู้ป่วยนอกปกติในเด็กเล็ก
ในการผ่าตัดตา ผู้ที่ต้องได้รับการดมยาสลบ ได้แก่ เด็ก ผู้สูงอายุ การผ่าตัดที่ใช้เวลานาน และผู้ป่วยที่เคลื่อนไหวไม่หยุด
ในระหว่าง EUA มีสองระยะ: การระงับประสาทเพื่อหัตถการ (procedural sedation) โดยใช้ยาระงับประสาทและยาแก้ปวดเพื่อการตรวจ และการดมยาสลบ (general anesthesia) ที่ทำให้หมดสติโดยสมบูรณ์
การจำแนกระดับความลึกของการดมยาสลบ/การระงับประสาท:
- การระงับประสาท (sedation): ยังคงมีสติอยู่และปฏิกิริยาสะท้อนของทางเดินหายใจยังคงอยู่ ใช้ยาระงับประสาทชนิดรับประทานหรือเหน็บทวาร ใช้สำหรับการตรวจระยะสั้นแบบผู้ป่วยนอก
- การดมยาสลบ: หมดสติโดยสมบูรณ์ จำเป็นต้องมีการป้องกันทางเดินหายใจ ใช้สำหรับการตรวจที่ยาวนานและแม่นยำในห้องผ่าตัด
จักษุแพทย์ผู้รักษาจะรวบรวมปัญหาที่เกี่ยวข้องกับการดมยาสลบเมื่อขอให้ดมยาสลบ และปรึกษาวิสัญญีแพทย์หรือผู้เชี่ยวชาญอื่นๆ ตามความจำเป็น
2. ข้อบ่งชี้และผลการตรวจทางคลินิก
หัวข้อที่มีชื่อว่า “2. ข้อบ่งชี้และผลการตรวจทางคลินิก”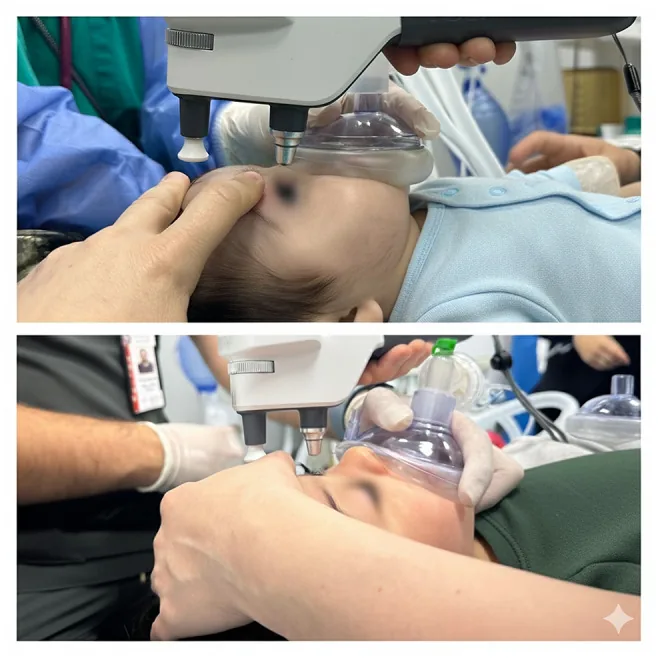
ข้อบ่งชี้หลักสำหรับ EUA คือการตรวจและโรคดังต่อไปนี้:
การตรวจที่บ่งชี้สำหรับ EUA
หัวข้อที่มีชื่อว่า “การตรวจที่บ่งชี้สำหรับ EUA”| การตรวจ | เหตุผล/กลุ่มเป้าหมาย |
|---|---|
| การตรวจอวัยวะภายในลูกตา | การคัดกรองเรติโนบลาสโตมา ฯลฯ การตรวจอวัยวะภายในลูกตาอย่างละเอียดในทารกและเด็กที่ไม่ให้ความร่วมมือ |
| การวัดความดันลูกตา | การวินิจฉัยและติดตามโรคต้อหินแต่กำเนิด ใช้เครื่องวัดความดันลูกตา Goldmann หรือ Tonopen |
| การตรวจวัดค่าสายตา (ภายใต้การหยอดยาหยอดตาขยายม่านตา) | การประเมินค่าสายตาผิดปกติในตาเหล่เข้าในทารกและต้อหินแต่กำเนิด |
| การวัดความยาวลูกตาด้วยคลื่นเสียงความถี่สูง | การประเมินความรุนแรงของต้อหินแต่กำเนิด |
| การตรวจคลื่นไฟฟ้าจอตา (ERG) | การประเมินการทำงานของจอตาในโรคตาบอดสีทั้งหมด โรคตาบอดกลางคืนแต่กำเนิดชนิดคงที่ ฯลฯ |
| VEP (ศักย์ไฟฟ้าสมองที่เกิดจากการกระตุ้นการมองเห็น) | การประเมินภาวะตามัวและโรคเส้นประสาทตาอย่างเป็นกลาง |
| การวัดเส้นผ่านศูนย์กลางกระจกตาและการตรวจมุมตา | การวินิจฉัยและติดตามโรคต้อหินแต่กำเนิด |
กลุ่มโรคหลักที่มุ่งเป้า
หัวข้อที่มีชื่อว่า “กลุ่มโรคหลักที่มุ่งเป้า”- เรติโนบลาสโตมา: การตรวจคัดกรองจอตาอย่างสม่ำเสมอภายใต้การดมยาสลบ (EUA) เป็นสิ่งจำเป็น เด็กที่มีความเสี่ยงสูงต้องได้รับการตรวจ EUA ซ้ำตั้งแต่ช่วงต้นของชีวิต 1).
- โรคต้อหินแต่กำเนิด: การวัดความดันลูกตา เส้นผ่านศูนย์กลางกระจกตา การตรวจมุมตา และความยาวแกนลูกตาจะดำเนินการอย่างครอบคลุมเพื่อการวินิจฉัยและประเมินความก้าวหน้า
- ต้อกระจกแต่กำเนิด: ใช้สำหรับการประเมินก่อนผ่าตัดและการติดตามหลังผ่าตัด
- โรคที่ต้องตรวจ ERG/VEP: สามารถประเมินตามวัตถุประสงค์ในการวินิจฉัยทางไฟฟ้าสรีรวิทยาของตาบอดสีสมบูรณ์ ตาบอดกลางคืนแต่กำเนิดชนิดคงที่ และตามัว
ผู้ป่วยเป้าหมาย
หัวข้อที่มีชื่อว่า “ผู้ป่วยเป้าหมาย”ผู้ป่วยเป้าหมายหลักคือทารกและเด็กเล็กที่ไม่ให้ความร่วมมือ และผู้ป่วยที่มีความบกพร่องทางพัฒนาการ การตรวจภายใต้การดมยาสลบ (EUA) จะถูกเลือกเมื่อไม่สามารถรับประกันความแม่นยำเพียงพอในการตรวจผู้ป่วยนอกตามปกติ
สิ่งที่ต้องยืนยันระหว่างการตรวจ
หัวข้อที่มีชื่อว่า “สิ่งที่ต้องยืนยันระหว่างการตรวจ”ประเมินความดันลูกตาอย่างเป็นระบบ (สังเกตการลดลงจากยาชาเฉพาะที่), เส้นผ่านศูนย์กลางกระจกตา, ความลึกของช่องหน้าม่านตา, ผลการตรวจมุมตา, ผลการตรวจจอประสาทตา และความยาวแกนลูกตา ในโรคต้อหินแต่กำเนิด การเปรียบเทียบเส้นผ่านศูนย์กลางกระจกตากับทารกแรกเกิดปกติ (ประมาณ 10 มม.) และเมื่ออายุ 1 ปี (ประมาณ 11.5 มม.) เป็นตัวบ่งชี้ในการวินิจฉัย
3. การประเมินก่อนผ่าตัดและการจัดการความปลอดภัย
หัวข้อที่มีชื่อว่า “3. การประเมินก่อนผ่าตัดและการจัดการความปลอดภัย”ภาวะฉุกเฉินในเด็กที่อาจเกิดขึ้นในห้องตรวจตาหรือห้องผ่าตัด ได้แก่ ① การกดการหายใจและการไหลเวียนจากยาระงับประสาทและยาแก้ปวด ② ภาวะแพ้รุนแรงต่อยาใดๆ ③ หัวใจเต้นช้ามีอาการหรือหัวใจหยุดเต้นจากรีเฟล็กซ์ตาหัวใจ (OCR) ควรประเมินความเสี่ยงแต่ละอย่างก่อนผ่าตัดและเตรียมการอย่างเหมาะสม
การประเมินก่อนผ่าตัดระบบทางเดินหายใจ
หัวข้อที่มีชื่อว่า “การประเมินก่อนผ่าตัดระบบทางเดินหายใจ”อาการหวัดก่อนการผ่าตัดทันทีจะเพิ่มภาวะไวเกินของทางเดินหายใจ แนะนำให้เลื่อนการวางยาสลบออกไป 2–4 สัปดาห์ หลังจากอาการหวัดดีขึ้น โดยเฉพาะในเด็ก ภาวะไวเกินของทางเดินหายใจอาจทำให้เกิดกล่องเสียงหดเกร็งขณะใส่ท่อช่วยหายใจ หรือการหายใจแย่ลงจากสารคัดหลั่งมากเกินไป หากไม่ใช่กรณีฉุกเฉิน ให้พิจารณาเลื่อนหลังจากปรึกษาวิสัญญีแพทย์
การประเมินความเสี่ยงในการจัดการทางเดินหายใจยาก
หัวข้อที่มีชื่อว่า “การประเมินความเสี่ยงในการจัดการทางเดินหายใจยาก”ในผู้ป่วยที่คาดว่าจะดูแลทางเดินหายใจได้ยาก ควรจัดเตรียมประเด็นต่อไปนี้ก่อนการผ่าตัดและปรึกษาวิสัญญีแพทย์
- กลุ่มอาการดาวน์: มักมีภาวะขากรรไกรเล็ก ลิ้นโต และหลอดลมและกล่องเสียงอ่อนร่วมด้วย
- ความผิดปกติของโครโมโซมอื่นๆ: ประเมินความเสี่ยงตามภาวะแทรกซ้อนเฉพาะ
- ภาวะต่อมอะดีนอยด์โตและต่อมทอนซิลโต: ความเสี่ยงในการช่วยหายใจลำบากเนื่องจากการตีบของทางเดินหายใจ
เกณฑ์การงดน้ำและอาหาร
หัวข้อที่มีชื่อว่า “เกณฑ์การงดน้ำและอาหาร”| สิ่งที่รับประทาน | ระยะเวลางด |
|---|---|
| น้ำใส | 2 ชั่วโมง |
| นมแม่ | 4 ชั่วโมง |
| นมเทียม | 6 ชั่วโมง |
| อาหารว่าง | 6 ชั่วโมง |
อาการหวัดทำให้ทางเดินหายใจไวต่อการกระตุ้นมากขึ้น เพิ่มความเสี่ยงของการหดเกร็งของกล่องเสียงหรือมีสารคัดหลั่งมากเกินไปในระหว่างการใส่ท่อช่วยหายใจ หากไม่เร่งด่วน ควรเลื่อนออกไป 2-4 สัปดาห์หลังจากอาการหวัดดีขึ้น การตัดสินใจทำโดยปรึกษากับวิสัญญีแพทย์
4. การตรวจที่ทำภายใต้การดมยาสลบ (EUA)
หัวข้อที่มีชื่อว่า “4. การตรวจที่ทำภายใต้การดมยาสลบ (EUA)”การวัดความดันลูกตา
หัวข้อที่มีชื่อว่า “การวัดความดันลูกตา”ใช้เครื่องวัดความดันลูกตาแบบ Goldmann หรือ Tonopen ยาชาทั่วไป (ยาสูดดม โพรโพฟอล ฯลฯ) ทำให้ความดันลูกตาลดลง ดังนั้นต้องระมัดระวังในการแปลผล การวัดความดันลูกตาในโรคต้อหินแต่กำเนิดแนะนำให้วัดทันทีหลังจากตื่นหรือภายใต้การดมยาสลบระดับตื้น
การวัดเส้นผ่านศูนย์กลางกระจกตา
หัวข้อที่มีชื่อว่า “การวัดเส้นผ่านศูนย์กลางกระจกตา”ในโรคต้อหินแต่กำเนิด การขยายของเส้นผ่านศูนย์กลางกระจกตาเป็นตัวบ่งชี้สำคัญสำหรับการวินิจฉัยและติดตามผล เส้นผ่านศูนย์กลางกระจกตาของทารกแรกเกิดปกติประมาณ 10 มม. และเมื่ออายุ 1 ปีประมาณ 11.5 มม. เป็นค่าอ้างอิง
การตรวจมุมตา
หัวข้อที่มีชื่อว่า “การตรวจมุมตา”ใช้กล้องสอดมุมตาโดยตรง (เช่น เลนส์ Koeppe) เพื่อประเมินความผิดปกติของโครงสร้างมุมตาในโรคต้อหินแต่กำเนิด (เช่น เยื่อ Barkan)
การตรวจอวัยวะภายในลูกตา
หัวข้อที่มีชื่อว่า “การตรวจอวัยวะภายในลูกตา”ทำการตรวจอวัยวะภายในลูกตามุมกว้างด้วยกล้องตรวจตาชนิดกลับภาพภายใต้การขยายม่านตา ในกรณีจอประสาทตาเนื้องอกชนิดรีติโนบลาสโตมา ให้ใช้การกดตาขาวเพื่อตรวจสอบจอประสาทตาส่วนปลายอย่างละเอียด
การวัดทางชีวภาพด้วยคลื่นเสียงความถี่สูง
หัวข้อที่มีชื่อว่า “การวัดทางชีวภาพด้วยคลื่นเสียงความถี่สูง”วัดความยาวแกนลูกตาด้วยคลื่นเสียงความถี่สูงชนิด A-mode มีความสำคัญในการประเมินการดำเนินโรคของต้อหินแต่กำเนิด โดยเปรียบเทียบการวัดตามช่วงเวลาเพื่อตัดสินการดำเนินของโรค
ERG (การตรวจคลื่นไฟฟ้าจอประสาทตา)
หัวข้อที่มีชื่อว่า “ERG (การตรวจคลื่นไฟฟ้าจอประสาทตา)”ประเมินการทำงานของจอประสาทตาโดยใช้ ERG แบบเต็มลานสายตา ซึ่งจำเป็นสำหรับการวินิจฉัยภาวะตาบอดสีทั้งหมดและตาบอดกลางคืนแต่กำเนิดชนิดคงที่ และจำเป็นต้องทำ EUA ในทารกที่ไม่สามารถอยู่นิ่งได้
VEP (ศักย์ไฟฟ้าที่เกิดจากการกระตุ้นทางการเห็น)
หัวข้อที่มีชื่อว่า “VEP (ศักย์ไฟฟ้าที่เกิดจากการกระตุ้นทางการเห็น)”ใช้เพื่อประเมินการทำงานของวิถีประสาทการเห็น มีประโยชน์ในการคัดกรองภาวะตามัวและโรคเส้นประสาทตาอย่างเป็นกลาง
การตรวจวัดค่าสายตา
หัวข้อที่มีชื่อว่า “การตรวจวัดค่าสายตา”ประเมินค่าสายตาผิดปกติโดยใช้วิธีส่องตรวจเงาภายใต้การหยอดยาหยุดปรับตา ใช้ในการประเมินค่าสายตาผิดปกติในภาวะตาเหล่เข้าในทารกและการติดตามโรคต้อหินในเด็ก
5. วิธีการระงับประสาทและการดมยาสลบ
หัวข้อที่มีชื่อว่า “5. วิธีการระงับประสาทและการดมยาสลบ”5-ก. แนวทางที่ไม่ใช้ยาระงับประสาท (ทางเลือกแรก)
หัวข้อที่มีชื่อว่า “5-ก. แนวทางที่ไม่ใช้ยาระงับประสาท (ทางเลือกแรก)”วิธีการป้องกันที่มีประสิทธิภาพที่สุดคือ “ไม่ใช้ยาระงับประสาท” การลดความวิตกกังวลของเด็กตามอายุ พัฒนาการ และบุคลิกภาพ โดยความร่วมมือของครอบครัว (การยินยอมโดยได้รับข้อมูลและการเตรียมความพร้อม) เป็นสิ่งสำคัญ
การเตรียมตามอายุ:
- ทารกแรกเกิดและทารกวัยต้น: ห่อตัวด้วยผ้าขนหนูหรือผ้าห่ม ใช้จุกนมหลอก
- ทารกวัยปลาย: ผู้ปกครองอยู่ด้วย ใช้ของเล่นที่มีเสียงหรือแสง
- เด็กวัยเรียน: อธิบายความจำเป็นและเนื้อหาของการตรวจ เสนอทางเลือก
5-b. การระงับความรู้สึกสำหรับหัตถการผู้ป่วยนอก
หัวข้อที่มีชื่อว่า “5-b. การระงับความรู้สึกสำหรับหัตถการผู้ป่วยนอก”เมื่อเลือกการระงับความรู้สึกสำหรับหัตถการผู้ป่วยนอกสำหรับการตรวจระยะสั้น จะใช้ยาต่อไปนี้
| ยา | ชื่อการค้า | รูปแบบยา | ขนาดยา |
|---|---|---|---|
| ไตรโคลฟอสโซเดียม | ไตรโคลริล® | น้ำเชื่อม | 20-80 มก./กก. (สูงสุด 2 กรัม) |
| คลอราลไฮเดรต | เอสเคลียร์® | ยาเหน็บหรือสวน | 30-50 มก./กก. (สูงสุด 1.5 กรัม) |
| ฟีโนบาร์บิทัล | วาโคบิทัล® | ยาเหน็บ | 4-7 มก./กก. |
| ไฮดรอกซีซีน | อาทาแร็กซ์®-P | ยาฉีด | 1 มก./กก. |
| ไดอะซีแพม | เซอร์ซีน® | ฉีด | 0.3-0.5 มก./กก. (สูงสุด 1 มก./กก.) |
| มิดาโซแลม | ดอร์มิคัม® | ฉีด | 0.1-0.3 มก./กก. |
5-ค. การดมยาสลบ
หัวข้อที่มีชื่อว่า “5-ค. การดมยาสลบ”การดมยาสลบถูกเลือกใช้สำหรับการตรวจที่แม่นยำหรือใช้เวลานานในห้องผ่าตัด หรือเมื่อการระงับประสาทไม่เพียงพอ
ยาสลบชนิดสูดดม:
- ใช้ sevoflurane, desflurane เป็นต้น กลไกหลักคือการยับยั้งการทำงานของระบบประสาทผ่านการเพิ่มสัญญาณไปยังตัวรับ GABA และช่องโพแทสเซียม
- ข้อห้ามและข้อควรระวังของการดมยาสลบด้วยยาสูดดมมีดังนี้:
| ยา | ข้อห้าม/ข้อควรระวัง |
|---|---|
| ฮาโลเทน | ประวัติโรคตับที่ไม่ทราบสาเหตุ |
| ไอโซฟลูเรน | โรคหอบหืดรุนแรง/หลอดลมหดเกร็ง |
| เซโวฟลูเรน | ความผิดปกติของไต |
ยานำสลบ:
- ใช้โพรโพฟอล ไทโอเพนทาล อีโทมิเดต เป็นต้น ยาเหล่านี้มีฤทธิ์ลดความดันลูกตา
ไนตรัสออกไซด์ (แก๊สหัวเราะ):
- ห้ามใช้เป็นเวลา 4-6 สัปดาห์หลังการเปลี่ยนแก๊สในวุ้นตา
5-d. เกณฑ์การกลับบ้านหลังการให้ยาระงับความรู้สึก
หัวข้อที่มีชื่อว่า “5-d. เกณฑ์การกลับบ้านหลังการให้ยาระงับความรู้สึก”ต้องจัดให้มีการสังเกตอาการในโรงพยาบาลอย่างน้อย 30 นาทีถึง 1 ชั่วโมง
ในทารกและเด็กเล็กที่ให้ความร่วมมือในการตรวจตามปกติได้ยาก EUA มีข้อบ่งชี้สำหรับการตรวจคัดกรองจอประสาทตาใน retinoblastoma การวัดความดันลูกตาและ gonioscopy สำหรับ glaucoma ในเด็ก และการตรวจทางไฟฟ้าสรีรวิทยา เช่น ERG และ VEP
ยาระงับประสาททุกชนิดมีความเสี่ยงต่อการกดการหายใจ ยาฉีดยังมีฤทธิ์กดการไหลเวียนโลหิต อาจมีอาการกระสับกระส่ายหรือเวียนศีรษะนานถึง 24 ชั่วโมงหลังการระงับประสาท ควรแนะนำผู้ปกครองไม่ให้ปล่อยเด็กไว้โดยไม่มีผู้ดูแลหลังจากกลับบ้านเพื่อป้องกันอุบัติเหตุ
ไข้สูงร้ายแรงเคยเป็นข้อห้ามในการดมยาสลบ แต่ปัจจุบันสามารถทำได้ภายใต้การวางแผนที่เหมาะสม เช่น การหลีกเลี่ยงยาที่กระตุ้น (ซัคซาเมโทเนียม, ยาสูดดม) ควรปรึกษาวิสัญญีแพทย์เพื่อตัดสินใจ
6. ลักษณะทางกายวิภาคของเด็กและสรีรวิทยาการดมยาสลบ
หัวข้อที่มีชื่อว่า “6. ลักษณะทางกายวิภาคของเด็กและสรีรวิทยาการดมยาสลบ”ลักษณะทางกายวิภาคของทางเดินหายใจในเด็ก
หัวข้อที่มีชื่อว่า “ลักษณะทางกายวิภาคของทางเดินหายใจในเด็ก”ทางเดินหายใจของทารกและเด็กเล็กมีลักษณะดังต่อไปนี้ ทำให้มีความเสี่ยงในการจัดการสูงกว่าผู้ใหญ่
- ทางเดินหายใจแคบ: เสี่ยงต่อการอุดตันจากสารคัดหลั่งสูง
- ลิ้นตก: เนื่องจากศีรษะใหญ่และคอด้านหลังสั้น ทำให้ลิ้นตกได้ง่าย
- กล่องเสียงอยู่สูง: กล่องเสียงอยู่ระดับ C3-4 จึงมีความเสี่ยงต่อการสำลัก
เนื่องจากลักษณะเหล่านี้ การจัดการทางเดินหายใจจึงต้องได้รับการดูแลเป็นพิเศษในการดมยาสลบในเด็ก
กลไกของรีเฟล็กซ์หัวใจ-ตา (OCR)
หัวข้อที่มีชื่อว่า “กลไกของรีเฟล็กซ์หัวใจ-ตา (OCR)”การกดหรือดึงลูกตาหรือเบ้าตาจะกระตุ้นเส้นประสาทไทรเจมินัล (แขนงจักษุ V1) เป็นทางนำเข้า ซึ่งผ่านศูนย์กลางเส้นประสาทเวกัสทำให้เกิดการยับยั้งหัวใจ (หัวใจเต้นช้า, ภาวะหัวใจเต้นผิดจังหวะ, หัวใจหยุดเต้น) ผ่านทางรีเฟลกซ์อาร์ค ในเด็ก รีเฟลกซ์นี้เกิดขึ้นบ่อยและรุนแรงกว่าผู้ใหญ่
มาตรการป้องกันคือให้อะโทรพีน 0.02 มก./กก. ก่อนผ่าตัดหรือเมื่อเกิดรีเฟลกซ์ โดยปกติรีเฟลกซ์จะหายไปอย่างรวดเร็วเมื่อหยุดการจัดการที่ลูกตาหรือเบ้าตา แต่ในกรณีรุนแรงจำเป็นต้องให้อะโทรพีน มีรายงานว่าการฉีดบูพิวาเคนใต้แคปซูลเทนอนช่วยลดอุบัติการณ์ของรีเฟลกซ์หัวใจ-ตาได้
ผลของยาสลบต่อความดันลูกตา
หัวข้อที่มีชื่อว่า “ผลของยาสลบต่อความดันลูกตา”ยานำสลบ (โพรโพฟอล, ไทโอเพนทอล, อีโทมิเดต) และยาสูดดม (ซีโวฟลูเรน ฯลฯ) ทำให้ความดันลูกตาลดลง เหตุผลที่การวัดความดันลูกตาในโรคต้อหินแต่กำเนิดควรทำทันทีหลังจากตื่นหรือในภาวะสลบตื้นนั้นเกิดจากฤทธิ์ทางเภสัชวิทยานี้ การเลือกเวลาวัดจึงมีความสำคัญต่อการประเมินความดันลูกตาที่แม่นยำ
ข้อควรพิจารณาสำหรับโรคที่ต้องได้รับการสลบซ้ำหลายครั้ง
หัวข้อที่มีชื่อว่า “ข้อควรพิจารณาสำหรับโรคที่ต้องได้รับการสลบซ้ำหลายครั้ง”ในโรคที่ต้องทำ EUA ซ้ำหลายครั้ง เช่น เรติโนบลาสโตมา ควรสังเกตอาการในโรงพยาบาลหลังการให้ยาระงับประสาท (อย่างน้อย 30 นาทีถึง 1 ชั่วโมง) ทุกครั้ง สิ่งสำคัญคือต้องปรึกษาเกี่ยวกับความเสี่ยงสะสมของการดมยาสลบกับวิสัญญีแพทย์เป็นประจำ
7. งานวิจัยล่าสุดและแนวโน้มในอนาคต
หัวข้อที่มีชื่อว่า “7. งานวิจัยล่าสุดและแนวโน้มในอนาคต”ผลของยาสลบต่อพัฒนาการทางระบบประสาทในเด็ก
หัวข้อที่มีชื่อว่า “ผลของยาสลบต่อพัฒนาการทางระบบประสาทในเด็ก”กำลังมีการถกเถียงถึงความเป็นไปได้ที่การดมยาสลบซ้ำๆ ในวัยทารกอาจส่งผลต่อพัฒนาการทางระบบประสาท นี่เป็นประเด็นที่ควรพิจารณาเป็นพิเศษในโรคที่ต้องใช้ EUA ซ้ำๆ เช่น เรติโนบลาสโตมา และจำเป็นต้องมีการสะสมหลักฐานในอนาคต
ความก้าวหน้าในแนวทางที่ไม่ใช้ยาระงับประสาท
หัวข้อที่มีชื่อว่า “ความก้าวหน้าในแนวทางที่ไม่ใช้ยาระงับประสาท”กำลังมีการวิจัยเกี่ยวกับวิธีการตรวจตาในผู้ป่วยที่มีความต้องการพิเศษ เช่น ความผิดปกติด้านพัฒนาการและโรคออทิซึมสเปกตรัม ความพยายามเพื่อหลีกเลี่ยงการตรวจภายใต้การดมยาสลบกำลังดำเนินไปโดยใช้แนวทางพฤติกรรมบำบัดและการคำนึงถึงภาวะไวต่อความรู้สึก
ความก้าวหน้าของอุปกรณ์ตรวจแบบพกพา
หัวข้อที่มีชื่อว่า “ความก้าวหน้าของอุปกรณ์ตรวจแบบพกพา”การแพร่หลายของกล้องถ่ายภาพจอประสาทตาแบบมือถือและเครื่องตรวจคลื่นไฟฟ้าจอตาแบบพกพาอาจช่วยลดความถี่ในการตรวจภายใต้การดมยาสลบ การตรวจที่แม่นยำยิ่งขึ้นในแผนกผู้ป่วยนอกคาดว่าจะช่วยลดความเสี่ยงจากการดมยาสลบ
8. เอกสารอ้างอิง
หัวข้อที่มีชื่อว่า “8. เอกสารอ้างอิง”- American Academy of Ophthalmology. Adult Strabismus Preferred Practice Pattern. Ophthalmology. 2020.
- American Academy of Ophthalmology. Cataract in the Adult Eye Preferred Practice Pattern. Ophthalmology. 2022;129(4):S1-S126.
- Gupta Y, Shanmugam C, K P, Mandal S, Tandon R, Sharma N. Pediatric keratoconus. Surv Ophthalmol. 2025;70(2):296-330. PMID: 39396644.
